Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Невротическая астения как этиопатогенетический механизм легочной патологииСодержание книги
Поиск на нашем сайте
Невротическая астения как этиопатогенетический механизм легочной патологии СОДЕРЖАНИЕ
ВВЕДЕНИЕ ГЛАВА 1. ЛИТЕРАТУРНЫЙ ОБЗОР КЛИНИЧЕСКАЯ КАРТИНА НЕВРОТИЧЕСКОЙ АСТЕНИИ ПАТОГЕНЕТИЧЕСКИЕ ОСНОВЫ НЕВРОТИЧЕСКОЙ АСТЕНИИ КЛАССИФИКАЦИЯ НЕВРОТИЧЕСКОЙ АСТЕНИИ ЛЕГОЧНЫЕ ЗАБОЛЕВАНИЯ: (КЛИНИКА, ПАТОГЕНЕЗ) ГЛАВА 2. ОРГАНИЗАЦИЯ, МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ ОБОСНОВАНИЕ КОМПЛЕКСНОГО ПСИХОДИАГНОСТИЧЕСКОГО ПОДХОДА ДЛЯ ОЦЕНКИ БИОПСИХОСОЦИАЛЬНЫХ СОСТАВЛЯЮЩИХ НЕВРОТИЧЕСКОЙ АСТЕНИИ БОЛЬНЫХ ЛЕГОЧНЫМИ ЗАБОЛЕВАНИЯМИ МЕТОДЫ ИССЛЕДОВАНИЯ ОПРОСНИК НЕВРОТИЧЕСКОЙ АСТЕНИИ (УНА) ТОМСКИЙ ОПРОСНИК РИГИДНОСТИ Г.В. ЗАЛЕВСКОГО ОПРОСНИК СМИЛ ОМЕГАМЕТРИЯ ОБРАБОТКА ДАННЫХ ГЛАВА 3. РЕЗУЛЬТАТЫ ГЛАВА 4. ОБСУЖДЕНИЕ РЕЗУЛЬТАТОВ ЗАКЛЮЧЕНИЕ ВЫВОДЫ СПИСОК ЛИТЕРАТУРЫ ВВЕДЕНИЕ
Астения - состояние нервно-психической слабости - является одним из самых распространенных симптомообразований, входящих в клиническую картину различных нервно-психических и соматических образований. Известно, что астенические состояния - широко распространенное явление и среди практически здоровых лиц, особенно в технократически высокоразвитых регионах и странах мира как результат длительного психоэмоционального и биологического стресса. В последнее время клиницисты все больше внимания уделяют состоянию нервной системы при различных видах патологии. Не вызывает сомнений, что функциональное состояние нервной системы во многом определяет течение и исход многих заболеваний. Легочные заболевания (бронхиальная астма, бронхиты, пневмонии) не смотря на достижения в диагностике и изучении патогенеза, разработку новых лекарственных средств, остаются одной из важнейших проблем медицины. Статистика различных стран мира свидетельствует не только о возрастающей заболеваемости, но и об увеличении числа больных с тяжелым течением заболеваний легких, учащении летальных исходов и недостаточной эффективности существующих методов лечения, а в подавляющем большинстве случаев заболевания принимают форму хронических, что является на наш взгляд следствием недооценки врачами и психологами значения психологических составляющих личности в возникновении и развитии болезней.. Практические запросы клиники требуют одновременного исследования соматических и психологических компонентов болезни. Результаты лечения психосоматических болезней во многом зависят от умения врача выделить индивидуальные черты патологического процесса, умения лечить действительно не болезнь, а больного. В связи с этим изучение патогенеза легочных заболеваний, оценка роли нервной системы в их происхождении и развитии остаются актуальными.
Все это делает необходимым построение единой, целостной системы понимания психологических механизмов психосоматических заболеваний, установление четкой модели понимания природы факторов, имеющих важное значение для наступления психологического этапа, на котором здоровый человек впервые заболевает. ЦЕЛЬ ИССЛЕДОВАНИЯ: изучить психологические и психофизиологические корреляты невротической астении у людей с заболеваниями легких. ЗАДАЧИ: 1. определить степень невротической астении при легочных заболеваниях; 2. исследовать клинические проявления легочных заболеваний при различных стадиях невротической астении; 3. исследовать психофизиологические основания невротической астении у больных с легочными заболеваниями; 4. выявить виды психической ригидности у больных с легочными заболеваниями; 5. установить корреляцию между психологическими параметрами (невротической астенией, психической ригидностью, особенностями личности) и физиологическими показателями (омега-потенциал); 6. доказать, что в основе этиопатогенеза легочных заболеваний лежит нарушение регуляторной деятельности НС (невротическая астения). ОБЪЕКТ ИССЛЕДОВАНИЯ: невротическая астения у людей с заболеваниями легких. ПРЕДМЕТ ИССЛЕДОВАНИЯ: психологические и психофизиологические составляющие невротической астении. ГИПОТЕЗА: психофизиологические механизмы невротической астении являются одним из основополагающих факторов в этиопатогенезе легочных заболеваний. ГЛАВА 1. ЛИТЕРАТУРНЫЙ ОБЗОР Пневмония Повседневные стрессы, нерациональное, нередко, недостаточное питание, плохая экология, сопутствующие хронические заболевания и некоторые другие факторы способствуют снижению сопротивляемости организма, облегчая развитие на фоне ОРЗ более грозной патологии - воспаления легких (пневмонии).
Пневмония - инфекционно-воспалительное заболевание ткани легкого с вовлечением в процесс альвеол (мельчайших структурных элементов легких, в которых происходит газообмен между воздухом и кровью). В подавляющем большинстве случаев пневмонии вызываются бактериями. Типичными возбудителями являются пневмококки, гемофильная палочка, стрептококки, реже золотистый стафилококк, клебсиеллы, кишечная палочка и др. Атипичными - микоплазмы, хламидии, легионеллы. Реже в качестве причины пневмонии выступают вирусы, грибы или вдыхание токсических веществ. Наиболее распространенный путь заражения - воздушно-капельный, т.е. вдыхание инфицированных капелек слюны при контакте с болеющим человеком (во время разговора, кашля, чихания). Реже воспаление легких является следствием распространения патологического процесса из очага, располагающегося в другом органе. Клинические и рентгенологические симптомы и признаки: Подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на кашель, одышку, отделение мокроты и/или боли в груди. Характерны также немотивированная слабость, утомляемость, сильное потоотделение по ночам. Классические объективные признаки пневмонии, выявляемые при физическом обследовании пациента: укорочение (тупость) перкуторного тона над поражённым участком лёгкого, локально выслушиваемое бронхиальное дыхание, фокус звучных мелкопузырчатых хрипов или инспираторной крепитации, усиление бронхофонии и голосового дрожания. У части больных объективные признаки пневмонии могут отличаться от типичных или отсутствовать вовсе, в связи с чем для уточнения диагноза необходимо проведение рентгенографии грудной клетки. Симптомы острой пневмонии; специфичность % Лихорадка 79% Продуктивный кашель 38% Гнойная мокрота 52% Температура тела более 37,8 С 94% ЧСС более 100 в минуту 97% Частота дыхания более 25 в минуту 92% Сухие хрипы 90% Влажные хрипы 93% Усиление голосового дрожания 99,5% Эгофония 99,5% Шум трения плевры 99,5% Притупление перкуторного звука 99,5% Факторы, предрасполагающие к развитию пневмоний: · курение · употребление алкоголя · детский, пожилой и старческий возраст · хронические обструктивные заболевания легких (хронический обструктивный бронхит, эмфиземы), бронхиальная астма · хроническая носоглоточная инфекция и заболевания придаточных пазух носа · врожденные дефекты бронхов, альвеол, соединительной ткани · тяжелые сопутствующие заболевания сердечно-сосудистой системы, почек, печени, эндокринная патология, прежде всего, сахарный диабет · длительный постельный режим пациента · иммунодефицитные состояния (ВИЧ-инфекция, СПИД, хронические заболевания) и лечение иммунодепрессантами (кортикостероиды, цитостатики). Этапы развития воспаления легких: 1. Проникновение, фиксация и размножение возбудителей в ткани лёгких 2. Нарушение местной системы иммунитета . Развитие под влиянием инфекции воспалительного процесса и его распространение по легочной ткани . Появление воспалительного выпота внутри альвеол, снижение эластических свойств легких во время дыхания и, как следствие, необходимость в их более интенсивной работе для удовлетворения потребностей организма в кислороде
. Обратное развитие процесса. Классификация IВ зависимости от условий возникновения пневмонии: 1. Внебольничные - возникающие в бытовых условиях 2. Внутрибольничные - развивающаяся через 48-72 часа после госпитализации . Аспирационные - характеризуются тяжелым течением, склонностью к образованию абсцессов (абсцедированию) в ткани легкого. . При иммунодефицитных состояниях - у лиц с врожденным иммунодефицитом, ВИЧ-инфекцией, СПИДом, заболеваниями крови, длительно принимающие лекарственные препараты, угнетающие иммунную систему, или иммунодепрессантыВ зависимости от типа возбудителя: 1. Бактериальные: типичные, атипичные 2. Вирусные . ГрибковыеВсоответствии с клиническими вариантами течения: 1. Малосимптомная пневмония - очаговая или бронхопневмония 2. С выраженной клиникой - крупозная или долевая пневмония . У лиц пожилого возрастаПо наличию или отсутствию осложнений: 1. Неосложненная 2. ОсложненнаяПо локализации: 1. Правосторонняя 2. Левосторонняя . Двусторонняя. Клинические проявления зависят от вида возбудителя, локализации, величины очага воспаления и наличия факторов риска. Бронхит Бронхит - это воспаление слизистой оболочки бронхов, которое часто ведет к сужению их просвета, затруднению дыхания и появлению кашля с мокротой. Бронхит делят на острый и хронический, в зависимости от продолжительности заболевания. Это принципиально разные состояния. Острый бронхит - воспаление бронхов преимущественно инфекционного происхождения, продолжительностью до одного месяца. Острый бронхит чаще всего сопутствует острым респираторным вирусным инфекциям. Он, как правило, сопровождается насморком, повышенной температурой, могут быть такие симптомы, как боль или першение в горле. Кашель при остром бронхите может быть как сухим, так и влажным. К основным клиническим проявлениям острого бронхита относятся: · Симптомы интоксикации (недомогание, озноб, боли в спине и мышцах); · Кашель, сначала сухой, затем продуктивный со слизисто-гнойной мокротой; · Отдышка часто обусловлена усугублением фоновой патологии легких или сердца; · При аускультации - рассеянные сухие или влажные хрипы в легких; · Симптомы фарингита и конъюнктивита; Основной принцип лечения - разжижать слишком густую, вязкую мокроту и усиливать ее отхождение. Это достигается с помощью отхаркивающих лекарственных средств. Хронический бронхит - постоянное воспаление бронхов, которое эпизодически обостряется. Проявляется кашлем с мокротой. Мокрота часто носит характер гнойной, что связано с бактериальным происхождением хронического бронхита. Этот вид бронхита является прерогативой взрослых, у детей он встречается относительно редко. Основными факторами риска являются частые простудные заболевание, а также курение. Играет роль и характер работы больного. Хронический бронхит чаще встречается у людей, вынужденных вдыхать какую-либо пыль (например, угольную) или пары растворителей, красителей и т.д.
Лечение этого вида бронхита состоит из определения микроба, вызвавшего обострение процесса (для этого необходим микробиологический посев мокроты), подбора антибиотика, который будет действовать на данного возбудителя, а также приема препаратов, способствующих улучшению отхождения мокроты. Основные симптомы хронического бронхита: Ключевой признак заболевания - хронический кашель, наблюдаемый на протяжении по меньшей мере 3 месяцев в течение двух последовательных лет. Часто кашель сопровождается отделением мокроты. При обострении хронического бронхита наблюдается: · Усиление одышки · Усиление кашля · Увеличением объема выделяемой мокроты · Гнойный характер мокроты · Повышение температуры тела Начало заболевания постепенное. Первым симптомом является кашель по утрам с отделением слизистой мокроты. Постепенно кашель начинает возникать и ночью и днем, усиливаясь в холодную погоду, с годами становится постоянным. Количество мокроты увеличивается, она становится слизисто-гнойной или гнойной. Появляется и прогрессирует одышка. Выделяют 4 формы хронического бронхита. При простой, неосложненной форме бронхит протекает с выделением слизистой мокроты без бронхиальной обструкции. При гнойном бронхите постоянно или периодически выделяется гнойная мокрота, но бронхиальная обструкция не выражена. Обструктивный хронический бронхит характеризуется стойкими обструктивными нарушениями. Гнойно-обструктивный бронхит протекает с выделением гнойной мокроты и обструктивными нарушениями вентиляции. Основные причины хронического бронхита: Основной причиной хронического бронхита является курение, которое приводит к раздражению слизистой, ее утолщению, гиперпродукции мокроты, изменению ее вязкости и эластичности, появлению кашля, особенно по утрам. Помимо курильщиков хронический бронхит часто развивается у людей, длительно вдыхающих загрязненный воздух, содержащий пыль, химические реагенты (например, шахтеры, строители, работники заводов, производящих химические вещества). Обострение хронического бронхита в 1/2-2/3 случаев вызывается бактериальной или вирусной инфекцией. Другими причинами обострения заболевания могут быть аллергены, загрязнители атмосферного воздуха и т.д. Бронхиальная астма. Бронхиальная астма - самостоятельное, хроническое, рецидивирующее заболевание инфекционной или неинфекционной (атопической) этиологии, обязательным патогенетическим механизмом которого является сенсибилизация, а основным (обязательным) клиническим признаком - приступ удушья вследствие бронхоспазма, гиперсекреции и отёка слизистой оболочки бронхов.
1. Этапы развития бронхиальной астмы: А) Биологические дефекты у практически здоровых людей. На первом этапе развития бронхиальной астмы, когда имеются биологические дефекты у практически здоровых людей, нет никаких клинических признаков бронхиальной астмы, и первый этап её развития выявляется путём проведения провокационных проб для определения изменения чувствительности и реактивности бронхов. Эти изменения могут сочетаться с нарушениями функционального состояния эндокринной, иммунной и нервной систем, которые тоже не имеют клинических проявлений и выявляются лабораторными методами, чаще всего путём проведения различных нагрузочных проб. Б) Состояние предастмы. Это не нозологическая форма, а признак угрозы возникновения клинически выраженной бронхиальной астмы, включается в клинический диагноз после основного заболевания. Состояние предастмы - не нозологическая форма, а комплекс признаков, свидетельствующих о реальной угрозе возникновения клинически выраженной бронхиальной астмы. Состояние предастмы характеризуется наличием острых, рецидивирующих или хронических неспецифических заболеваний бронхов и лёгких с дыхательным дискомфортом и явлениями обратимой обструкции бронхов в сочетании с одним или двумя из числа следующих признаков: наследственного предрасположения к аллергическим заболеваниям и бронхиальной астмы, внелегочных проявлений измененной реактивности организма; эозофилии крови /или эозинофилов в мокроте. Присутствие всех четырёх признаков может рассматриваться как свидетельство наличия у больного бесприступного течения бронхиальной астмы. Бронхообструктивный синдром у больных в состоянии предастмы проявляется сильным приступообразным кашлем, усиливающимся от различных запахов, при снижении температуры вдыхаемого воздуха, ночью и утром при вставании с постели, при заболевании гриппом, от физической нагрузки, нервных напряжений и других причин. Кашель утихает или становиться менее интенсивным после приёма или ингаляции бронхоспазмалитических препаратов. В отдельных случаях приступ кашля заканчивается отхождением скудной вязкой мокроты. Другим симптомом обструкции бронхов у больных людей в состоянии предастмы следует считать появление одышки экспираторного характера, сопровождающейся ощущением заложенности бронхов и хрипами в грудной клетке, которые слышны самому больному. Следует отметить, что затруднение дыхания при этом не достигает интенсивности приступа удушья и проходит, как правило, самостоятельно. В отечественной литературе основным клиническим проявлением бронхиальной астмы считается типичный для данного заболевания приступ экспираторного удушья. У больных атопической бронхиальной астмой приступу удушья предшествует контакт с неинфекционными аллергенами. В случае выраженных нервно-психических изменений приступу удушья могут предшествовать нервно-психический стресс, различные неприятности в семье, на работе. Кроме того, приступы бронхиальной астмы могут возникнуть после физической нагрузки, при дыхании холодным воздухом, от резких духов, при неблагоприятных метеорологических условиях, в ночное время и от других причин. В) Клинически оформленная бронхиальная астма - после первого приступа или статуса бронхиальной астмы. Диагноз «бронхиальная астма» ставиться на третьем этапе развития болезни. 2. Клинико-патогенетические варианты бронхиальной астмы: А) Атопический - с указанием аллергизирующего аллергена или аллергенов. Б) Инфекционно-зависимый - с указанием инфекционных агентов и характера инфекционной зависимости, которая может проявляться стимуляцией атопических реакций, инфекционной аллергией и формированием первично изменённой реактивностью бронхов. В) Аутоиммунный. Г) Гормональный - с указанием эндокринного органа, Функция которого изменена, и характера дисгормональных изменений. Д) Нервно-психический с указанием вариантов нервно-психических изменений. Е) Первично изменённая реактивность бронхов, которая формируется без участия изменённых реакций иммунной, эндокринной и нервной систем, может быть врождённой, проявляться под влиянием химических, физических, механических ирритантов и инфекционных агентов. Характеризуется приступами удушья при физической нагрузке, воздействии холода, медикаментов и т.д. Возможны различные комбинации вариантов, причём к моменту обследования один из клинико-патогенетических вариантов является основным. У больного может быть один клинико-патогенетический вариант.
ГЛАВА 2. ОРГАНИЗАЦИЯ, МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
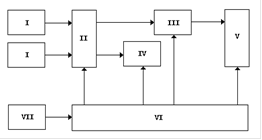
Данное исследование было проведено в пульмонологическом отделении Дорожной больницы г. Красноярска. Заведующая отделением Лихачёва Людмила Владимировна. Работа проводилась в условиях стационара. Для исследования были отобраны больные бронхиальной астмой, хроническим бронхитом, пневмонией средней тяжести течения в стадии обострения в возрасте от 18-ти до 61-го года мужского и женского пола. Количество обследуемых - 30 человек. Для выявления психологических и психофизиологических оснований невротической астении у больных с легочными заболеваниями в программу нашего исследования был включен ряд методик. - Опросник «Уровень невротической астении» для определения выраженности невротической астении, свидетельствующей о нарушении регуляторной деятельности ЦНС; - Томский опросник ригидности Г.В. Залевского для исследования степени устойчивости и вида компенсации астенических расстройств; Опросник СМИЛ для выявления уровня психологической дезадаптации личности; - Омегаметрия для установления нейрофизиологической природы астении. При реализации метода омегаметрии для определения психофизиологических механизмов энергодефицитного состояния легочных больных в нашей работе использована функциональная нагрузка (в виде индивидуально-максимальной задержки дыхания после глубокого вдоха). Регистрацию сверхмедленных физиологических процессов осуществляли в течение 10 минут в состоянии покоя и далее в течение 7-10 минут после однократной функциональной нагрузки. ОБОСНОВАНИЕ КОМПЛЕКСНОГО ОПРОСНИК НЕВРОТИЧЕСКОЙ АСТЕНИИ (УНА) Новая оригинальная экспериментально-психологическая методика «Уровень невротической астении» является медико-психологическим экспресс диагностическим инструментом для выявления степени выраженности астении невротического характера. Число утверждений в опроснике УНА составило 38. Все утверждения опросника с указанием диагностических коэффициентов, соответствующих каждому варианту ответа ("почти всегда", "часто", "иногда", "редко", "почти никогда") и образовали две шкалы, направленные на определение уровня невротической астении (УНА) у мужчин и женщин. Отрицательная величина диагностического коэффициента, соответствующего ответу испытуемого, свидетельствует о наличии невротической астении, а положительная - об отсутствии таковой. Абсолютная величина диагностического коэффициента является мерой диагностической значимости варианта ответа. Итоговая сумма диагностических коэффициентов всех ответов испытуемого может быть положительной или отрицательной. Так как отрицательный диагностический коэффициент ответа свидетельствует о том, что данный ответ преобладает у больных невротической астенией, а положительный - у здоровых, то, отрицательная итоговая оценка свидетельствует о преобладании у испытуемого ответов, характерных для больных с невротической астенией, а положительная, соответственно, свидетельствует о преобладании у испытуемого ответов, характерных для здоровых. Чем больше положительная по знаку итоговая оценка, тем больше вероятность отсутствия астенического состояния и принадлежности испытуемого к группе нормы. Чем меньше отрицательная по знаку итоговая оценка (соответственно, чем больше она по абсолютной величине), тем больше вероятность наличия невротической астении. К очень высоким показателям опросника УНА отнесены показатели от 60 до 100% на основе результатов прошлых исследований согласно основному источнику (Вассерман Л.И., Вукс А.Я., Иовлев Б.В. Шкала для психологической экспресс диагностики уровня невротической астении): «60% - высокая вероятность наличия невротической астении, значительное количество симптомов (60%) невротической астении»; к высоким отнесены показатели опросника от 30 до 60%; к средним - от 10 до 30%; к низким от 0 до 10%. ОМЕГАМЕТРИЯ Омега-потенциал отражает уровень относительно стабильного функционирования и является физиологическим показателем, определяющим функциональное состояние мозга. В число основных диагностически значимых показателей уровней относительно стабильного функционирования (УОСФ) исследуемых зон мозга по данным динамики омега-потенциала входили: ) Величина омега-потенциала, характеризующая состояние исследуемых зон мозга в каждый конкретный интервал времени. Эмпирически выделено 3 уровня омега-потенциала. Понимание различий адаптивно-функциональных резервов организма для каждого уровня является необходимым условием для успешной интерпретации результатов проведенного исследования. І уровень - значения омега-потенциала от 0 до 20 мВ, отражает снижение активного бодрствования: быстрая психоделимость психических и физических функций, адаптивные функциональные резервы организма ограничены. Нормальные адаптивные реакции сохраняются при условии распределения нагрузок во времени. С низкими значениями омега-потенциала выделяются две группы лиц: группа - характерна высокая истощаемость к большим физическим нагрузкам, высокая лабильность первичных процессов, высокая обучаемость при строгом дозировании распределения нагрузок во времени, низкие пороги реакций на раздражители, неустойчивые адаптивные реакции, потребность в социально-психологической защите, подверженность невротическим реакциям. группа - характеризуется выраженной истощаемостью при незначительных физических и психических нагрузках, лабильность снижена, обучаемость плохая, затруднены процессы извлечения из долгосрочной памяти (предболезненное состояние, болезни). ІІ уровень - значения омега-потенциала от 20 до 40 мВ, отражает оптимальный уровень бодрствования: адекватные поведенческие реакции, в том числе и внезапные виды экзо- и эндогенных воздействий. Хорошая переносимость длительных психических и физических нагрузок с сохранением высокой работоспособности, оптимальная подвижность нервных процессов, легкое переключение внимания, хорошая оперативная и долгосрочная память, хорошо обучаются и воспроизводят обучение. Пороги реакций на нагрузку оптимальные. ІІІ уровень - значения омега-потенциала от 40 до 60 мВ, отражает напряженное состояние человека, неадекватные поведенческие реакции в ответ на любые экзо- и эндогенные воздействия как по психическому. Так и по двигательному компоненту. Делятся на 2 группы: группа - практически здоровые люди, высокие пороги адаптивных реакций, возможность обнаружения гиперустойчивости реакций, вязкость реакций, снижение лабильности первичных процессов, затрудненность адаптивных перестроек в поведении. Обучение затруднено. Воспроизведение аморитмов поведенческих и профессиональных программ может сопровождаться некорректируемыми ошибками. Такие состояния неустойчивы как по интенсивности, так и по продолжительности во времени. Могут быть обнаружены у практически здоровых людей при психических и физических перегрузках и при корригируемых патологических нарушениях в организме. группа - для них характерна отчетливая гиперустойчивость реакций на любые воздействия, длительность реакций - месяцы и годы. Пороги реакций высокие, лабильность первичных процессов низкая. Нарушение адаптивных перестроек в поведении. Обучение и воспроизведение аморитмов профессиональных и поведенческих навыков невозможно. Характерно для хронических и длительно текущих заболеваний. ) Устойчивость или вариабельность исходных значений омега-потенциала в течение однократного исследования длительностью 30-60 мин. По показателю устойчивости исходных величин омега-потенциала в течение 30-60 мин дифференцировано три типа динамики уровня относительно стабильного функционирования (УОСФ): I тип - устойчивость исходных величин омега-потеняиала сохраняется в течение всего времени исследования, что свидетельствует о стабильности УОСФ исследуемых образований. II тип - варьирование величины омега-потенциала в пределах ±25% от исходных значений в тех же условиях наблюдения свидетельствует об относительной устойчивости УОСФ. III тип - неустойчивость омега-потенциала проявляется в виде значительных колебаний величины (±50% и более от исходных значений) в тех же условиях наблюдения и характеризует нестабильность состояний исследуемых зон; возможность их существенных изменений в сравнительно короткий интервал времени (секунды, десятки секунд) с переходом на другой уровень относительно стабильного функционирования. (Илюхина В.А., 1982 г.). При этом об оптимальной адаптивной реакции организма можно говорить в том случае, если изменения омега-потенциала не превышает 25% от исходного уровня. Состояние напряженности адаптивных механизмов регуляции определяется при увеличении исходных значений омега-потенциала более чем на 25%. Состояние перенапряжения адаптивных механизмов регуляции функций - при неизменной величине омега-потенциала или его снижении не более чем на 25%. Предболезненное состояние организма, возникающее в результате углубления перенапряжения адаптивных механизмов регуляции функций - при снижении омега-потенциала до 50% от исходных значений. Состояние болезни с патологическими изменениями в механизмах адаптивной регуляции функций - при снижении омега-потенциала более чем на 50% от исходных значений, изменения знака с (-) на (+) в тех же условиях регистрации. Продромальное состояние за 3-4 суток до инфекционного или вирусного поражения организма - при увеличении омега-потенциала до 50% и более от индивидуальных значений, характерных для состояния оперативного покоя. ) Пределы вариабельности омега-потенциала в сходных условиях наблюдения при повторных исследованиях ото дня ко дню. Для реализации методики на кафедре приборостроения КрасГТУ было создано устройство, осуществляющее динамическую регистрацию омега-потенциала, с дискретностью 1 сек, (разработчики Тронин О.А., Кожевников В.Н., 2003), которое позволяет по двум каналам измерять, регистрировать, хранить в памяти и отображать фиксированные значения на дисплее прибора. Значения визуализируются на компьютере по специально разработанной программе в виде графиков. Измерение проводилось по двум каналам: при закреплении положительного электрода на поверхности левого лобного бугра (область проекции левой лобной доли) относительно правой кисти, на которой фиксируется отрицательный электрод, измеряются значения омега-потенциала левого полушария (1 канал); при закреплении положительного электрода на поверхности правого лобного бугра (область проекции полюса правой лобной доли) относительно левой кисти, на которой фиксируется отрицательный электрод, измеряются значения омега-потенциала правого полушария (2 канал). Структурная схема устройства регистрации омега-потенциала головного мозга. § входной усилитель (I) § аналого-цифровой преобразователь (II) § блок памяти (III) § блок индикации (IV) § блок сопряжения с компьютером (V) § блок синхронизации (VI) § блок питания (VII) Устройство работает следующим образом:
Снимаемый электродами сигнал усиливается усилителями (I) первого и второго каналов. Далее усиленный сигнал преобразуется аналого-цифровым преобразователем (II) в цифровой бинарный код. Полученный код запоминается в ячейках блока памяти (III) и выводится на жидкокристаллические дисплеи блока индикации (IV) обоих каналов. Причем, в нечетные ячейки блока памяти (III) заносятся данные от первого канала, а в четные - второго. Передача данных из блока памяти (III) во внешнее устройство осуществляется при помощи блока сопряжения с компьютером (V). Работой всех функциональных блоков управляет блок синхронизации (VI), выдающий необходимые последовательности тактовых сигналов в остальные блоки. Напряжения необходимые для работы всего устройства вырабатывает блок питания (VII). Режимы работы выбираются положением переключателей и кнопок схемы управления, расположенных на лицевой панели прибора. Основные характеристики прибора: · питание от четырех элементов А6, а для вывода данных во внешнее устройство от сетевого блока питания «+», «-» 12 В; · разрядность аналого-цифрового преобразователя 8 бит; · 2 канала с диапазонами измеряемых напряжений «+», «-» 127 мВ; · количество измерений в минуту 60, 12, 6; · емкость памяти 4096 байт; · скорость передачи данных 9600 бод; - возможность пошагового просмотра полученных данных.
ОБРАБОТКА ДАННЫХ
Обработка данных проводилась по следующему алгоритму: полученные количественные значения по всем шкалам опросников СМИЛ, УНА, ТОРЗ были разделены на четыре уровня: 1) низкий; 2) средний; 3) высокий; 4) очень высокий. К очень высоким показателям опросника СМИЛ отнесены значения выше 70 Т-баллов на основе общепринятой классификации; к высоким от 60 до 70 Т-баллов, к низким ниже 40 Т-баллов: «колебания в пределах 40-60 T являются статистически незначимыми отклонениями от среднего значения»; к средним от 40 до 60 Т-баллов: «среднее арифметическое принято за значение, равное 50 T-баллов, среднеквадратическое отклонение - за 10 T-баллов». К очень высоким показателям опросника УНА отнесены показатели от 60 до 100% на основе их статистической значимости и результатов прошлых исследований согласно источнику: «60% - высокая вероятность наличия невротической астении, значительное (60%) количество симптомов невротической астении»; к высоким отнесены показатели опросника от 30-60%; к средним - от 10 до 30%; к низким от 0 до 10%. Показатели опросника ТОРЗ были ранжированы по каждой шкале на основе классификации, принятой в оригинале Г.В. Залевским (см. табл. 1). Следующим шагом проводился корреляционный анализ полученных психологических и физиологических характеристик.
Таблица 2. - Условная классификация признаков
ГЛАВА 3. РЕЗУЛЬТАТЫ
По данным психологических опросников: 1. По опроснику УНА у 23 из 30 больных с легочными заболеваниями был выявлен высокий уровень невротической астении - у 75% больных. Астения проявляется в усталости, повышенной утомляемости, снижении работоспособности. Невротическая усталость характеризуется неспособностью исчезать после отдыха. Указанные нарушения сопровождаются, как правило, повышенными возбудимостью, раздражительностью, повышенной чувствительностью к внешним и внутренним раздражителям. Высокие показатели невротической астении свидетельствуют о высоком влиянии фактора невротической истощенности на уровень дезадаптированности больных. . По Томскому опроснику ригидности (ТОРЗ) были получены следующие результаты: - шкала "симптомокомплекс ригидности": высокие показатели у 18 больных из 30 - у 60% больных; шкала "актуальной ригидности": высокие показатели у 12 больных из 30 - у 40% больных; шкала "сенситивной ригидности": высокие показатели у 26 больных из 30 - у 87% больных; шкала "установочной ригидности": высокие показатели у 8 больных из 30 - у 26% больных; шкала "ригидности как состояния": высокие показатели у 26 больных из 30 - у 86% больных; шкала "преморбидной ригидности": высокие показатели у 7 больных из 30 - у 25% больных. Таким образом, наиболее выраженными шкалами у легочных больных являются: 1. шкала "сенситивной ригидности" - у 87% больных; 2. шкала "симптомокомплекс ригидности" - у 60% больных; 3. шкала "ригидности как состояния" - у 86% больных. Такие показатели отражают как общую высокую психическую ригидность у легочных больных, так и тот факт, что при данном виде заболевания наиболее выражена ригидность сферы эмоций, настроения, самочувствия. Ригидность остро проявляется в виде неспособности переключения на другой вид, ритм психической деятельности, выработанный страх перед новым. 3. По СМИЛ были получены следующие результаты: - по 1 шкале (сверхконтроль - ипохондрия) высокие показатели у 22 легочных больных - у 73% больных; по 2 шкале (пессимистичность-депрессия) высокие показатели у 18 больных - у 60% больных; по 3 шкале (эмоциональная лабильность-истерия) высокие показатели у 22 больных - у 73% больных; по 4 шкале (импульсивность-психопатия) высокие показатели у 9 больных - у 30% больных; по 6 шкале (ригидность - паранояльность) высокие показатели у 19 больных - у 63% больных; по 7 шкале (тревожность-психастения) высокие показатели у 28 больных - у 93% больных; по 8 шкале (индивидуалистичность - шизоидность) высокие показатели у 20 больных - у 66% больных; по 9 шкале (оптимистичность - гипомания) высокие показатели у 6 больных - у 20% больных. Та
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2020-03-14; просмотров: 284; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.147.77.51 (0.02 с.) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||