Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Резюме в отношении этиологических факторов
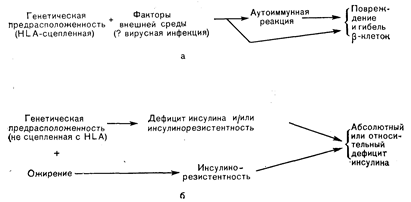
Как с этиологической, так и с клинической точки зрения диабет не является единой нозологической формой. При диабете I типа генетическая предрасположенность, связанная с системой HLA, имеет определенное значение, но может оказаться недостаточной для того, чтобы обусловить развитие заболевания. Большую роль играют, вероятно, приобретенные факторы, такие, как вирусная инфекция и/или аутоиммунные процессы. Однако эти факторы могут вызвать диабет только у генетически предрасположенных
Тис. 10—29. Этиологические факторы при диабете: а) I типа (инсулинозависимый) и б) II типа (инсулинонезависимый). При диабете I типа необходимы генетическая предрасположенность (которая часто связана с системой HLA) и некоторые приобретенные факторы внешней среды. Последние могут быть представлены вирусной инфекцией, которая либо непосредственно, либо через аутоиммунную реакцию приводит к повреждению и гибели b-клеток. При диабете II типа генетические факторы имеют еще большее значение. Генетическая предрасположенность обусловливает секреторную недостаточность b-клеток и/или резистентность к инсулину, которая усиливается при ожирении (развивающемся в 80% случаев) и приводит к абсолютному или относительному дефициту инсулина. лиц. Можно постулировать такую последовательность событий-у генетически предрасположенных лиц вирусная инфекция «запускает» аутоиммунный процесс, приводящий к повреждению b-клеток (рис. 10-29). При диабете II типа наследственность играет большую роль. В этом случае наиболее частой причиной клинического проявления недостаточности инсулина является ожирение, которое увеличивает потребность в его секреции генетически неполноценными b-клетками (см. рис. 10—29). ПАТОГЕНЕЗ Важнейшая роль недостаточности внутрисекреторной функции поджелудочной железы в патогенезе диабета была доказана еще исследованиями Минковского на панкреатэктомированных животных и последующим открытием инсулина Бантингом и Бестом. Однако последующая демонстрация гипергликемических эффектов гормона роста и глюкокортикоидов и позднее интерес к глюкагону позволили предположить участие и других гормонов. Кроме того, в развитии диабета II типа играют роль и изменения тканевой чувствительности к инсулину (инсулинорезистентность). Имеющиеся данные отчетливо указывают на недостаточность секреции инсулина как на основной патогенетический фактор при диабете I типа. Избыток глюкагона может усиливать эффекты недостаточности инсулина у таких больных. При диабете II типа секреция инсулина имеет неоднородный характер. Чаще всего встречается недостаточная секреция инсулина. Однако у некоторых больных резистентность к инсулину может играть более важную роль, чем недостаточность его секреции.
СЕКРЕЦИЯ ИНСУЛИНА Разработка радиоиммунологического метода определения уровня инсулина в плазме обеспечила возможность непосредственной оценки количества циркулирующего гормона при различных диа-
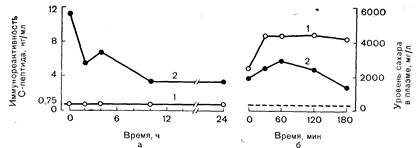
Рис. 10—30. Изменение иммунореактивности С-пептида (1) или лечении выраженной гипергликемии при диабете I типа (а) и в ответ на пероральную нагрузку глюкозой (2) в период ремиссии (б) Прерывистая линия отражает нижнюю границу чувствительности метода определения С-пептида. Данные свидетельствуют об отсутствии эндогенной секреции инсулина у больных диабетом I типа с усмеренной или резко выраженной гипергликемией (а). В транзиторной фазе ремиссии наблюдается восстановление секреции инсулина (б).
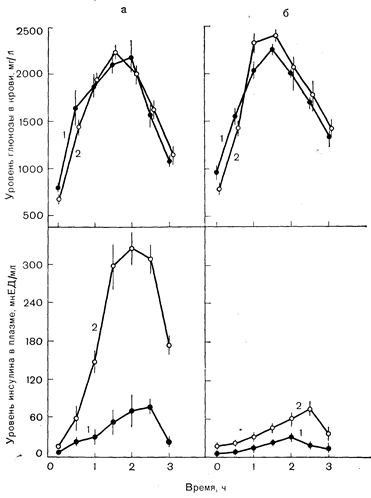
Рис. 10—31. Реакция инсулина плазмы на «диабетический» уровень глюкозы в крови (создаваемый внутривенным введением глюкозы) у здоровых лиц (а) без ожирения (1) и с ожирением (2) и у больных диабетом (б) без ожирения (1) и с ожирением (2) (по Perley M., Kipnis D. M., J. Clin. Invest. 1967,46, 1954). бетических состояниях. При диабете I типа, характеризующемся склонностью к кетозу, легко показать абсолютную недостаточность инсулина. Этот дефект секреции инсулина затрагивает как раннюю, так и позднюю фазы высвобождения гормона. У детей со свежевыявленным диабетом I типа часто наблюдается транзиторная ремиссия заболевания — так называемая фаза медового месяца, связанная с восстановлением секреции инсулина [30] (рис. 10—30). В конце концов наступает необратимое прекращение его секреции и возобновляется гипергликемия. Тем не менее дефект секреции инсулина при диабете I типа, как правило,, не означает полной недостаточности функции b-клеток. При исследованиях, в которых определяли уровень С-пептида, обнаружили признаки остаточной секреции инсулина у получающих гормон больных с давно развившимся диабетом. На самом деле, сохраняющаяся эндогенная секреция инсулина может являться основным условием легкости, с которой гликемию удается регулировать путем экзогенного введения гормона [121].
При диабете II типа изменения секреции инсулина менее закономерны, но ее снижение никогда не достигает столь резкой степени, которая характерна для больных диабетом I типа. Первые сообщения о том, что концентрация инсулина при диабете II типа равнима с таковой у здоровых лиц, свидетельствовала о нарушении действия, а не секреции инсулина. Однако в этих исследованиях не учитывалось значение ожирения и гликемии [122]. При сравнении больных диабетом II типа (большинство из которых страдают ожирением) со здоровыми лицами с той же массой тела выявляют снижение секреции инсулина у больных, особенно в ранней ее фазе (рис. 10—31). Кроме того, при воспроизведении у здоровых лиц гипергликемической сахарной кривой, характерной для таких больных, реакция инсулина у них явно превышает реакцию у больных. Таким образом, кажущаяся гиперинсулинемия у большинства больных диабетом II типа обусловлена либо ожирением, либо запаздыванием раннего выброса инсулина, что приводит к гипергликемии и вторичному повышению уровня инсулина на поздних стадиях глюкозотолерантного теста. Однако характер секреции инсулина у больных. диабетом II типа без ожирения неоднороден. У некоторых больных без ожирения на фоне гипергликемии наблюдается значительное увеличение инсулиновой реакции [110, 123] (рис. 10—32). У таких больных более важным патогенетическим фактором является инсулинорезистентность (см. далее).
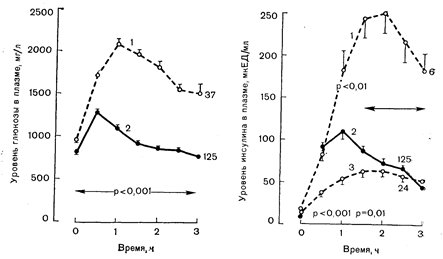
Рис. 10—32. Гетерогенность инсулиновой реакции на пероральную нагрузку глюкозой у больных инсулинонезависимым (тип II) диабетом. Слева: 1—уровень глюкозы в плазме у больных диабетом в возрасте 18—25 лет (в среднем 22 года); 2 — у здоровых лиц в возрасте 18—25 лет (в среднем 22,3 года); справа: два типа реакции: гипер- (1) и гипоинсулинемическая (3) у больных после нагрузки глюкозой (по Fajans S. S., Diabetes, 1978, 27, 1112).
Что касается механизма снижения секреции инсулина, наблюдаемого у большинства больных диабетом II типа, то предполагается нарушение распознавания и/или метаболизма глюкозы. без иных дефектов секреторного процесса в b-клетках. Указания ни подобное нарушение получены в исследованиях, обнаруживших исчезновение ранней острой фазы секреции инсулина в ответ на стимуляцию глюкозой, несмотря на сохранение нормального секреторного ответа на изопротеренол (изадрин), секретин и аргинин [124]. Снижение глюкозозависимой секреции инсулина может опосредоваться адренергической нервной системой, о чем свидетельствует благоприятный эффект a-адренергической блокады и введения индометацина — ингибитора синтеза простагландинов [51]. Хотя гормоны желудочно-кишечного тракта, особенно ЖИП, могут служить секретогонами инсулина, у больных диабетом II типа наблюдалось повышение, а не снижение их уровня [44].
ЧУВСТВИТЕЛЬНОСТЬ К ИНСУЛИНУ
Одновременное существование гипер- или нормогликемии и повышенного уровня инсулина в плазме свидетельствует о снижении чувствительности к инсулину, или инсулинорезистентности. Более прямым доказательством инсулинорезистентности является? снижение эффективности экзогенного инсулина в отношении стимуляции поглощения глюкозы различными тканями-мишенями in vivo [72]. По этим критериям ожирение наверняка чаще всего встречается у человека с инсулинорезистентным состоянием. Его сочетание с диабетом II типа в 80% случаев и более подчеркивает значение ожирения в проявлении метаболических последствий врожденной недостаточности функции b-клеток (см.. рис. 10-29). У некоторых больных диабетом II типа гиперинсулинемия на фоне гипергликемии реггистрируется даже в отсутствие ожирения [123]. Дальнейшее доказательство инсулинорезистентности у таких больных было получено в исследованиях, в которых определяли реакцию на экзогенный инсулин. Reaven и соавт. [123] разработали методику сравнения влияний гиперинсулинемии на поглощение глюкозы у здоровых лиц и у больных диабетом II типа. Согласно методике этих авторов, эндогенная секреция инсулина подавляется путем сочетанной инфузии адреналина и пропранолола (анаприлин). Инсулин вводят со скоростью 80 мЕД/мин, а глюкозу — со скоростью 6 мг/кг в 1 мин. После
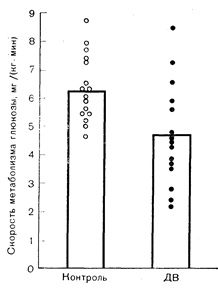
Рис. 10—33. Гетерогенность тканевой чувствительности к инсулину при инсулинонезависимом (тип II) диабете взрослых (ДВ). Чувствительность к инсулину определяли по скорости опосредованного инсулином метаболизма глюкозы в условиях физиологической гиперинсулинемии, создаваемой с помощью методики фиксированного введения инсулина. Примерно у половины больных диабетом обнаружено снижение чувствительности к инсулину по сравнению со здоровыми лицами (по DeFronzo R. et al.. J. Clin. Invest., 1979, 63, 939). установления близких постоянных концентраций инсулина в плазме постоянный уровень глюкозы в плазме служит показателем инсулинорезистентности: чем он выше, тем больше инсулинорезистентность. У здоровых лиц эти исследователи обнаружили постоянный уровень глюкозы в плазме, равный приблизительно 1250 мг/л, тогда как у больных диабетом II типа (инсулинонезависимым) он колебался от 2000 до 3500 мг/л. Альтернативным подходом, позволяющим избежать необходимости инфузии адреналина и пропранолола (анаприлин) (агенты, которые сами по себе могут менять чувствительность к инсулину), служит методика «фиксированного введения инсулина». По этой методике осуществляют инфузию инсулина в физиологических дозах, а эугликемию поддерживают с помощью инфузии глюкозы с разной скоростью. Поскольку вся вводимая глюкоза должна метаболизироваться, скорость ее инфузии является показателем опосредованного инсулином поглощения глюкозы. С помощью этой методики DeFronzo и соавт. [125] обнаружили 30—40% снижение чувствительности к инсулину при диабете II типа. Однако анализ индивидуальных реакций выявил гетерогенность чувствительности к инсулину при этом заболевании. Тканевая реактивность до отношению к инсулину снижена примерно у половины больных, тогда как у остальных она остается в пределах нормы (рис. 10-33).
|
|||||||
|
Последнее изменение этой страницы: 2017-01-26; просмотров: 172; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.149.251.154 (0.007 с.) |