
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Динамическое наблюдение, проводимое ортодонтомСодержание книги
Поиск на нашем сайте
Динамическое наблюдение — система работы лечебно-профилактических учреждений, обеспечивающая предупреждение болезней, раннее их выявление и лечение при систематическом наблюдении за больным. Организация и проведение плановой стоматологической санации детей, включающей также предупреждение развития зубочелюстных аномалий, являются основой диспансеризации детского и подросткового населения. Здоровые зубы, здоровые ткани пародонта и нормальный прикус — необходимые условия для правильного пищеварения и роста ребенка. Для предупреждения нарушений в зубочелюстно-лицевой области важно проводить следующие мероприятия: 1) осуществлять медико-генетическое консультирование новобрачных; 2) организовывать рациональный режим труда, отдыха, питания беременной женщины, охранять ее здоровье; 3) организовывать гигиенический уход за ребенком, проводить гигиеническое воспитание, обучать регулярной чистке зубов и контролировать ее качество. Обеспечить плановую лечебно-профилактическую стоматологическую санацию детского населения для сохранения зубов, предупреждения их кариозного разрушения, одонтогенных патологических процессов, болезней слизистой оболочки полости рта, пародонта, используя территориально-участковый принцип обслуживания детского населения; 4) выявлять семейное предрасположение к развитию зубочелюстных аномалий (частичная или полная адентия, сверхкомплектные зубы, рудиментарные зубы, индивидуальная микро- или макродентия, нарушения эмали зубов, микро- или макрогнатия, про- или ретрогнатия, врожденное несращение в челюстно-лицевой области, аномалия величины и прикрепления уздечек языка, губ, макроглоссия, отдельные виды опухолей и др.); 5) предупреждать развитие зубочелюстных аномалий (борьба с вредными привычками у детей, нормализация закрывания рта, дыхания, глотания, речи, нормализация функции мышц околоротовой области, пластика укороченной уздечки языка, аномальной уздечки губ, сошлифовыва-
6) устранять имеющиеся зубочелюстные аномалии путем применения ортодонтических аппаратов и комплексных методов лечения (стоматологических — ортодонтическо-го, терапевтического, хирургического, а также оторино-ларингологического, эндокринологического, психоневрологического, ортопедического, логопедического и др.); 7) предупреждать рецидивы зубочелюстных аномалий; 8) стремиться к достижению морфологического, функционального и эстетического оптимума в зубочелюстно-ли-цевой области. Для реализации задач организации ортодонтической помощи детям и подросткам, изложенных в приказах, инструкциях, резолюциях пленумов и съездов, запланировано: 1) обеспечить дальнейшее развитие сети стоматологических поликлиник, предусмотреть организацию детских отделений в стоматологических поликлиниках, а при отсутствии их — в других амбулаторно-поликлинических учреждениях; 2) постепенно осуществить переход к участковому принципу обслуживания населения; 3) обеспечить профилактическую плановую санацию полости рта у детского населения; 4) организовать своевременное выявление, взятие на учет и диспансерное наблюдение и лечение в стоматологических поликлиниках и стационарах детей с врожденной патологией челюстно-лицевой области; 5) увеличить число ортодонтических отделений и кабинетов; 6) при проведении профилактической плановой санации полости рта организовать выявление детей, нуждающихся в ортодонтическом лечении. Гигиенические навыки и санация полости рта. Разрушение зубов вследствие кариеса и его осложнений, а также их ранняя потеря предрасполагает к деформации зубных рядов. Гигиена полости рта ребенка, подростка и взрослого как профилактическое мероприятие — проблема здравоохранения. В каждом детском учреждении (ясли, сады, комбинаты, школы, ПТУ), где планируется внедрение комплексной системы стоматологической профилактики, необходимо организовать специальные кабинеты или уголки гигиены полости рта. В таких помещениях должны быть раковины, над которыми укрепляют зеркала, шкаф с ячейками для хранения индивидуальных средств гигиены. Сотрудники детской стоматологической поликлиники, работающие на дошкольно-школьном участке, должны составить план работы с родителями, воспитателями, медицинским персоналом, включив в него следующие вопросы: 1) средние сроки прорезывания и смены временных зубов; 2) особенности их формирования и функции; 3) влияние вредных привычек на развитие зубочелюстной системы; 4) несмыкание губ, ротовое дыхание, нарушение осанки и их неблагоприятные последствия; 5) кариес зубов у детей и его осложнения; 6) средние сроки формирования и прорезывания постоянных зубов; 7) влияние кариозного разрушения временных и постоянных зубов на формирование прикуса; 8) ортодонтическое лечение и зубочелюстное протезирование у детей; 9) правильный подбор зубной щетки и зубной пасты;
10) когда и как правильно чистить зубы; 11) питание детей и его влияние на состояние зубов; 12) помощь при зубной боли; 13) болезни десен и слизистой оболочки полости рта у детей. Занятия необходимо проводить с воспитателями детских учреждений, медицинским персоналом и родителями, учитывая возраст детей. Родители, воспитатели должны ежедневно контролировать норму потребления углеводов ребенком, не допускать приема сахара и сахарсодержащих продуктов в перерыве между основными приемами пищи, развивать навыки обязательного полоскания полости рта после приема пищи, чистки зубов утром и вечером. Детей обучают пользоваться зубной щеткой с 2-летнего возраста. Зубную щетку следует менять не реже 2 раз в год. Обучение чистке зубов должно сопровождаться объяснением значения всех манипуляций и порядка их выполнения: 1) вымыть руки; 2) прополоскать рот водой; 3) тщательно промыть зубную щетки водой из-под крана; 4) выдавить зубную пасту на зубную щетку на длину ее головки; 5) почистить зубы каждой половины челюсти в течение 0,5 мин; 6) прополоскать рот водой; 7) промыть зубную щетку, намылить ее и оставить намыленной в стакане головкой кверху. Чистку зубов начинают с верхних правых коренных зубов. Рекомендуется делать по 10 движений щеткой на каждом сег-
2—1376
На состояние полости рта, как известно, оказывает влияние техника чистки зубов, регулярность чистки, умение подобрать необходимое гигиеническое средство для ухода за полостью рта — профилактическое, лечебное, лечебно-профилактическое. Важно также осуществлять регулярный контроль за выполнением этой процедуры, особенно у детей и подростков, пользующихся ортодонтическими аппаратами. Перед чисткой зубов следует установить качество ухода ребенком за полостью рта с помощью гигиенического индекса по Федорову—Володкиной. Для этого используют окраску губной поверхности шести нижних передних зубов йодсодержа-щим раствором. Количественную оценку проводят по пятибаль-ной системе: окрашивание всей поверхности коронки зуба — 5 баллов » 3/4»»» — 4 балла » '/2»»» — 3 балла » '/4»»» — 2 балла отсутствие окрашивания поверхности коронки зуба — 1 балл. Расчет производят по формуле:
где Кс — количественный гигиенический индекс оценки; к — сумма значений индексов у всех зубов; п — число зубов (6). В норме гигиенический индекс не должен превышать 1. Качественную оценку интенсивности налета можно проводить по трехбальной системе: интенсивное окрашивание — 3, слабое окрашивание — 2, отсутствие окрашивания — 1. Расчет выполняют по формуле:
где Sc — качественный гигиенический индекс окраски; S— сумма значений индексов у всех зубов; п — число зубов (6). В норме гигиенический индекс не должен превышать 1. Комплекс лечебно-профилактических мероприятий должен также включать местное применение кариес-профилактических средств (фторлак, препарат «Ремодент»), санацию полости рта с учетом степени активности кариозного процесса. Возможна профилактика заболеваний зубочелюстной системы путем местного воздействия, а также воздействия на весь организм. Необходимо выявлять детей с повышенным риском возникновения и развития аномалий прикуса, кариеса зубов. Это в основном: 1) дети, у родителей которых или близких родственников имеются резко выраженные аномалии прикуса; 2) дети с нарушенным развитием височно-нижнечелюстных суставов, перенесшие травму во время родов; 3) дети, рожденные недоношенными, имеющие пороки развития, в том числе несращение в челюстно-лицевой области, перенесшие в период новорожденности и грудного вскармливания гемолитическую болезнь, пневмонию, гнойно-септические заболевания; 4) дети, рожденные от матерей с пороками сердечно-сосудистой системы, гипертонией, нефропатией, диабетом, туберкулезом, токсикозом беременных и др. Если график работы по внедрению комплексной системы профилактики кариеса, предложенный Т. Ф. Виноградовой, не соблюдается в школе и школьный врач не проводит работу по графику-календарю, то эту работу должен осуществлять ортодонт, оказывающий помощь детям с зубочелюстными аномалиями. При выборе съемных или несъемных конструкций ортодон-тических аппаратов с целью лечения аномалий прикуса следует обращать особое внимание на интенсивность кариозного процесса, особенно на постоянных зубах. У тех детей, у которых индекс КПУ меньше 3 (группа А), зубы обрабатывают фтор-лаком 2 раза в год и применяют полоскания реминерализую-щим раствором 2—3 раза в год. Если индекс КПУ больше 3 (группа Б), зубы обрабатывают фторлаком 4 раза в год и проводят аппликации реминерализирующим раствором 5 раз в год. Перед наложением назубных дуг участки коронок зубов, к которым будет прилегать металлическая часть аппарата, следует обрабатывать фторсодержащим лаком, что предупреждает образование меловидных пятен. Наносить фторлак удобнее сначала на коронки зубов нижней челюсти, что предупреждает накопление слюны. Их протирают ватным тампоном. Тщательно высушивать коронки не требуется. Препарат наносят на зубы тонким слоем с помощью ватного шарика или кисточки. Избыток фторлака, попавший на слизистую оболочку полости рта, удаляют. Через 1—2 мин пациент может закрыть рот. Ему рекомендуют принимать жидкую пищу в течение первых суток, мягкую полужидкую в течение вторых, слегка прополаскивать рот, но не чистить зубы для предупреждения отторжения пленки фторлака. В дальнейшем пленка отторгается при чистке зубов щеткой. Для покрытия
2* зубов используют не более 0,4 мл фторлака при массе тела ребенка до 40 кг, не более 0,6 мл — при массе 40—60 кг, не более 1 мл — при массе свыше 60 кг. Курс применения фтор-лака составляет 2—4 процедуры в год с перерывом между процедурами не более 6 мес. Стоматологические инструменты и посуду очищают от фторлака этиловым спиртом. Для профилактики кариеса применяют также 3% водный раствор препарата «Ремодент» в виде аппликаций или полосканий полости рта. Ватные тампоны, смоченные реминерали-зуюшим раствором, накладывают на зубы на 15—20 мин. Для полоскания используют 15—20 мл раствора; рекомендуют полоскать рот 3—5 мин. Курс профилактики составляет 3—5 процедур в год. После каждой процедуры принимать пищу в течение 2 ч не рекомендуется. Для профилактики кариеса зубов применяют таблетки фторида натрия и витафтора, начиная со школьного возраста. Детям с повышенным риском возникновения кариеса постоянных зубов, начиная со школьного возраста, после согласования с педиатром следует назначать фторид натрия, вита-фтор, глицерофосфат кальция. Такая необходимость возникает при семейной декомпенси-рованной форме кариеса, системной патологии, частых инфекционных заболеваниях и хронической интоксикации, особенно в случаях резко выраженных аномалий прикуса. Ортодонтичес-кое лечение таких детей обычно бывает длительным, пользование ортодонтическими аппаратами затрудняет гигиеническое содержание полости рта. В связи с этим следует уделять большое внимание вопросам профилактики кариеса и его осложнений. Дети, проживающие в местностях с пониженным содержанием фтора в питьевой воде, должны получать таблетки фторида натрия, о чем заботятся школьные стоматологи. Лечение всех детей, обращающихся за ортодонтической помощью, следует начинать после тщательной санации полости рта, что является непременным условием подготовки пациента к ортодонтическим мероприятиям. У детей необходимо тщательно лечить не только постоянные, но и временные зубы. В случае ранней потери зубов хорошей профилактической мерой является зубочелюстное протезирование. Мероприятия по диспансеризации детей и подростков. Диспансеризацию ортодонтических больных осуществляют республиканские, краевые, областные, городские, межрайонные, районные детские стоматологические поликлиники. Укрупненные поликлиники обслуживают до 150 000 детского населения, приближая помощь детям и подросткам путем создания дош-кольно-школьных стоматологических участков. Для проведения ортодонтической диспансеризации необходимо 1,7 (по Р. М. Зволинской) или 3,6 (по Л. Б. Треймане) должности ортодонта на 10 000 детского населения. Мероприятия по ортодонтической диспансеризации проводят поэтапно с учетом потребности в профилактической и лечебной помощи на участках. Детей группируют по нозологическим формам зубочелюстных аномалий [Осадчий А. Д., 1961; ВаресЭ. Я., 1961; Акодис 3. М., 1973; Ширака 3. П., Кресли-ня В. Я., 1968; Снагина Н. Г., 1978; Саблина Г. И., 1988, и др.]. Первый этап — регистрация пациентов. Врач должен знать возраст, пол и состояние здоровья больных. Второй этап — специализированный осмотр каждого ребенка и санация полости рта. Полученная информация является основой для формироания диспансерных групп и последующего наблюдения. Третий этап — группировка пациентов с целью ортодонтической диспансеризации и составление плана работы врача на участке. Четвертый этап — наблюдение за пациентами, санация полости рта, проведение уроков гигиены и других массовых профилактических мероприятий. Пятый этап — изучение эффективности ортодонтической диспансеризации, определение форм и средств совершенствования этой работы. Комплекс лечебно-профилактических мероприятий, намеченный при осмотре ребенка, регистрируют в карте диспансеризации, после чего распределяют детей по диспансерным группам. KI группе диспансерного наблюдения причисляют детей с правильным смыканием губ, нормальными функциями зу-бочелюстной системы и правильным прикусом. Незначительные отклонения в зубочелюстной области рассматривают как варианты нормы. Такие дети нуждаются в воспитании у них гигиенических навыков ухода за зубами и полостью рта. Стоматолог осматривает их один раз в год. Ко II группе относят детей без выраженных морфологических отклонений от нормы в зубочелюстной системе, но с нарушениями дыхания, глотания, речи, жевания, мимики, вредными привычками, предрасполагающими к развитию зубочелюстных аномалий. У таких детей необходимо устранять причины возникновения отклонений в зубочелюстной системе и создавать благоприятные условия для нормального роста челюстей и формирования прикуса. По показаниям санируют полость рта, рекомендуют способы борьбы с вредными привычками, лечебную гимнастику, направляют на консультацию к оториноларингологу, ортопеду и другим специалистам. За
К III группе относят детей с нерезко выраженными аномалиями положения отдельных зубов или их групп, изменениями формы зубных дуг, отклонениями в прикусе, функциональными нарушениями и другими причинами, вызывающими эти отклонения. Для оказания помощи таким детям проводят мероприятия, направленные на устранение причин развития нарушений, в том числе путем применения ортодон-тических аппаратов несложных конструкций. После нормализации прикуса наблюдение осуществляют один раз в год. В IV группу входят дети с выраженными изменениями в зубочелюстной системе, нарушениями формы лица, функций дыхания, глотания, речи, откусывания и пережевывания пищи. Такие дети нуждаются в специализированном ортодонтическом лечении и комплексных лечебных мероприятиях, включающих устранение причин, вызвавших нарушения, применение орто-донтических аппаратов, нормализацию функций зубочелюстной системы и воздействие на организм ребенка в целом. Сроки лечения в периоде ретенции достигнутых результатов определяет ортодонт. При диспансеризации детей перечисленных групп используют контрольную карту с учетом специфики ортодонтическо-го профиля. Регистрация информации на перфокартах К-6 с двухрядной краевой перфорацией и закодированной на ней ортодонтичес-кой программой позволяет сохранять большой объем сведений об ортодонтическом больном. Перфокарты отражают динамику лечебного процесса. Вылеченного ребенка переводят в I группу, т. е. считают практически здоровым. Возможность увеличения численности I группы за счет успешного лечения детей II, III и IV групп позволяет в периоде ретенции достигнутых результатов орто-донтического лечения наблюдать за ними, создав подгруппу детей, пользующихся ретенционными аппаратами. Это дает возможность увеличить приток детей во II—IV группы. Частоту наблюдений за детьми диспансерных групп регулирует ортодонт в зависимости от особенностей зубочелюстных аномалий и степени трудности их лечения. При анализе эффективности ортодонтической диспансеризации целесообразно раздельно оценивать результаты начального и последующих периодов. К показателям начального периода диспансеризации относят:
1) выполнение плана стоматологических осмотров; 2) полноту охвата диспансерным учетом; 3) выявление детей с зубочелюстными аномалиями; 4) четкость ведения документации на каждого ребенка (история болезни, специальные формы учета и др.). Показателями конечного периода диспансеризации являются: 1) соблюдение сроков осмотров (плановость наблюдений); 2) активность патронажной работы ортодонта на участке; 3) полнота проведения профилактических, лечебных и оздоровительных мероприятий; 4) активность в оказании комплексной лечебной помощи, применение современных конструкций ортодонтических аппаратов, сокращение сроков лечения. Расчет эффективности ортодонтической диспансеризации производят на 100 детей среднегодового контингента, принимая во внимание количественный сдвиг в диспансерных группах за счет перевода детей в группу здоровых после проведения профилактических мероприятий или окончания активного аппаратурного лечения. В эту группу входят все дети, у которых в течение последних 2 лет не наблюдалось рецидивов зубочелюстных аномалий и не выявлено морфологических и функциональных нарушений в зубочелюстной системе. При диспансерном обслуживании детей с учетом состояния здоровья их распределяют на три основные группы. I группа — дети дошкольного и школьного возраста, не имеющие хронических соматических заболеваний и поражений центральной нервной системы, без выраженных стоматологических заболеваний (с интактными зубами, правильным их расположением, интактным пародонтом, физиологическим прикусом). У детей этой группы (практически здоровых) при двукратных плановых осмотрах в возрасте до 7 лет и однократных в возрасте от 7 до 15 лет следует обращать внимание на сроки прорезывания и смены временных зубов и прорезывания постоянных, а также своевременно выявлять сверхкомплектные зубы, врожденное отсутствие отдельных зубов, нарушение эмали постоянных зубов, начало кариозного процесса и его осложнений, снижение высоты прикуса в результате повышенной стираемости временных зубов или недостаточной стертости их бугров (особенно клыков), привычные смещения нижней челюсти, вредные привычки, нарушения артикуляции языка с окружающими органами и тканями (укорочение его уздечки), нарушения функций зубочелюстной системы, зрения, осанки. Перечисленные отклонения и нарушения нередко являются причиной развития зубочелюстных аномалий, которые следует своевременно обнаружить, после чего перевести ребенка из I во II группу диспансеризации. II группа — дети с хроническими соматическими заболе При зубочелюстных аномалиях ортодонт определяет объем профилактических и лечебных ортодонтических мероприятий и оказывает помощь до устранения нарушений. III группа — дети со стоматологическими заболеваниями Для устранения большей части зубочелюстных аномалий необходимо, чтобы профилактическая работа систематически осуществлялась стоматологом-педиатром в организованных детских коллективах при активной помощи родителей, родственников, педагогов, принимающих участие в воспитании ребенка. Ортодонт должен руководить работой по предупреждению зубочелюстных аномалий, проводимой стоматологами детского возраста, осуществлять специализированное лечение аномалий прикуса, нарушений функций зубочелюстной системы и стремиться к достижению эстетического оптимума. Диспансерное наблюдение, проводимое ортодонтом. I группа— дети дошкольного и школьного возраста без соматических заболеваний, поражений центральной нервной системы, выраженных стоматологических заболеваний. Н а 1-м году жизни (период начала прорезывания временных зубов) частота осмотра стоматологом один раз в месяц совместно с педиатром. Особое внимание следует обращать на подвижность языка, макроглоссию, наличие укороченной уздечки языка, форму альвеолярных отростков, их соотношение в переднем участке при приведении нижней челюсти к верхней (наличие сагиттальной, вертикальной щели), ошибки при искусственном вскармливании (расположение бутылочки, глубину введения соски в полость рта), наличие сверхкомплектных зубов, сроки прорезывания, качество и цвет временных зубов. Основные пути оздоровления: рассечение или пластика укороченной уздечки языка. Массаж альвеолярного отростка в участках его недоразвития у детей в возрасте от 6 мес до 1 года. Обучение правильному искусственному вскармливанию ребенка — правильной его укладке при кормлении, предотвращению давления горлышком бутылочки на альвеолярный отросток. Регулирование усилий ребенка при сосании за счет сжатия пальцами материнской груди, правильного подбора отверстия в соске, длины соски и степени ее введения в полость рта, наблюдение за регулярностью глотания. Удаление сверхкомплектных зубов. Сбалансированное питание по возрастной схеме для ребенка 1-го года жизни, сбалансированное питание матери, рациональный режим. При наличии патологии ребенка переводят во II или III группу диспансерного наблюдения. Н а 2-м и 3-м году жизни (период завершения формирования молочного прикуса) частота осмотра стоматологом совместно с педиатром один раз в месяц. Особое внимание следует обращать на выявление врожденной патологии, исключая врожденную расщелину губы, альвеолярного отростка, неба, нарушение сроков прорезывания временных зубов, вредные привычки сосания пальцев, различных предметов, принужденную позу, нарушенную осанку, плоскостопие, выявление ранних стадий кариозного процесса, зубочелюстных аномалий. Основные пути оздоровления: наблюдение за последовательностью прорезывания временных зубов и их установлением в прикусе. Применение глицерофосфата кальция после согласования вопроса с педиатром. Массаж альвеолярного отростка при затрудненном прорезывании временных зубов. Раннее выявление адентии на основании оценки формы альвеолярных отростков и степени развития других производных эктодермы (кожа, волосы, ногти, хрусталик глаза, нервная система). Борьба с вредной привычкой сосания пальцев (применение налокте-вых повязок). Лечебная физкультура для нормализации осанки и устранения плоскостопия, кривошеи. Предупреждение и ликвидация причин, ведущих к развитию зубочелюстных аномалий. Реминерализующая терапия кариеса в стадии пятна на открытых поверхностях зубов. Пломбирование кариозных полостей, восстановление контактных пунктов между зубами. Санация полости рта. В 2,5—3 года покрытие зубов фторлаком 2 раза в год. Обучение ребенка правилам гигиены полости рта. В возрасте 3—6 лет (период сформированного временного прикуса) частота осмотра стоматологом совместно с
Особое внимание следует обращать на выявление врожденной патологии. Подвижность языка, наличие укороченной или неправильно прикрепленной его уздечки, артикуляции языка с окружающими тканями в покое и во время речи, четкость произнесения звуковых фонем. Несмыкание губ, форму и размеры верхней губы, глубину супраментальной борозды. Вялое жевание, отказ от употребления жесткой пищи. Инфантильное глотание. Выявление привычной неправильной позы, нарушения осанки, плоскостопия. Наличие сверхкомплектных зубов, вредных привычек. Выявление кариозного процесса — разрушения отдельных зубов, их ранней потери, снижения высоты прикуса, углубления резцового перекрытия, наличия нестер-шихся бугров молочных зубов (чаще нижних клыков). Появление признаков нарушений прикуса, осанки. Основные пути оздоровления: пластика укороченной уздечки языка, нормализация речи (обучение у логопеда), достижение смыкания губ при вредной привычке ротового дыхания, употребление твердой пищи, обучение правильному глотанию. Удаление прорезавшихся ретинированных зубов. Борьба с вредными привычками (применение вестибулярных пластинок, активаторов). Лечебная гимнастика. Направление на консультацию к оториноларингологу при ЛОР-заболеваниях и к ортопеду при нарушениях осанки. Санация полости рта с применением описанных выше способов. Сошлифовывание бугров временных зубов, чаще нижних клыков. Изготовление и укрепление коронок на отдельных временных зубах, чаще молярах. Замещение дефектов зубных дуг пластиночными съемными протезами, укрепленными с помощью кламмеров. Использование накусоч-ных площадок в переднем участке верхнего протеза для повышения прикуса. Гигиена полости рта. В возрасте 6—9 лет (начальный период сменного прикуса) частота осмотра стоматологом один раз в 6 мес, оториноларингологом — один раз в 6 мес, логопедом — один раз в год, ортопедом — один раз в год. Основное внимание следует обращать на то же, что в двух предыдущих периодах, а также задержку смены вторых временных моляров и временных клыков. Основные пути оздоровления те же, что и в предыдущем периоде: плановая санация полости рта и регулярная гигиена с использованием средств специального назначения. Удаление временных моляров и клыков при хроническом гранулирующем периодонтите, а также задержавшихся временных зубов после рентгенографического контроля. Выявление мезиального сдвига зубов. Продолжение удаления зубов по Хотцу. Определение ортодонтических показаний к удалению отдельных зубов, в том числе разрушенных постоянных зубов путем протезирования. Удаление по показаниям ретенированных сверхкомплектных зубов. Наблюдение за прорезыванием клыков, премоляров и вторых постоянных моляров; массаж в их области. Удаление увеличенных аденоидов, небно-глоточных миндалин при аномалиях прикуса. В возрасте 12—15 лет (период постоянного прикуса). Частота осмотра стоматологом — один раз в год, ортодонтом — один раз в 6 мес, оториноларингологом — один раз в год. Основное внимание следует обращать на те же морфологические, функциональные и эстетические отклонения и нарушения, которые описаны у детей 6—9 и 9—12 лет, а кроме того, на функциональную перегрузку отдельных зубов и их групп. Сроки формирования корней постоянных зубов, выявление преждевременного формирования моляров на более развитой челюсти, особенности формирования постоянного прикуса, появление симптомов его патологии, нарушение последовательности прорезывания вторых постоянных моляров. Наличие кариозного процесса и его интенсивность. Состояние перио-донта зубов, леченных по поводу пульпита и периодонтита. Ранние симптомы болезней пародонта. Состояние слизистой оболочки полости рта. Наличие или отсутствие зачатков третьих постоянных моляров и размеры их коронок. Основные пути оздоровления те же, что и в предыдущих периодах (6—12 лет), а также сбалансированное питание с полноценной нагрузкой на жевательный аппарат. При низком содержании фтора в питьевой воде (до 0,3 мг/л) назначение 2,2 мг фторида натрия в день (250 дней в году). Местная обработка зубов фторлаком 2 раза в год. Реминерализующая терапия кариеса в стадии пятна. Лечение кариеса и его осложнений, лечение болезней пародонта и слизистой оболочки полости рта. Избирательное пришлифовывание режущих краев передних зубов и бугров — боковых. Санитарно-просветительная работа среди школьников, педагогов, родителей. Предупреждение и лечение зубочелюстных аномалий и деформаций. II группа — дети с хроническими стоматологическими заболеваниями, обусловливающими особенности диспансеризации у ортодонта. Дети, рожденные недоношенными, искусственно вскармливаемые и больные рахитом на 1-м году жизни, дети с различными формами расстройства пищеварения. Частота осмотра стоматологом совместно с педиатром один раз в 3 мес.
Основное внимание следует обращать на ранние симптомы недоразвития челюстей, зубочелюстных деформаций (нарушения минерализации зубов и челюстных костей в первые месяцы и на 1-м году жизни обусловливают большую частоту и интенсивность кариеса, гипоплазии эмали, зубочелюстных деформаций). Основные пути оздоровления: правильное искусственное вскармливание, режим питания. Лечебная гимнастика для жевательных и мимических мышц с целью предупреждения развития челюстных деформаций. Реминерализующая терапия ранних форм кариеса. Лечение кариеса и его осложнений. Восстановление формы разрушенных кариесом зубов, а также зубов при гипоплазии эмали с помощью искусственных коронок. Предупреждение и лечение зубочелюстных деформаций. Дети с хроническими заболеваниями уха, горла и носа. Частота осмотра стоматологом один раз в 6 мес, оториноларингологом — по показаниям и не реже одного раза в 6 мес. Основное внимание следует обращать на ранние симптомы кариеса, ранние симптомы зубочелюстных деформаций (сужение верхней челюсти, готическое небо, нарушение смыкания губ, ротовое дыхание, неправильное глотание). Основные пути оздоровления: гимнастика для круговой мышцы рта. Санация носоглотки, обучение носовому дыханию, правильному глотанию. Ортодонтическое лечение. Дети с заболеваниями сердечно-сосудистой системы, эндокринными, хроническимиже-л уд оч н о-ки шейными и почечными забалеванйя-м и. Частота осмотра стоматологом 3—4 раза в год, ортодонтом — 2 раза в год. Основное внимание следует обращать на морфологические и функциональные нарушения в зубочелюстной области (недоразвитие зубных дуг, челюстей, аномалии положения зубов, аномалии прикуса, нарушения формы лица, твердых тканей зубов, пародонта), а также осанки. Основные пути оздоровления: санация полости рта, носоглотки, нормализация осанки. Ортодонтическое лечение в периодах активного роста челюстей с применением съемных двучелюстных ортодонтических аппаратов в сочетании по показаниям с внеротовой тягой. Расширение ортодонтических показаний к удалению отдельных зубов. Лечение у педиатра, кардиолога, эндокринолога, гастроэнтеролога. Наблюдение и лечение до передачи больного в поликлинику для взрослых. Дети с нарушениями опорн о-д вигательного аппарата. Осмотр стоматологом (один раз в год) и ортодонтом. Основное внимание следует обращать на расположение головы в покое, направление взора, сутулость спины, выступление лопаток, выпуклость живота, полусогнутость колен, ротовое дыхание, неправильное глотание, смыкание зубных рядов (прикус в центральной окклюзии). Основные пути оздоровления: лечение у ортопеда, оториноларинголога, при зубочелюстных аномалиях — у ортодонта. Занятия лечебной гимнастикой. III группа — дети со стоматологическими заболеваниями и показаниями к длительной диспансеризации. Дети с наследственными нарушениями структуры тверд ыхтканей зубов. Осмотр стоматологом (один раз в 4—6 мес), ортодонтом, педиатром, генетиком. Основное внимание при несовершенном амелогенезе следует обращать на интенсивность разрушения эмали, при несовершенном развитии эмали и дентина (синдром Стейнтона—Кап-депона) — на интенсивность патологического стирания эмали и дентина, развитие глубокого прикуса или открытого в переднем участке зубных дуг. Основные пути оздоровления: лечение или удаление зубов с очагами хронического воспаления в периодонте. Изготовление коронок и капп, предупреждающих стирание боковых зубов, отлом коронок передних зубов и прокладывание кончика языка между зубными рядами в области дефекта. Наблюдение и лечение следует проводить до передачи больного в поликлинику для взрослых. Дети с врожденным отсутствием зачатков отдельных зубов (до 10) без нарушения развития других производных эктодермы. Частота осмотра ортодонтом один раз в год до 6 лет, 2 раза в год до 12 лет, один раз в год до 15 лет. Основное внимание следует обращать на наличие диастемы, трем, задержавшихся временных зубов, углубление резцового перекрытия, отклонение резцов в вестибулярном или оральном направлении, укорочение уздечки языка, низкое прикрепление уздечки верхней губы. Основные пути оздоровления: после диагностики адентии, оценки расположения зачатков постоянных зубов и состоян
|
|||||
|
Последнее изменение этой страницы: 2017-01-21; просмотров: 457; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.230 (0.02 с.) |


 ние бугров молочных зубов, восстановление коронок разрушенных молочных зубов и замещение дефектов зубных дуг путем протезирования, своевременное удаление сверхкомплектных и задержавшихся временных зубов, устранение привычного смещения нижней челюсти);
ние бугров молочных зубов, восстановление коронок разрушенных молочных зубов и замещение дефектов зубных дуг путем протезирования, своевременное удаление сверхкомплектных и задержавшихся временных зубов, устранение привычного смещения нижней челюсти); менте зубной дуги, а именно в области моляров, премоляров и передних зубов с наружной и внутренней поверхности зубов, а также на жевательной, чередуя вертикальные, горизонтальные и вращательные движения. Чистка зубов должна длиться 3—5 мин.
менте зубной дуги, а именно в области моляров, премоляров и передних зубов с наружной и внутренней поверхности зубов, а также на жевательной, чередуя вертикальные, горизонтальные и вращательные движения. Чистка зубов должна длиться 3—5 мин.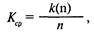
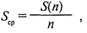
 такими детьми должны наблюдать родители, воспитатели, медицинский персонал детского сада, а также педиатр. Активное наблюдение продолжают в течение 6 мес. Если причина развития зубочелюстных аномалий устранена, то следующий осмотр осуществляют через год.
такими детьми должны наблюдать родители, воспитатели, медицинский персонал детского сада, а также педиатр. Активное наблюдение продолжают в течение 6 мес. Если причина развития зубочелюстных аномалий устранена, то следующий осмотр осуществляют через год. педиатром один раз в месяц, оториноларингологом — один раз в 6 мес, ортопедом — один раз в год, ортодонтом — один раз в год.
педиатром один раз в месяц, оториноларингологом — один раз в 6 мес, ортопедом — один раз в год, ортодонтом — один раз в год.


