
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Умови і порядок надання спеціалізованої та високоспеціалізованої медичної допомоги в закладі охорони здоров’я ⇐ ПредыдущаяСтр 3 из 3
Для вторинної медичної допомоги (спеціалізованої) - надання в амбулаторних або стаціонарних умовах в плановому порядку або екстрених випадках, а саме: надання консультації, проведення діагностики, лікування, реабілітацію та профілактику хвороб, травм, отруєнь, патологічних і фізіологічних (при вагітності та пологах) станів, які можуть бути надані лікарями відповідної спеціалізації (крім лікарів загальної практики — сімейних лікарів); направлення пацієнта для надання вторинної (спеціалізованої) медичної допомоги з іншої спеціалізації або для надання третинної (високоспеціалізованої) медичної допомоги. Для третинної медичної допомоги (високоспеціалізованої) — надання в амбулаторних або стаціонарних умовах в плановому порядку або екстрених випадках і передбачає надання консультації, проведення діагностики, лікування хвороб, травм, отруєнь, патологічних станів, ведення фізіологічних та патологічних станів (при вагітності та пологах) із застосуванням високотехнологічного обладнання та/або високоспеціалізованих медичних процедур високої складності; направлення пацієнта для надання вторинної (спеціалізованої) допомоги або третинної (високоспеціалізованої) медичної допомоги з іншої спеціалізації. Перелік обов’язкового обсягу обстеження хворих, які направляються на планову госпіталізацію Для всіх груп хворих передбачається проведення: загального аналізу крові й сечі; серологічного дослідження крові на сифіліс; аналізу калу на яйця глистів; зіскрібок на ентеробіоз дітям; аналізу крові на Hbs-ag, анти-HCV (для пацієнтів, що надходять у відділення гемодіалізу, серцево-судинної і легеневої хірургії, гематології, а також направлених до стаціонарів для планового оперативного лікування) і ВІЛ-інфекцію (при позитивних результатах аналізів крові на Hbs-ag, анти-HCV), флюорографії органів грудної клітки або рентгенографії органів грудної клітки (пряма проекція); електрокардіографії для осіб, старших 18 років, а також наявність щеплення від дифтерії. Додаткові дослідження залежно від захворювань: I. Захворювання шлунка і 12-палої кишки: · фіброгастродуоденоскопія (ФГДС). II. Захворювання печінки і жовчовивідних шляхів: - біохімічний аналіз крові (холестерин, білірубін, трансамінази, лужна фосфатаза, тимолова проба, протромбіновий індекс, загальний білок);
- ультразвукове дослідження (УЗД) печінки; - аналіз крові на цукор. III. Захворювання органів дихання: - загальний аналіз мокротиння, бактеріоскопія мокротиння; - оглядова рентгенографія органів грудної клітки; - спірометрія із бронхолітиками при наявності даного методу дослідження. IV. Захворювання серцево-судинної системи: гіпертонічна хвороба: - консультації офтальмолога, невролога; - електрокардіограма; - УЗД нирок; - аналіз сечі за Нечипоренко; - біохімічний аналіз крові (сечовина, креатинін); ішемічна хвороба серця: - електрокардіограма (ЕКГ) у динаміці; - біохімічне дослідження крові: ліпопротеїди високої і низкої щільності (ЛПВЩ, ЛПНЩ), тригліцериди; - міжнародне нормалізоване відношення (МНО) при постійному прийомі антикоагулянтів або перед проведенням електричної кардіоверсії; - протромбіновий індекс, цукор крові; - консультація офтальмолога; хвороби міокарда, вади серця: - біохімічне дослідження крові (С-реактивний білок (СРБ), серомукоїд, фібриноген, AST-трансаміназа, білірубін крові, трансамінази, креатинін, протромбіновий індекс, глюкоза крові, антистрептолізин О – при наявності даного методу дослідження); - флюорографія серця в чотирьох проекціях з контрастуванням стравоходу; - консультації отоларинголога, стоматолога, гінеколога (у жінок), уролога (у чоловіків); - ЕКГ, ехокардіографія (ЕхоКГ), у динаміці. V. Цукровий діабет та інші ендокринні захворювання: - аналіз крові на цукор, креатинін, загальний холестерин; - аналіз сечі на цукор, ацетон; - ЕКГ; - УЗД органів черевної порожнини (печінка, нирки, підшлункова залоза); - консультація офтальмолога, невропатолога. VI. Гематологічні захворювання: - тромбоцити крові, час кровотечі, час згортання; - біохімічний аналіз крові (білірубін, трансамінази, креатинін, сечовина, фібриноген); - група крові, резус-фактор; - УЗД органів черевної порожнини (печінка, нирки, підшлункова залоза, селезінка); - рентгенографія пласких кісток (при підозрі на мієломну хворобу); - консультація гінеколога.
VII. Хірургічні захворювання: 1. тромбоцити крові, час кровотечі, час згортання крові; 2. група крові, резус-фактор; 3. біохімічний аналіз крові (білірубін, протромбіновий індекс, глюкоза крові); 4. ЕКГ, консультація терапевта. VIII. Неврологічні захворювання: - рентгенографія черепа і хребта (за показаннями для хворих з вертеброгенною патологією: рентгенівські знімки проводяться з функціональним навантаженням); - електроенцефалографія (при наявності пароксизмальних розладів); - УЗД сонних артерій (при наявності систолічного шуму при аускультації артерій); - консультація офтальмолога. IX. Гінекологічні захворювання, захворювання, пов’язані з вагітністю, пологами і післяпологовим періодом: · обстеження відповідно до стандартів, залежно від захворювання і мети направлення на стаціонарне лікування. X. Нейрохірургічні захворювання: - біохімічний аналіз крові (білірубін, сечовина); - рентгенографія за профілем захворювання (черепа, хребта); - консультація офтальмолога, невропатолога. XI. Захворювання нирок: - біохімічний аналіз крові (креатинін); - загальний білок плазми крові і сироваткове залізо при хронічній нирковій недостатності; - аналіз сечі за Нечипоренко; - консультації уролога, гінеколога, стоматолога; - УЗД нирок. XII. Захворювання сполучної тканини: · біохімічне дослідження крові (С-реактивний білок (СРБ), серомукоїд, фібриноген,; загальний білок і фракції), рентгенограми зацікавлених і симетричних суглобів; консультації стоматолога, гінеколога (у жінок); при мікрокристалічних артропатіях – сечова кислота.
Розрахунок потреби населення у вторинній та третинній медичній допомозі проводиться у відповідності до Наказу МОЗ України від 15.07.2011, № 420 Розрахунок потреби населення увторинній (спеціалізованій) медичній допомозіНадання вторинної (спеціалізованої) медичної допомоги забезпечують заклади охорони здоров’я, якими є:
Згідно з статистичними даними за попередні 3 роки проводиться аналіз складу хворих у цілодобових стаціонарах і середній термін їх перебування на ліжку у розрізі класів і груп захворювань окремо серед дітей віком до 18 років і дорослих.
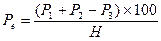 , де Ре – потреба в госпіталізації; Р1 – кількість госпіталізованих хворих за екстреними показаннями; Р2 – кількість хворих, які потребували госпіталізації, але не були госпіталізовані з різних причин (незадоволена госпіталізація); Р3 – кількість хворих, госпіталізованих з необґрунтованою екстреністю; Н – чисельність населення, яке прикріплене до закладу охорони здоров’я, для якого визначається потреба.Для планових: , де Ре – потреба в госпіталізації; Р1 – кількість госпіталізованих хворих за екстреними показаннями; Р2 – кількість хворих, які потребували госпіталізації, але не були госпіталізовані з різних причин (незадоволена госпіталізація); Р3 – кількість хворих, госпіталізованих з необґрунтованою екстреністю; Н – чисельність населення, яке прикріплене до закладу охорони здоров’я, для якого визначається потреба.Для планових:  , де Рнг – число планових хворих, які потребували госпіталізації, але не були госпіталізовані; Рг – кількість госпіталізованих хворих у звітному році в плановому порядку; Р4 – кількість хворих, госпіталізованих необґрунтовано (за даними експертної оцінки); Р3 – кількість хворих, госпіталізованих з необґрунтованою екстреністю;Н – чисельність населення, яке прикріплене до закладу охорони здоров’я, для якого визначається потреба.Розрахунок ліжкового фонду для екстрених хворих: , де Рнг – число планових хворих, які потребували госпіталізації, але не були госпіталізовані; Рг – кількість госпіталізованих хворих у звітному році в плановому порядку; Р4 – кількість хворих, госпіталізованих необґрунтовано (за даними експертної оцінки); Р3 – кількість хворих, госпіталізованих з необґрунтованою екстреністю;Н – чисельність населення, яке прикріплене до закладу охорони здоров’я, для якого визначається потреба.Розрахунок ліжкового фонду для екстрених хворих:  , де: Ре – величина відбору екстрених хворих на госпіталізацію; Д – число днів роботи ліжка в рік; П – середній термін перебування хворого на ліжку;Н – чисельність населення, яке прикріплене до закладу охорони здоров’я, для якого визначається потреба.Розрахунок ліжкового фонду для планових хворих: , де: Ре – величина відбору екстрених хворих на госпіталізацію; Д – число днів роботи ліжка в рік; П – середній термін перебування хворого на ліжку;Н – чисельність населення, яке прикріплене до закладу охорони здоров’я, для якого визначається потреба.Розрахунок ліжкового фонду для планових хворих: 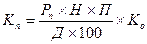 , де: Рп – величина відбору планових хворих на госпіталізацію; Д – число днів роботи ліжка в рік; П – середній термін перебування хворого на ліжку;Н – чисельність населення, яке прикріплене для обслуговування закладом охорони здоров’я, для якого визначається потреба; Ко – коефіцієнт "очікування" планової госпіталізації (за експертними оцінками від 10 до 22 днів).Дані за рівнями госпіталізації вносяться до таблиці (макет додається) для проведення розрахунку коефіцієнтів відхилення (чи відповідності) до показників на рівні України. Коефіцієнти відхилення розраховуються шляхом ділення показників адміністративної території на показники в середньому по Україні. Визначається середньозважена величина відхилень за профілями надання стаціонарної допомоги шляхом множення питомої ваги даного профілю (у%) на коефіцієнт відхилення. Далі визначається сума результатів цього множення для визначення середньозваженого відхилення показника на рівні адміністративно-територіальної одиниці. Результати вносяться до таблиці-макету, на їх основі проводиться аналіз відхилення від середнього рівня в Україні. Вивчаються причини відхилення, і якщо вони об’єктивні, то враховуються при визначенні потреби. Макет таблиці Розрахунок рівнів госпіталізації , де: Рп – величина відбору планових хворих на госпіталізацію; Д – число днів роботи ліжка в рік; П – середній термін перебування хворого на ліжку;Н – чисельність населення, яке прикріплене для обслуговування закладом охорони здоров’я, для якого визначається потреба; Ко – коефіцієнт "очікування" планової госпіталізації (за експертними оцінками від 10 до 22 днів).Дані за рівнями госпіталізації вносяться до таблиці (макет додається) для проведення розрахунку коефіцієнтів відхилення (чи відповідності) до показників на рівні України. Коефіцієнти відхилення розраховуються шляхом ділення показників адміністративної території на показники в середньому по Україні. Визначається середньозважена величина відхилень за профілями надання стаціонарної допомоги шляхом множення питомої ваги даного профілю (у%) на коефіцієнт відхилення. Далі визначається сума результатів цього множення для визначення середньозваженого відхилення показника на рівні адміністративно-територіальної одиниці. Результати вносяться до таблиці-макету, на їх основі проводиться аналіз відхилення від середнього рівня в Україні. Вивчаються причини відхилення, і якщо вони об’єктивні, то враховуються при визначенні потреби. Макет таблиці Розрахунок рівнів госпіталізації
Надання третинної (високоспеціалізованої) медичної допомоги забезпечується високоспеціалізованими багатопрофільними або однопрофільними закладами охорони здоров'я.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-12-30; просмотров: 252; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.230.82 (0.015 с.) |
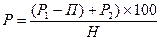 , де
, де


