Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
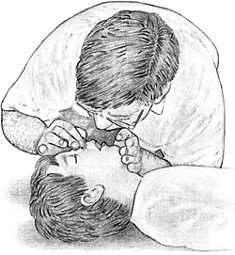
Технология проведения сердечно-легочной реанимацииСодержание книги
Поиск на нашем сайте
Пациента / пострадавшего. Ребенку 1 – 8 лет. Информация, позволяющая медицинской сестре заподозрить неотложное состояние – клиническую смерть: · отсутствие сознания, · отсутствие дыхания, · отсутствие пульса на сонной артерии, · широкие зрачки; · кожные покровы бледные.
Технология проведения сердечно-легочной реанимации Пациента / пострадавшего. Ребенку старше 8 лет. Информация, позволяющая медицинской сестре заподозрить неотложное состояние – клиническую смерть: · отсутствие сознания, · отсутствие дыхания, · отсутствие пульса на сонной артерии, · широкие зрачки; · кожные покровы бледные.
Список литературы 1. Руководство для средних медицинских работников принимающих участие в ПМСП, Издательская группа «ГЭОТАР-Медиа», 2007 г 2. Винничук Н. Н. и др., «Организация медицинского обеспечения населения при ЧС», М. «АНМИ»,2003 г. 3. Красильникова И. М., Моисеева Е. Г., «Неотложная медицинская помощь» - М. «АНМИ»,2004 г.; 4. «Медицина катастроф», Учебное пособие. Под. Ред. Рябочкина В. М., «ИНИ Лтд», 1996 г. 5. Стандарты практической деятельности медицинской сестры, I, II ч. М., 1998, Ассоциация медсестер России 6. Стандарты деятельности фельдшера (медицинской сестры скорой медицинской помощи, Волгоград 2007 под ред. Е.А. Анищенко, акад РАМН В.И. Петрова) 7. Алгоритмы выполнения манипуляций по клиническим дисциплинам специальности 0406 «Сестринское дело», Волгоград 2007 г. (под ред. акад РАМН В.И. Петрова) 8. Неотложная медицинская помощь. Медицина катастроф., М., 2000 г. МЗ РФ, ВНУМЦ. |
Первая доврачебная помощь в чрезвычайных ситуациях или при внезапном обострении заболевания - это совокупность простых но, тем не менее, весьма эффективных мер, направленных на прекращение дальнейшего воздействия травмирующих факторов и поддержание основных функций жизнедеятельности пострадавшего.
Правильно оказанная первая помощь сокращает время специального лечения, способствует быстрейшему заживлению ран и часто является решающим фактором при спасении жизни пострадавшего. Первая помощь должна оказываться сразу же на месте происшествия быстро и умело еще до приезда скорой помощи или до транспортировки пострадавшего в больницу.
Каждый человек должен уметь оказать первую помощь по мере своих сил и возможностей. Жизнь и здоровье пострадавшего часто во многом зависят именно от первой помощи оказываемой лицами, не имеющими специального медицинского образования. В связи с этим очень важно, чтобы каждому гражданину были, известны сущность, принципы, правила и последовательность оказания первой помощи. Это необходимо еще и потому, что бывают случаи, когда приходится оказывать первую помощь самому себе.
Сущность первой помощи
Заключается в прекращении дальнейшего воздействия травмирующих факторов, проведении простейших мероприятий и в обеспечении скорейшей транспортировки пострадавшего в лечебное учреждение. Ее задача заключается в предупреждении опасных последствий травм, кровотечений, инфекций и шока.
Основные принципы первой помощи
• Никогда не подвергайте себя опасности.
• Никогда не передвигайте пострадавшего, кроме случаев абсолютной
необходимости.
• Постарайтесь сделать так, чтобы пострадавшему больше ничего не
угрожало, и только если потребуется, аккуратно переместите его
подальше от источника опасности.
• Не паникуйте при шумном или истеричном поведении пострадавшего,
расценивайте это как признак серьезной травмы.
• Проверьте состояние пострадавшего и оцените тяжесть его травм.
• Как можно быстрее вызывайте скорую помощь.
• Если необходимо, предпринимайте неотложные меры.
• Не старайтесь сделать слишком много: помните о том, что специалисты
лучше, чем вы, знают, как помочь пострадавшему.
• Не пытайтесь поставить точный диагноз. Это сделает
квалифицированный специалист, когда пострадавшего доставят
в больницу.
• Оказывайте только самую необходимую первую помощь.
• Не позволяйте пострадавшему есть или пить, за исключением случаев с
серьезными ожогами, когда пострадавшему необходимо давать воду.
• Избегайте усугубления шокового состояния.
|
| Поделиться: |