
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Вывих стернального конца ключицыСодержание книги Поиск на нашем сайте
Вывих стернального конца ключицы или разрыв грудино-ключичного сочленения встречается в несколько раз реже вывихов акромиального конца ключицы. Анатомо-биомеханические особенности. Стабилизация сочленения обеспечивается грудино-ключичной и реберно-ключичной связками (рис. 6, а). Подвижность в суставе осуществляется при движениях плеча и плечевого пояса. Классификация. По направлению смещения проксимального конца ключицы выделяют передний (предгрудинный, антестернальный), при котором ключица смещается кпереди и вверх, и задний (загрудинный, ретростернальный), при котором ключица смещается кзади и вверх, вывихи. Подвывих развивается при разрыве грудино-ключичной и частичном разрыве реберно-ключичной связки, вывих – при полном разрыве обеих связок (рис. 6 б, в).
Рис.6. Грудино-ключичное сочленение: а – норма, б – при подвывихе, в – при вывихе. Механизм травмы непрямой, чаще всего при действии силы, толкающей плечо вперед, или сближающем давлении во фронтальной области на плечевые суставы. Диагностика. Характерны следующие симптомы: · боль в области грудино-ключичного сочленения, усиливающаяся при движении плеча и надплечья; · асимметрия области сочленений, деформация на стороне вывиха; · пальпаторная локальная болезненность, выстояние кпереди стернального конца грудины (при переднем вывихе) или его западение (при заднем вывихе). Хотя задние вывихи встречаются значительно реже передних, однако около четверти из них сопровождаются осложнениями, обусловленными дорсальным смещением ключицы: пневмоторакс, сдавление или разрыв тканей, окклюзия подключичной артерии и вены, разрыв верхней полой вены. Радиологическая диагностика. Выполняют переднезаднюю рентгенографию грудино-ключичных сочленений при симметричной укладке. В сравнении со здоровой стороной тень стернального конца вывихнутой ключицы смещена вверх и медиально, заходя на суставную поверхность грудины. Более отчетливое представление о положении вывихнутого конца ключицы позволяет составить компьютерная томография. Догоспитальная помощь заключается в иммобилизации косыночкой повязкой. Лечение. Вывихи вправляют в положении больного лежа на спине: передний – под местной анестезией, задний – под наркозом. Между лопаток укладывают валик. Руку отводят на 90° и проводят тракцию по оси. При переднем вывихе надавливают на стернальный конец ключицы в дорсальном направлении, при заднем вывихе смещают стернальный конец ключицы кпереди до вправления. Так же, как и при вывихах акромиального конца ключицы, основную трудность представляет удержание вывиха во вправленном положении. После вправления проводят иммобилизацию на 4 –5 нед. торакобрахиальной повязкой или отводящей шиной с выведением плеча кпереди на 90° от фронтальной плоскости при переднем вывихе или смещением его кпереди при заднем вывихе. Более надежной фиксации достигают оперативным лечением (рис. 7) с последующей иммобилизацией повязкой Дезо на 4 –5 нед.
Рис. 7. Оперативные методы лечения вывиха стернального конца ключицы: а – трансоссальный шов, б – дополнительная фиксация за I ребро, в – дополнительная фиксация спицами.
Вывихи плеча Вывихи плеча составляют 50 – 60 % числа всех вывихов, из них около 60 – 70 % вывихов – у лиц в возрасте до 30 лет. Анатомо-биомеханические особенности. Поверхность суставной впадины лопатки в 3 – 4 раза меньше поверхности головки плеча, имеющей шаровидную форму. Несоответствие кривизны суставной поверхности лопатки нивелируется ее хрящевой губой. Капсула сустава обширна, особенно в нижнем отделе, где она образует ридеровский карман, который расправляется при отведении руки. Рубцевание его (чаще – вследствие организовавшихся посттравматических гематом) обусловливает контрактуры. Сосудисто-нервный пучок при отведении плеча приближается к головке, но может обусловить его сдавление и повреждение при вывихе. Толщина капсулы в разных отделах не одинакова. Максимальной прочности она достигает в верхнем отделе за счет мощного связочного аппарата, поэтому вывихов плеча вверх не бывает. Самым слабым является переднемедиальный отдел капсулы. Вывих плеча всегда сопровождается разрывом капсулы сустава. При этом возможен разрыв ротаторной вращательной манжеты плеча с полным или частичным повреждением сухожилий надлопаточной, малой круглой, подостной и надостной мышц. В 10 – 40% наблюдений отмечают отрыв большого бугорка плечевой кости (чаще у пожилых), значительно реже – малого бугорка плечевой кости с прикрепляющимися к ним сухожилиями мышц. Классификация. - передний (80 %) · подклювовидный – большая часть головки расположена кнаружи от линии, опущенной вертикально от клювовидного отростка · внутри-клювовидный – более половины головки заходит за линию клювовидного отростка · подключичный – вся головка расположена медиальнее линии клювовидного отростка - нижний (15 %) - задний (5 %).
Рис. 8. Виды передних вывихов плеча: а – подклювовидный, б - внутриклювовидный, в – подключичный. Механизм травмы непрямой – чаще всего нагрузка по оси отведенного и ротированного кнаружи плеча. Диагностика. Пострадавших беспокоит боль в области сустава и отсутствие движений плеча, наступающие сразу после травмы. Положение больного вынужденное: надплечье на стороне повреждения опущено, голову больной держит склоненной в ту же сторону. Он старается создать покой конечности, бережно поддерживая ее здоровой рукой. Рука находится в положении небольшого отведения, согнута в локтевом суставе и кажется удлиненной (рис. 9).
Рис.9. Поза больного с передним вывихом плеча
Ось плеча, продолженная вверх, в норме проходит через акромиальный отросток лопатки, а при вывихе – через ключицу. Относительная длина плеча (расстояние от акромиального отростка до наружного мыщелка плеча) будет больше, чем на здоровой стороне, вследствие более низкого стояния головки плечевой кости. Нормальная округлость области плечевого сустава у дельтовидной мышцы при вывихе исчезает, на этом месте определяется неровная плоская поверхность (отсутствие головки в суставной впадине), над которой прощупывается свободный акромиальный отросток. У мускулистых и тучных субъектов деформация надплечья и плечевого сустава нивелируется мягкими тканями. В этом случае ее выявляют при проверке симптома Маркс а: с обеих сторон надавливают симметрично на оба надплечья и снаружи на плечевой сустав, при этом на поврежденной стороне дистальнее акромиального отростка палец углубляется больше, чем на здоровой стороне, что свидетельствует о вывихе плеча. Активные движения в суставе отсутствуют или резко затруднены. При попытке пассивных движений (поднять руку больного, привести или отвести ее) отмечают упругую фиксацию плеча – симптом «пружинящего сопротивления». Локтевой сустав невозможно привести к туловищу. При пальпации определяют разлитую болезненность в области сустава. Ротационные движения, вызываемые поворачиванием локтя кнаружи, передаются на головку плеча, которая прощупывается под клювовидной областью или в нижнем отделе подмышечной впадины. Мышцы, окружающие плечевой сустав, напряжены (особенно дельтовидная). Невправленные вывихи в поздние сроки сопровождаются рубцовым сморщиванием капсулы сустава, многочисленными рубцовыми сращениями, потерей эластичности и силы мышц. Деформация сустава становится более выраженной после рассасывания кровоизлияния и наступающей гипотрофии мышц. Объем активных и пассивных движений увеличивается, острые боли исчезают. Однако отведение и поднимание руки при фиксированной лопатке невозможно. Смещенная головка плеча может сдавить или повредить плечевое сплетение или сосуды. Вследствие этого возможны цианоз или бледность кожных покровов пальцев, снижение чувствительности, парестезии и др. Пульс на лучевой артерии ослаблен или отсутствует. Нервный пучок оказывается поврежденным в 10 % случаев. Чаще всего повреждается подмышечный нерв (снижение чувствительности по наружной поверхности плеча). Возможно также повреждение срединного, локтевого и лучевого нервов. Поэтому неврологическое исследование конечности обязательно. Вывих плеча иногда сочетается с переломом хирургической шейки плеча (в основном – у пожилых пациентов на фоне остеопороза). При переломе плечо обычно укорочено и не отведено. В этих случаях при попытке приведения и отведения плеча отсутствует характерное для вывиха пружинящее сопротивление. При движении плеча определяется крепитация. Значительно труднее диагностировать вывих плеча с одновременным вколоченным переломом его шейки, который до наступления вторичного смещения почти не проявляется клинически. Своевременная диагностика перелома до вправления очень важна, так как при вправлении может произойти разъединение вколоченного перелома. Сопутствующий перелом большого бугорка клинически обычно не выявляется. Радиологические исследование. Рентгенологическое исследование в двух проекциях позволяет не только подтвердить наличие и характер вывиха, но и выявить сопутствующие переломы, что принципиально влияет на тактику лечения. Стандартной является переднезадняя рентгенограмма. В сомнительных случаях выполняют дополнительно рентгенограмму лопатки в строго боковой проекции. УЗИ и МРТ позволяют выявить характер патологии мягких тканей (разрыв ротаторной манжеты, повреждение Банкарта). Догоспитальная помощь включает иммобилизацию косыночной повязкой и анальгетики. Лечение. После вправления свежих неосложненных вывихов лечение может проводиться амбулаторно. Больные с невправимыми и осложненными вывихами подлежат стационарному лечению. При свежем вывихе в плечевом суставе начинают с его вправления в порядке оказания неотложной помощи. Общим принципом, который необходимо соблюдать при вправлении вывиха, является его минимальная травматичность во избежание дополнительных повреждений капсульно-связочного аппарата при вправлении. Для этого необходимо достигнуть максимальной релаксации мышц, находящихся при острой травме в состоянии болевой контрактуры. Поэтому вправление вывихов выполняют под в/в наркозом, и только в отдельных случаях – под проводниковой или местной анестезией. Введение новокаина в плечевой сустав не может обеспечить адекватной анестезии при вправлении вывиха. Для закрытого вправления вывихов плеча предложено много способов, самыми распространенными из которых являются следующие. Способ Гиппократа– Купера (рис. 10). Врач садится лицом к лежащему на спине больному со стороны вывиха и, захватив его кисть, помещает в подмышечную впадину больного пятку своей ноги, которой надавливает на головку плечевой кости, одновременно осуществляя вытяжение по оси конечности. В связи с травматичностью этот способ применяется редко.
Рис. 10. Вправление вывиха плеча по Гиппократу.
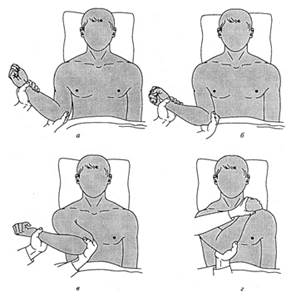
Способ Кохера применяют при передних вывихах у лиц молодого возраста (при остеопорозе существует опасность перелома шейки плечевой кости при вправлении). Он состоит из четырех последовательно проводимых этапов (рис. 11). Больного укладывают на стол на спину, чтобы вывихнутая рука выходила за край стола. 1-й этап (рис. 11, а). Хирург одной рукой держит нижнюю треть предплечья больной руки, а другой рукой, разноименной с вывихнутой, – согнутый под прямым углом локоть, осуществляя вытяжение по оси плеча, осторожно приводит его к туловищу,. 2-й этап (рис. 11, б). Не ослабляя вытяжение по оси плеча и прижимая локоть к туловищу, хирург медленно ротирует плечо кнаружи до тех пор, пока предплечье не встанет во фронтальную плоскость туловища. При этом головка плеча поворачивается суставной поверхностью вперед. Нередко при выполнении второго этапа происходит вправление вывиха: при этом слышен щелчок. 3-й этап (рис. 11, в). Сохраняя положение ротации кнаружи и не ослабляя вытяжения, начинают постепенно поднимать предплечье вверх и вперед, продвигая прижатый к телу локоть больного к средней линии и кверху. При этом головка плеча обычно становится против места разрыва сумки и также может вправиться. 4-й этап (рис. 11, г). Предплечье используют как рычаг, резко осуществляя ротацию плеча внутрь. При этом кисть пострадавшего перемещают на противоположный плечевой сустав, а предплечье укладывают на грудь.
Рис. 11. Этапы (а-г) вправления вывиха плеча по Кохеру.
Если вправление не произошло, следует тщательно, без спешки повторить все этапы, не допуская грубых и резких движений. Способ Джанелидзе (рис. 12). Пострадавшего укладывают на стол на бок больной стороной так, чтобы край стола приходился на подмышечную ямку, а вывихнутая рука свободно свисала
Рис. 12. Вправление вывиха по Джанелидзе.
вниз. Голову укладывают на подставной столик. В таком положении больной должен находиться 10 – 20 мин, чтобы произошло расслабление мышц плечевого пояса. Затем хирург становится впереди больного, захватывает согнутое в локтевом суставе предплечье и плавно надавливает на него ближе к локтю, сочетая давление с небольшими вращательными движениями в плечевом суставе. При этом происходит вправление вывиха. Способ Чаклина (рис. 13). Больной лежит на спине. Врач потягивает приведенное плечо по длине, оттесняя кнаружи головку плеча второй рукой, введенной в подмышечную ямку. Из всех перечисленных способ Чаклина наименее травматичен и особенно показан при переломовывихах плеча, когда невозможно воспользоваться верхней конечностью как рычагом из-за опасности смещения перелома.
Рис. 13. Вправление вывиха плеча по Чаклину.
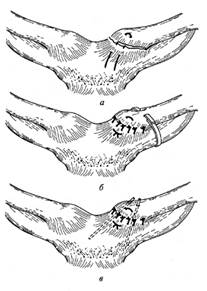
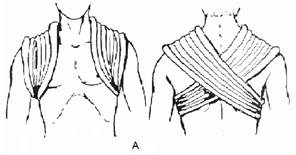
Грубое, насильственное вправление, сопровождающееся болевым синдромом, практически всегда впоследствии приводит к рецидивам вывиха плеча. После вправления вывиха накладывают гипсовую повязку, фиксирующую руку к груди (например, повязку Дезо). У пожилых пациентов из-за нежелательности длительного ограничения повязкой экскурсии грудной клетки можно применить облегченную (косыночную) повязку и укороченный срок иммобилизации (3 нед). У молодых продолжительность иммобилизации должна составлять не менее 1 мес во избежание рецидивов вывиха. Обязателен рентгенологический контроль, чтобы убедиться, что вывих вправлен и костные повреждения отсутствуют. Через 5 – 7 сут назначают ЛФК и физиотерапевтические процедуры. Трудоспособность восстанавливается через 4 – 6 нед. Больным не следует заниматься тяжелым физическим трудом в течение 3 мес. Попытка закрытого вправления в сроки от 3 сут до 3 нед проводится только под наркозом. Застарелые вывихи (> 3 нед), как правило, вправить закрытым способом не удается, что является показанием для открытого вправления. Артроскопия плечевого сустава в остром периоде позволяет не только точно определить характер внутрисуставных повреждений, но и выполнить реконструкцию поврежденных структур (при разрывах капсулы, повреждении ротаторной манжеты, отрыве хрящевой губы) без артротомии, что позволяет избежать посттравматической нестабильности плечевого сустава и рецидивов вывиха. Поэтому сегодня все шире ставят показания к выполнению артроскопической диагностики и реконструкции даже после успешного вправления вывиха плеча. Осложнения связаны как с повреждением (сдавлением) сосудов и нервов при вывихе или грубых попытках его вправления, так и с дефектами лечения. Травматичное вправление, неполноценная иммобилизация или несоблюдение ее сроков, ранняя функциональная нагрузка (особенно с подниманием руки вертикально вверх) приводят к формированию хронической нестабильности плечевого сустава, рецидивам вывихов, ограничению функции. Привычный вывих плеча Привычным вывихом плеча называют повторяющийся вывих в одном и том же суставе. Если вывих повторился хотя бы дважды, его считают привычным. Привычный вывих составляет 12 – 16% всех вывихов в плечевом суставе и чаще возникает у мужчин в возрасте 20 – 40 лет. Строго говоря, термин «привычный вывих» не отражает сути разнообразных внутрисуставных повреждений, акцентируя внимание лишь на их последствиях (рецидиве вывиха плеча). Правильнее говорить о посттравматической нестабильности плечевого сустава. Причиной привычного вывиха является отсутствие после полученной травмы полного анатомического восстановления поврежденного капсульно-связочного аппарата, а также функционального восстановления окружающих мышц. К рецидиву вывиха приводят несоответствие размера суставной поверхности, головки плечевой кости и суставной впадины лопатки, истончение капсулы в области передненижней стенки (участок, не укрепленный мышцами и связками), дефекты капсулы сустава, разрывы мышц, повреждение Банкарта (отрыв хрящевой губы лопатки), повреждение ротаторной манжеты плеча, перелом суставной впадины лопатки и большого бугорка плеча при первичном вывихе. Диагностика. Диагноз привычного вывиха плеча устанавливают на основании анамнеза, данных объективного клинического и радиологического исследований. Из анамнеза обычно удается выявить, что после первого вывиха плеча в период от 3 – 6 мес до 1 – 2 лет наступил рецидив вывиха. В дальнейшем при опросе больных выявляется, что причина вывиха по мере учащения становится все менее значительной, т.е. очередные рецидивы вывиха возникают все легче, а промежутки между рецидивами сокращаются. У ряда больных рецидив вывиха наступает в результате повторной травмы (падение или резкое движение), у других – без всякой травмы при обычных движениях (например, при попытке достать какой-либо предмет, при одевании, плавании, иногда даже во сне в положении отведения и наружной ротации плеча и др.). При клиническом обследовании выявляется гипотрофия мышц плеча, плечевого пояса и надплечья. Степень выраженности гипотрофии мышц бывает разной: от сглаженности контуров области плечевого сустава до значительно выраженной гипотрофии мышц. Кроме того, при привычном вывихе плеча наблюдаются симптомы: Вайнштейна (ограничение активной наружной ротации плеча, отведенного до прямого угла), Бабича (больной сопротивляется попыткам проверить пассивные движения в суставе, так как не может расслабить мышцы, опасаясь повторного вывиха), Хитрова (при оттягивании плеча книзу в положении приведения между головкой плечевой кости и акромиальным отростком лопатки возникает диастаз из-за несостоятельности капсулы сустава). Вправление привычного вывиха плеча происходит обычно очень легко, и некоторые больные обучаются делать это сами. В ряде случаев диагноз ставят в основном на основе анамнеза. Клиническая картина бывает крайне скудной – отмечается лишь некоторая атрофия мышц и снижение чувствительности в области сустава. В таких случаях большое значение имеет документальное подтверждение повторных вывихов в анамнезе. Радиологическое исследование. Рентгеновское исследование в двух стандартных проекциях позволяет выявить сопутствующие костные повреждения и вторичные изменения – посттравматический артроз и остеопороз головки плеча. На современном уровне обязательны такие методы обследования, как УЗИ, МРТ, позволяющие вместо собирательного диагноза «привычный вывих» выявить конкретные причины посттравматической нестабильности плечевого сустава и уточнить характер предстоящего оперативного вмешательства. Лечение. Только хирургическое восстановление поврежденных структур может привести к выздоровлению. Попытки консервативного лечения посттравматической нестабильности плечевого сустава, заключающиеся в массаже и лечебной физкультуре с целью укрепления мышечного «каркаса», могут принести определенный эффект лишь у пациентов с незначительной физической активностью и по сути являются паллиативными. Необходимо помнить, что рецидивы вывиха, даже легко и безболезненно вправляющиеся, далеко не безобидны. «Классические» методики оперативного вмешательства при привычном вывихе плеча (операции Бойчева, Вайнштейна, Свердлова и др.) сводятся в основном к укреплению капсулы плечевого сустава и все приводят к определенному проценту рецидивов вывиха, так как лишь направлены на восстановление нормальных анатомических взаимоотношений в суставе. Артроскопические операции при посттравматической нестабильности плечевого сустава позволяют, во-первых, в ходе ревизии сустава уточнить объем и характер повреждений, а, во-вторых, провести восстановление анатомических внутрисуставных взаимоотношений с минимальной интраоперационной травматизацией. Из наиболее распространенных вариантов артроскопического вмешательства можно выделить эндоскопический шов капсулы сустава, укрепление ее стенки (с помощью наложения дупликатурных швов или артроскопической коагуляции), фиксацию хрящевой губы при повреждении Банкарта (швами или специальными имплантатами). Малая травматичность и эффективность артроскопических операций при посттравматической нестабильности плечевого сустава приводят к тому, что показания к выполнению этих операций постоянно расширяются. Переломы костей надплечья Лопатка, ключица, плечевая кость, образуя между собой акромиально-ключичный, грудино-ключичный, лопаточно-плечевой суставы с прочным связочным аппаратом, являются основой плечевого пояса. Анатомически костная основа пояса верхней конечности представлена лопаткой и ключицей. Вместе со связочным аппаратом и окружающими мышцами плечевой пояс образует устойчивую связь через грудино-ключичный сустав с осевым скелетом и совместно с лопаточно-реберным синхондрозом является надежной опорой для функции всей руки и своеобразным амортизатором при резких движениях и внешних воздействиях при травме. Подвижная и хорошо укрытая мышечным массивом лопатка повреждается сравнительно нечасто (1–2,5 % всех переломов опорно-двигательной системы). Повреждения менее защищенной и более жестко соединяющейся с грудной клеткой ключицы встречаются в 12–18 % случаев. Переломы лопатки Механизм травмы при переломах тела лопатки, как правило, прямой – повреждение возникает при ударе значительной силы и часто сочетается с переломами подлежащих ребер (II – VII), компрессионным переломом позвонков грудного отдела. Примерно такой же силы воздействие сверху вниз с точкой приложения над акромиальным или клювовидным отростками лопатки может сопровождаться их переломами. Воздействие на плечо спереди или сзади может привести к перелому в области шейки лопатки со смещением отломков. Краевые переломы суставной впадины могут быть обусловлены прямой (падение на наружную поверхность плеча) и непрямой травмой (падение на область согнутого локтевого сустава с передачей сильного удара через головку плечевой кости). Отрывной перелом верхушки клювовидного отростка может произойти при резком напряжении прикрепляющихся к нему мышц. Классификация. Различают переломы: тела лопатки, углов лопатки, акромиального и клювовидного отростков, ости шейки лопатки, грушевидной впадины (рис. 14). Рис. 14. Переломы лопатки: 1. 2. перелом нижнего угла лопатки, 3. перелом верхневнутреннего угла лопатки, 4. перелом тела лопатки, 5. перелом клювовидного отростка, 6. перелом акромиального отростка, 7. перелом суставной впадины, 8. перелом ости лопатки,
Диагностика. Проявления травмы обусловлены как характером повреждений лопатки, так и сопутствующими повреждениями: переломы ребер без повреждения легкого или осложненного ранением легкого. Отмечают локальную болезненность, припухлость, ссадины и кровоподтеки в месте предполагаемого повреждения. Необходимо учитывать также механизм травмы. Переломы нижнего, верхневнутреннего углов, продольные и поперечные переломы тела лопатки обычно не сопровождаются существенным смещением отломков. Значительный мышечный массив, расположенный вокруг лопатки, в ряде случаев затрудняет проведение дифференциального диагноза между ушибом и переломом. При переломе в области шейки лопатки часто возникает смещение суставной площадки вниз и кпереди. Плечевой отросток лопатки при этом выступает, клювовидный западает. От переднего вывиха плеча такой перелом отличает отсутствие пружинящего сопротивления при движениях в плечевом суставе. Пальпация задней поверхности лопатки и в подмышечной ямке бывает резко болезненной. Краевые переломы суставной впадины характеризуются резкими болями при движениях в плечевом суставе и сопровождаются скоплением крови в суставе (гемартроз). При переломе акромиального отростка определяют деформацию и резкую болезненность над местом перелома, усиление болей при напряжении дельтовидной мышцы. Радиологическое исследование. Клинические симптомы порой бывают скудны, наиболее точная информация о наличии повреждения и его характере может быть получена при рентгенологическом исследовании – обязательно выполняют рентгенографию в двух проекциях. Догоспитальная помощь. Поскольку точный диагноз без рентгенографии поставить затруднительно, проводят иммобилизацию повязкой (косыночной или Дезо) или лестничной шиной от здорового плечевого до пястно-фалангового сустава, после чего пострадавшего направляют в травматологический стационар. Обезболивание общими анальгетиками. Лечение. Общим принципом в проведении лечения переломов лопатки является применение отводящих фиксирующих повязок (стандартные шины, торакобрахиальная гипсовая повязка). При переломах тела или угла лопатки конечность помещают на отводящую шину с углом отведения в плечевом суставе до 90° и сгибания в локтевом суставе до 30°, что способствует созданию расслабленного состояния для мышц плечевого пояса. Перед фиксацией плечевого пояса место перелома необходимо обезболить введением 20 –30 мл 1 % раствора новокаина. Лечение на отводящих шинах позволяет с первых дней начать ЛФК для кисти, лучезапястного и локтевого суставов. Трудоспособность больных с переломами лопатки без смещения отломков восстанавливается через 4–6 нед. Переломы тела лопатки без смещения, хорошо шинированные мышечным массивом, можно лечить в косыночной повязке, накладываемой на 3 – 4 нед. При переломах в области шейки лопатки со смещением проводят лечение скелетным вытяжением за локтевой отросток. Конечность располагают на отводящей шине ЦИТО. Необходимо строго следить за ее положением: плечо должно быть отведено на 90°, кзади от фронтальной плоскости на 10°, сгибание в локтевом суставе – до 90°. Сила тяги от 1,5 до 3,5 – 4кг. Следует учесть, что скелетное вытяжение не исключает ручной репозиции. Срок фиксации на отводящей шине – до 4 нед, ЛФК проводят с первых дней для лучезапястного и локтевого суставов. Движения в плечевом суставе разрешают через 4 нед. Трудоспособность в среднем восстанавливается через 1,5 – 2 мес. При переломах акромиального отростка лопатки без смещения проводят лечение иммобилизацией на отводящей шине в течение 4–5 нед. При переломах со смещением показано оперативное лечение. Переломы ключицы Переломы ключицы в среднем составляют около 15 – 18% среди других переломов опорно-двигательной системы. Анатомо-физиологические особенности. Ключица является важнейшим связующим звеном в плечевом поясе, прикрепляющим руку к осевому скелету. В средней трети ключица S-образно изогнута по оси. С лопаткой она образует акромиально-ключичный сустав и связана с ней прочными акромиально-ключичной и клювовидно-ключичной связками. Грудино-ключичный сустав, являясь точкой прикрепления ключицы к осевому скелету, укреплен грудино-ключичной и ключично-реберной связками. Вблизи от нижней поверхности средней трети ключицы проходят подключичные артерия и вена, а также подключичная часть плечевого сплетения. Классификация. 1. грудинного (дистального) конца 2. диафиза - средней трети ключицы 3. акромиального (проксимального) конца · без разрыва ключично-клювовидной связки (без смещения отломков) · с разрывом ключично-клювовидной связки (со смещением отломков). Механизм травмы чаще непрямой – падение на наружную поверхность плеча или вытянутую руку, резкое сдавление плечевых суставов с боков (силовая нагрузка через акромиальный отросток распространяется вдоль оси S-образно изогнутой ключицы, что приводит к перелому в месте наибольшего изгиба). При реже встречающемся прямом механизме (удар в область ключицы) возникают косые, косопоперечные переломы. Типичное смещение отломков (рис.15) чаще наблюдают при переломах в средней трети ключицы (центральный отломок в результате сокращения грудино-ключично-сосцевидной мышцы – кверху и кзади, а дистальный отломок вместе с конечностью под действием веса и тракции мышц смещается вниз и кпереди). Сместившиеся отломки, таким образом, располагаются под углом, открытым книзу и кпереди. Концы смещенных отломков могут повредить плевру, сосудисто-нервный пучок, а также кожные покровы.
Рис. 15. Типичное смещение отломков при переломе ключицы в с/з.
При переломах наружного конца ключицы периферический отломок может остаться связанным с акромиальным и клювовидным отростками лопатки, а сместившийся вверх центральный отломок может имитировать вывих акромиального конца ключицы. Однако некоторые околосуставные и неполные внутрисуставные переломы наружного конца ключицы сопровождаются разрывом клювовидно-ключичной и верхней акромиально-ключичной связок (рис. 16).
Рис. 16. Смещение отломков при переломе акромиального конца ключицы с разрывом ключично-клювовидной связки Диагностика. Перелом ключицы, как правило, сопровождается достоверными признаками (визуальное и пальпаторное определение краев костных отломков, патологическая подвижность, крепитация) и не вызывает особых трудностей. Характерны также жалобы на боли в месте перелома, ограничение активных движений из-за болей (особенно отведения и приподнимания руки). Определяют сглаженность надключичной ямки за счет деформации, кровоподтек. Надплечье на стороне повреждения немного укорочено, верхняя конечность вместе с плечевым суставом ротирована внутрь, опущена вниз и смещена вперед. Расстояние от остистых отростков до медиального края лопатки значительно больше, чем на здоровой стороне. Обследование больного заканчивают обязательной проверкой состояния периферического кровоснабжения и иннервации. Радиологическая диагностика. Помимо стандартной (переднезадней) проекции, которая в ряде случаев оказывается достаточной для уточнения диагноза, иногда дополнительно выполняют переднезаднюю рентгенограмму с направлением луча под углом 45° снизу вверх. Лечение. На выбор метода лечения влияют вид перелома, характер смещения отломков и возраст пострадавшего. Лечение переломов без смещения проводят фиксирующими повязками (кольца Дельбе, 8-образная повязка) в течение 4 нед (рис. 17). Перед наложением повязки место перелома обезболивают 10–15 мл 1 – 2% раствора новокаина.
Рис.17. фиксация перелома ключицы без смещения: а- 8-образная повязка, б- кольца Дельбе.
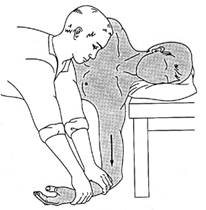
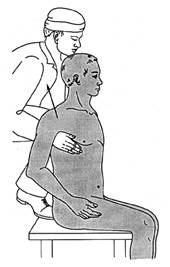
При переломах со смещением отломков необходима репозиция. Больного усаживают на табурет с наклоном головы в сторону повреждения; ассистент, упираясь коленом в межлопаточное пространство или угол лопатки, кладет обе руки на надплечье и отводит плечевой сустав кзади, кнаружи и слегка вверх (рис. 18); в таком положении хирург сопоставляет отломки.
Рис. 18. Техника репозиции при переломе ключицы со смещением.
Обычно это не вызывает затруднений, однако удержать отломки в нужном положении сложно. Наибольшее распространение получил метод фиксации с помощью шины Кузьминского (рис. 19,а) или ее аналога, изготавливаемого по мерке больного из деревянных реек, скрепленных гипсовым бинтом, – рамки Чижина (рис. 19,б). Эти конструкции способны удерживать надплечье вместе с периферическим отломком в приподнятом и максимально развернутом положении.
Рис.19. фиксирующие повязки при переломе ключицы со смещением: А – шина Кузьминского, Б – рамка Чижина.
При лечении пожилых пациентов, когда фиксация рамки вызывает крайне нежелательное ограничение экскурсии грудной клетки, допустимо ограничиться наложением колец Дельбе или 8-образной повязки (как и при переломах ключицы без смещения). Следует, однако, помнить, что фиксация в этих повязках недостаточна, они не гарантируют от возникновения вторичного смещения отломков. При необходимости соблюдения постельного режима (сочетание переломов ключицы с травмой позвоночника, нижних конечностей и др.) проводится лечение положением (по методу Куто): больного укладывают на спину на край кровати, под лопатку и межлопаточную область подкладывают подушку, руку свешивают с кровати вниз и кзади. Спустя сутки под локтевой сустав подставляют табурет. В таком положении больной находится 2 – 3 нед. Абсолютные показания к операции: · открытый перелом; · закрытый оскольчатый перелом с разворотом отломка перпендикулярно оси ключицы и угрозой ранения сосудисто-нервного пучка; · закрытый перелом, осложнившийся ранением или сдавлением сосудисто-нервного пучка; · опасность перфорации кожи изнутри острым концом отломка, не устранимая консервативным путем; · разные виды интерпозиции. К относительным показаниям относят невозможность удержать отломки во вправленном состоянии повязкой или шиной. Остеосинтез ключицы проводят интрамедуллярно (тонким стержнем или спицей), накостно – пластиной или чрескостный (рис.20). В послеоперационном периоде конечность фиксируют отводящей шиной ЦИТО или повязкой Дезо на 4–5 нед. Трудоспособность восстанавливается через 1,5 – 2 мес.
Рис.20. Основные виды остеосинтеза перелома ключицы: а, б – чрескостный, в – внутрикостный,
|
|||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-06-19; просмотров: 1430; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.224.30 (0.015 с.) |






 перелом шейки,
перелом шейки,
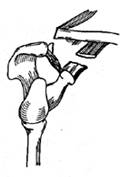


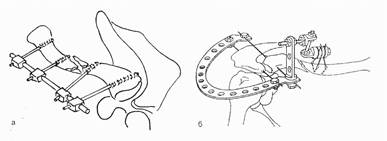
 д, е – накостный.
д, е – накостный.


