Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Общее понятие о пограничных формах психических расстройств (пограничных состояниях).Содержание книги
Поиск на нашем сайте
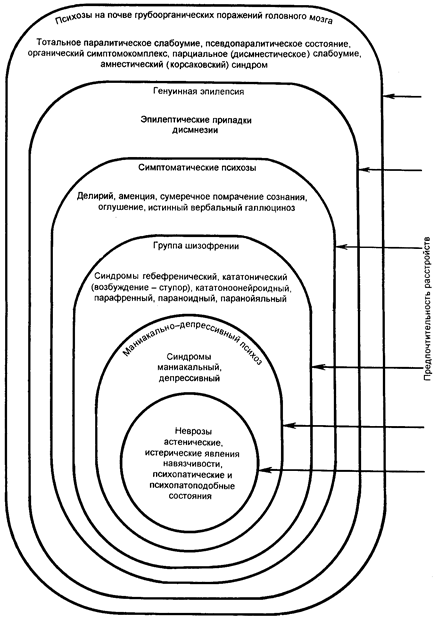
Понятие о пограничных формах психических расстройств (пограничных состояниях) в значительной мере условно, а точнее говоря, жаргонно. Оно вошло в разговорную речь психиатров и других врачей, в той или иной мере связанных с психиатрией, и достаточно часто встречается на страницах научных публикаций. Главным образом это понятие используется для объединения нерезко выраженных нарушений, граничащих с состоянием здоровья и отделяющих его от собственно патологических психических проявлений, сопровождающихся значительными отклонениями от нормы. При этом пограничные состояния в основном не являются начальными, промежуточными («буферными») фазами или стадиями основных психозов. Они представляют особую группу патологических проявлений, имеющих в клиническом выражении свое начало, динамику и исход, зависящие от формы или вида болезненного процесса. Их определяет познанная или недостаточно изученная патофизиологическая база, в основе которой лежат различные этиологические и патогенетические факторы. Пограничные формы психических расстройств условно объединяются в одну группу болезненных нарушений на основе признаков, включающих достаточно характерные проявления. Их обнаружение позволяет проводить дифференциацию пограничных состояний как с основными «непограничными» патологическими проявлениями, так и с состоянием психического здоровья. К числу наиболее общих нарушений, характерных для пограничных состояний, относятся следующие. — Преобладание невротического уровня психопатологических проявлений на всем протяжении заболевания. — Взаимосвязь собственно психических расстройств с вегетативными дисфункциями, нарушениями ночного сна и соматическими проявлениями. — Ведущая роль психогенных факторов в возникновении и декомпенсации болезненных нарушений. — Наличие в большинстве случаев «органической предиспозиции» (минимальных неврологических дисфункций мозговых систем), способствующих развитию и декомпенсации болезненных проявлений. — Взаимосвязь болезненных расстройств с личностно-типологическими особенностями больного. — Сохранение больными критического отношения к своему состоянию. Наряду с этим пограничные состояния характеризуются отсутствием: — психотической симптоматики, определяющей психопатологическую структуру болезненного состояния; — прогредиентно нарастающего слабоумия; — личностных изменений, типичных для эндогенных психических заболеваний (шизофрения, эпилепсия и др.). Пограничные психические нарушения могут возникать остро или развиваться постепенно, их течение может носить разный характер и ограничиваться кратковременной реакцией, относительно продолжительным состоянием, хроническим течением. С учетом этого, а также на основе анализа причин возникновения в клинической практике выделяют различные формы и варианты пограничных состояний. При этом используют разные принципы и подходы — нозологическую, синдромальную, симптоматическую оценку, а также анализ течения пограничного состояния, его «остроты», «хроничности», динамической взаимосвязи различных клинических проявлений. С учетом многообразия этиопатогенетических факторов и особенностей проявления и течения к пограничным психическим расстройствам относят различные клинические формы и варианты невротических реакций, реактивные состояния, неврозы, патологические развития личности, психопатии, а также широкий круг неврозо- и психопатоподобных расстройств при соматических, неврологических и других заболеваниях. В современной Международной классификации психических и поведенческих расстройств (МКБ-10) пограничные психические расстройства рассматриваются главным образом в разделах F4 («Невротические, связанные со стрессом и соматоформные расстройства»), F5 («Поведенческие синдромы, связанные с физиологическими нарушениями и физическими факторами»), F6 («Расстройства зрелой личности и поведения у взрослых») и некоторых других. В число пограничных состояний, с нашей точки зрения, не следует включать эндогенные психические заболевания (в том числе их мягкие, латентные формы, такие, например, как вялотекущая шизофрения и др.)[4], на определенных этапах течения которых преобладают и даже определяют клиническое состояние неврозо- и психопатоподобные расстройства, в значительной мере имитирующие основные формы и варианты собственно пограничных состояний. Однако в этих случаях эндогенный процесс протекает по своим собственным закономерностям, отличным от клинико-психопатологических механизмов, характерных для всех пограничных форм психических расстройств. Неврозо- и психопатоподобные нарушения, будучи наименее специфическими психопатологическими проявлениями, нередко могут отражать динамику более сложных по своей структуре психических заболеваний, протекающих с характерной для них симптоматикой и вызывающих те или иные личностные изменения. Наиболее важным следствием любого пограничного психического расстройства является развитие у больного в той или иной мере выраженной социальной дезадаптации. Такого рода трактовка пограничных состояний разделяется не всеми авторами. Она стала складываться в начале XX столетия. До этого после классических работ Э. Крепелина многие исследователи поддерживали жесткую нозологическую концепцию психических болезней и расширительное толкование основных психозов. В частности, предлагалось целый ряд случаев психастении, истерии, неврастении рассматривать как проявления нераспознанной шизофрении (Е. Блейлер), а невыраженные колебания настроения — в рамках циркулярного психоза и его особого варианта — циклотимии. С точки зрения Е. Блейлера, шизофрения, для которой наиболее характерно своеобразное расщепление единства личности, чаще протекает «в скрытых формах с мало выраженными признаками, чем в формах явных с законченной симптоматологией...». /1- С. 466/ Оказанием помощи больным с невыраженной шизофренической симптоматикой, наблюдавшимся вне стен психиатрических больниц, в тот период должна была заниматься «малая психиатрия».[5] К ее компетенции постепенно стали относить и так называемые конституциональные реакции (депрессии, экзальтации, параноические, эпилептические, психастенические и др.), проявлявшиеся под воздействием психотравмирующих влияний и некоторых других обстоятельств, реактивные состояния, наблюдавшиеся во время первой мировой войны, и психоневрозы. С учетом новейших исследований Э. Крепелин в 1920 г. представил на съезде немецких психиатров так называемую большую схему психических заболеваний, значительно отличавшуюся от предыдущей классификации. В ней имеются 10-й («психопатии») и 11-й («психогенные реакции») разделы, в которые включены многие состояния, рассматриваемые современной пограничной психиатрией. Больные с разными видами пограничных форм психических расстройств нуждаются во многом в сходных лечебно-реабилитационных мероприятиях. С учетом того, что эти больные не представляют, как правило, социальной опасности для окружающих, весь лечебный комплекс (включая психотерапию, биологические средства лечения, медико-социальную коррекцию и др.) может проводиться вне стен психиатрического стационара. Это, с одной стороны, объединяет разных больных с пограничными состояниями, а с другой — отделяет их от больных эндогенными психозами, протекающими с психотическими нарушениями. Сказанное свидетельствует о том, что пограничные состояния составляют группу достаточно специфических психопатологических проявлений, объединяемых схожестью тенденций развития синдромогенеза. Часть больных находится под наблюдением врачей — психиатров или психотерапевтов, большее же число, как свидетельствует специальный эпидемиологический анализ, не получают специализированной и квалифицированной помощи. В ряде случаев больные с пограничными состояниями, сопровождающимися психосоматическими расстройствами, обращаются к врачам-интернистам, в большинстве случаев не имеющим специального опыта в дифференциально-диагностической оценке состояния и проведении всего комплекса необходимых лечебно-реабилитационных мероприятий. Многие лица с различными невротическими и психопатическими расстройствами вообще не предъявляют по этому поводу жалоб врачам как вследствие непонимания болезненного характера имеющихся нарушений, так и из-за отмечающегося у некоторых больных и их родственников страха перед обращением в психиатрический диспансер в связи с боязнью связанных с этим социальных ограничений. Пограничные состояния объединяют группу расстройств, характеризуемых главным образом преобладанием проявлений так называемого невротического уровня нарушений психической деятельности. Уровни психических расстройств могут анализироваться с различных точек зрения — философской, социальной, психологической, эволюционной, патогенетической, клинической и т.д. Своеобразие психопатологических проявлений при различных психических заболеваниях послужило основанием для разработки общепатологической концепции регистров психических расстройств (Кронфельд А.С., 1940; Гуревич М.О., 1945; Снежневский А.В., 1960; Рохлин Л.Л., 1971, и др.; Носhе, 1912; Specht G., 1917; Kraepelin E., 1920; Ewald G., 1921; Bostroem A., 1926). Согласно этой концепции, психические нарушения, определяющие пограничные формы психических расстройств, имеют по сравнению с другой психопатологией наиболее ограниченный диапазон болезненных проявлений. А.В. Снежневский (1960), исходя из степени полиморфизма и избирательности психопатологических синдромов, схематически выделяет 6 диапазонов расстройств, характерных для неврозов и психопатий, маниакально-депрессивного психоза, шизофрении, симптоматических психозов (делирий, аменция и т.д.), генуинной эпилепсии и, наконец, для психозов, возникающих при грубоорганических поражениях головного мозга.[6] При этом специфичность синдромов, с его точки зрения, отражает сложные взаимоотношения этиологии и патогенеза каждого болезненного расстройства. Следует отметить, что F. Freychan (1959), исходя из анализа терапевтических возможностей, делил все психопатологические расстройства на 5 основных групп, близких к диапазонам А.В. Снежневского: шизофрения, аффективные нарушения, острые церебральные синдромы, психоневротические расстройства и нарушения поведения. С учетом особенностей пограничных форм нервно-психических расстройств важно отметить, что в обеих упомянутых группировках невротические и психопатические нарушения («нарушения поведения») рассматриваются как отдельный диапазон (основная группа) психопатологических проявлений. E. Kraepelin (1920) сравнивал симптомокомплексы при психических заболеваниях с регистрами своеобразного органа, поскольку приведение их в действие зависит только от силы или распространенности болезненных изменений и совсем не связано с конкретными причинами заболевания. При этом он считал, что клиническую картину определяют «предпочтительные синдромы», отражающие «предуготовленный характер реагирования мозга» в зависимости от степени его поражения. Симптомокомплексы психических расстройств не создаются вредоносным фактором, а лишь включаются под его действием. По-видимому, для полиэтиологических психопатологических проявлений, наблюдаемых при пограничных формах психических расстройств, такое представление о характере болезненных нарушений сохраняет свое значение до настоящего времени. При этом невротические (прежде всего неврастенические и субдепрессивные) расстройства могут встречаться в рамках различных видов нарушений психической деятельности, в то время как при пограничных состояниях симптоматики, характерной для остальных психопатологических диапазонов (регистров, по E. Kraepelin), не наблюдается. Иными словами, пограничные психические расстройства менее избирательны и специфичны по сравнению с другими психопатологическими проявлениями (рис. 1).
Рис. 1. Деление синдромов на основе их полиморфизма и избирательности (по А.В. Снежневскому, 1960). Важное значение приобретают в связи с этим катамнестические наблюдения «непсихотических» больных, свидетельствующие о практической редкости перехода патологического процесса с «невротического» уровня на «психотический». Так, например, O. Bratfos (1970), изучив 16-летний катамнез 3485 больных (2251 — с диагнозом невротического состояния, 919 — психопатии, остальные 315 — с неврозо- и психопатоподобными состояниями), поступивших в психиатрическую клинику Осло в течение 10 лет, пришел к выводу, что переход в психотическое состояние (т.е. патология иного «уровня») наступает у них лишь несколько чаще, чем в контрольных группах здоровых лиц. При этом бОльшая частота переходов в психоз была свойственна больным с неврозо- и психопатоподобными нарушениями, у которых во время манифестации заболевания имелись тенденции к психотическим расстройствам. В случаях «бесспорного невроза» трансформации клинической картины в «психоз» не наблюдалось. Об этом же свидетельствуют наблюдения И.Л. Кулева (1964), М.И. Буянова (1968), Л.И. Кругловой (1972) и других исследователей, специально занимавшихся клинико-психопатологическим анализом катамнеза различных групп больных с пограничными состояниями. Сказанное подтверждает мнение М.О. Гуревича (1940), отмечавшего, что пограничные состояния не являются мостом между состоянием болезни (т.е. психозом) и здоровьем, а представляют собой своеобразную группу патологических форм sui generis. Выделение предпочтительных синдромов (в том числе и невротических), обусловленных определенным «уровнем поражения», в известной мере соответствует взглядам J. Jackson (1926) о сложившихся в процессе эволюции уровнях и системах мозга, подвергающихся во время психического заболевания диссолюции с поражением одних (более высших) и высвобождением других (низших). J. Jackson, как известно, пытался рассматривать основные психические расстройства, учитывая степень дезинтеграции психической деятельности при неврозах, шизофрении и деменции, т.е. невротические психопатологические образования были им вынесены за рамки более выраженных психических нарушений. «Неоджексонисты» — группа французских психиатров, возглавляемая Н. Еу (1958, 1962), сохраняя джексоновскую идею эволюции и диссолюции мозговых функций, различают в психозах негативные (дефицитарные) и позитивные (патологически продуктивные) симптомы. В настоящее время эти понятия стали в психиатрии практически общепринятыми. Если негативные симптомы (минус-симптомы) представляют собой симптомы выпадения (например, деменция), то позитивные возникают за счет высвобождения, усиления активности глубоких «слоев» нервной деятельности, в норме «заторможенных» и «подконтрольных», что ведет к появлению психопатологической продукции, особенно ярко выступающей в галлюцинаторных и бредовых состояниях. И негативные, и продуктивные психопатологические образования в таком их понимании существуют в единстве и по существу являются выражением пораженной и извращенной психической адаптации. Что касается пограничных форм психических расстройств, то они, по-видимому, не нашли своего четкого места в ряду негативных и позитивных психопатологических образований у Н. Еу и его последователей. Учитывая включения в число «пограничных» многочисленных групп больных прежде всего с психогенно обусловленными невротическими нарушениями и личностными декомпенсациями, а также с невротическими нарушениями, неврозоподобными и психопатоподобными расстройствами при соматических, неврологических и других заболеваниях, многие исследователи нередко обозначают их как пограничные нервно-психические или психоневрологические расстройства. При такого рода терминологическом сочетании «психические» нарушения как бы «разбавляются» неврологическими расстройствами, более «престижными» для ряда больных и их родственников, чем реально существующие психопатологические проявления. В этом же следует искать объяснение стремления называть врача, занимающегося пограничной психиатрией, «психоневрологом», лукаво скрывая при этом или отодвигая на второй план его психиатрическую компетенцию. Корни подобной терминологической «подделки» заключены в существовавшем длительное время социальном нигилизме в отношении к психиатрии и боязни больных с пограничными формами психических расстройств и их родственников постановки их на соответствующий учет в психиатрическом диспансере. В настоящее время в связи с введением в практику в нашей стране нового порядка освидетельствования и учета психически больных, в соответствии с которыми лица с пограничными психическими расстройствами на специальный учет, как правило, не ставятся и на них не распространяются социальные ограничения, появляется возможность уйти от «двойной бухгалтерии» в терминологических подходах к пограничным состояниям. С учетом понимания ведущей роли, обусловливающей их возникновение и течение собственно психической патологии, вероятно, более правомерно целенаправленно использовать для всей группы рассматриваемых патологических состояний название «пограничные психические расстройства». [7] Они как бы разделяют состояния психического здоровья (нормы) с основными психическими заболеваниями, сопровождающимися психотическими психопатологическими расстройствами. При этом сплошной непроходимой «границы» как между состояниями здоровья и пограничными психическими расстройствами, так и между ними и психозами не существует. В практике имеется множество переходных симптоматических и синдромологических образований, характерных как для психотических, так и непсихотических (в основном пограничных) психических расстройств. При их дифференциально-диагностическом анализе наиболее верным методическим подходом, как свидетельствует богатый опыт отечественной и зарубежной психиатрии, является динамическая оценка развития того или иного симптомокомплекса, его связь с личностно-типологическими особенностями больного и другими имеющимися психическими нарушениями, соматическими и неврологическими расстройствами. В ряде случаев неврозы и некоторые другие пограничные формы психических расстройств отождествляют с психогенными нарушениями. При этом на первое место выдвигается видимая, психологически понятная, а также неосознаваемая психическая причина, послужившая основанием для развития того или иного пограничного состояния. В этом проявляется стремление видеть причину болезни всегда как бы внедряющуюся со стороны, что характерно для житейского представления о сущности патологического процесса. Непосредственная связь психогенной причины и следствия — развития психических нарушений характерна прежде всего для реактивных состояний, которые могут носить как психотический (реактивные психозы), так и непсихотический (невротические реакции, личностные декомпенсации) характер. Однако, как уже отмечалось, пограничные расстройства охватывают гораздо большее число болезненных нарушений, чем только реактивные состояния. При других клинических формах психические причины также играют существенную роль, однако только этим этиологические факторы не ограничиваются. Поэтому, понимая всю значимость психогений в происхождении пограничных состояний, их роль нельзя абсолютизировать. Она всегда кроется в индивидуально значимых вариациях психогенного (экзогенного) и эндогенного начала. Именно с этим можно связать многообразие феноменологических проявлений и их динамику при различных формах и вариантах пограничных состояний. Краткий исторический очерк. Границы пограничных состояний с момента их обозначения и до наших дней скорее неопределенны, чем точно определены. История изучения пограничных состояний богата разнообразными принципиально отличными тенденциями в их понимании. Невротические расстройства известны уже очень давно. Fernel в 1540 г. (цит.: Каннабих, 1935) утверждал, что нервность зависит от неких «паров» — vapores, поднимающихся от видоизмененного в своем составе семени или менструальной крови и своим присутствием влияющих на общее самочувствие. Несколько позже Sydengam дал описание истерии, которую назвал протеем за ее способность «принимать различные формы». Истерию и ипохондрию он сводил к изменениям в крови, приводящим к «атаксии» жизненных духов. Теория «паров» и «атаксии» в той или иной модификации господствовала при объяснении невротических расстройств до конца XVIII в. В 1765 г. Whytt (цит.: Каннабих, 1935) предпринял первую попытку выделить из числа болезней, приписывавшихся «парам», «простую нервность», «ипохондрическое» и «истерическое» расстройства в качестве специальных заболеваний нервной системы. В 1776 г. W. Cullen в «Медицинском руководстве» впервые для обозначения этой группы болезней употребил термин «невроз», которым он назвал «те поражения чувств и движений, которые зависят не от местного поражения самого органа, а от более общего страдания, от которого зависят все вообще движения...». /2- С. 477/ Регулирующей «все вообще движения» W. Cullen считал нервную систему, почему и назвал «все эти страдания» неврозами. В соответствии с таким определением к неврозам относились все заболевания периферических нервов, спинного и головного мозга (Bomberg С., 1840). Еще в середине XIX века, как об этом свидетельствует литература, неврозы являлись широким названием для большинства нервных болезней. Это, в частности, нашло отражение в названиях болезней и их вариантов, описывавшихся в рамках пограничных состояний. Достаточно перечислить такие патологические расстройства, как глухота, слепота, паралич, рвота, столбняк, хорея, эпилепсия, торсионный спазм, сухотка спинного мозга, эклампсия, меланхолия, мигрень, синдром Меньера, базедова болезнь, соматогенный невроз, невроз переутомления, невроз ритма, невроз истощения, висцеральные неврозы, инволюционный невроз, так называемые неврозы органов (желудка, сердца и т.д.), невроз характера, сексуальный невроз, наконец, реактозы, социоаффективные психозы и др., описывавшиеся еще недавно в рамках неврозов. В настоящее время многие из этих расстройств оцениваются либо в качестве самостоятельных нозологических форм, либо в границах различных заболеваний, протекающих с неврозоподобной симптоматикой. Особое место в историческом развитии понимания пограничных состояний принадлежит анализу оценки неврастенических расстройств, которые служат наиболее универсальными проявлениями любых состояний психической дезадаптации (реакции адаптации, состояния утомления и др.) и входят в психопатологическую структуру различных неврозов, психопатии и сходных с ними состоянии. Принято считать, что понятие о неврастении как нозологической единице впервые предложил H. Bird в 1880 г. для выделения из безграничного числа неврозов симптомов, называвшихся в тот период невротизмом, спинальной ирритацией, невропатией, нервным диатезом и др. Все эти расстройства объединялись повышенной утомляемостью больного, его быстрой истощаемостью, вазомоторными расстройствами. H. Bird в число соматических и психических нарушений, характерных для неврастении, включил 44 симптома. При этом он «подсмотрел», что в происхождении всех расстройств есть нечто общее — умственное перенапряжение. Именно оно вызывает синдром «раздражительной слабости» или нервного истощения, являющийся в описании многих авторов неврастеническим «стержневым синдромом», или «ядром». Он включает расстройства психической работоспособности при полной интеллектуальной сохранности (понижение «психического тонуса» — интенции, нарушение активного внимания, достаточно специфические изменения ассоциативной деятельности и др.), эмоциональные нарушения, развивающиеся на фоне измененного самочувствия (подавленность, беспредметное недомогание, сочетающиеся с неудовольствием, раздражительностью, беспокойством), соматические и вегетативные дисфункции — головную боль, расстройства сна и др. (Гольденберг С.И., Гольдовская Т.И., 1935). «Неврастеническое ядро» может наблюдаться как при различных эндогенных, так и психогенных и соматических расстройствах. С одной стороны, оно объединяет неврастенические расстройства в отдельную нозологическую форму; с другой стороны, «разбросанность» и «вкрапленность» характерных для неврастении симптомов в структуре разных болезненных нарушений порождали до настоящего времени и будут порождать противоречия исследователей в понимании существа и самостоятельности неврастении как нозологической единицы. W. Griesenger (1881), R. Krafft-Ebing (1897) относили неврастению к числу наследственных признаков вырождения, обнаруживающихся лишь под воздействием внешних факторов. Такой же точки зрения придерживался и J. Charcot (1889). Однако наряду с наследственно обусловленной неврастенией он описывал и специальную «простую», благоприобретенную ее форму. Gilles de la Tourette, развивая эту мысль J. Charcot (он являлся его учеником), в 1898 г. резко разграничил «истинное неврастеническое состояние» и «неврастению наследственную». В последующем серьезный шаг к дифференцированному пониманию неврастении был сделан F. Raymond и P. Janet. Первый из них в 1910 г. обосновал этиологическую роль различных экзогенных факторов в происхождении неврастенического синдрома, в то время как наследственно обусловленные случаи неврастении, особенно сочетающиеся с фобиями и навязчивыми состояниями, были отнесены к описанной P. Janet новой форме невроза — психастении. В дальнейшем происходит сужение понятия о неврастении в направлении, указанном F. Raymond. В частности, E. Kraepelin в своем «Учебнике психиатрии для врачей и студентов» /3- S.1398/ различает «истощение» нервной системы, возникшее психогенно в результате «значительного напряжения на работе», и конституциональную нервность. Однако даже при наличии явных психогенных факторов, обусловивших возникновение неврастенических расстройств, многие исследователи, работавшие в первой половине XX столетия, уже уделяли особое внимание предрасполагающим факторам — конституциональным, постинфекционным, истощению и т.д. Приведенные данные показывают, что с течением не очень даже продолжительного времени первоначальное представление о нозологической целостности неврастении распадается. Связывается это главным образом с многообразием этиологических факторов, вызывающих неврастенические расстройства, и их клиническим полиморфизмом. Постепенно начинает преобладать точка зрения о том, что неврастения может вызываться различными этиологическими факторами (психогенными, соматогенными, экзогенными, эндогенными), «запускающими» неспецифические патофизиологические механизмы развития болезненных нарушений. Так же как и многие, но в первую очередь психогенные заболевания, протекающие у каждого отдельного человека «по-своему», в клинических проявлениях неврастенического синдрома выражается индивидуально-типологическое своеобразие больного, наличие у него тех или иных биологических и социально-психологических особенностей, продолжительность сохраняющейся актуальности действия этиологических факторов и их характер, целый ряд других факторов. Все это создает индивидуальные особенности неврастенических нарушений, не только затрудняющие, но и делающие невозможным сохранение их в рамках одной нозологической формы. Противопоставление психологических причин возникновения неврастении (как и других форм неврозов) биологическим (соматологическим) давало основания для различных дискуссий, продолжающихся в разных странах вот уже почти сто лет. Можно вспомнить работы J. Charcot, P. Janet, F. Raymond, E. Kraepelin, которые положили начало психогенному рассмотрению основ неврастении, развивающейся вследствие эмоционального перенапряжения в результате деятельности «патологического утомления», а также соответствующих переживаний. Этой точке зрения противостоят взгляды E. Bleuler, W. Griesenger, R. Krafft-Ebing и др., отмечавших невозможность развития нервного заболевания под влиянием чрезмерного эмоционального перенапряжения (E. Bleuler), наличие при неврастении «недоразвития нервной системы... гипопластичности сердечнососудистой системы» (W. Griesenger), токсико-инфекционных нарушений, соматопсихо-химического комплексного синдрома и т.д. Дискуссии в отношении причин развития неврастении показывают продуктивность не противопоставления, а взаимного влияния конституциональных (эндогенных), соматогенных и экзогенных факторов на становление и развитие неврастенических расстройств.[8] Неврастенические нарушения могут развиваться при определенных условиях у человека с любыми индивидуально-типологическими особенностями. Однако формы и варианты неврастении и ее клиническая окраска во многом будут зависеть от эндогенного конституционального и «ослабляющего» соматического фактора. Именно это основополагающее положение позволило О. Бумке уже в начале XX столетия сформулировать положение о том, что в «функциональной области мы должны принципиально и навсегда отказаться от установленных резко отграниченных болезненных форм, от неподвижной системы болезней». /4- С.29/ Учитывая неопределенность границ неврастении в понимании H. Bird и его ближайших последователей в США (которые вскоре стали называть неврастению американским неврозом), конец XIX — начало XX столетия характеризуются серьезными клиническими исследованиями ее различных форм и вариантов. Это привело к сужению диагностических рамок неврастении и исключению из нее других невротических расстройств. В этот период достаточно хорошо была описана клиника истерии и ипохондрии. Эти клинические формы наряду с неврастенией по существу наполнили всю группу основных болезненных расстройств, рассматривающихся пограничной психиатрией на протяжении XX столетия. С конца XIX в. начинает завоевывать своих сторонников учение о психопатиях.[9] В ряду исследователей, впервые стремившихся отделить от неврозов и основной группы психозов и описать психические нарушения «дисгармонии мозговых функций» в виде психопатий «уродливо странной психической личности», «аномалий характера», «болезненного характера» и т.д., по праву следует назвать имена крупнейших отечественных ученых: В.Х. Кандинского (в 1883 г. в работе «Случай сомнительного душевного состояния перед судом присяжных» он отметил по существу все основные признаки психопатии), В.М. Бехтерева (в 1886 г. в Казани опубликовал первую в мире небольшую книгу, специально посвященную психопатии и ее судебно-психиатрической оценке), С.С. Корсакова (описавшего в учебнике по психиатрии, вышедшем в 1893 г., клинические варианты «психопатической конституции»). Большую роль в формировании взглядов врачей на психопатию сыграли работы немецкого исследователя J. Koch, описавшего в 1889 и 1891 гг. в качестве «врожденных и приобретенных отклонений психики» «психопатические неполноценности», которые не представляют собой душевную болезнь». /5- С.23/ Большое значение для становления учения о психопатиях имели работы В. Morel (1903), V. Magnan (1903) и других французских авторов, придерживавшихся для обозначения психопатических личностей термина «неуравновешенные» (les desequilibres). Ими специально подчеркивались две основные группы особенностей в происхождении психопатических черт: врожденные (конституциональные) и приобретенные на протяжении жизни. В наиболее обобщенном и фундаментальном виде концепция о психопатиях была создана E. Kraepelin на рубеже столетий. В пятом издании его руководства по психиатрии имеется глава «Психопатические состояния», в седьмом издании (1904) она называется уже иначе — «Психопатические личности». В последнем прижизненном издании руководства (1915) автор рассматривал пограничные психические расстройства в группах психогенных заболеваний: невроз истощения, невроз ожидания, индуцированное помешательство, истерии, невроз навязчивых состояний (E. Kraepelin описывает больных этой группы вместе со страдающими пироманией, клептоманией и другими «импульсивными помешательствами»), неврозы при несчастных случаях у пленных (шла первая мировая война и это было весьма актуально. — Ю.А.),а также в семи группах психопатий, выделяя возбудимых, неустойчивых, импульсивных, «патологических лгунов», «чудаков», антисоциальных «врагов общества», «ищущих конфликтов».[10] В отечественной психиатрии блестящее описание клинической динамики основных форм психопатий было дано П.Б. Ганнушкиным (1926). Эти описания, ставшие классическими, до настоящего времени во многом повторяются различными исследователями. Однако П.Б. Ганнушкин использовал как клинические, так и социальные принципы выделения отдельных форм психопатий. В результате наряду с клиническими группами (циклоиды, астеники и т.д.) им приводится описание «антисоциальных психопатов», «патологических лгунов» и др., выделяемых преимущественно на основании социально-поведенческих, а не клинико-врачебных характеристик. Нетрудно убедиться, что приводимые П.Б. Ганнушкиным клинические описания свидетельствуют о распространении им картин психопатий, с одной стороны, на реактивно обусловленные состояния, а с другой — на маниакально-депрессивный психоз, эпилепсию (с редкими припадками или вообще без них) и шизофрению. В настоящее время в отечественной литературе клинические группы и формы психопатий, выделявшиеся П.Б. Ганнушкиным, сузились главным образом за счет более четкого отграничения состояний декомпенсации психопатических личностей от реактивно обусловленных невротических состояний и более детального описания форм и этапов течения эндогенных психозов. Основные группы и формы психопатий в описании П.Б. Ганнушкина отражают современное представление об их клинической сущности. Для возникновения различных вариантов пограничных состояний большое значение имеет так называемая органическая неполноценность, на которую обращал пристальное внимание П.Б. Ганнушкин, считавший, что в основе психопатий лежит «соматическая база». На это указывал и Н.Н. Введенский (1947), пришедший на основе своих наблюдений в области судебной психиатрии к выводу о том, что в анамнезе большинства психопатических личностей отмечаются травмы головы и лихорадочные заболевания в раннем детстве с последующим изменением характера и задержкой интеллектуального развития. Отмеченное обстоятельство находит подтверждение, в частности, в интересном исследовании, проведенном американскими психиатрами J. Rochford и соавт. (1970). Им удалось показать на большой группе больных с пограничными состояниями наличие в той или иной степени выраженной микроневрологической симптоматики у 36,8 % обследованных, в то время как в контрольной группе практически здоровых лиц она определялась только у 5 % обследованных. А.М. Вейн и И.В. Родштат (1974) на основе анализа большого числа наблюдений выявили «мягкие неврологические знаки (часто без четких топических координат)» более чем у половины обследованных ими больных неврозами. Понимание значения «органической неполноценности» в формировании психопатических характеров становится наиболее отчетливым при учете роли возрастного фактора в их развитии. Как отмечает Г.Е. Сухарева (1970), в процессе развития ребенка приспособительные (адаптивные) механизмы оказываются недостаточными при незаконченном развитии различных органов и систем, прежде всего головного мозга, и при бурном росте, определяющем дисгармоническое развитие в периоды переходных фаз. Первый из этих факторов имеет особое значение у детей до 3 лет, т.е. в течение того времени, когда продолжаются формирование и рост лобной и теменной области коры большого мозга и гипоталамической области. Вследствие незаконченности онтогенетического развития мозга дети раннего возраста обладают повышенной чувствительностью к различным экзогенным воздействиям, определяемой неустойчивостью мозгового метаболизма. Результатом подобных воздействий оказывается появление микроорганической симптоматики и формирование дисгармоничных, инфантильных («ювенильных») черт характера. В последующем на этой «базе» легко развиваются психопатические личности. Подходя к данному вопросу с эволюцио
|
||||
|
Последнее изменение этой страницы: 2016-06-19; просмотров: 499; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.5 (0.018 с.) |