Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Э. Старлинг У. БейлиссСодержание книги
Поиск на нашем сайте
ФИЗИОЛОГИЯ ЭНДОКРИННОЙ СИСТЕМЫ
УЧЕБНОЕ ПОСОБИЕ ДЛЯ СТУДЕНТОВ ЛЕЧЕБНОГО, ПЕДИАТРИЧЕСКОГО, ФАРМАЦЕВТИЧЕСКОГО, СТОМАТОЛОГИЧЕСКОГО, МЕДИКО-ПРОФИЛАКТИЧЕСКОГО ФАКУЛЬТЕТОВ
Под редакцией профессора И.Н. Полунина
Астрахань – 2020 УДК: 616.4(07) ББК: 54.15 3-15 Заднепровская Е.А., Шебеко Л.В. Физиология эндокринной системы. Учебное пособие для студентов лечебного, педиатрического, фармацевтического, стоматологического, медико-профилактического факультетов. –Астрахань, 2020. Рецензенты: Наумова Л.И. – доктор медицинских наук, заведующая кафедрой гистологии Овсянникова О.А. – кандидат медицинских наук, доцент кафедры патологической физиологии В данном учебном пособии излагаются вопросы общей и частной эндокринологии. Описаны функции, механизмы действия, регуляция секреции гормонов. Особое внимание уделено клиническому аспекту: в пособии сделан акцент на изучение не только деятельности эндокринных желез в норме, но и при их гипер- и гипофункции. Пособие оснащено довольно обширным количеством схем, а также фотографиями больных эндокринными заболеваниями до и после проведенной терапии. Целью внесения иллюстраций было привлечение интереса студентов к данной теме. Материалы учебного пособия соответствуют рабочим программам лечебного, педиатрического, фармацевтического, стоматологического, медико-профилактического факультетов, утвержденных Минздравом РФ. ISBN 978-5-4424-0556-9
Печатается по решению редакционно-издательского совета Астраханского государственного медицинского университета протокол №8 от 23.12.2019г.
©Заднепровская Е.А., Шебеко Л.В., 2020 ©ФГБОУ ВО «Астраханский государственный медицинский университет» Минздрава России, 2020
Французский физиолог, образование получил в Парижском университете, ряд лет работал в США и Англии. С 1868 года - член-корреспондент Французской медицинской академии. С 1878 профессор Коллеж де Франс (Париж). В 1869 году Броун-Секар приходит к следующему выводу: «...каждая ткань и вообще каждая отдельная клетка отделяет продукты..., которые изливаются в кровь и через нее влияют на другие клетки; таким путем устанавливается общение между всеми клетками организма, помимо нервной системы...»
Говоря иными словами, в 1869 году Броун-Секар впервые научно формулирует понятие о внутренней секреции. Тогда же зарождается мысль о том, нельзя ли использовать продукты жизнедеятельности половых желез для омоложения стареющего организма. Недаром же старение организма и угасание половых желез протекают во времени параллельно! Энергичный и нетерпеливый, Броун-Секар стремится сразу же осуществить свою идею. Он пробует вводить в вены животных семя, но это неизменно приводит к их гибели... Только 20 лет спустя идея ученого находит практическое решение: Броун-Секар разрабатывает метод лечения старости вытяжками из семенных желез животных. Он удалял у собак или морских свинок семенники, растирал их в ступке с небольшим количеством дистиллированной воды и полученную кашицу пропускал через обычный бумажный или пастеровский (фарфоровый) фильтр. Полученный фильтрат он впрыскивал под кожу самому себе. 1 июня 1889 года на заседании Парижского биологического общества ученый обнародовал результаты своих опытов. «Я прежде отличался довольно значительной физической силой,— говорил ученый в своем выступлении, — но за последние 10 — 12 лет я порядочно-таки одряхлел... Начиная со второго, в особенности с третьего дня после впрыскивания все это изменилось. Ко мне вернулись утраченные силы... Я не буду передавать подробностей полученных результатов, но... вслед за впрыскиваниями я как будто снова почувствовал часть моей молодости......Я помолодел на 40 лет...» Пять лет спустя, в 1894 году, Броун-Секар умер. Метод лечения семенными вытяжками был испробован на большом количестве людей, и время вынесло ему свой приговор. Нет, семенной экстракт не решил проблемы продления жизни, хотя и оправдал себя как тонизирующее средство. Впрыскивания семенного экстракта взбадривали стариковский организм лишь на время, уступая затем место дальнейшему одряхлению. Это и понятно. Слишком сложен и многогранен процесс старения для того, чтобы его можно было остановить или повернуть вспять одним каким бы то ни было «чудодейственным» средством — будь то семенной экстракт Броун-Секара, АЦС Богомольца или новокаин Пархона.
Но заслуга Броун-Секара перед медицинской наукой состоит не только и не столько в том, что он пытался найти средство борьбы со старостью. Заслуга ученого заключается в том, что он путем планомерной группировки и анализа фактов, накопленных его предшественниками, первый научно сформулировал понятие о внутренней секреции, а своими опытами по «омоложению» экспериментально подтвердил взаимовлияние органов друг на друга гуморальным путем. Опыты Броун-Секара возбудили у исследователей широкий интерес к явлению внутренней секреции и положили начало одной из интереснейших наук нашего времени — эндокринологии. Вот почему имя Броун-Секара навсегда вошло в историю медицинской науки, а 1 июня 1889 года — день, когда Броун-Секар сделал свой сенсационный доклад, — называют днем рождения эндокринологии. ОБЩАЯ ЭНДОКРИНОЛОГИЯ Все железы организма делятся на 5 групп: 1. Железы внутренней секреции (эндокринные), (гипофиз, щитовидная железа, надпочечники) не имеют выводных протоков и выделяют свои секреты непосредственно в кровь. Эти секреты называются истинными гормонами. 2. Железы внешней секреции (экзокринные) имеют выводные протоки и выделяют свои секреты не в кровь, а в полость какого-либо органа или на поверхность организма. Например, потовые, слюнные железы, железистые клетки желудка. 3. Железы смешанной секреции осуществляют и внутреннюю, и внешнюю секрецию. Например, поджелудочная железа выделяет в кровь инсулин и глюкагон, а в 12-перстную кишку – поджелудочный (панкреатический) сок. 4. APUD – система, представленная секретирующими клетками – апудоцитами, диффузно расположенными в желудочно-кишечном тракте, в воздухоносных путях и в нервной ткани. Клетки APUD – системы способны накапливать аминокислоты и преобразовывать их в различные биологически активные вещества. 5. Система клеток, выполняющих эндокринную и неэндокринную функции (например, нейросекреторные клетки гипоталамуса). Пути воздействия гормонов 1. Эндокринный (биологически активные вещества воздействуют на клетку-мишень через кровь). 2. Паракринный (клетки-мишени расположены в непосредственной близости к секреторным клеткам, передача информации происходит через межклеточную жидкость). 3. Аутокринный (гормоны синтезируются и утилизируются в одних и тех же клетках).
Гуморальная регуляция физиологических функций – это регуляция функций теми веществами, которые циркулируют в крови и других биологических жидкостях. Например, метаболиты, ионы, гормоны. Все химические вещества, участвующие в гуморальной регуляции, называются информонами.
Классификация информонов: 1. Гистогормоны (тканевые гормоны): гистамин, простагландины, гепарин, серотонин, кинины. 2. Нейромедиаторы: ацетилхолин, норадреналин, дофамин, глицин. 3. Нейропептиды (вырабатываются в нейросекреторных клетках гипоталамуса и мозгового вещества надпочечников): статины, либерины, катехоламины. 4. Регуляторные пептиды, регулирующие образование форменных элементов крови (лейкопоэтины, эритропоэтины), а также пептиды, принимающие участие в иммунных реакциях (антитела). 5. Истинные гормоны, которые вырабатываются эндокринными железами (гипофиз, щитовидная, паращитовидная, поджелудочная, половые железы, кора надпочечников).
Эндокринология - наука, изучающая строение, развитие и функции желез внутренней секреции, механизм действия, биосинтез и особенности гормонов, их секрецию в норме и при патологии, а также заболевания, развивающиеся при нарушении синтеза гормонов. Термин «гормон» (греч. «hormau» - возбуждаю) был предложен английскими физиологами У. Бейлиссом и Э. Старлингом в 1905 году.
Классификация гормонов 1.По химическому строению: а) пептидные гормоны (тиреолиберин, кортикотропин, вазопрессин, инсулин) б) амины (адреналин, тироксин) в) стероиды (кортизол, В-эстрадиол, прогестерон, тестостерон) 2. По эффекту действия: а) возбуждающие б) тормозящие 3. По локализации действия а) на органы-мишени (эффекторные) б) на другие железы (тропные) Свойства гормонов 1. Органоспецифичность воздействия: ответ тканей и органов на биологически активные вещества строго специфичен и не может быть вызван другими гормонами. 2. Высокая биоактивность: образование гормонов железами внутренней секреции происходит в очень малом количестве. При введении в условиях клиники они эффективны в весьма небольших дозах. 3. Дистантность действия – с током крови переносятся на значительные расстояние от места их выработки. 4. Вырабатываются постоянно, действуют медленно и продолжительно. Эффекты гормонов: 1. Морфогенетический (обеспечение роста, физического, полового и интеллектуального развития). Например, соматотропин, тироксин. 2. Метаболический (обеспечение адаптации организма в различных условиях, поддержание гомеостаза). Например, глюкагон, кортизол) 3. Реактогенный (изменение реактивности ткани под влиянием гормонов). Например, изменения, происходящие под влиянием катехоламинов. 4. Регуляторный (регуляция уже происходящих функций). Например, влияние норадреналина на сердце. 5. Кинетический (пусковая функция). Например, ТТГ, АКТГ, СТГ. 6. Психогенный. Например, тироксин, половые гормоны. ЭНДОКРИННЫЙ ГОМЕОСТАЗ Эндокринный гомеостаз – это система механизмов синтеза, поддержания уровня гормонов, а также их утилизации. Активность желез определяется внешними и внутренними факторами. Изменение условий среды (температура, свет, физическая нагрузка и др.) приводит к изменению их активности в соответствии с потребностями организма. При увеличении количества гормона выше нормы, деятельность железы уменьшается. Если же уровень гормона меньше, чем необходимо организму в данных условиях, активность железы усиливается. Описанную закономерность обнаружил в 30-х годах Б. М. Завадовский, советский эндокринолог, назвав ее механизмом «плюс — минус взаимодействия».
У некоторых желез регуляция устанавливается через гипоталамус и аденогипофиз (передняя доля гипофиза). Например, при увеличении в крови уровня тироксина (гормона щитовидной железы), угнетается выработка ТТГ (тиреотропного гормона), продуцируемого передней долей гипофиза, при этом активность щитовидной железы подавляется. Наоборот, при снижении синтеза тиреоидных гормонов, активируется деятельность аденогипофиза, усиливается продукция ТТГ, увеличение уровня в крови которого приводит к активации выработки тиреоидного гормона. Таким же образом осуществляется регуляция коркового вещества надпочечников - аденогипофизарным адренокортикотропным гормоном (АКТГ), половых желез — гонадотропными гормонами аденогипофиза (ГТГ). Взаимоотношения гипофиза и зависимых от него желез основаны на принципе отрицательной обратной связи, восстанавливающей гомеостаз. Гипофиз, в свою очередь, находится под контролем гипоталамуса, где выделяются особые, активирующие гипофиз факторы. Итак, высшим центром регуляции эндокринных функций является гипоталамус. Здесь находится множество ядер — скоплений нервных клеток. Гипоталамус — главный центр вегетативной нервной системы: здесь находятся центры голода, жажды, поддержания температуры тела, водно-солевого обмена и половой активности. Также есть особые клетки, которые обладают и железистыми функциями, продуцируя рилизинг-факторы – либерины и ингибирующие факторы – статины. В супраоптическом и паравентрикулярном ядрах гипоталамуса синтезируются неактивные формы таких гормонов, как антидиуретический гормон (АДГ, вазопрессин) и окситоцин, непосредственно влияющие на определенные органы. Например, антидиуретический гормон активирует процесс обратного всасывания воды в собирательных трубочках почек, что способствует образованию вторичной мочи. Секреция этого гормона увеличивается при недостатке поступления воды в организм. Осмотическое давление и концентрация воды в клетках увеличиваются, включаются нервные механизмы регуляции. В ЦНС через хеморецепторы поступают импульсы о начинающемся нарушении водно-солевого баланса. Ряд эндокринных желез не имеют прямой зависимости от гипофиза. Это мозговая часть надпочечников, вилочковая железа (тимус), панкреатические островки, продуцирующие инсулин и глюкагон, околощитовидные железы, эпифиз и др.
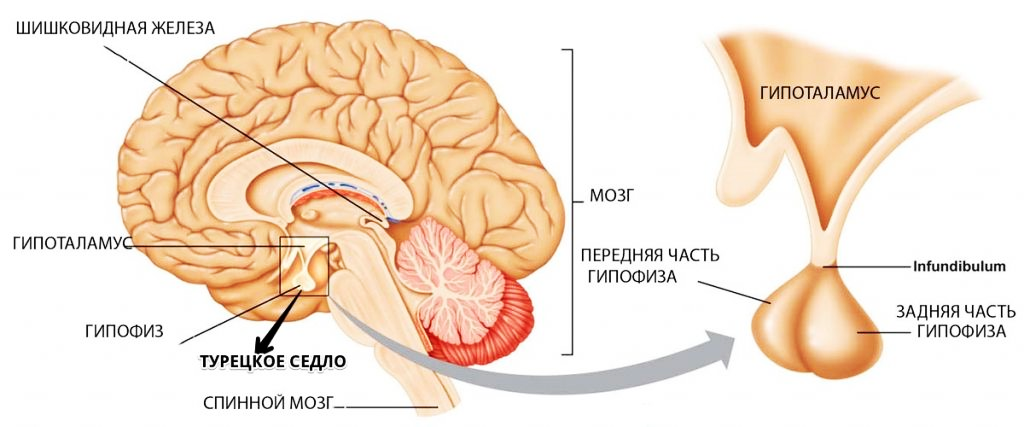
ГИПОФИЗ
Между эндокринными железами нет анатомических связей, однако существует зависимость функций одной железы от других. Систему желез внутренней секреции здорового организма можно сравнить с хорошо сыгранным оркестром, в котором каждая железа тонко и уверенно ведет свою партию. При этом верховная железа внутренней секреции – гипофиз выступает в роли талантливого дирижера этого «оркестра». Гипофиз – это бобовидное образование, располагающееся в турецком седле клиновидной кости. В нем различают две доли: передняя (аденогипофиз) и задняя (нейрогипофиз), которые отличаются не только строением, но и функциями. Также, гипофиз имеет промежуточную зону, вырабатывающую меланоцитстимулирующий гормон.
Аденогипофиз Передняя доля гипофиза выделяет в кровь шесть тропных гормонов: 1. Соматотропный (СТГ, соматотропин), гормон роста — активизирует биосинтез белка, стимулируя рост и развитие скелета, что способствует увеличению размеров тела. Этот гормон представляет собой молекулу белка, которая включает 191 аминокислотный остаток. Кроме эффекта роста организма, СТГ вызывает и другие: увеличение мобилизации жирных кислот из жировой ткани, возрастание количества свободных жирных кислот в крови (используется для получения энергии), уменьшение скорости потребления глюкозы в организме. Таким образом, соматотропный гормон увеличивает количество белков в организме, использует запасы жира, но при этом сберегает углеводы. Если гипофиз начинает вырабатывать слишком много СТГ (например, при аденоме гипофиза), резко увеличивается рост тела, развивается гигантизм. Если повышенное выделение соматотропного гормона происходит у взрослого человека, это сопровождается увеличением не всего тела, а лишь его отдельных частей: носа, подбородка, языка, рук и ног. Такое заболевание называется акромегалия. При сниженной выработке аденогипофизом соматотропина у ребенка останавливается рост и развивается гипофизарная карликовость.
2. Адренокортикотропный гормон (АКТГ, кортикотропин) усиливает активность коры надпочечников, стимулируя выработку кортикостероидов (кроме минералокортикоидов). 3. Тиреотропный гормон (ТТГ, тиреотропин) стимулирует выделение гормона щитовидной железы - тироксина. 4. Фолликулостимулирующий гормон (ФСГ, фоллитропин) у женщин приводит к созреванию яйцеклетки, а у мужчин активирует сперматогенез. 5. В тесном «сотрудничестве» с фоллитропином действует лютеинизирующий гормон (ЛГ, лютропин). Именно благодаря ЛГ у женщин в середине менструального цикла происходит овуляция и формируется так называемое желтое тело— образование, без которого невозможно нормальное течение беременности, так как желтое тело вырабатывает прогестерон. У мужчин ЛГ стимулирует продукцию тестостерона. 6. Пролактин стимулирует выработку грудного молока у женщины после родов, выход которого повышается рефлекторным воздействием акта сосания ребенка, а также опорожнением желез от молока. Нейрогипофиз Задняя доля гипофиза не продуцирует гормоны. В питуитарных клетках нейрогипофиза происходит активизация вазопрессина (АДГ, антидиуретический гормон) и окситоцина, синтезированных в супраоптическом и паравентрикулярном ядрах гипоталамуса. Вазопрессин (АДГ) выполняет следующие функции: 1) ведет к сокращению гладких мышц сосудов; 2) уменьшает образование мочи в почках. Данная функция (антидиуретическое действие) обеспечивается способностью АДГ увеличивать обратное всасывание воды из собирательных трубочек почек в кровь. Снижение синтеза вазопрессина является причиной развития несахарного мочеизнурения (несахарного диабета). Окситоцин влияет на гладкую мускулатуру матки, усиливая ее сокращение, но при условии, если она находится под воздействием эстрогенов. Во время беременности окситоцин не имеет возможности влиять на сократительную способность матки, так как прогестерон (гормон желтого тела) делает ее нечувствительной ко всем раздражителям. Также окситоцин стимулирует выделение молока, при этом усиливается именно выделительная функция, а не его секреция. Выделению окситоцина из нейрогипофиза рефлекторно способствует акт сосания. Кроме того, окситоцин вырабатывается в организме плода при окончании созревания, что стимулирует сокращение матки и выработку окситоцина у матери. Это приводит к началу родовой деятельности. В мужском организме окситоцин формирует половое поведение.
Промежуточная доля гипофиза Гормон промежуточной доли – меланоцитстимулирующий гормон (МСГ) или интермедин. В меланоцитах, широко представленных между эпидермисом и дермой, МСГ регулирует образование пигмента меланина и представленность его в эпидермисе достаточно высока. Выработка меланоцитстимулирующего гормона происходит параллельно с секрецией АКТГ, именно поэтому при болезни Аддисона происходит потемнение кожи.
Функция эпифиза Основная функция эпифиза – выработка гормона мелатонина, который снижает выработку половых гормонов и угнетает половую активность. Регуляция эпифиза Эпифиз человека, является существенной частью фотонейроэндокринной системы. Темнота оказывает стимулирующее влияние на активность эпифиза, тогда как солнечный свет - ингибирующее. Важно отметить, что, вызванное светом, возбуждение СХЯ (супрахиазматических ядер) вызывает ингибирование нейронов верхнего шейного узла, что приводит к снижению выработки норадреналина. Это, в свою очередь, уменьшает секрецию мелатонина – основного гормона эпифиза. Соответственно, в темноте секреция мелатонина увеличивается. Это происходит зимой, когда продолжительность темного времени суток повышается, но через несколько месяцев функциональной бездеятельности гонадотропные гормоны аденогипофиза освобождаются из-под тормозных влияний эпифиза, половые железы вновь начинают функционировать, обнаруживая максимальную активность в весенний период.
ЧАСТНАЯ ЭНДОКРИНОЛОГИЯ ЩИТОВИДНАЯ ЖЕЛЕЗА
Скорость обменных процессов в организме напрямую зависит от этих гормонов. Отсутствие секреции щитовидной железы снижает обмен веществ в организме на 40-50% относительно нормы, а, наоборот, повышенный уровень активности железы повышает его на 60-100%. Щитовидная железа синтезирует также тиреокальцитонин – гормон, не содержащий йод, регулирующий обмен кальция в организме.
Болезни щитовидной железы
 Гипертирео́з — это синдром, обусловленный усиленной функцией щитовидной железы, который проявляется увеличением уровня гормонов: трийодтиронин (Т3), тироксин (Т4). Немецкий врач Карл Адольф фон Базедов в 1840 году в Мерзебурге (Германия) описал триаду симптомов (сердцебиение, зоб, экзофтальм). Но впервые это заболевание описал Роберт Джеймс Грейвс (Ирландия) в 1835 году. Гипертирео́з — это синдром, обусловленный усиленной функцией щитовидной железы, который проявляется увеличением уровня гормонов: трийодтиронин (Т3), тироксин (Т4). Немецкий врач Карл Адольф фон Базедов в 1840 году в Мерзебурге (Германия) описал триаду симптомов (сердцебиение, зоб, экзофтальм). Но впервые это заболевание описал Роберт Джеймс Грейвс (Ирландия) в 1835 году.
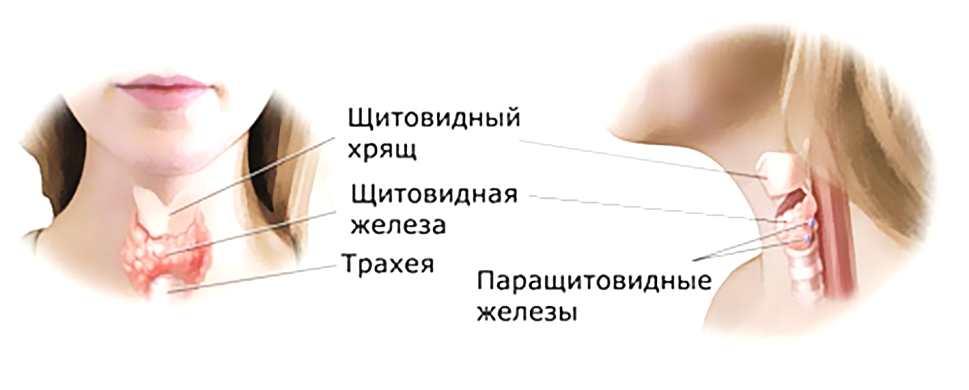
ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
Паращитовидные железы вырабатывают паратгормон (паратирин) и расположены на поверхности или погружены внутрь щитовидной железы. Увеличение активности паращитовидных желез (гиперпаратиреоз) приводит к повышению концентрации Ca2+ в крови. Так как костная ткань является основным депо кальция в организме, то существует зависимость между содержанием кальция в костной ткани и его уровнем в крови. Под действием паратирина отмечается увеличение активности остеокластов, что ведет к высвобождению ионов кальция и фосфата из минерального вещества, образующего кость и поступлению их в кровь. Также, паратгормон увеличивает реабсорбцию ионов Ca2+ в почке, что приводит к повышению уровня кальция в крови. Паратгормон, влияя на обмен Ca2+, воздействует и на обмен фосфора: в дистальных канальцах почек снижает реабсорбцию фосфатов, что ведет к увеличению секреции фосфатов с мочой и снижению их концентрации в крови. Развитие вялости, потеря аппетита, рвота, судороги мышц (этот процесс преимущественно захватывает мышцы конечностей, лица и затылка) являются симптомами недостаточной функции паращитовидных желез.
 «Рука акушера» - характерный симптом при этой патологии, так как тонус мышц сгибателей кисти сильнее, чем тонус разгибателей. В тяжелых случаях происходит паралич дыхательных мышц, спазм гортани, и остановка сердца с летальным исходом. «Рука акушера» - характерный симптом при этой патологии, так как тонус мышц сгибателей кисти сильнее, чем тонус разгибателей. В тяжелых случаях происходит паралич дыхательных мышц, спазм гортани, и остановка сердца с летальным исходом.
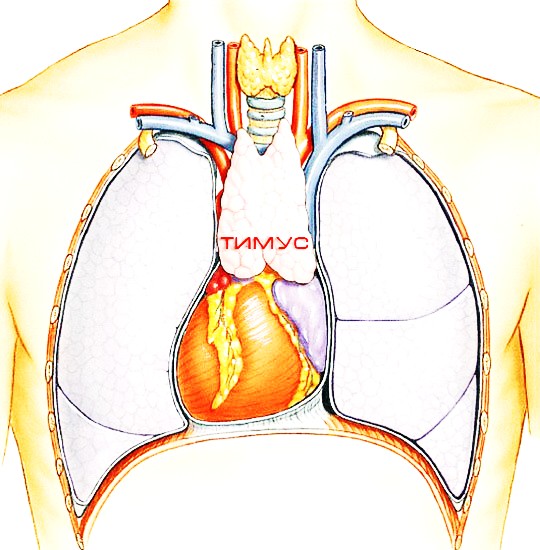
ТИМУС (ВИЛОЧКОВАЯ ЖЕЛЕЗА)
Тимус (вилочковая железа) – это орган лимфопоэза, где происходит иммунологическое «обучение», дифференцировка Т–зависимых лимфоцитов. Функция вилочковой железы проявляется выработкой более 20 видов биологически активных пептидов, таких как тимопоэтины I и II, тимозин, тимин и другие, играющие огромную роль в осуществлении защитных иммунологических реакций организма, регуляции развития Т-лимфоцитов. Также, они выполняют регуляторную функцию, влияя на ряд физиологических процессов. Так, тимозин – полипептид, который производится в ретикулярных клетках эпителия вилочковой железы, выполняет в организме следующие функции: принимает участие в развитии опорно-двигательного аппарата; участвует в регулировании обмена углеводов и кальция; стимулирует выработку гонадотропинов гипофизом. Кроме того, немаловажной ролью тимозина в организме является препятствование росту опухолей. У детей до 15-летнего возраста тимозин активно участвует в формировании иммунитета, так как под его действием осуществляется активная выработка Т-лимфоцитов.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
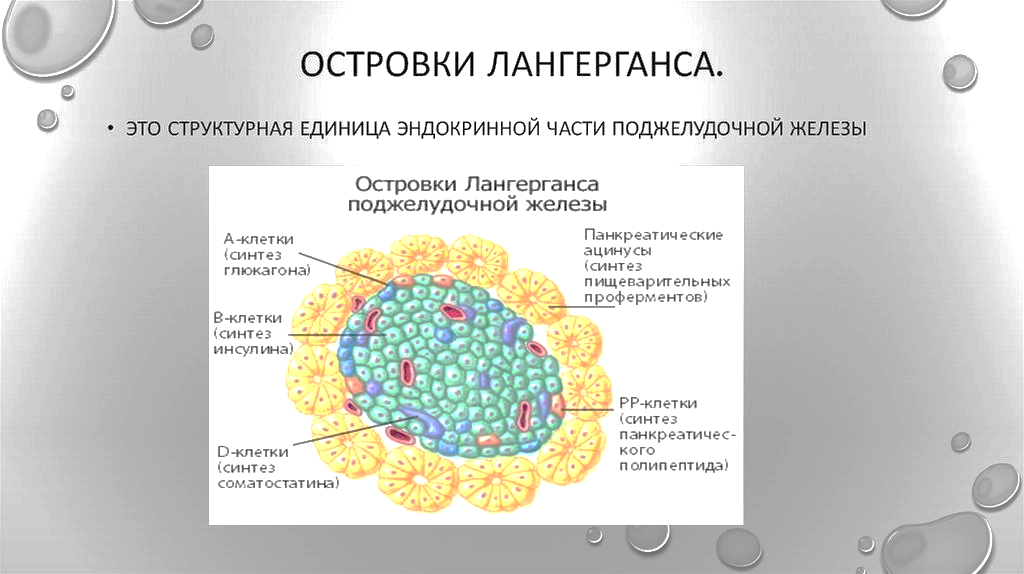
Поджелудочная железа является смешанной железой: она выполняет как экзокринную, так и эндокринную функцию в организме. Экзокринная функция заключается в выделении панкреатического сока в просвет двенадцатиперстной кишки. Эндокринная функция выполняется меньшей частью железы, так называемыми панкреатическими островками Лангерганса (insulae pancreaticae) и заключается в выработке ключевых гормонов, глюкагона и инсулина, принимающих участие в регуляции обмена углеводов, белков и жиров. Также, поджелудочная железа продуцирует и другие гормоны, такие как амилин, соматостатин и панкреатический полипептид, их функция описана в разделе «APUD-система». Поджелудочная железа по строению относится к альвеолярным железам. Островки Лангерганса расположены вокруг мелких капилляров, куда эти клетки и секретируют свои гормоны и состоят из трех главных типов клеток: альфа-, бета-, и дельта-клеток. Альфа-клетки (25%), производят глюкагон; бета-клетки (60%) продуцируют инсулин и амилин; дельта-клетки (10%) продуцируют соматостатин; РР-клетки секретируют панкреатический полипептид.
Регуляция секреции инсулина Происходит по принципу обратной связи. К усиленному образованию и поступлению инсулина в кровь приводит гипергликемия (повышение концентрации глюкозы в крови). Наоборот, снижение уровня глюкозы в крови (гипогликемия) уменьшает образование и поступление данного гормона в кровь. Повышение активности клеток паравентрикулярных ядер гипоталамуса происходит при увеличении концентрации глюкозы в крови. Возникшие импульсы передаются к дорсальным ядрам блуждающего нерва и далее – к бета-клеткам островков Лангерганса, что приводит к повышению секреции инсулина. Противоположные реакции возникают при снижении количества глюкозы в крови.
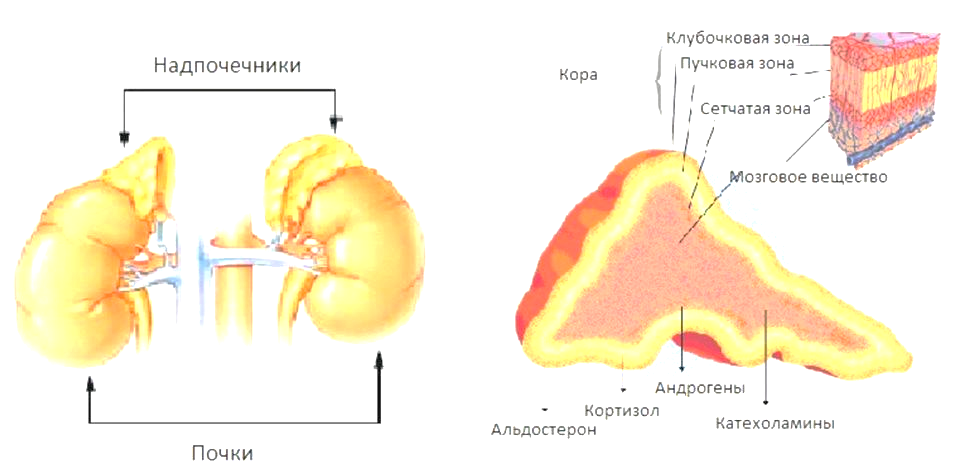
Глюкагон и его функции Глюкагон – гормон, секретируемый альфа-клетками островков Лангерганса при снижении уровня глюкозы в крови. Являясь антагонистом инсулина, глюкагон увеличивает уровень глюкозы в крови, то есть действует противоположно влиянию инсулина. Влияния глюкагона на метаболизм глюкозы: 1. Расщепление гликогена печени (гликогенолиз) 2. Увеличение глюконеогенеза в печени. Сахарный диабет Симптомокомплекс, вызванный как отсутствием продукции инсулина, так и снижением чувствительности тканей к инсулину и проявляющийся снижением метаболизма углеводов, белков и жиров. Два типа сахарного диабета: 1. Диабет 1 типа, инсулинозависимый сахарный диабет (вызывается снижением продукции инсулина) 2. Диабет 2 типа, инсулиннезависимый сахарный диабет (вызывается снижением чувствительности тканей-мишеней к действию инсулина). НАДПОЧЕЧНИКИ
Каждый надпочечник состоит из двух слоев: коркового вещества и мозгового вещества.
Минералокортикоид Главным минералокортикоидом является гормон альдостерон. Основная функция альдостерона - повышение секреции калия и одновременно увеличение реабсорбции натрия канальцевым эпителием почек. Следовательно, альдостерон приводит к задержке натрия в организме и к повышению экскреции калия с мочой. При снижении уровня альдостерона реабсорбция натрия угнетается, что ведет к уменьшению всасывания хлоридов и воды, диарее и, следовательно, к потере воды и натрия организмом. Увеличение концентрации К+ в межклеточной жидкости и исчезновение ионов Na+ является следствием дефицита альдостерона, что приводит к резкому уменьшению объема внеклеточной жидкости и крови, сокращению сердечного выброса и формированию состояния, напоминающего шок и ведущего к летальному исходу.
Глюкокортикоиды У адреналэктамированных животных страдают все виды метаболизма (углеводный, жировой, белковый). Кроме того, такие животные не могут противостоять физическим и даже умственным стрессам и ничтожные заболевания, например, респираторная инфекция, могут привести к гибели. Адреногенитальный синдром
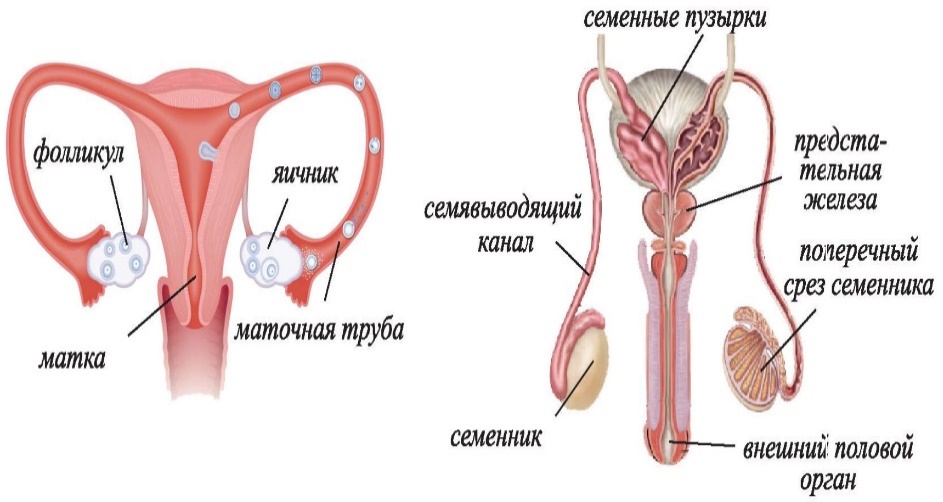
ПОЛОВЫЕ ЖЕЛЕЗЫ
Половые железы (яичники у женщин и семенники у мужчин) относят к железам со смешанной функцией: 1.В половых железах образуются женские и мужские половые клетки – яйцеклетки и сперматозоиды 2.Внутрисекреторная функция половых желез – образование и секреция женских (эстрогенов) и мужских (андрогенов) половых гормонов. Половое развитие и созревание определяет развитие половых желез и поступление из них в кровь половых гормонов. Половое созревание (пубертатный период) у человека характеризуется полным развитием первичных и появлением вторичных половых признаков и происходит в возрасте 11-16 лет. Первичные половые признаки: 1) Половые железы (яичники, семенники, предстательная железа) 2) Половые органы (влагалище, матка, яйцеводы, половой член) Первичные половые признаки определяют возможность осуществления полового акта и деторождения Вторичные половые признаки: 1) У мужчин – растительность на лице, волосяной покров на теле, низкий тембр голоса. 2) У женщин – развитие молочных желез, развитие особенностей телосложения.
Мужские половые гормоны Функции тестостерона (главный мужской андроген) 1) Вызывает увеличение размеров полового члена, мошонки и семенников. 2) Обеспечивает рост волос по мужскому типу: на лобке, вдоль белой линии живота, на лице, на груди, реже – на других поверхностях туловища. 3) Уменьшает рост волос на голове, преимущественно на макушке. Поэтому у мужчин со сниженной функцией семенников облысение наблюдается редко. 4) Вызывает гипертрофию слизистой гортани, наряду с изменением ее размеров, что в пубертатном периоде приводит к «ломке» голоса, а затем к низкому звучанию. 5) Увеличивает толщину кожи. 6) Увеличивает образование белков, что способствует развитию мышц, и, следовательно, мышечной силы. При применении анаболических стероидов для спортивных достижений может увеличить физическую производительность у мужчин и особенно у женщин. Однако эти препараты значительно увеличивают риск сердечно-сосудистых поражений, поскольку часто вызывают гипертензию, что способствует сердечным приступам и инсультам. Кроме того, у мужчин это ведет к снижению тестикулярной функции, включая уменьшение формирования спермы и снижение секреции собственного тестостерона, что в некоторых случаях может привести к импотенции. У женщин могут развиваться более тяжелые эффекты, поскольку они не адаптированы к мужским половым гомонам: появление волос на лице, снижение тембра голоса, покраснение кожи и прекращение менструаций. 7) Способствует задержке кальция и увеличению поступления белка в кости, что увеличивает массу и прочность костей. 8) Повышает основной обмен.
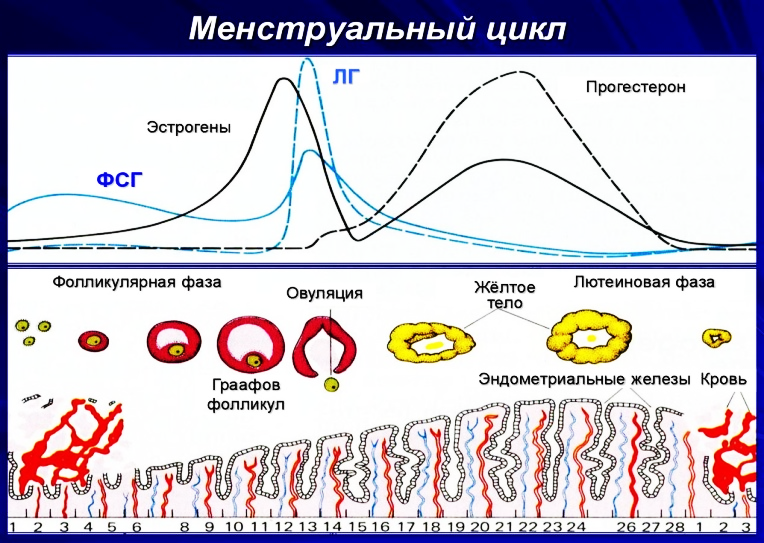
Женские половые гормоны Уровень половых гормонов на протяжении месячного женского полового цикла непостоянен. Скорость и объем их секреции меняются в соответствии с фазами менструального цикла. Продолжительность женского цикла составляет 28 дней (нормой также считается продолжительность цикла от 20 до 40 дней). С первого дня менструального цикла начинает повышаться уровень фолликулостимулирующего гормона, который, воздействуя на яичники, приводит к созреванию фолликула и яйцеклетки. Приблизительно за 2 дня до овуляции возрастает скорость секреции ЛГ (лютропин). Под воздействием ЛГ, фолликул лопается, что сопровождается выходом яйцеклетки в маточную трубу. Этот процесс называется овуляцией. Итак, овуляция наступает на 14 день после начала менструации. На месте лопнувшего фолликула образуется желтое тело, которое увеличивается в диаметре (до 1,5см) и наполняется липидом, что и придает этому образованию желтый цвет. Желтое тело вырабатывает эстрогены и, самое главное, – прогестерон, что, в свою очередь, снижает продукцию ФСГ (фоллитропин) и ЛГ (лютропин). Инволюция желтого тела начинается на 7-8 день после овуляции, при этом оно утрачивает желтый цвет и на 12 день после овуляции его называют белым телом (приблизительно за 2 дня до начала следующей менструации). В это время резко прекращается продукция эстрогенов и прогестерона, что ведет к активации секреции аденогипофизом ФСГ и ЛГ по принципу отрицательной обратной связи, что инициирует начало нового менструального цикла в яичнике (схема №4). Низкий уровень эстрогена и прогестерона в этот период ведет к началу выделения маткой менструальной крови (в случае не наступления беременности). В течение последующих нескольких недель белое тело инволюционирует, замещается соединительной тканью и еще через месяц рассасывается.
Схема №4 Менструальный цикл Функции эстрогенов 1) Рост и развитие женских половых органов 2) Развитие молочных желез 3) Подавление активности остеокластов, что ведет к росту скелета, но также эстрогены влияют на быстрое закрытие зон эпифизарного роста трубчатых костей. 4) Инициация поступления и отложения жиров в женском организме, в результате представленность жировой ткани у женщины гораздо больше, чем у мужчины. Эстрогены формируют характерные признаки женской фигуры, влияя на отложение жира в молочных железах, на ягодицах и бедрах. 5) Эстрогены сообщают коже женщины характерные мягкость и гладкость, обусловливают высокую васкуляризированность женской кожи. Функции прогестерона 1) Во время второй половины месячного полового цикла прогестерон вызывает секреторные изменения в эндометрии матки, которые подготавливают орган к имплантации оплодотворенной яйцеклетки. 2) Прогестерон исключает влияние окситоцина на матку, уменьшая частоту и интенсивность ее сокращений, что предупреждает выкидыш. 3) Прогестерон увеличивает секрецию слизистой фаллопиевых труб, что служит питательной средой для оплодотворенной яйцеклетки, продвигающейся по трубам прежде, чем наступит ее имплантация в матке. 4) Принимает участие в подготовке молочных желез к кормлению ребенка, развивая в них дольки и альвеолярные ходы.
APUD-система АПУД-система, диффузная нейроэндокринная система — система клеток, обладающих способностью синтезировать, накапливать и секретировать пептидные гормоны и/или амины. Аббревиатура APUD образована из первых букв английских слов:
- А — amines — амины; - P — precursor — предшественник; - U — uptake — усвоение, поглощение; - D — decarboxylation — декарбоксилирование.
Идентифицировано около 60 типов клеток APUD-системы (апудоциты), которые встречаются в: симпатической нервной системе; в центральной нервной систем
|
||||||||||||||
|
Последнее изменение этой страницы: 2022-09-03; просмотров: 95; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.138.120.112 (0.02 с.) |

 Родоначальником современной эндокринологии, как науки можно считать Шарля Эдуара Броун-Секара (1817-1894).
Родоначальником современной эндокринологии, как науки можно считать Шарля Эдуара Броун-Секара (1817-1894).



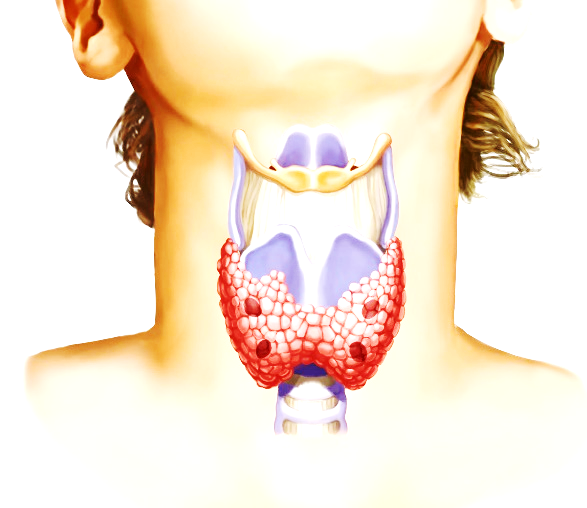 Наиболее крупной эндокринной железой является щитовидная железа, расположенная ниже гортани, кпереди и по обе стороны от трахеи, ее масса составляет от 15 до 20 граммов у взрослого организма в норме. Щитовидная железа секретирует два йодсодержащих гормона: трийодтиронин и тироксин (тирозин).
Наиболее крупной эндокринной железой является щитовидная железа, расположенная ниже гортани, кпереди и по обе стороны от трахеи, ее масса составляет от 15 до 20 граммов у взрослого организма в норме. Щитовидная железа секретирует два йодсодержащих гормона: трийодтиронин и тироксин (тирозин).

 Инсулин впервые был выделен в 1922 году канадскими врачами и физиологами Ф. Бантингом и Ч. Бестом из поджелудочной железы больных диабетом.
Инсулин впервые был выделен в 1922 году канадскими врачами и физиологами Ф. Бантингом и Ч. Бестом из поджелудочной железы больных диабетом.