Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Меры по профилактике пролежнейСодержание книги
Поиск на нашем сайте
• Каждые 1,5-2 ч следует менять положение больного. • Необходимо расправлять складки на постели и белье. • Следует протирать кожу дезинфицирующим раствором. • Нужно немедленно менять мокрое или загрязнённое бельё. • Следует использовать подкладные резиновые круги, помещённые в чехол или покрытые пелёнкой. Круг подкладывают таким образом, чтобы место пролежня находилось над отверстием круга и не касалось постели; также используют специальные надувные матрасы с гофрированной поверхностью. • Необходимо своевременно умывать и подмывать больных. В настоящее время для профилактики пролежней разработана так называемая противопролежневая система, представляющая собой специально сконструированный матрас. Благодаря автоматическому компрессору ячейки матраса заполняются воздухом каждые 5-10 мин, вследствие чего изменяется степень сдавления тканей больного. Массаж тканей путём изменения давления на поверхность тела пациента поддерживает в них нормальную микроциркуляцию крови, обеспечивая снабжение кожи и подкожной клетчатки питательными веществами и кислородом. 6. Типы температурных кривых. По характеру колебаний температуры тела в течение суток (иногда и более продолжительного периода) различают следующие типы лихорадок (типы температурных кривых). 1. Постоянная лихорадка (febris continua'. колебания температуры тела в течение суток не превышают 1°С, обычно в пределах 38-39 °С. Такая лихорадка характерна для острых инфекционных болезней. При пневмонии, острых респираторных вирусных инфекциях температура тела достигает высоких значений быстро - за несколько часов, при тифах - постепенно, за несколько дней: при сыпном тифе - за 2-3 дня, при брюшном тифе - за 3-6 дней.
2. Ремиттирующая, или послабляющая, лихорадка (febris remittens): длительная лихорадка с суточными колебаниями температуры тела, превышающими 1 °С (до 2 °С), без снижения до нормального уровня. Она характерна для многих инфекций, очаговой пневмонии, плеврита, гнойных заболеваний.
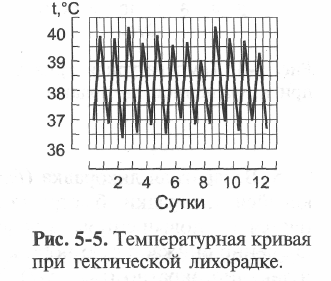
3. Гектическая, или истощающая, лихорадка (febris hectica): суточные колебания температуры тела очень выражены (3-5 °С) с падением до нормальных или субнормальных значений. Подобные колебания температуры тела могут происходить несколько раз в сутки. Гектическая лихорадка характерна для сепсиса, абсцессов - гнойников (например, лёгких и других органов), милиарного туберкулёза.
4. Интермиттирующая, или перемежающаяся, лихорадка (febris intermittens). Температура тела быстро повышается до 39-40 °С и в течение нескольких часов (т.е. быстро) снижается до нормы (рис. 5-6). Через 1 или 3 дня подъём температуры тела повторяется. Таким образом, происходит более или менее правильная смена высокой и нормальной температуры тела в течение не- скольких дней. Этот тип температурной кривой характерен для малярии и так называемой средиземноморской лихорадки (периодической болезни).
5. Возвратная лихорадка (febris recurrens): в отличие от перемежающейся лихорадки, быстро повысившаяся температура тела сохраняется на повышенном уровне в течение нескольких дней, потом временно снижается до нормы с последующим новым повышением, и так многократно. Такая лихорадка характерна для возвратного тифа.
6. Извращённая лихорадка (febris inversa): при такой лихорадке утренняя температура тела выше вечерней. Эта разновидность температурной кривой характерна для туберкулёза.
7. Неправильная лихорадка (febris irregularis, febris atypica): лихорадка неопределённой длительности с неправильными и разнообразными суточными колебаниями. Она характерна для гриппа, ревматизма.
8. Волнообразная лихорадка (febris undulans): отмечают смену периодов постепенного (за несколько дней) нарастания температуры тела и постепенного же её снижения. Такая лихорадка характерна для бруцеллёза.
7. Особенности ухода за, больными в разные периоды лихорадки. Принципы ухода за лихорадящими больными в зависимости от стадии (периода) лихорадки можно кратко сформулировать следующим образом: в первый период лихорадки необходимо «согреть» больного, во второй период лихорадки следует «охладить» больного, а в третий период необходимо предупредить падение АД и сердечно-сосудистые осложнения. Первый период лихорадки. При резком и внезапном повышении температуры тела больной ощущает озноб, боль в мышцах, головную боль, не может согреться. Медицинская сестра должна уложить больного в постель, хорошо укрыть его тёплым одеялом, к ногам положить грелку; следует обеспечить больному обильное горячее питьё (чай, настой шиповника и др.); необходимо контролировать физиологические отправления, не допускать сквозняков, обеспечить постоянное наблюдение за больным. Второй период лихорадки. При постоянно высокойтемпературе тела больного беспокоитчувство жара; могут наступить такназываемые ирритативныерасстройства сознания, обусловленные выраженнымвозбуждением ЦНС, - проявления интоксикационного делирия (лат. delirium - безумие, помешательство): ощущение нереальности происходящего, галлюцинации, психомоторное возбуждение (бред; больной «мечется» в постели). Необходимо накрыть больного лёгкой простынёй, на лоб положить холодный компресс или подвесить над головой пузырь со льдом; при гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин, регулярно их меняя). Ротовую полость следует периодически обрабатывать слабым раствором соды, губы - вазелиновым маслом. Необходимо обеспечить больному обильное прохладное питьё (настой шиповника, соки, морсы и др.). Питание проводят по диете № 13. Следует контролировать АД, пульс. Необходимо следить за физиологическими отправлениями, подкладывать судно, мочеприёмник. Обязательно проведение профилактики про- лежней. Необходимы обеспечение постоянного наблюдения за лихорадящим пациентом, строгое соблюдение постельного режима. Третья стадия лихорадки. Снижение температуры тела может быть постепенным (литическим) или быстрым (критическим). Критическое падение температуры тела сопровождается обильным потоотделением,общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность). Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт. ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса. При критическом падении температуры тела медицинская сестра должна срочно позвать врача, приподнять ножной конец кровати и убрать подушку из-под головы, хорошо укрыть больного одеялами, к рукам и ногам пациента приложить грелки, дать увлажнённый кислород, следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто), контролировать АД, пульс. 8. Дезинфекция воздуха источником ультрафиолетового облучения, соблюдение техники безопасности. Ультрафилетовое облучение применяется для стерилизации воздуха в операционных и перевязочных, процедурных кабинетах, отделениях реанимации и интенсивной терапии, палатах. Погибают бактерии, находящиеся в воздухе и на гладких поверхностях. Большая запыленность резко снижает бактерицидное действие УФ-лучей. Молодые бактерии погибают быстрее, чем старые. Споры менее подвержены действию УФ-лучей. Для гибели спор требуется в 40 раз больше УФ-радиации, чем для гибели вегетирующих форм. Бактерицидные ультрафиолетовые лампы полной стерилизаци воздуха не дают. Они снижают его микробное обсеменение на 50-80%. Применяются ультрафиолетовые лампы открытого и закрытого типа. В присутствии людей можно включать только экранированные лампы (закрытого типа). Экраном служат специальные алюминиевые пластины, направляющие ультрафиолетовые лучи вверх и исключающие прямое воздействие лучей на людей, что предупреждает возникновение ожогов глаз. Несмотря на это, время работы экранированных ламп в присутствии людей не должно превышать 6-8 часов. Ультрафиолетовые лампы применяются как стационарные, так и передвижные. Стационарные лампы размещают на стенах или подвешивают к потолку. Работой этих ламп достигается обеззараживание верхних слоев воздуха, нижние слои обеззараживаются путем конвекции (перемещения воздуха). Такие лампы устанавливают в операционных, перевязочных, процедурных кабинетах, палатах. Где нет стационарных ламп (палаты) применяются передвижные неэкранированные бактерицидные лампы, выполненные в виде колонки (маячного типа) При работе ультрафиолетовых облучателей глаза персонала и пациентов должны быть защищены закрытыми защитными очками со светофильтрами. В промежутках между лечебными процедурами рефлекторы ртутно-кварцевых облучателей с лaмпaми должны быть закрыты заслонками или плотными черными матерчатыми "юбками" длиной 40 см, надеваемыми на края рефлектора облучателя. Персоналу запрещается подвергать глаза вредному воздействию инфракрасного излучения, то есть длительно смотреть на включенную лампу. При облучении инфракрасными лучами лица на глаза пациента надевают очки из толстой кожи или картона. Запрещается помещать лампы инфракрасного и ультрафиолетового излучения непосредственно над больным, а только на расстоянии, исключающем возможность попадания осколков на тело больного.
9. Режимы питания больных. Общее руководство диетическим питанием в лечебно-профилактическом учреждении осуществляет главный врач, а в его отсутствие – заместитель главного врача по лечебной работе. За организацию лечебного питания и адекватное применение его во всех отделениях лечебно-профилактического учреждения отвечает врач-диетолог. Он руководит диетическими медицин- скими сестрами (диетсестрами) и осуществляет контроль за работой пищеблока. Если должность врача-диетолога в лечебно-профилактическом учреждении отсутствует, ответственной за эту работу выступает диетическая медицинская сестра. Контроль за лечебным питанием осуществляют врач-диетолог и диетсестра лечебного учреждения. В обязанности врача-диетолога входят правильное составление лечебных диет, контроль за их правильным применением, консультативная помощь врачам в оптимальном назначении диетического стола, контроль за меню, соблюдением технологии приготовления диетических блюд, их качеством и химическим составом. На диетическую медицинскую сестру возложен контроль за работой пищеблока и соблюдением санитарно-гигиенических норм.
|
||||
|
Последнее изменение этой страницы: 2016-04-18; просмотров: 1288; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.20 (0.011 с.) |