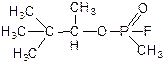Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Патология, клиника и лечение пораженныхСодержание книги
Поиск на нашем сайте
Патология, клиника и лечение пораженных Отравляющими веществами (ОВ) удушающего действия.
Представители
Общая характеристика
Фосген – бесцветный газ с запахом прелого сена или гнилых фруктов. Дифосген – бесцветная жидкость с запахом фосгена.
Если tкип>140° С ® нестойкие ОВ, если >140° С ® стойкие ОВ (следовательно намного более продолжительное время действия). tкип фосгена = 8° С tкип дифосгена = 128° С Þ нестойкие – дегазация и санитарная обработка не проводится.
tзам фосгена= -118° С tзам дифосгена= -57° С
Тяжелее воды, но быстро идет гидролиз ® не заражают воду.
Фосген в 3,5 раза тяжелее воздуха. Дифосген в 7 раз тяжелее воздуха. Þ скапливаются в приземном слое атмосферы, заполняют низины, воронки.
Летальная концентрация Lct50 = 3,2 мг·мин/л. Средства индивидуальной защиты – противогаз, защитная одежда не нужна. Вывод: ОВ образуют на местности нестойкий очаг замедленного действия.
Клиника поражения Клиника поражения фосгеном и дифосгеном неотличима. У дифосгена более длителен период раздражения.
Периоды течения
Начинается сразу после контакта с ОВ. Заканчивается через 10-15 минут после выхода из зараженной атмосферы. Симптомы раздражения слизистой верхних дыхательный путей и слизистой глаз. Осложнения – при повышенной концентрации может происходить рефлекторная остановка дыхания, рефлекторый ларингоспазм.
Начало через 10-15 минут после выхода из зараженной атмосферы, длится в среднем 4 часа. В зависимости от обстоятельств и самого организма данный период может отсутствовать или продолжаться около суток. Скрытым называется, т.к. пострадавший чувствует себя удовлетворительно, может не предъявлять жалоб, проявлений отравления не видно. Симптомы: ü пострадавший имеет запах прелого сена или гнилых фруктов; ü обнаруживается снижение толерантности к физической нагрузке (возникает одышка, сердцебиение при выполнении привычной физической нагрузки); ü отвращение к табачному дыму; ü изменение соотношения частоты сердечных сокращений к частоте дыхания – 2/1 (в норме 4/1); ü уменьшение пульсового давления за счет уменьшения систолического; ü при перкуссии обнаруживается снижение границ абсолютной сердечной тупости; ü синдром разжижения крови (снижение содержания гемоглобина, снижение количества эритроцитов, снижение вязкости крови, увеличение времени свертывания крови); ü на рентгенограмме видно усиление легочного рисунка.
Наступает через 4-6 часов после выхода из зараженной атмосферы. Резкое ухудшение состояния, появляется одышка, сначала появляется сухой кашель, а затем кашель с выделением пенистой мокроты, увеличивается температуры тела. Кожные покровы цианотичны, выраженный акроцианоз, больной принимает вынужденное положение. Дыхание 60-80 раз в минуту. При перкуссии обнаруживается уменьшение подвижности легочных краев. При аускультации – начиная с нижних отделов легких, выявляются мелкопузырчатые хрипы, затем калибр хрипов растет и распространяется на все легкие (один из признаков отека легких). Пик отека легких развивается к концу первых суток. На пике выделяют два типа гипоксемии: синий тип и серый тип.
Продолжительность периода около 3-5 суток.
Уменьшается кашель, уменьшение количества выделяемой мокроты, исчезают физикальные явления в легких, остается общая слабость.
Осложнения Ранние
Поздние Инфекционные (пневмонии, гангрена, абсцессы, плевриты).
Последствия – хронические неспецифические заболевания легких (пневмосклероз, стойкая эмфизема, хронический бронхит).
Степени поражения Легкая – период раздражения и рефлекторный период. Средняя – определяется во время лечения, характеризуется наличием последствий (бронхиты, другие неспецифические заболевания). Тяжелая – токсический отек легких.
Пример диагноза – острое ингаляционное поражение отравляющим веществом удушающего действия тяжелой степени, период токсического отека легких.
Патологоанатомическая картина при поражении ОВ удушающего действия 1. Обширные трупные пятна. 2. Одутловатое лицо, следы пенистой жидкости у рта и носа. 3. Грудная клетка бочкообразной формы с расширенными и сглаженными межреберными промежутками. 4. Легкие – значительно увеличены в размерах, цвета красного мрамора (есть участки эмфиземы, отека, ателектаза), из разреза легкого выделяется пенистая жидкость желтоватого цвета. 5. Имеются кровоизлияния под эпикард и эндокард. 6. Возможен отек головного мозга.
Механизм действия ОВ удушающего действия До конца не изучен ® отсутствует антидотная терапия. Предполагается, что в основе лежит нарушение проницаемости альвеолярно-капиллярной мембраны. Две фазы:
Лечение пораженных ОВ удушающего действия
Объем помощи на этапах медицинской эвакуации Первая медицинская помощь 1. Одеть противогаз. 2. Ингаляция противодымной смесью или фицилином – снятие раздражения слизистой верхних дыхательных путей. 3. Снять снаряжение, стесняющую одежду. 4. Эвакуация лежа.
Доврачебная 1. Ингаляция кислородом из КИ-3М, КИ-4. 2. Ингаляция фицилином. 3. Введение кардиотоников. 4. Эякуляция лежа =)
Первая врачебная помощь 1. Удаление жидкости и пены из носоглотки. 2. Ингаляция кислородом. 3. Введение препаратов кальция, кардиотоников, дыхательных аналептиков. 4. Эвакуация лежа.
Квалифицированная медицинская помощь 1. Использование карбогена. 2. Мочегонные, ганглиоблокаторы, сердечные гликозиды, антигистаминные препараты, стероиды, антибиотики, витамины.
Особенности работы мед службы в нестойком очаге замедленного действия 1. Поступление пораженных ОВ массовое, но не одномоментное. 2. Дегазация медицинского имущества и санитарная обработка пораженных не проводится. 3. Потребуется значительный запас кислорода (оксигенотерапия), свободный транспорт, большое количество санитаров-носильщиков. 4. Необходимо выявлять пораженных в скрытом периоде. 5. Пораженные с токсическим отеком легких нетранспортабельны.
Фофорорганические ОВ (ФОВ). Представители
Состоят на вооружении 18 стран. Вещества этой группы являются наиболее предпочтительными для химической атаки.
Понятие о бинарном оружии Ввиду того, что хранение и транспортировка данных соединений является довольно опасной (т.к. вещества очень токсичные - в случае аварии или утечки возможны страшные последствия), их транспортируют и хранят в «неактивном» состоянии. Т.е. как таковое токсическое вещество образуется из двух других только в момент разрыва снаряда, во время которого (разрыва) происходит соединение «родительских» веществ. Другими словами, снаряд кроме всего прочего содержит, к примеру, еще две «камеры»: одна с веществом А, другая с веществом В. Внутри снаряда вещества А и В разделены «перегородкой» и не контактируют друг с другом. В момент разрыва снаряда происходит смешение вещества А с веществом В, в результате чего образуется отравляющее вещество (А+В=ОВ).
Общая характеристика 1. Агрегатное состояние при 21° С a. Зарин – бесцветная жидкость с приятным фруктовым запахом. b. Зоман – бесцветная жидкость с запахом камфары. c. Vx - желтоватая жидкость без запаха. 2. Температура кипения более 140° С ® стойкие ОВ ® требуется дегазация и санитарная обработка пораженных 3. Температура замерзания низкая ® возможно использование в зимних условиях. 4. Плотность по воде. Тяжелее воды, гидролиз идет медленно - заражают воду. 5. Плотность паров по воздуху. Тяжелее воздуха – скапливаются в низинах, долгое время держатся в приземном слое атмосферы. 6. Наиболее вероятное применение. Vx – аэрозоль, капельно-жидкое состояние; зарин, зоман – пар, аэрозоль, капельно-жидкое состояние. 7. Характеристика токсичности
Универсальные пути поступления в организм. Средства защиты - противогаз, защитная одежда (но не может длительно сдерживать, т.к. ОВ обладают высокой проникающей способностью). Зарин и зоман дегазируют щелочами. Vx дегазируют окислителями (хлорсодержащие вещества). Вывод: образуют на местности стойкий очаг быстрого действия.
Клиника поражения Существует несколько вариантов течения в зависимости от пути поступления. Клиника, в общем-то, одинаковая.
Ингаляционный путь поступления В момент воздействия человек не испытывает никаких ощущения. Симптомы появляются сразу – скрытый период отсутствует. Группы симптомов 1. Ощущение нехватки воздуха, неудовлетворенность вдохом, затруднения в дыхании. 2. Нарушение остроты зрения, снижение освещенности, зрение устанавливается на близлежащих предметах (пораженные способны видеть свои ресницы), боль в области глазницы, надбровных дугах. 3. Психические нарушения – тревога, беспокойство, чувство страха. 4. Загрудинные боли по типу стенокардии. 5. Спастические боли в животе, частый жидкий стул. 6. Миоз (сужение зрачка).
Формы поражений 1. Бронхоспастическая 2. Миотическая (глазные симптомы) 3. Психотическая 4. Кардиальная 5. Кишечная 6. Смешанная
Средняя степень тяжести (снижение активности ацетилхолиназы на 50-70%) 1. Выраженный бронхоспазм, свистящее дыхание, удлиненный выдох, сухой кашель, возможно выделение вязкой стекловидной мокроты. 2. Выраженные психические проявления – беспокойство, чувство страха, неадекватные реакции. 3. Выраженный миоз, цианоз, гиперсаливация, тахикардия. Формы - бронхоспастическая - психотическая
Тяжелая степень (снижение активности ацетилхолиназы на 70-90%) В течение первых минут двигательное физическое возбуждение, выраженный страх, затем потеря сознания, судороги. Дыхание неритмичное, шумное, пена изо рта и носа, выраженный миоз. Летальный исход в первые 3-5 минут.
Перкутанный путь поступления 1. На месте аппликации яда происходит фибрилляция мышц под кожей, характерно отсутствие субъективных ощущений. 2. Скрытый период длится от 40 минут до 2 часов. 3. Миоз может не наблюдаться. 4. Меньшая выраженность бронхоспазма и судорог.
Поступление через ЖКТ 1. Зараженная вода и пища вкусовых качеств не меняет. 2. Скрытый период 5-15 минут. 3. Спастические боли в животе, тошнота, рвота. 4. Меньше выражение бронхоспазма и судорог. 5. Анизокория (различный размер зрачков).
Поступление через рану 1. Рана цвет не меняет. 2. Фибрилляция мышц в ране и вокруг нее.
Поступление через слизистую глаз – анизокория
Механизм действия В основе ФОВ лежит избирательное торможение ими фермента ацетилхолинэстеразы (данный фермент гидролизует ацетилхолин).
Два этапа ингибирования холинэстеразы 1. обратимого торможения 2. необратимого торможения
ФОВ непосредственно действуют на холинорецепторы. Происходит интоксикация ацетилхолином.
Антидоты 1. Холинолитики (блокируют холинорецепторы). Наибольшим эффектом обладают м- и н-холинолитики центрального и периферического действия. 2. Реактиваторы холинэстеразы способны a. отрывать от холинэстеразы участки ФОВ b. разрушать комплекс рецептор-ФОВ c. оказывать холинолитическое действие d. гидролизовать ФОВ в тканевой жидкости e. оказывать профилактику поражения ФОВ (за счет «прекрытия» холинэстеразы)
Холинолитики 1. Табельный антидот м/с вооруженных сил – афин (будоксин). Шприц-тюбик с антидотом 1 мл. Максимум можно ввести 2 мл. 2. Антидот м/с гражданской обороны – таррен, атропин 0,1% 1 мл в ампулах.
Реактиваторы холинэстеразы 1. 15% 1 мл дипероксин 2. 40% 3 мл изонитрозин 3. 10% 5 мл диэтиксин
Чем раньше введен антидот, тем лучше. Антидоты эффективны только на этапе обратимого торможения холинэстеразы.
Режимы применения антидотов При появлении первых симптомов военнослужащие самостоятельно вводят содержимое шприц-тюбика – интенсивная терапия. По силе действия 1 мл афина равен 20 мл атропина.
Схемы лечения атропином Легкая степень интоксикации Внутримышечное введение 2-4 мл атропина, затем через 30 минут по 1-2 мл атропина. Общая доза – 20-25 мл. Вводить атропин следует до тех пор, пока не исчезнут симптомы отравления ФОВ и пока не появятся симптомы переатропинизации (мидриаз, сухость слизистых, тахикардия). Средняя степень интоксикации Внутримышечное или внутривенное введение 4-6 мл атропина, затем через каждые 10 минут 2-4 мл до снятия симптомов интоксикации и появления симптомов переатропинизации. Общая доза – 50 мл. Тяжелая степень интоксикации Внутривенное введение 6-8 мл, затем через каждые 8 минут 204 мл. Общая доза – 100 мл.
Позже необходима поддерживающая терапия: при легкой степени необходимо поддерживать легкое состояние переатропинизации, при средней степени данное состояние поддерживают 3 суток, при тяжелой – неделю.
Симптоматическая терапия 1. Ингаляция кислородовоздушной смесью 2. 2 мл димедрола + 2 мл промедола + 2 мл аминозина = «литический коктейль» 3. Для профилактики пневмоний вводят антибиотики 4. Для снятия психических нарушения используют транквилизаторы 5. Кардиотоники 6. Дыхательные аналептики
Влияние мероприятий по само- и взаимопомощи на течение и исход лечения ФОВ (таблица из учебной комнаты)
Осложнения и последствия Ранние 1. Острая сердечно-сосудистая недостаточность 2. Острый интоксикационный психоз 3. Травмы при судорогах 4. Ранний отек головного мозга
Поздние 1. Астеновегетативный синдром 2. Различные функциональные расстройства желудка и кишечника 3. Токсические нефропатии 4. Нейроциркуляторная дистония по кардиальному типу
Оказание мед помощи на этапах мед эвакуации см. учебник стр.45-47
Особенности работы мед службы в стойком очаге быстрого действия 1. Поступление пораженных массовое, одномоментное. 2. Мед служба работает в средствах защиты кожи и органов дыхания. 3. Необходима дегазация медицинского имущества и санитарная обработка пораженных. 4. Требуется значительный запас кислорода, транспорта. 5. Необходимо оказание первой медицинской помощи в очаге (само- и взаимопомощь).
Общеядовитого действия.
Представители Синильная кислота (HCN) и ее соли (диверсионные яды), хлорциан (ClCN).
Общая характеристика 1. Синильная кислота – бесцветная жидкость с запахом горького миндаля. Хлорциан – бесцветный газ с раздражающим запахом. 2. Температура кипения очень низкая (<140° С) ® нестойкие ОВ ® дегазация и санитарная обработка не требуется. 3. Температура замерзания. tзам синильной кислоты = -13,4° С; tзам хлорциана = -6,5° С 4. Плотность по воде. Синильная кислота легче воды, хлорциан тяжелее воды в два раза. 5. Токсичность. Действуют на кожу, ЖКТ
Средства защиты – противогаз. Вывод: данные ОВ на местности образуют нестойкий очаг быстрого действия.
Клиника поражения 1. Острая форма (молниеносная). При высокой концентрации этих ОВ происходит потеря сознания, судороги, остановка дыхания, остановка сердцебиения. 2. Подострая (замедленная) форма. a. продромальная стадия – характерны следующие симптомы: пораженный ощущает характерный запах, горький привкус во рту (иногда с металлическим оттенком), появление тошноты, однократная рвота, учащается дыхание, нарушаются тонкие координационные движения, появляется чувство беспокойства, страха. b. диспноетическая стадия – мучительная одышка, выраженный экзофтальм, появляются характерные розовые пятна на коже и слизистых, мидриаз, выраженная слабость, боли за грудиной, страх. c. судорожная стадия – сначала появляются клонические, а потом клонико-тонические судороги. d. паралитическая стадия – коматозное состояние, снижение давления, непроизвольное мочеиспускание, непроизвольная дефекация, остановка дыхания, остановка сердца.
Пути превращения синильной кислоты в организме
Синильная кислота попадает в легкие, а затем всасывается в кровь. Часть синильной кислоты в неизменном виде выделяется легкими.
1. Циан ион (-CN) взаимодействует с серо-содержащими молекулами белка с образованием роданидов (нетоксические соединения, которые выводятся через ЖКТ и почками). 2. Часть циан ионов окисляется с образованием циановой кислоты, которая распадается и выводится через ЖКТ. 3. Цианистая кислота взаимодействует с глюкозой с образованием циангидринов (нетоксичные соединения). 4. Циан ион действует на Fe3+ цитохромоксидазы ® происходит блок тканевого дыхания ® развивается тканевая (гистотоксическая) гипоксия.
Антидотная терапия 1. Метгемоглобин образователи a. 2-4% нитрит натрия, амилнитрит, пропилнитрит (последние два являются ингаляционными антидотами) b. хромосмон c. антициан 20% 1 мл 2. Роданидообразователи a. тиосульфат натрия 30% 5 мл – 10 мл – 50 мл 3. Циангидрин образователи a. 40% глюкоза 50 мл 4. Комплексообразователи a. Co2·ЭДТА b. оксикобаламин После введения антидотов обязательная оксигенотерапия.
Мед помощь при поражении ОВ в очаге и на этапах мед эвакуации см. учебник стр. 103-104
Особенности работы м/с в нестойком очаге быстрого действия 1. Массовое и одномоментное поступление пораженных. 2. Дегазация и санитарная обработка не проводятся. 3. Мед служба работает без средств защиты. 4. Потребуются значительные запасы антидотов и кислорода. Оксигенотерапия
Классификация гипоксий ([таблица из учебной комнаты] курсивом написано лечение)
Смешанная гипоксия – в случае, если превалируют два типа гипоксий.
Основные показатели гипоксических состояний (таблица из учебной комнаты)
Методы оксигенотерапии 1. Ингаляция 100% О2 – продолжительность сеанса около 1 часа. Необходимо делать перерывы, т.к. О2 в некоторой степени так же обладает токсическим действием. 2. Кислородно-воздушная смесь 40-80% - может быть использована длительно, непрерывно. 3. Использование карбогена – смесь 93-97% О2 и 7-3% СО2. Продолжительность сеанса – 5-15 минут. В перерывах между сеансами - подача чистого О2. Данная смесь стимулирует сосудистый и дыхательный центры. 4. Смесь гелия и кислорода – 30-80% О2. Гелий легко проникает через барьеры и «тащит» с собой кислород (?). 5. Оксигенобаротерапия - ингаляция богатой кислородом смесью в условиях повышенного давления (2-3 амтосферы).
Оксигенотерапию проводят с помощью кислородных ингаляторов см. учебник стр. 194-202
Критерии эффективности оксигенотерапии (плакат в учебной комнате) 1. Возвращение сознания при коматозных состояниях 2. Улучшение общего состояния. 3. Исчезновение или уменьшение одышки и цианоза. 4. Исчезновение субъективного ощущения удушья. 5. Урежение пульса.
Антидоты (таблица, которая висит в коридоре кафедры токсикологии)
ОВ нервно-паралитического действия ü Будаксим 1,0 в шприц-тюбике ü Атропина сульфат 0,1% - 1,0 ü Дипироксим 15% - 1,0 ü Изонитрозин 40% - 3,0 ü Диэтиксим 10% - 5,0
Профилактические таблетки П-3; П-6; П-10
ОВ общетоксического действия ü Антициан 20% - 1,0 ü Амилнитрит, пропилнитрит – 0,5 в ампуле с оплёткой ü Тиосульфат натрия 30% - 10,0 ü Хромосмон 50,0 (1% раствор метиленовой сини в 25% глюкозе) ü Оксикобаламин 0,01% - 1,0 ü Глюкоза 40% - 20,0 ü Нитрит натрия 1% - 20,0; 2% - 10,0 ü Co2·ЭДТА 1,5% - 40,0
ОВ кожно-резорбтивного действия (люизит) ü Унитол 5% - 5,0 ü Липоевая кислота 0,25%; 0,5% - 2,0 ü БАЛ (димеркапрол, дикаптол) 10% - 2,0
ОВ психотомиметического действия (BZ) ü Аминостигмин 0,1% - 1,0 ü Физостигмин 0,05% - 1,0 ü Галантамин 0,5% - 1,0
ОВ раздражающего действия ü Фицилин 1,0 в ампуле с оплёткой
Оксида углерода ü Кислород (оксигенобаротерапия) ü Ферковен 5,0 ü Цитохром С 0,25% - 4,0
Технических жидкостей ü Гидразина: пиридоксина гидрохлорид 5% - 1,0 ü Этиленгликоля, метанола: этиловый спирт 5% в/в – 25,0 – 300,0 ü Дихлорэтана: ацетилцистеин 20% - 5,0
Индивидуальные средства медицинской защиты АИ, ИПП, ППИ, Аквасепт
Патология, клиника и лечение пораженных Отравляющими веществами (ОВ) удушающего действия.
Представители
Общая характеристика
Фосген – бесцветный газ с запахом прелого сена или гнилых фруктов. Дифосген – бесцветная жидкость с запахом фосгена.
Если tкип>140° С ® нестойкие ОВ, если >140° С ® стойкие ОВ (следовательно намного более продолжительное время действия). tкип фосгена = 8° С tкип дифосгена = 128° С Þ нестойкие – дегазация и санитарная обработка не проводится.
tзам фосгена= -118° С tзам дифосгена= -57° С
Тяжелее воды, но быстро идет гидролиз ® не заражают воду.
Фосген в 3,5 раза тяжелее воздуха. Дифосген в 7 раз тяжелее воздуха. Þ скапливаются в приземном слое атмосферы, заполняют низины, воронки.
Летальная концентрация Lct50 = 3,2 мг·мин/л. Средства индивидуальной защиты – противогаз, защитная одежда не нужна. Вывод: ОВ образуют на местности нестойкий очаг замедленного действия.
Клиника поражения Клиника поражения фосгеном и дифосгеном неотличима. У дифосгена более длителен период раздражения.
Периоды течения
Начинается сразу после контакта с ОВ. Заканчивается через 10-15 минут после выхода из зараженной атмосферы. Симптомы раздражения слизистой верхних дыхательный путей и слизистой глаз. Осложнения – при повышенной концентрации может происходить рефлекторная остановка дыхания, рефлекторый ларингоспазм.
Начало через 10-15 минут после выхода из зараженной атмосферы, длится в среднем 4 часа. В зависимости от обстоятельств и самого организма данный период может отсутствовать или продолжаться около суток. Скрытым называется, т.к. пострадавший чувствует себя удовлетворительно, может не предъявлять жалоб, проявлений отравления не видно. Симптомы: ü пострадавший имеет запах прелого сена или гнилых фруктов; ü обнаруживается снижение толерантности к физической нагрузке (возникает одышка, сердцебиение при выполнении привычной физической нагрузки); ü отвращение к табачному дыму; ü изменение соотношения частоты сердечных сокращений к частоте дыхания – 2/1 (в норме 4/1); ü уменьшение пульсового давления за счет уменьшения систолического; ü при перкуссии обнаруживается снижение границ абсолютной сердечной тупости; ü синдром разжижения крови (снижение содержания гемоглобина, снижение количества эритроцитов, снижение вязкости крови, увеличение времени свертывания крови); ü на рентгенограмме видно усиление легочного рисунка.
Наступает через 4-6 часов после выхода из зараженной атмосферы. Резкое ухудшение состояния, появляется одышка, сначала появляется сухой кашель, а затем кашель с выделением пенистой мокроты, увеличивается температуры тела. Кожные покровы цианотичны, выраженный акроцианоз, больной принимает вынужденное положение. Дыхание 60-80 раз в минуту. При перкуссии обнаруживается уменьшение подвижности легочных краев. При аускультации – начиная с нижних отделов легких, выявляются мелкопузырчатые хрипы, затем калибр хрипов растет и распространяется на все легкие (один из признаков отека легких). Пик отека легких развивается к концу первых суток. На пике выделяют два типа гипоксемии: синий тип и серый тип.
Продолжительность периода около 3-5 суток.
Уменьшается кашель, уменьшение количества выделяемой мокроты, исчезают физикальные явления в легких, остается общая слабость.
Осложнения Ранние
Поздние Инфекционные (пневмонии, гангрена, абсцессы, плевриты).
Последствия – хронические неспецифические заболевания легких (пневмосклероз, стойкая эмфизема, хронический бронхит).
Степени поражения Легкая – период раздражения и рефлекторный период. Средняя – определяется во время лечения, характеризуется наличием последствий (бронхиты, другие неспецифические заболевания). Тяжелая – токсический отек легких.
Пример диагноза – острое ингаляционное поражение отравляющим веществом удушающего действия тяжелой степени, период токсического отека легких.
Патологоанатомическая картина при поражении ОВ удушающего действия 1. Обширные трупные пятна. 2. Одутловатое лицо, следы пенистой жидкости у рта и носа. 3. Грудная клетка бочкообразной формы с расширенными и сглаженными межреберными промежутками. 4. Легкие – значительно увеличены в размерах, цвета красного мрамора (есть участки эмфиземы, отека, ателектаза), из разреза легкого выделяется пенистая жидкость желтоватого цвета. 5. Имеются кровоизлияния под эпикард и эндокард. 6. Возможен отек головного мозга.
Механизм действия ОВ удушающего действия До конца не изучен ® отсутствует антидотная терапия. Предполагается, что в основе лежит нарушение проницаемости альвеолярно-капиллярной мембраны. Две фазы:
Лечение пораженных ОВ удушающего действия
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-18; просмотров: 286; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.119 (0.012 с.) |