Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиническая классификация первичной опухоли слизистой полости рта.
Тх - определить распространенность первичной опухоли невозможно. Tis - преинвазивная карцинома (carcinoma in situ). TO - первичная опухоль не определяется. Т1 - 2 см или менее в наибольшем измерении. Т2 - больше 2 см, но не больше 4 см в наибольшем измерении. Т3 - опухоль больше 4 см в наибольшем измерении. Т4а - опухоль распространяется на соседние структуры: кость, глубокие мышцы языка, преддверие полости рта, максиллярный синус, кожу. Т4Ь - опухоль распространяется на окружающие мягкие ткани или кость, инфильтрирует внутреннюю сонную артерию. Т4с - опухоль имеет отдаленные метастазы. Классификацию по символам N и M см. выше. В клиническом течении проф. А.И. Пачес, кроме представленной классификации, предлагает различать три периода развития злока- чественного процесса: начальный, развитой и период запущенности. Начальный период характеризуется появлением относительно малоболезненных уплотнений, трещин, эрозий, не поддающихся консервативному лечению. Рак альвеолярного отростка верхней и нижней челюсти развивается примерно в 10% случаев. Опухоль возникает часто на фоне веррукозной лейкоплакии или травмы плохо припассованным протезом. Из-за чего в определенном месте на слизистой оболочке образуется незаживающая язва, а в последующем инфильтративно растущая опухоль. Неприятные ощущения в виде жжения, покалывания появляются во время приема пищи. По мере роста опухоли появляются экзофитные разрастания или (при преобладании деструктивных процессов) углубляется эрозия или язва, присоединяется инфекционный процесс. Этот этап сопровождается появлением запаха изо рта, болевыми ощущениями, иррадиирующими в различные отделы головы, чаще в ухо, появляется гиперсаливация. В период запущенности из-за быстро растущей опухоли отмечается значительное нарушение питания, развитие кахексии. Все опухоли полости рта относятся к визуальным локализациям. Их адекватная диагностика возможна уже при физикальном обследовании полости рта. Для этого требуется внимательный осмотр полости рта при хорошем освещении. Если пациент щадит себя при отведении языка, противится осмотру преддверия рта и челюстно-язычного желобка из-за болевых ощущений, возможен осмотр с использованием поверхностных анестезирующих средств. Когда клинический диагноз не вызывает сомнений, то уже при первичном осмотре можно прибегнуть к взятию биопсии из области первичной опухоли. При пальпирующихся увеличенных лимфатических узлах на шее производится их пункция.
Необходимо пальпаторное обследование полости рта для определения границ инфильтрата и распространения его в глубину тканей дна полости рта на альвеолярные отростки челюстей и соседние органы - глотку, гортань. Выявление близкого расположения опухоли к костным структурам или при подозрении на распространение на боковую стенку глотки, значительное распространение в ткани дна полости рта является поводом для назначения дополнительных лучевых методов обследования. С их помощью можно оценить грани- цы распространения опухоли в мягкие ткани, хрящи гортани, степень деструкции прилегающих костей. К этапу обследования и ожидания результатов морфологического исследования обычно присоединяют противовоспалительное местное и системное лечение. Следует оценить состояние зубов и зубных протезов. До начала лечения необходима санация полости рта, которая включает и ликвидацию возможных источников гальванических токов (при разнице металлических коронок на верхней и нижней челюстях). Анатомические области и части полости рта поражаются опухолями с различной частотой. Рак дна полости рта отмечен в 20-25% всех опухолей полости рта. Чаще он развивается в передних отделах полости рта, в значительной части случаев в эти отделы распространяются опухоли языка, альвеолярного отростка, слюнных желез. При такой локализации опухолей часто нарушается пассаж слюны по выводным протокам подъязычной и подчелюстной слюнных желез, что провоцирует воспалительные, застойные, объемные процессы в больших слюнных железах, симулируя метастатическое поражение. Рак щеки составляет около 7% всех опухолей слизистой оболочки полости рта. Локализуется чаще всего вблизи углов рта или в ретромолярной области по линии проекции смыкания зубов. По мере развития опухоль довольно быстро распространяется на слизистую оболочку альвеолярных отростков, жевательную мускулатуру, ограничивая этим открывание рта.
Плоскоклеточный рак слизистой оболочки твердого нёба составляет около 4%. Плоскоклеточный рак этой локализации следует дифференцировать от доброкачественных и злокачественных опухолей малых слюнных желез, опухолей верхнечелюстной пазухи и полости носа, которые имеют тенденцию разрушать твердое нёбо. Дифференциальным признаком служит отсутствие разрушения кости или признаки большего ее разрушения со стороны полости рта. Рак органов полости рта метастазирует преимущественно лимфогенно. В известной степени появление первых метастазов определяется расположением первичной опухоли. Рак подвижной части языка и передних отделов полости рта метастазирует в подбородочные и подчелюстные лимфатические узлы. Рак задних отделов полости рта: корня языка, слизистой ретромолярной области и задних отделов альвеолярных отростков в первую очередь метастазируют в лимфатические узлы яремной цепочки. 22.5. РАК ЯЗЫКА Опухоли языка составляют по сведениям от разных авторов 40- 70% злокачественных опухолей полости рта и 2-3% от всех злокачественных новообразований человека. Число мужчин среди больных раком языка в 3 раза превышает число женщин. Возраст больных колеблется от 20 до 80 лет, средний возраст - 50 лет. Наиболее часто рак языка встречается в странах Юго-Восточной Азии (до 70%), что объясняется особенностями питания и бытовыми привычками. Классические представления о канцерогенезе в начальном периоде развития онкологии ассоциировались с жеванием наса, бетеля. В рассмотрении причин развития рака полости рта особенно важно учитывать также явления гальванизма, увлечение пряностями, крепкими алкогольными напитками, табаком. Все эти факторы обладают кумулятивным действием. Примеры их онкогенного воздействия на слизистые полости рта, верхних дыхательных путей и легких еже- дневно встречаются в клинической практике онкологов. Из факторов прогноза большое значение имеют локализация, размер опухоли, анатомическая форма роста, поражение лимфоузлов. Существенное значение для прогноза имеет анатомическая форма роста опухоли. Выделяют три основные формы роста - экзофитную, или папиллярную, язвенную и инфильтративную (рис. 22.7, 22.8). Язвенная форма рака встречается чаще других. Она характеризуется наличием язвы с плотным валикообразным утолщением края. Язва постепенно увеличивается, зона уплотнения по ее краям расширяется, однако отсутствует глубокая инфильтрация подлежащих тканей. При инфильтративной форме роста рака языка в толще языка пальпируется плотная опухоль без четких границ. Увеличиваясь, опухоль поражает мышечные ткани, а изъязвление слизистой оболочки наступает гораздо позже. Прогноз при раке инфильтративного типа значительно хуже, чем при ограниченных папиллярных опухолях. Папиллярная форма имеет вид плотных выростов над слизистой оболочкой, а при дальнейшем росте появляется изъязвление.
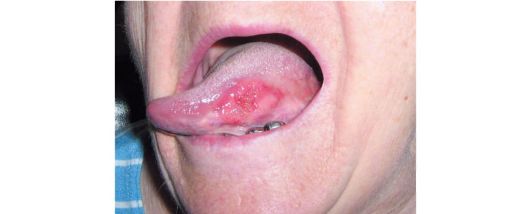
Рис. 22.7. Рак боковой поверхности подвижной части языка II стадии (Т2)
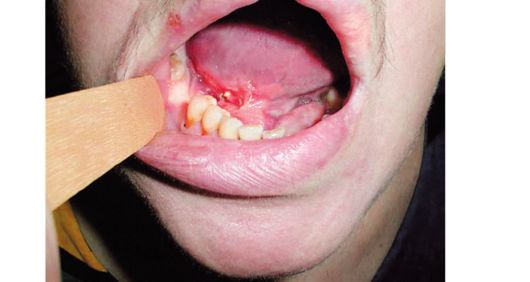
Рис. 22.8. Рак передних отделов языка с распространением на ткани дна полости рта Рак наиболее часто поражает боковые отделы и корень языка. Частое поражение боковых поверхностей языка доказывает значи- тельную роль травмы разрушенными зубами, недоброкачественными протезами. Прогноз лучше при поражении подвижной части, 5-летняя выживаемость составляет (до 70%) и хуже при расположении опухоли в корне языка (менее 40%), что обусловлено различной интенсивностью метастазирования, а также тем, что рак передних отделов языка имеет более доброкачественные морфологические и клинические характеристики, чем рак задней трети и корня языка. Опухоли в передних отделах языка, с которыми пациенты впервые обращаются к врачу, меньше по размеру, чаще имеют экзофитную форму роста, по морфологическому строению эти опухоли, как правило, более высокой дифференцировки, реже метастазируют. На представленном рисунке демонстрируется опухоль значительного размера. Больной длительно не обращался к врачу (рис. 22.9).
Гистологически почти все формы рака языка плоскоклеточного, ороговевающего строения, реже неороговевающего. Последний чаще встречается в задних отделах языка. Экзофитные раки метастазируют реже (50%) и позже, чем эндофитные (80%). Отмечено также, что чем ниже гистологическая дифференцировка рака, тем раньше и обширнее метастазирование.
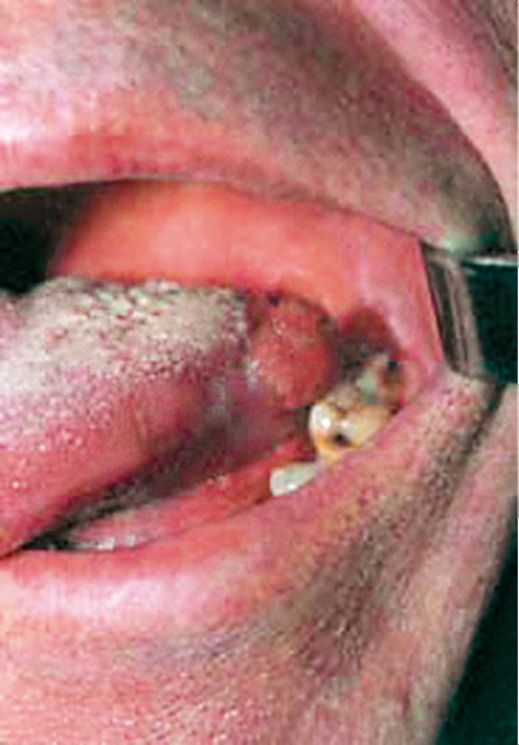
Рис. 22.9. Рак языка, местно распространенный процесс. Прослеживается, что язык является парным органом. Даже при столь значительном распространении опухоли сохраняется граница по средней линии Клиническое течение рака языка, исходная локализация которого отмечена в области эктоэнтодермального перекреста, отличается и от опухолей подвижной части, и от опухолей корня языка (рис. 22.10). Рак этой локализации является наиболее злокачественным, с наихудшими результатами лечения. Прогноз зависит от исходной локализации опухоли и степени дифференцировки рака языка.
Рис. 22.10. Рак боковой поверхности на границе с корнем языка, в зоне эктоэнтодермального перекреста Метастазирование рака языка почти исключительно лимфогенное, наступает достаточно рано, через 2-4 мес от начала заболевания. Гематогенные метастазы в отдаленные органы очень редки. В настоящее время достаточно хорошо изучены пути лимфооттока из различных отделов языка. Регионарными являются подбородочные, подчелюстные и яремные лимфатические узлы. Центральным коллектором лимфатического оттока служат шейные узлы в области бифуркации сонной артерии. Имеются и прямые лимфатические связи от различных отделов языка с глубокой цепью лимфатических узлов шеи, в обход регионарных узлов первого этапа. Количество лимфатических сосудов увеличивается по направлению к корню языка, чем и объясняется быстрое и раннее распространение метастазов из опухолей задних отделов и корня языка.
Оптимальным методом лечения рака языка является комбинированный метод, включающий предоперационное облучение и хирургическую операцию в объеме типового или расширенного варианта. Объем операции зависит от стадии заболевания. При I и II стадиях производится половинная резекция языка. Результаты лечения при раке языка зависят от локализации, формы роста опухоли, стадии болезни. Лучшие результаты лечения получены при экзофитных опухолях, локализующихся в передних отделах языка в I и II стадиях. Рак корня языка отличается большой чувствительностью к лучевой терапии, поэтому с самого начала ее назначают по радикальной программе. 22.6. ОПУХОЛИ ГЛОТКИ. РАК РОТОГЛОТКИ Глотку как анатомический орган принято делить на три отдела: носоглотку, ротоглотку и гортаноглотку. Каждая часть, в свою очередь, делится на несколько областей. Клинические проявления зависят от уровня поражения опухолью того или иного отдела глотки. В связи с близким расположением каждого отдела глотки к одному из часто поражаемых органов и редкостью изолированного процесса в них рак ротоглотки мы рассмотрим вместе с опухолями полости рта. Опухоли гортаноглотки часто непосредственно распространяются в гортань или рост их начинается в гортани, а гортаноглотка поражается вторично, поэтому эти опухоли часто рассматриваются вместе с опухолями гортани. Рак носоглотки в отличие от других локализаций злокачественных новообразований области головы и шеи не относится к локализациям, которые лечат хирургическим способом, и рассматривается отдельно. Учитывая расположение ротоглотки, практически все локализации злокачественных опухолей этой зоны определяются уже при внимательном осмотре полости рта. Изолированные злокачественные опухоли ротоглотки чаще всего возникают в области нёбных миндалин. В глотке нередко развиваются системные опухолевые процессы с локализацией в области лимфоидного кольца ВальдейераПирогова. Этим опухолям также свойственно наличие первичного опухолевого очага и, как правило, довольно быстрое распространение в лимфоузлы зон регионарного лимфооттока. Наиболее частое изолированное поражение ротоглотки отмечается при лимфопролиферативных заболеваниях с первичной локализацией процесса в области нёбных миндалин. В таких случаях, после установления по ткани биоптата варианта гематосаркомы с использованием методик иммуногистохимии, применяют специфические программы химиоили химиолучевого лечения. Другие злокачественные опухоли ротоглотки в подавляющем большинстве случаев имеют структуру рака. Их источником являются преимущественно покровный эпителий слизистой оболочки ротоглотки или эпителий малых слюнных желез. Опухоли мезенхимальной природы встречаются редко. Разные виды сарком возникают из стромальных компонентов глотки.
Плоскоклеточный рак нёбных миндалин относится к локализациям, которые часто сопровождаются клинически определяемыми метастазами на шее при скрыто развивающемся первичном очаге. Внимательное физикальное обследование области миндалин с обязательным пальпаторным обследованием обеих (для сравнения консистенции здоровой и пораженной миндалины) часто позволяет установить клинический диагноз. Малейшее сомнение в отношении наличия опухолевого процесса в одной из них может быть показанием к тонзиллэктомии с последующим гистологическим исследованием. Субъективно опухоли ротоглотки проявляются ощущением инородного тела в глотке, открытой или закрытой гнусавостью (в зависимости от формы роста). Позже появляются поперхивание, попадание жидкой пищи в нос, боли, кровотечения, однако изолированное опухолевое поражение этого отдела глотки встречается редко. Обычно сюда распространяются опухоли слизистой оболочки полости рта, гортани, гортано- и носоглотки. Или опухоли ротоглотки распространяются на соседние органы и ткани. Анатомические части ротоглотки: 1) основание языка; 2) валлекулы, язычная поверхность надгортанника; 2) нижняя поверхность мягкого нёба; 3) нёбные миндалины; 4) язычно-миндаликовые борозды; 5) боковые и задняя стенка ротоглотки. Для оценки степени проникновения опухоли ротоглотки в окружающие мягкие ткани, а также в гортань, область магистральных сосудов шеи, в ткани дна полости рта, выполняется какой-либо из способов лучевого обследования: рентгеновской томографии, КТ, МРТ, УЗИ. Регионарные метастазы в первую очередь наблюдаются в заглоточные, верхние яремные и акцессорные лимфатические узлы. Состояние регионарных лимфатических узлов (окологлоточных и по ходу сосудисто-нервного пучка шеи) прослеживается с помощью ультразвукового исследования. Глубокие окологлоточные отделы невозможно обследовать с помощью ультразвукового датчика, тогда решающим приемом в диагностике являются рентгенологические варианты: КТ и рентгеновская томография.
|
||||||||||||||||
|
Последнее изменение этой страницы: 2021-04-20; просмотров: 319; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.224.58.24 (0.03 с.) |