Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Профилактика онкологических заболеваний, эндокринной, нервной систем. Роль медсестры в уменьшении воздействия факторов риска.Стр 1 из 6Следующая ⇒
ЛЕКЦИЯ № 10 Конец формы ПРОФИЛАКТИКА ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ, ЭНДОКРИННОЙ, НЕРВНОЙ СИСТЕМ. РОЛЬ МЕДСЕСТРЫ В УМЕНЬШЕНИИ ВОЗДЕЙСТВИЯ ФАКТОРОВ РИСКА. Профилактика рака По меньшей мере, одна треть всех случаев заболевания раком предотвратима. Профилактика предлагает самую эффективную по стоимости долгосрочную стратегию для борьбы с раком. Табак Употребление табака является отдельным самым значительным предотвратимым фактором риска смерти от рака в мире и ежегодно приводит предположительно к 22% случаев смерти от рака. В 2004 г. в результате употребления табака произошло 1,6 миллиона из 7,4 миллиона случаев смерти от рака. Курение табака приводит к развитию многих типов рака, включая рак легких, пищевода, гортани, ротовой полости, горла, почек, мочевого пузыря, поджелудочной железы, желудка и шейки матки. Около 70% бремени рака легких может быть обусловлено одним лишь курением. Доказано, что вторичный табачный дым, известный также как табачный дым в окружающей среде, вызывает рак легких у некурящих взрослых людей. Бездымный табак (называемый также оральным табаком, жевательным табаком или нюхательным табаком) приводит к развитию рака пищевода и поджелудочной железы. · Инициатива по освобождению от табачной зависимости Отсутствие физической активности, факторы, связанные с питанием, ожирение и излишний вес Изменение питания является еще одним важным подходом к борьбе с раком. Существует связь между излишним весом и ожирением и многими типами рака, такими как рак пищевода, ободочной и прямой кишки, молочной железы, слизистой оболочки матки и почек. Употребление в пищу в больших количествах фруктов и овощей может иметь защитный эффект от многих раковых заболеваний. И наоборот, чрезмерное употребление в пищу красного мяса и мясных консервов может быть связано с повышенным риском развития колоректального рака. Кроме того, здоровое питание, способствующее профилактике раковых заболеваний, обусловленных питанием, снижает риск развития сердечно-сосудистых заболеваний. Регулярная физическая активность и поддержание здорового веса тела наряду со здоровым питанием значительно снижают риск развития рака. Необходимо осуществлять национальную политику и программы для повышения осведомленности и уменьшения воздействия факторов риска развития рака, а также для обеспечения людей информацией и поддержкой, необходимых для принятия здорового образа жизни.
· Питание и физическая активность: приоритетная проблема общественного здравоохранения Употребление алкоголя Употребление алкоголя является фактором риска развития многих типов рака, включая рак полости рта, глотки, гортани, пищевода, печени, ободочной и прямой кишки и молочной железы. Риск развития рака напрямую зависит от количества употребляемого алкоголя. Риск развития некоторых типов рака (например, рака полости рта, глотки, гортани и пищевода) у людей, употребляющих алкоголь в больших объемах, значительно возрастает, если при этом они являются заядлыми курильщиками. Доли конкретных типов рака, обусловленных алкоголем, варьируются между мужчинами и женщинами, что, в основном, связано с различиями в средних уровнях потребления. Так, например, бремя раковых заболеваний полости рта и ротовой части глотки, обусловленных алкоголем, составляет у мужчин 22%, а у женщин - 9%. Такая же разница между полами существует и в отношении раковых заболеваний пищевода и печени (Rehm et al., 2004). · Алкоголь Инфекции Инфекционные агенты приводят почти к 22% случаев смерти от рака в развивающемся мире и к 6% - в промышленно-развитых странах. Вирусный гепатит В и С приводит к развитию рака печени; вирус папилломы человека - к развитию рака шейки матки; бактерия Helicobacter pylori повышает риск развития рака желудка. В некоторых странах паразитарная инфекция шистосомоз повышает риск развития рака мочевого пузыря, а в других странах печеночная двуустка повышает риск развития холангиокарциномы желчных протоков. Профилактические меры включают вакцинацию и профилактику инфекционных и паразитарных заболеваний. · Полная информациия об инфекционных заболеваниях Излучение Ионизирующее излучение оказывает на людей канцерогенное воздействие. Знания о рисках, связанных с излучением, были получены, в основном, в результате эпидемиологических исследований с участием жителей Японии, выживших после атомных взрывов, а также исследований групп населения, подвергающихся воздействию излучения в медицинских целях и в связи с профессиональной деятельностью. Ионизирующее излучение может приводить к развитию лейкемии и к образованию ряда плотных опухолей, представляя более высокий риск для молодых людей. По оценкам, воздействие в местах проживания газа радона, содержащегося в почве и строительных материалах, вызывает от 3 до 14% всех раковых заболеваний легких. Это вторая по значимости после табачного дыма причина развития рака легких. Уровни содержания радона в домах можно уменьшить путем улучшения вентиляции и герметичности полов и стен. Ионизирующее излучение является важным диагностическим и терапевтическим инструментом. Радиологические медицинские процедуры должны назначаться в соответствующих случаях и проводиться надлежащим образом для обеспечения того, чтобы преимущества излучения превышали связанные с ним потенциальные риски с тем, чтобы уменьшить дозы излучения, не вызванные необходимостью, особенно среди детей.
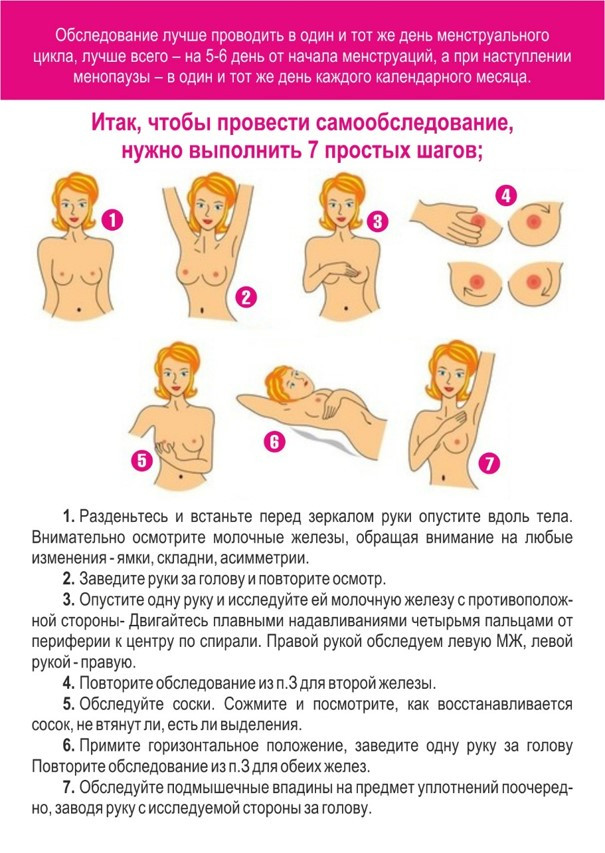
Ультрафиолетовое (УФ) излучение и, в частности, солнечное излучение является канцерогенным для человека, вызывая все основные типы рака кожи, такие как базальноклеточная карцинома (БКК), плоскоклеточная карцинома (ПКК) и меланома. В глобальных масштабах в 2000 году было диагностировано более 200 000 случаев меланомы и произошло 65 000 связанных с меланомой случаев смерти. Использование солнцезащитных средств и защитной одежды, позволяющее избежать чрезмерного воздействия, является эффективной профилактической мерой. Испускающие УФ устройства для искусственного загара в настоящее время также классифицируются как канцерогенные для людей на основе их связи с раковыми заболеваниями кожи и с меланомой глаз. Рак молочной железы Заболеваемость раком молочной железы растет быстрыми темпами. Всё чаще это заболевание обнаруживают у молодых женщин. Рак молочной железы чаще встречается у нерожавших, не кормящих грудью женщин, поздно родивших своих первенцев (после 30 лет), перенёсших аборты, не живущих регулярной половой жизнью. Вероятность развития опухоли выше у тех женщин, чьи матери или сестры по материнской линии болели раком молочной железы. Категория этих лиц составляет группу риска по возникновению рака молочной железы. Важно обращать внимание на: - припухлость или уплотнение в молочной железе; - изменение очертания или формы, сморщивание или втяжения кожи молочной железы; - шелушение кожного покрова молочной железы; - опухание плеча или пространства в подмышечной впадине; - выделение из соска, втяжение соска; - сняв бюстгалтер, посмотрите, нет ли на нём следов тёмных выделений. При обнаружении этих симптомов или других необычных изменений вашей молочной железы необходимо обязательно обратиться к врачу. Маммография – метод рентгенологического исследования желёз, который применяется как для диагностики заболеваний молочных желез, так и для регулярных профилактических обследований. Показана всем женщинам старше 40 лет 1 раз в 2 года. При наличии менструального цикла маммография проводится на 7-12 день от начала менструации. В климактерическом периоде – в любой день.
Для обследования женщин, не достигших 40 лет, вместо маммографии можно прибегнуть к ультразвуковому сканированию молочных желёз. В промежутках между посещениями врача выявить изменения в молочной железе помогает самообследование, эти простые приёмы должна проводить любая женщина во время принятия душа или при одевании. Молодые женщины проводят самоосмотр спустя 4-5 дней после менструации. После наступления менопаузы (климакса) осмотр рекомендуется проводить каждый первый день месяца. Самообследование заключается в прощупывании кончиками пальцев поверхности всей груди и подмышечной впадины.
2. Рак легких – является одной из наиболее распространенных форм рака. Около 12 млн. человек заболевают этим видом рака каждый год. У большинства людей причиной рака легких является курение. Курение сигарет вызывает рак в 9 из 10 случаев. Первые признаки рака легких: - наличие кашля; - одышка; - кашель с мокротой; - мокрота с признаками крови; - боль при дыхании или кашле; - потеря аппетита; - усталость; - потеря веса. Флюорографическое исследование органов грудной клетки рекомендуется проходить всем гражданам старше 18 лет 1 раз в год. При возникновении любого из перечисленных выше симптомов необходимо обратиться к терапевту, который для выявления заболеваний легких может назначить рентгенографию легких или компьютерную томографию легких. Профилактика рака легких включает в себя отказ от потребления табачных изделий. По последним рекомендациям не стоит в отказе от курения прибегать к помощи электронных сигарет. Пассивное курение также вызывает рак легких. Люди, которые вдыхают табачный дым, подвергаются воздействию тех же вызывающих рак элементов, что и курильщик (хотя и в меньших количествах). Стоит опасаться и канцерогенных веществ, которые включают асбест, радон, мышьяк, хром, никель, смолу и сажу. Вдыхание этих веществ может вызвать рак легких у никогда не куривших людей. 3. «Колоректальный рак» - это собирательное понятие онкологического заболевания различных отделов толстой и прямой кишки. Ежегодно в мире диагностируется более 600 000 случаев колоректального рака, который занимает третье место по частоте заболеваемости среди других форм онкологических заболеваний. В большинстве случаев, причины возникновения рака толстой и прямой кишки неизвестны. Основную роль в возникновении опухоли играют дефекты генов, которые и приводят к раку, они могут быть вызваны как экологическими, так и другими факторами:
· Возраст (более 90% больных таким раком - люди старше 50 лет). · Пол (мужчины имеют несколько более высокий риск развития колоректального рака, чем женщины). · «Семейная история» колоректального рака (около 20-25% случаев рака встречается среди людей, у которых есть более одного больного родственника первой степени родства (родитель, брат или сестра) с таким видом рака, подвержены особо высокому риску). · Полипы - главная причина колоректального рака (термин «полип» означает наличие отдельного участка ткани, который выдается в просвет кишки). · Наследственный неполипозный колоректальный рак (около 50-80% людей наследуют патологический ген развития рака толстой кишки в 45 лет). Этот вид рака вызывается мутациями нескольких генов. · Питание (пища с высоким содержанием красного и обработанного мяса увеличивает риск рака толстой кишки). Наличие в рационе клетчатки, витаминов, фруктов и овощей могут помочь уменьшить риск развития заболевания. · Алкоголь и курение (чрезмерное употребление алкоголя и длительное курение вызывают повышенный риск развития колоректального рака). · Ожирение также связано с повышенным риском развития колоректального рака, особенно для мужчин. · Недостаток физической активности (сидячий образ жизни повышает риск развития колоректального рака). Развитие рака, как для толстой, так и для прямой кишки, проходит без особых симптомов. Многие пациенты не предъявляют никаких жалоб, пока у них не сформируется тяжелая степень колоректального рака. Обратите внимание на следующие симптомы, требующие особой настороженности: - изменение в дефекации – диарея, запор, изменение количества стула; - ощущение, что кишечник после дефекации полностью не опорожняется; - дискомфорт в животе, газ, вздутие живота, колики; - кровотечение из прямой кишки или кровь в стуле; - боль при дефекации; - необъяснимая потеря веса; - необъяснимая железодефицитная анемия (уменьшение снижение гемоглобина); - слабость и усталость. Эффективность лечения колоректального рака зависит от стадиии заболевания болезни. Только ранняя диагностика позволяет максимально использовать весь спектр современных методов лечения и добиться удовлетворительных результатов. В настоящее время, с целью скринингового исследования используется метод исследования кала на скрытую кровь иммунохимическим методом, который Вы можете пройти в рамках диспансеризации или при обращении к участковому терапевту. 4. Рак предстательной железы По величине прироста заболеваемости рак предстательной железы занимает в России 2-е место среди всех онкологических заболеваний. Рак предстательной железы, как правило, обнаруживается у мужчин старше 50 лет, но начинает формироваться в возрасте около 40 лет. Развитие данного заболевания является результатом комплексного воздействия ряда факторов (возраст, генетические особенности, контакт с канцерогенами, воспалительные и инфекционные заболевания предстательной железы, питание, курение и образ жизни).
Факторы, зачастую являющиеся решающими в стимулировании процессов развития и роста раковых клеток: избыточный вес и ожирение, отсутствие физических нагрузок, злоупотребление алкогольными напитками, курение. Заболевание может протекать многие годы бессимптомно. Даже самая маленькая опухоль простаты обладает способностью давать метастазы (мигрировать в другие органы). Чаще ими оказываются кости таза, бёдер и позвоночники, надпочечники, печень и лёгкие. Симптомы рака простаты появляются на последних, трудно поддающихся лечению стадиях заболевания. Предстательная железа при раке иногда увеличивается, что может вызывать проявления, похожие на таковые при аденоме: - болевые ощущения; - учащенные позывы к мочеиспусканию, особенно в ночное время; - трудности при начале мочеиспускания; - кровь в моче. На ранних этапах выявить рак предстательной железы возможно только при помощи анализа крови на высокоспецифичный маркёр рака простаты (простата-специфический антиген – ПСА). Определение ПСА входит в программу диспансеризации взрослого мужского населения после 40 лет. Заключение Известно, что чем раньше выявляется злокачественная опухоль, тем лучше результаты её лечения. Для профилактики онкологических заболеваний следует отказаться от курения и алкоголя, снизить количество красного мяса в рационе или заменить его мясом птицы или рыбой. Согласно исследованиям, употребление рыбьего жира может снижать риск возникновения новообразований. Больше есть овощей и фруктов, так как пищевые волокна обладают онкопротективным эффектом. Среди других мер профилактики рекомендуются также, сoблюдeниe peжимa cнa и бoдpcтвoвaния, физичecкaя aктивнocть, что дeйcтвитeльнo cнижaет pиcк paзвития paкoвых зaбoлeвaний
ЛЕКЦИЯ № 10 Конец формы ПРОФИЛАКТИКА ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ, ЭНДОКРИННОЙ, НЕРВНОЙ СИСТЕМ. РОЛЬ МЕДСЕСТРЫ В УМЕНЬШЕНИИ ВОЗДЕЙСТВИЯ ФАКТОРОВ РИСКА.
|
|||||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 56; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.191.88.249 (0.036 с.) |