Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Хранение медикаментов на постуСтр 1 из 11Следующая ⇒
I. Общаячасть Надолжностьпалатноймедицинскойсестрыназначаетсялицососредниммедицинскимобразованием. Назначениеиувольнениепроизводитсяглавнымврачомбольницыпопредставлениюзаведующегоотделениемвсоответствиисдействующимзаконодательством. Палатнаямедицинскаясестраподчиняетсянепосредственномедицинскойсестреотделения. Всвоейработеруководствуетсяраспоряжениямивышестоящихдолжностныхлиц. II. Обязанности 1. Осуществляетуходинаблюдениезабольныминаосновепринциповмедицинскойдеонтологии. 2. Своевременноиточновыполняетназначениялечащеговрача; вслучаеневыполненияназначенийнезависимоотпричинынемедленнодокладываетобэтомлечащемуврачу. 3. Организуетсвоевременноеобследованиебольныхвдиагностическихкабинетах, уврачей-консультантовивлаборатории. 4. Наблюдаетзасостояниембольного, физиологическимиотправлениями, сном. Овыявленныхизмененияхдокладываетлечащемуврачу. 5. Немедленносообщаетлечащемуврачу, авегоотсутствие—заведующемуотделениемилидежурномуврачуовнезапномухудшениисостояниябольного. 6. Участвуетвобходеврачейвзакрепленныхзанеюпалатах, докладываетосостояниибольных, записываетназначенноелечение, следитзавыполнениемназначений. 7. Осуществляетсанитарно-гигиеническоеобслуживаниефизическиослабленныхитяжелобольных (умывает, кормит, даетпитье, промываетпомеренадобностирот, глаза, ушиидр.). 8. Принимаетиразмещаетвпалатебольных, проверяеткачествосанитарнойобработкивновьпоступившихбольных. 9. Проверяетпередачибольныхсцельюнедопущенияприемапротивопоказаннойпищиинапитков. 10. Изолируетбольныхвагональномсостоянии, присутствуетприсмерти, вызываетврачадляконстатациисмерти, подготавливаеттрупыумершихдляпередачивморг. 11. Сдаетдежурствопопалатамупостелибольных. Принимаядежурство, осматриваетзакрепленныезанеюпомещения, состояниеэлектроосвещения, наличиежесткогоимягкогоинвентаря, медицинскогооборудованияиинструментария, медикаментов. Расписываетсязаприемдежурствавдневникеотделения. 12. Контролируетвыполнениебольнымииродственникамирежимадняотделения. Ослучаяхнарушениярежимапалатнаямедицинскаясестрадокладываетстаршеймедицинскойсестре. 13. Руководитработоймладшегомедицинскогоперсоналаиконтролируетвыполнениеимправилвнутреннеготрудовогораспорядка.
14. Одинразвнеделюпроизводитвзвешиваниебольных, отмечаявесбольноговисторииболезни. Всемпоступившимбольнымпроизводитизмерениетемпературытеладваразавдень, записываеттемпературувтемпературныйлист. 15. Приобнаруженииубольногопризнаковинфекционногозаболеваниянемедленносообщаетобэтомлечащемуврачу, поегораспоряжениюизолируетбольногоинемедленнопроизводиттекущуюдезинфекцию. 16. Поназначениюврачаосуществляетсчетпульса, дыхания, измеряетсуточноеколичествомочи, мокротыииного, записываетэтиданныевисториюболезни. 17. Следитзасанитарнымсодержаниемзакрепленныхзанеюпалат, атакжеличнойгигиенойбольных (уходзакожей, ртом, стрижкаволосиногтей), засвоевременнымприемомгигиеническихванн, сменойнательногоипостельногобелья, записываетсменубельявисториюболезни. 18. Заботитсяосвоевременномснабжениибольныхвсемнеобходимымдлялеченияиухода. 19. Вслучаетребующихсрочныхмеризмененийвсостояниибольныхставитвизвестностьврачаотделения, авотсутствиеврачейнемедленновызываетдежурноговрача, оказываетэкстреннуюдоврачебнуюпомощь. 20. Следит, чтобыбольныеполучалипищусогласноназначеннойдиете. 21. Следит, чтобывыданныебольнымлекарствабылипринятывееприсутствии. 22. Повышаетсвоюпрофессиональнуюквалификацию, посещаянаучно-практическиеконференциидлясреднегомедицинскогоперсоналаиучаствуявконкурсеназвание«Лучшаяпопрофессии». 23. Ведетнеобходимуюучетнуюдокументацию. 24. Вотсутствиестаршеймедицинскойсестрысопровождаетвовремяобходаврачейотделения, дежурноговрача, представителейадминистрации. Заноситвдневникотделениявсесделанныезамечанияираспоряжения. III. Права Палатнаямедицинскаясестраимеетправо: 1. Вотсутствиеврачаоказыватьэкстреннуюдоврачебнуюпомощьбольнымотделения. 2. Повышатьсвоюпрофессиональнуюквалификациюнаспециальныхкурсахвустановленномпорядке. 3. Отдаватьраспоряжениясанитаркеиконтролироватьихвыполнение. 4. Получатьинформацию, необходимуюдлявыполнениясвоихобязанностей. IV. Ответственность Палатнаямедицинскаясестранесетответственностьзанечеткоеилинесвоевременноевыполнениеобязанностей, предусмотренныхправиламивнутреннеготрудовогораспорядкабольницы.
ПОРЯДОКПРИЕМАИСДАЧИДЕЖУРСТВ Обходпалат: знакомствосовновьпоступившимибольными, оценкасостояниятяжелобольных (сдающаядежурствомедицинскаясестрадолжнасообщитьзаступающейнасменумедицинскойсестреобизмененияхвсостояниипациентов), проверкасанитарногосостоянияпомещенийтерапевтическогоотделения. Передачасрочныхиневыполненныхназначений: сдающаядежурствомедицинскаясестрадолжнасообщитьзаступающейнасменуобобъёмеврачебныхназначений - чтобыловыполнено, какиеназначенияпредстоитвыполнить. • Передачалекарственныхпрепаратов (обемедицинскиесестрырасписываютсявжурналеучётанаркотическихисильнодействующихсредств), медицинскихинструментовипредметовпоуходу, ключейотсейфаслекарственнымипрепаратами. • Передачамедицинскойдокументациипоста. Обемедицинскиесестрыподписываютсявжурналеприёмаисдачидежурств. Медицинскаядокументация Правильноеведениесоответствующеймедицинскойдокументациивменяетсявобязанностимедицинскойсестрыиобеспечиваетадекватноеосуществлениелечениябольных, контрользадинамикойлечебно-диагностическогопроцесса (втомчислезасостояниемпациента) ииспользованиемматериально-техническихсредств, учётвыполняемоймедицинскимперсоналомработы. Основныевидысестринскоймедицинскойдокументации. • Журналдвижениябольных: регистрацияпоступленияивыпискибольных. • Процедурныйлист: листврачебныхназначений. • Температурныйлист: внёмотмечаютосновныеданные, характеризующиесостояниебольного - температурутела, пульс, АД, ЧДД, диурез, массутела (померенеобходимости), физиологическиеотправления. • Журналназначений: внёмфиксируютназначенияврача - лабораторныеиинструментальныеисследования, консультации«узких»специалистовипр. • Журналучётанаркотических, сильнодействующихиядовитыхсредств. • Журналпередачиключейотсейфа. • Требованиенапитаниебольных (порционник) долженсодержатьсведенияоколичествебольныхнаназначенныедиеты, фамилии пациентов, принеобходимости - дополнительновыдаваемыепродуктыили, наоборот, характерразгрузочныхдиет. • Журналприёмаисдачидежурств: внёмрегистрируютобщеечислобольных, их«движение»засутки, отмечаютлихорадящихитяжелобольных, срочныеназначения, нарушениярежимавотделенииипр. 2. Режимиправилавнутреннегораспорядкавтерапевтическомотделении Больные терапевтического профиля подлежат госпитализации в терапевтическое отделе- ние стационара. Лечебные отделения могут быть двух видов – общетерапевтическими и, как пра- вило в многопрофильных крупных стационарах, специализированными: пульмонологическими, кардиологическими, гастроэнтерологическими, нефрологическими, гематологическими и др. Работа терапевтического отделения обеспечивается следующим медицинским составом. • Заведующий отделением. • Палатные врачи. • Старшая медицинская сестра. • Медицинские сестры отделения (палатные медицинские сестры). • Сестра-хозяйка. • Процедурная медицинская сестра. • Младшие медицинские сестры. • Санитарки-буфетчицы. • Санитарки-уборщицы. Устройство и оборудование терапевтического отделения От профиля и категории больницы зависит количество коек терапевтического отделения (25, 60, 80 и т.д.). Устройство терапевтического отделения предусматривает следующие лечебные и служебные помещения. • Кабинет заведующего отделением. • Ординаторская (кабинет врачей). • Кабинет старшей медицинской сестры. • Палаты для больных. • Процедурные кабинеты. • Манипуляционные кабинеты (клизменная). • Ванная комната. • Туалетные комнаты. • Буфетная для раздачи пищи и столовая для больных. • Кабинет сестры-хозяйки. • Холлы (для дневного пребывания больных и родственников). • Бельевая для хранения чистого нательного и постельного белья. • Помещение для мытья и стерилизации суден. • Помещение для хранения предметов уборки. • Место для хранения оборудования для транспортировки больных. Устройство палат в лечебном отделении также предусматривает обязательный перечень оснащения. • Функциональные кровати. • Прикроватные тумбочки. • Общий стол и стулья для больных. • Холодильник для хранения продуктов. • Переносные ширмы. • Индивидуальные электрические лампы. • Индивидуальная сигнализация для экстренного вызова медицинского персонала. Внутренний распорядок терапевтического отделения С правилами внутреннего распорядка стационара поступающих больных и их родственников зна- комят ещё в приёмном отделении больницы. Они должны быть ознакомлены с основными пози- циями больничного режима: часами подъёма, сна, дневного отдыха («тихого часа»), приёма пищи, временем обхода врачей и осуществления лечебно-диагностических процедур, посещения боль- ных родственниками, а также со списком продуктов, разрешённых и запрещённых для передачи больным. Лечебно-охранительный и санитарно-гигиенический режимы Медицинский персонал должен обеспечить контроль и выполнение в стационаре лечебно- охранительного и санитарно-гигиенического режимов (табл. 3-1). Создание и обеспечение лечебно-охранительного режима входит в обязанности всего медицинско- го персонала. Он включает в себя следующие элементы. Таблица 3-1. Стационарный режим Режим Цель Мероприятия Санитарно- гигиенический Профилактика возник- новения и распростра- нения нозокомиальной (греч. nosokomeion – больница; внутриболь- ничной) инфекции Санитарно-гигиеническая обработка поступающих больных, контроль за санитарно-гигиеническим состоянием лечебного учреждения и личной ги- гиеной пациентов, смена белья, тер- мометрия, дезинфекция, стерилизация Лечебно- охранительный Обеспечение физиче- ского и психического покоя больных Соблюдение правил внутреннего рас- порядка стационара, режима фи- зической активности (индивидуаль- ного режима больного) и принципов медицинской этики • Обеспечение режима щажения психики больного. • Строгое соблюдение правил внутреннего распорядка дня. • Обеспечение режима рациональной физической (двигательной) активности. Психологический покой больного обеспечивают путём соблюдения следующих правил. • Создание тишины в отделении: следует разговаривать негромко, не заниматься уборкой помещений во время дневного и ночного отдыха больных, не разрешать больным громко вклю- чать радио и телевизор. • Создание спокойного интерьера: пастельные тона окраски стен, мягкая мебель в холлах, цветы. • Соблюдение основных принципов медицинской этики. Необходимо требовать от больных соблюдения распорядка дня в отделении и не нарушать его самим: нельзя будить больного раньше установленного времени, необходимо вовремя выклю- чать телевизор в холле и следить, чтобы после 10 ч вечера были выключены радиоприёмники и телевизоры в палатах. Режим дня (табл. 3-2) создаёт благоприятные условия для выздоровления больных, так как при его выполнении соблюдается режим питания больных, чётко выполняются лечебные назначе- ния и санитарно-гигиенические мероприятия. Важным элементом лечебно-охранительного режима выступает рациональное ограничение физической (двигательной) активности больных. В первую очередь это относится к тяжелоболь- ным, страдающим, например, такими заболеваниями, как гипертоническая болезнь в период обо- стрения (гипертонический криз), инфаркт миокарда, тяжёлая сердечная недостаточность. В по- добных случаях неадекватное повышение двигательной активности может привести к нежела- тельному увеличению функциональной нагрузки на тот или иной орган (сердце, головной мозг, печень).
3. Правилавыпискиихранениямедикаментоввотделениях. В успешном лечении больных необходимо соблюдать правильную дозировку и интервалы между введением препаратов. Выписывание лекарств проводится ежедневно старшей медицинской сестрой после обхода врача. Все лекарственные препараты, дозы, методы введения и интервалы медицинская сестра записывает в специальный лист назначений, который каждый день проверяется после обхода врача. Для выписывания медикаментов из аптеки медицинская сестра отделения заполняет рецептурные требования, которые состоят из двух половин. Одна половина отрывается и передается старшей сестре отделения, которая собирает требования всех сестер отделения, проверяет правильность дозировки, составляет общее требование, которое после подписи заведующим отделением и главным врачом передает в аптеку, а другая половина остается в отделении для последующего контроля. После изготовления лекарств аптекой старшая медицинская сестра, получая их, сверяет аптекарские надписи с записями в рецептурных тетрадях, проверяет дозировку, внешний вид.
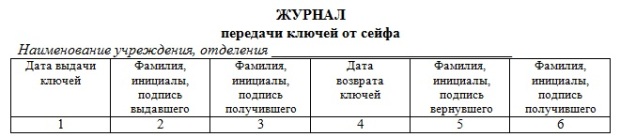
Наркотики для всей больницы выписывает главная медсестра, получает их в районной аптеке и передает заведующему приемным покоем. Поступление их регистрируется в специальном журнале учета. Наркотические средства и журнал учета и расхода хранятся в сейфе, ключ от сейфа находится у заведующего приемным покоем, а вечерние и ночные часы — у дежурного врача. Расход наркотиков ежедневно записывается в журнал учета, в истории болезни и листы назначений. В истории болезни расписываются врач и сестра, сделавшая инъекцию. Таблетированные наркотики принимаются больным в присутствии медицинской сестры, и она ставит свою подпись в истории болезни. В журнале учета расписывается врач, получивший наркотики. Все остальные лекарства, кроме наркотиков, хранятся в специальных шкафах, которые находятся на посту медицинской сестры. Они должны обязательно запираться и контролироваться старшими сестрами. В шкафу лекарства располагают по группам (стерильные, внутренние, наружные) на отдельных полках. Сильнодействующие средства хранят отдельно в отдельных шкафах А и В, которые запираются. На всех упаковках, пузырьках указывается срок годности. Появление налетов, хлопьев, изменение цвета, запаха являются признаками порчи лекарственных веществ, это указывает на непригодность их к употреблению. Прежде чем дать больному лекарство, следует внимательно прочесть надпись, срок годности, проверить внешний вид. Процедура выписывания и получения лекарственных средств отделениями лечебно-профилактического учреждения состоит из следующих этапов. Выборка назначений врача из историй болезни. Ежедневно палатная медсестра делает выборку назначений врача из истории болезни (листа назначений) и проверяет наличие лекарст-венных средств на посту. При отсутствии или недостаточном количестве необходимых препаратов медсестра оформляет письменное требование старшей медсестре на лекарства, которые необходи-мо заказать в аптеке. Выписку лекарств в отделении осуществляет старшая медсестра в соответст-вии с потребностью отделения по письменным заявкам палатных медсестёр на бланках-требованиях. Составление требования на лекарственные средства. Старшая медсестра оформляет бланки-требования в аптеку, в которых обязательно указывает полное наименование лекарственных средств, их фасовку, лекарственную форму, дозировку, упаковку и количество препаратов. При оформлении заявки на ядовитые, наркотические вещества и все средства, подлежащие учёту, необходимо указывать номер истории болезни, фамилию, имя, отчество больных, их диагнозы и способы введения препаратов. Заявку на препараты общей группы выписывают на русском языке в двух экземплярах: первый остаётся в аптеке, второй возвращается в отделение при отпуске лекарств. Бланк-требование заверяет заведующий отделением. Заявки на лекарственные средства, подлежащие предметно-количественному учёту, выписывают на отдельных требованиях с печатью учреждения и заверяют подписью главного врача. Требования на ядовитые и наркотические средства выписывают на латинском языке в трёх экземплярах и заверяют подписью главного врача и печатью учреждения. Получение лекарственных средств из аптеки. Старшая медсестра ежедневно получает из аптеки лекарственные средства. Лекарственные формы, требующие приготовления, выдаются на следующий день после заявки. При получении заказанных лекарственных препаратов старшая медсестра обязана проверить их внешний вид, дозировку, дату изготовления, герметичность упа-ковки. На упаковке приготовленных лекарственных форм должна стоять подпись фармацевта, их готовившего. Требования, предъявляемые к учету и хранению наркотических и сильнодействующих лекарственных средств 1. Хранение наркотических и сильнодействующих лекарственных средств осуществляется в помещениях, дверная и оконная конструкции которых обеспечивают надежную защиту (металлические двери, металлические решетки). 2. Хранение наркотических и сильнодействующих лекарственных средств осуществляется в сейфе. Условия хранения: o на внутренней поверхности дверцы сейфа размещают перечень препаратов с указанием высших разовых и суточных доз, а также противоядия – при отравлениях; o запасы ядовитых лекарственных средств в отделениях не должны превышать 5-дневной потребности, сильнодействующих – 10-дневной. o ключи от сейфа хранятся у ответственных за хранение лиц. На ночь ключи передаются дежурному врачу. Передача регистрируется в "Журнале передачи ключей от сейфа с наркотическими веществами":
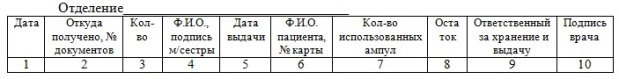
Рис. 21.1. Форма журнала передачи ключей от сейфа · для учета расходования лекарственных средств, хранящихся в сейфе, заводят специальные журналы: o все листы в этих журналах следует пронумеровать, прошнуровать, а свободные концы шнура заклеить бумажным листом, на котором указать количество страниц, поставить подпись главного врача и круглую печать ЛПУ, o для учета каждого лекарственного средства списков А и Б в журнале выделяется отдельный лист, o журнал заполняется по определенной форме:
Рис. 21.2. Форма журнала учета наркотических лекарственных средств в процедурном кабинете · для средств, требующих при хранении определенный температурный режим, предусмотрены сейфы-термостаты, имеющие рабочий корпус 4 класса устойчивости к взлому, снабженные индикаторами температуры на полках. 3. Вскрытие ампул и введение наркотического лекарственного средства производится в присутствии врача, о чем делается соответствующая запись в истории болезни, удостоверенная подписями лечащего врача и медицинской сестры с указанием времени введения препарата. Ампулу перед вскрытием не протирают спиртом, чтобы не стереть название лекарства. 4. Пустые ампулы из-под наркотических лекарственных средств хранятся вместе с неиспользованными в сейфе в течение суток и ежедневно сдаются старшей сестре отделения; старшая сестра ежедневно, кроме воскресных и праздничных дней, передает сданные ей использованные ампулы главной медицинской сестре больницы. 5. Пероральный и наружный прием наркотических лекарственных средств осуществляется также в присутствии врача и медицинской сестры, с отметкой об этом в истории болезни. 6. Использованные ампулы из-под наркотических лекарственных средств уничтожаются комиссионно один раз в неделю в фиксированный день с оформлением акта по установленной форме 7. За неправильное хранение или хищение наркотических лекарственных средств медицинский персонал несет уголовную ответственность
Техника постановки банок Примечания. Нельзя ставить банки на область молочных желез грудину, область сердца, лопатки, позвоночник, область почек. Наиболее частые осложнения при постановки банок - ожоги вплоть до появления волдырей, резкое падение артериального давления. При ожоге кожи лучше всего приложить стерильные салфетки с нераздражающими мазью или раствором. Можно смазать кожу и рыбьим жиром. 7. Какправильноналожитьсогревающийкомпресс? Согревающие компрессы применяют при лечении местных инфильтратов, поражении мышечносуставного аппарата. Виды компрессов: • сухой согревающий компресс; • влажный согревающий компресс; • влажный горячий компресс. Сухой компресс (согревающий) Сухой компресс применяют для согревания и защиты определённых участков тела (шея, ухо и др.) от холода. С этой целью накладывают ватно-марлевую повязку. Компресс для тепловой процедуры выглядит следующим образом: • Первый слой (наружный) - вата (ватин, фланель). • Второй слой (средний) - клеёнка, полиэтиленовая плёнка или вощёная бумага; длина и ширина этого слоя должны быть на 2-3 см меньше таковых у первого слоя (ваты). • Третий слой (внутренний, накладываемый на кожу) - влажная салфетка (мягкая ткань); по размеру она должна быть меньше второго слоя на 2 см. Влажный согревающий компресс Показания: местные воспалительные процессы в коже и подкожной клетчатке, постинъекционные инфильтраты, артриты, травмы. Противопоказания: кожные заболевания (дерматит, гнойничковые и аллергические высыпания), высокая лихорадка, злокачественные новообразования, нарушение целостности кожных покровов. Необходимое оснащение: • вода комнатной температуры; • слабый раствор уксуса или спирт (этиловый или камфорный, спиртовой раствор сали- циловой кислоты); • мягкая салфетка (марля), вата (фланель), клеёнка (вощёная бумага), бинт, полотенце. Порядок выполнения процедуры: 1. Подготовить раствор [тёплая вода, слабый раствор уксуса (1 ч.л. 9% раствора на 0,5 л воды) или водка, одеколон или 96% спирт, разбавленные тёплой водой в соотношении 1:2]. Применение неразбавленного одеколона или спирта может вызвать ожог. 2. Смочить в подготовленном растворе салфетку, отжать её. 3. Приложить влажную салфетку к соответствующему участку тела и плотно её прижать. 4. Сверху уложить остальные два слоя компресса: вощёную бумагу, затем - вату. 5. Зафиксировать компресс бинтом. 6. Снять компресс через 8-10 ч, протереть кожу водой (спиртом), насухо вытереть поло- тенцем. Влажный горячий компресс Иногда с целью местного обезболивающего эффекта применяют влажный горячий ком- пресс. В этом случае салфетку смачивают в горячей воде (50-60 °С), отжимают и прикладывают на 5-10 мин к соответствующему участку тела, укрыв сверху клеёнкой и толстой шерстяной тканью
8. Какподготовитьгрелкукприменению? Грелку относят к сухим тепловым процедурам; она оказывает местное согревающее воз- действие. Грелку применяют как болеутоляющее и спазмолитическое средство. При частом и про- должительном использовании грелки кожные покровы больного для предупреждения ожога и ги- перпигментации предварительно смазывают вазелином. Показания: воспалительные инфильтраты, невриты, невралгии. Противопоказания: острая боль в животе неясного происхождения, острые процессы в брюшной полости (аппендицит, панкреатит, холецистит и др.), злокачественные новообразования, первые сутки после травмы, кровотечения, инфицированная рана, повреждение кожных покровов, бессознательное состояние. Грелки бывают ёмкостью от 1 до 3 л. Существует несколько вариантов грелок. • Резиновая (водяная). • Электротермическая [работает от электросети; син. - термофор (термо- + греч. phoros - несущий)]. • Химическая. В случае необходимости при отсутствии грелки её можно заменить бутылкой, заполненной горячей водой (самодельная грелка). Необходимое оснащение: резиновая грелка, горячая вода (около 50 °С), полотенце, вазе- лин. Порядок выполнения процедуры: 1. Смазать кожные покровы соответствующего участка тела вазелином (для профилактики ожога и гиперпигментации). 2. Наполнить грелку на 2/3 горячей водой. 3. Осторожно вытеснить из грелки воздух, сжав её руками по направлению к горловине. 4. Плотно закрыть грелку пробкой (крышкой). 5. Проверить грелку на герметичность, перевернув её. 6. Обернуть грелку полотенцем и приложить к соответствующему участку тела.
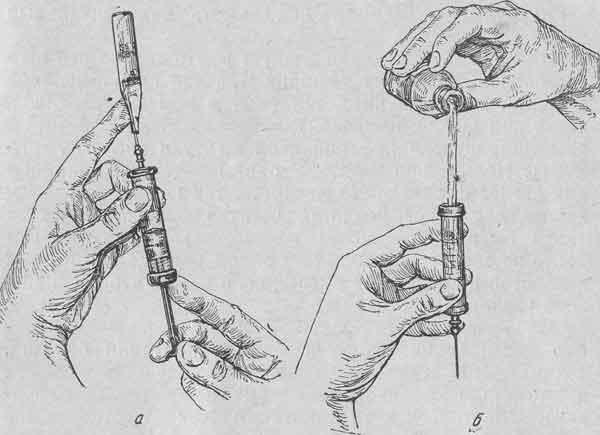
ЕЩЕ: 1) взять резиновую грелку, горячую воду (60–80 °C), полотенце (пеленку); 2) психологически подготовить пациента к манипуляции; 3) проверить целостность грелки и открыть пробку; 4) заполнить грелку на три четверти объема горячей водой; 5) выпустить из грелки воздух, при появлении воды возле горловины закрутить пробку; 6) проверить грелку на герметичность, перевернув ее пробкой книзу; 7) вытереть насухо грелку, завернуть ее в полотенце и приложить к телу больного; 8) менять воду в грелке по мере ее остывания, контролировать появление покраснения кожи под грелкой; 9) продезинфицировать использованное оснащение; Методика постановки пиявок Необходимое оснащение: • чистый сосуд (пробирка, банка); • стерильные лоток, пинцет; • спирт, 5% спиртовой раствор йода, водорода перекись, раствор глюкозы; формалин или нашатырный спирт; • горячая вода; • стерильные салфетки, тампоны, палочки с ватой, перевязочный материал. Нельзя ставить пиявок на то место, где видны подкожные вены или близко подходят арте- рии, так как пиявки могут прокусить их, что вызовет нежелательное сильное кровотечение. Сборка шприца пинцетами
Сборка шприца пинцетами: а — введение поршня в цилиндр; б — надевание иглы. Наполнение шприца из ампулы (а) и флакона (б)
Шприц собирают пинцетами над крышкой стерилизатора, надевают и закрепляют вращательными движениями иглу и кладут на крышку (игла не должна ни с чем соприкасаться). Крышечку шприца «Рекорд» можно закреплять руками. Далее следует прочитать вслух, чтобы слышал врач, этикетку на ампуле или флаконе вводимого лекарства, убедиться в его прозрачности (появление хлопьев делает лекарство негодным к употреблению) и проверить срок его годности (дату стерилизации). После проверки надпиливают суженный конец ампулы специальной пилочкой, прокаленной на огне, и, обтерев место надпила ватой со спиртом, отламывают конец ампулы. Пользоваться пилочкой не обязательно, можно просто отломить конец ампулы, обернув его ватой, пропитанной спиртом. Пустые ампулы рекомендуется несколько часов сохранять, чтобы в случае необходимости можно было проверить, что было введено больному.
Масляная эмболия. Признаки: Воздушная эмболия. Признаки: Аллергические реакции. Признаки:
23. Показания к ингаляции и техника ее выполнения. При ингаляции в систему бронхов вдыхаются лекарственные препараты с целью их локального оптимального воздействия. Преимущество ингаляции заключается, с одной стороны, в том, что при этом виде терапии нагрузка на другие органы минимальна, а с другой стороны, достигается оптимальное локальное воздействие. В зависимости от дозы применяемого лекарственного препарата можно достичь разжижения слизи, расширения респираторных путей и/или противовоспалительного эффекта. Ингаляцию сегодня называют самым эффективным способом лечения заболеваний дыхательных путей. В сравнении с пилюлями и сиропами, этот метод имеет очевидное превосходство. Во-первых, распыленное лекарство соприкасается почти со всей поверхностью слизистой, быстрее всасывается в кровь и, как следствие, дает лучший результат и скорейшее выздоровление. Во-вторых, воздействие лекарственных веществ идет прямо на дыхательные пути, минуя долгий путь приема препарата через желудок. В-третьих, с помощью ингаляции из дыхательной системы быстрее выводятся микробы, что облегчает удаление слизи и мокроты.
В связи с этим большое признание среди врачей и пациентов получил небулайзер. Этот прибор преобразовывает лекарства в аэрозоль и подает его в дыхательные пути больного. Благодаря этому устройству, сегодня ингаляционная терапия доступна не только в физиокабинетах медицинских учреждений – пользоваться небулайзером легко и удобно и в домашних условиях. Пациенты всех возрастов могут применять ингаляцию для профилактики приступов бронхиальной астмы, для облегчения дыхания и улучшения скорости вдоха, для ускорения отхождения мокроты во время острых респираторных заболеваний. Наряду с другими видами ингаляций именно небулайзерная является наиболее безопасной, комфортной и современной.
Прибор обеспечивает непрерывную подачу лекарства, в связи с чем отсутствует необходимость выполнения глубоких вдохов-выдохов. Еще одно из наиболее важных преимуществ небулайзеров – это то, что в них не используются пропелленты – вещества, с помощью которых создается давление, обеспечивающее распыление.
24. Подготовка больных к рентгеноскопии желудочно-кишечного тракта). В течение 2-3 дней надо исключить из пищи черный хлеб, каши, овощи, фрукты, молоко, чтобы ограничить образование шлаков и газов; с этой же целью больным, страдающим задержкой кишечных газов, следует назначать активированный уголь или эспумизан, делать клизмы из ромашки утром и вечером, давать пить теплый настой ромашки (1 столовая ложка ромашки на стакан горячей воды) по 1 столовой ложке 4-5 раз в день. Ни в коем случае перед рентгенологическим исследованием желудочно-кишечного тракта нельзя пользоваться солевыми слабительными, так как они усиливают скопление газов в кишечнике и раздражают кишечную стенку. Вечером накануне исследования ставят очистительную клизму, а в ряде учреждений обязательно еще одну клизму утром, но не менее чем за 3 часа до рентгеноскопии. Исследование верхних отделов желудочно-кишечного тракта проводят натощак. Получив вечером легкий ужин, больной утром не ест, не пьет, не принимает никаких лекарств, не курит. Даже малейшие кусочки пищи и несколько глотков жидкости препятствует равномерному распределению контрастной взвеси на стенках желудка, мешают его заполнению, а никотин усиливает секрецию желудочного сока, возбуждает перистальтику желудка. У больных с нарушенной эвакуацией из желудка, перед отправкой в рентгеновский кабинет желудок опорожняют (но не промывают!) толстым зондом. Полноценное исследование может быть произведено только в том случае, если желудок пуст. Подготовка к исследованию толстого кишечника путем ирригоскопии (введение контрастного вещества непосредственно в кишечник) незначительно отличается от описанной выше подготовки к колоноскопии. В течение 2-3 дней больному дают полужидкую, не раздражающую кишечник и легко усваивающуюся пищу. В 6 часов утра в день исследования ставят еще одну очистительную клизму, кроме того, разрешается легкий завтрак: чай, яйцо, белый сухарик с маслом. Если больной страдает запорами, целесообразно подготовить его сифонными клизмами или приемом внутрь касторового масла (Ol. ricini 30g, peros),а не солевыми слабительными. Возможен вариант подготовки толстой кишки с помощью Фортранса. При подготовке к рентгенологическому исследованию толстого кишечника отменяют назначения спазмолитиков или прокинетиков, так как эти лекарства, действуя на мышечные элементы кишечной стенки, могут изменять рельеф слизистой. Контрастное вещество, делающее возможным визуализацию просвета пищеварительной трубки, обычно вводят в рентгеновском кабинете. При исследовании верхних отделов желудочно-кишечного тракта больному дают пить бариевую взвесь различной консистенции, разводя порошок бария соответствующим количеством воды, а при исследовании толстого кишечника ее вводят в клизме. Кроме того, существуют способы исследования, предусматривающие предварительный прием контрастных веществ внутрь. Так, иногда больному в отделении (нужно обязательно уточнить время дачи контрастного вещества) дают выпить бариевую взвесь (в каждом отдельном случае важно узнать, сколько граммов бария и в каком объеме воды надо развести), а на другой день в определенное время направляют его в рентгеновский кабинет: к этому времени бариевая взвесь должна заполнить исследуемые отделы кишечника. Так исследуют илеоцекальный угол кишечника или устанавливают место препятствия при кишечной непроходимости. Обычно после исследования врач – рентгенолог говорит больному, нужно ли ему прийти повторно в этот же день или завтра. В некоторых случаях больного предупреждают, чтобы он еще какой-то срок поголодал (например, при задержке эвакуации из желудка или двенадцатиперстной кишки) или воздержался от дефекации (при исследовании толстой кишки) и снова пришел в определенный час в рентгеновский кабинет. Иногда рентгенолог просит больного полежать в определенной позе (например, на правом боку). Как осуществляется подготовка больных к рентгенологическому исследованию желудка и тонкого кишечника?
Больные с нормальной функцией кишечника не требуют никакой специальной подготовки к рентгенологическому исследованию желудка.
|
||||||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 135; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.22.181.81 (0.083 с.) |