Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Раздел 1санитарно-эпидемический режим в медицинской организации. Профилактика инфекции, связанной с оказанием медицинской помощи (исмп)Стр 1 из 21Следующая ⇒
Тема: «Инфекционная безопасность И инфекционный контроль» (учебный модуль № 2) Для самостоятельной работы
г.Вологда 2020 г.
Оглавление Раздел 1 Санитарно-эпидемический режим в медицинской организации. Профилактика инфекции, связанной с оказанием медицинской помощи (ИСМП) ……………………………………………………….…………… ……3 1.1 Основные нормативные документы ………………………………………..3 1.2 Определение ИСМП, эпидемиология, возбудители, источники, механизмы передачи, факторы риска возникновения ИСМП………………...4 1.3 Стандартные меры профилактики ИСМП ………………………………..15 1.4 Эпидемиологический надзор в МО ……………………………………….18 1.5 Производственный контроль ……………………………………………...19 Раздел 2 Уборка в медицинском учреждении. Обработка изделий медицинского назначения..................................................................................20 2.1 Проведение генеральной и текущей уборки в медицинских учреждениях……………………………………………………………………..212.2Кожные антисептики. Правила обработки рук медицинского персонала и кожных покровов пациентов …………………………………………………..29 2.3 Обработка изделий медицинского назначения …………………………..32 2.3.1 Дезинфекция …………………………………………………………… 36 2.3.2 Предстерилизационная обработка ……………………………………..41 2.3.3 Стерилизация …………………………………………………………...43 2.4. Санитарно – эпидемиологические требования к обращению с медицинскими отходам …………………………………………………………47 Раздел 3 Профилактика ВИЧ –инфекций ………………………………….55 3.1 Механизм и факторы передачи…………………………………………….55 3.2Организация диспансерного наблюдения за больными ВИЧ-инфекцией………..……………………………………………………….63 3.3 Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции ………………………………………………………………….66 Раздел 4 Вирусные гепатиты 4.1 Вирусные гепатиты с фекально –оральным путем передачи. Источник инфекции, факторы и пути передачи. Профилактика. ………………………..71 4.2. Вирусные гепатиты с парентеральным путем передачи. Источник инфекции, факторы и пути передачи. Профилактика профессиональных заражений ……………………………………………………………………….. 73
4.3. Особенности работы с пациентами с вирусными гепатитами. Особенности ухода за пациентами с вирусными гепатитами ………………………………..76 Промежуточная аттестация…………………………………………………….79 Раздел 1Санитарно-эпидемический режим в медицинской организации. Профилактика инфекции, связанной с оказанием медицинской помощи (ИСМП) Стратегической задачей здравоохранения является обеспечение качества медицинской помощи и создание безопасной среды пребывания для пациентов и персонала в организациях, осуществляющих медицинскую деятельность. Санитарно-противоэпидемический режим отделения (СПЭР) СПЭР – комплекс мероприятий, осуществляемых в ЛПО с целью предупреждения ИСМП, для создания оптимальных гигиенических условий пребывания пациентов и скорейшего выздоровления. Основные элементы СПЭР: - Сведение к минимуму возможности заноса инфекции, своевременное выявление и изоляция заболевших, или подозрительных на инфекцию. - Исключение выноса инфекции за пределы МО. - Соблюдение режимов дезинфекции и стерилизации изделий медицинского назначения. - Соблюдение действующих нормативных документов. - Соблюдение асептики и антисептики при проведении лечебно-диагностических процедур. - Соблюдение требований к санитарному состоянию помещений МО (ремонты, уборки, проветривание, кварцевание, борьба с насекомыми). - Контроль за гигиеническим содержанием пациентов (смена белья, уход за кожей и слизистыми) - Контроль за посещением пациентов, за передачами, за хранением пищевых продуктов с целью недопущения токсикоинфекции. - Обеззараживание рук персонала, соблюдение техники безопасности при работе с биологическими объектами. - Контроль за состоянием здоровья персонала.
Основные нормативные документы. - Федеральный закон от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации». - Федеральный закон от 30.03.1999 № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения» (в ред. от 05.06.2012). - Федеральный закон от 17.09.1998 № 157-ФЗ «Об иммунопрофилактике инфекционных болезней». Цепочка инфекционного процесса
Возбудитель болезни Резервуар Способ передачи Пути передачи: 1) воздушно-капельный; 2) воздушно-пылевой 2) Фекально-оральный механизм передачи, при котором действует широкий круг факторов передачи (руки, пищевые продукты, вода, предметы бытовой обстановки, обихода). Пути передачи: 1) водный; 2) пищевой; 3) контактно-бытовой. 3)Трансмиссивный механизм передачи, при котором фактором передачи служат членистоногие (вши, клещи и др.). Гемотрансмиссивный механизм передачи ИСМП, где фактором передачи являются объекты, содержащие частицы крови в результате микротравм, порезов, кровоточащих десен и др. 4) Вертикальный (при внутриутробном заражении во время беременности). Артифициальный и естественный механизмы передачи инфекции в ЛПО нередко сочетаются. В. Восприимчивый организм. Восприимчивость к ИСМП гетерогенная и зависит от ряда причин: - возраст; - неполноценное питание; - неблагоприятная окружающая среда; - нарушение иммунного статуса; - наличие хронических заболеваний; - обширность травматических повреждений, высокая степень ожогов и отморожений; - химио- и лучевая терапия; - изменение нормальной микрофлоры кишечника (длительный прием антибиотиков, стероидных гормонов); - низкая гигиеническая культура населения. Развитие инфекционного процесса (сложного процесса взаимодействия возбудителя макроорганизма при определенных условиях внешней и внутренней среды) зависит от следующих причин: - Восприимчивости человека – способности человека реагировать на внедрение в организм определенного возбудителя инфекции путем развития заболевания или носительства; - Инвазивности возбудителей инфекции– способности микроорганизмов проникать в органы и ткани макроорганизма и распространяться в них; - Дозы возбудителя – количества проникших микроорганизмов; - Патогенности – способности микроорганизма в естественных условиях вызывать инфекционное заболевание; - Вирулентности – степени патогенности данного микроорганизма при стандартных условиях естественного или искусственного заражения. Классификация ИСМП По месту возникновения: 1. заболевания, возникающие при оказании медицинской помощи пациентам в условиях стационара; 2. заболевания, возникающие при оказании медицинской помощи пациентам в амбулаторно-поликлинических учреждениях; 3.инфекции, возникающие у медицинского персонала. По виду возбудителя: 1. инфекции, вызванные облигатно-патогенными возбудителями (традиционные, классические инфекционные заболевания); 2. инфекции, вызванные условно-патогенными микроорганизмами (гнойно-септические или гнойно-воспалительные инфекции). Примеры острых предметов, использование которых сопряжено с высоким риском травматизации медицинских работников: Инструменты с полой иглой: - Медицинский шприц - Игла-«бабочка» - Внутривенный катетер - Иглы для забора крови и биологических жидкостей - Иглы для аспирации - Инъекционные иглы Иные предметы: - Стеклянные колбы - Лезвие скальпеля - Хирургические сшивающие иглы - Ретракторы - Острые части электрохирургических аппаратов
Причины роста ИСМП Создание новых крупных больничных комплексов со своеобразной экологией: ➢ замкнутость окружающей среды (палаты и лечебно-диагностические кабинеты), с одной стороны, а с другой – увеличение количества дневных стационаров ➢ повышение оборота койки в связи с внедрением новых медицинских технологий, с одной стороны, а с другой – большая концентрация ослабленных лиц на ограниченных территориях (в палате). Формирование мощного искусственного (артифициального) механизма передачи возбудителей инфекций, связанного с инвазивными вмешательствами и увеличением диагностических кабинетов, посещаемых пациентами различных отделений. ➢ Поступление в стационар пациентов из других регионов с малоизученными и нераспознанными инфекционными заболеваниями (например, такие экзотические инфекции, передающиеся через кровь, как геморрагические лихорадки Ласса, Марбург, Эбола) ➢ Широкое применение антибиотиков и химиопрепаратов, способствующих появлению лекарственно устойчивых микроорганизмов, а также изменяющих биоценозов слизистых оболочек и кожных покров медперсонала и открывающих «входные ворота» для грибов и других микроорганизмов. ➢ Ухудшение эпидобстановки среди населения в стране: рост заболеваемости ВИЧинфекцией, сифилисом, туберкулезом, вирусными гепатитами В, С. ➢ Увеличение контингента риска (пожилых людей, новорожденных с несовершенным иммунитетом). ➢ Снижение защитных сил организма у населения в целом в связи с ухудшением экологии. ➢ Широкое использование новых диагностических приборов, требующих специальных методов стерилизации. ➢ Большая физическая и эмоциональная нагрузка медицинского персонала, приводящая к несвоевременности проведения профилактических мероприятий. Возбудители ИСМП В большинстве случаев микроорганизмы-оппортунисты: условно-патогенные микроорганизмы, вызывающие инфекционный процесс на фоне иммунодефицитного состояния макроорганизма. Применительно к микроорганизмам – возбудителям ИСМП – часто относят термин «госпитальный штамм». При этом имеют в виду культуры микроорганизмов, вызвавшие в медицинской организации эпидемический процесс, а также отличающиеся рядом характерных признаков: - высокая вирулентность, - резистентность к антибиотикам, - резистентность к дезинфектантам, - устойчивость к ультрафиолетовому облучению,
- множественная лекарственная резистентность.
С каждым годом число возбудителей ИСМП увеличивается преимущественно за счет условно-патогенных микроорганизмов. На современном этапе ведущую роль играют стафилококки (до 60% всех случаев ИСМП), грамотрицательная микрофлора, респираторные вирусы и грибы рода Candida, представленные наиболее вирулентными госпитальными штаммами (штамм - это чистая одновидовая культура микроорганизмов, выделенная из определенного источника и обладающая специфическими физиологическими и биохимическими признаками). Свойства микроорганизмов: Токсигенность - способность к выработке и выделению различных токсинов (экзо- и эндотоксинов). Вирулентность - степень, мера патогенности, индивидуально присущая конкретному штамму патогенного возбудителя. Инвазивность (агрессивность) - способность к проникновению в ткани и органы макроорганизма и распространению в них. Патогенность (болезнетворность) - видовой признак микроорганизма, закрепленный генетически и характеризующий способность вызывать заболевание. Главными факторами, определяющими патогенность, являются вирулентность, токсигенность и инвазивность. Непатогенные - микроорганизмы, никогда не вызывающие инфекционного процесса. Условно-патогенные - микроорганизмы, вызывающие развитие инфекционного процесса только при определенных условиях. Патогенные - возбудители, вызывающие развитие инфекционного процесса.
К инфекции
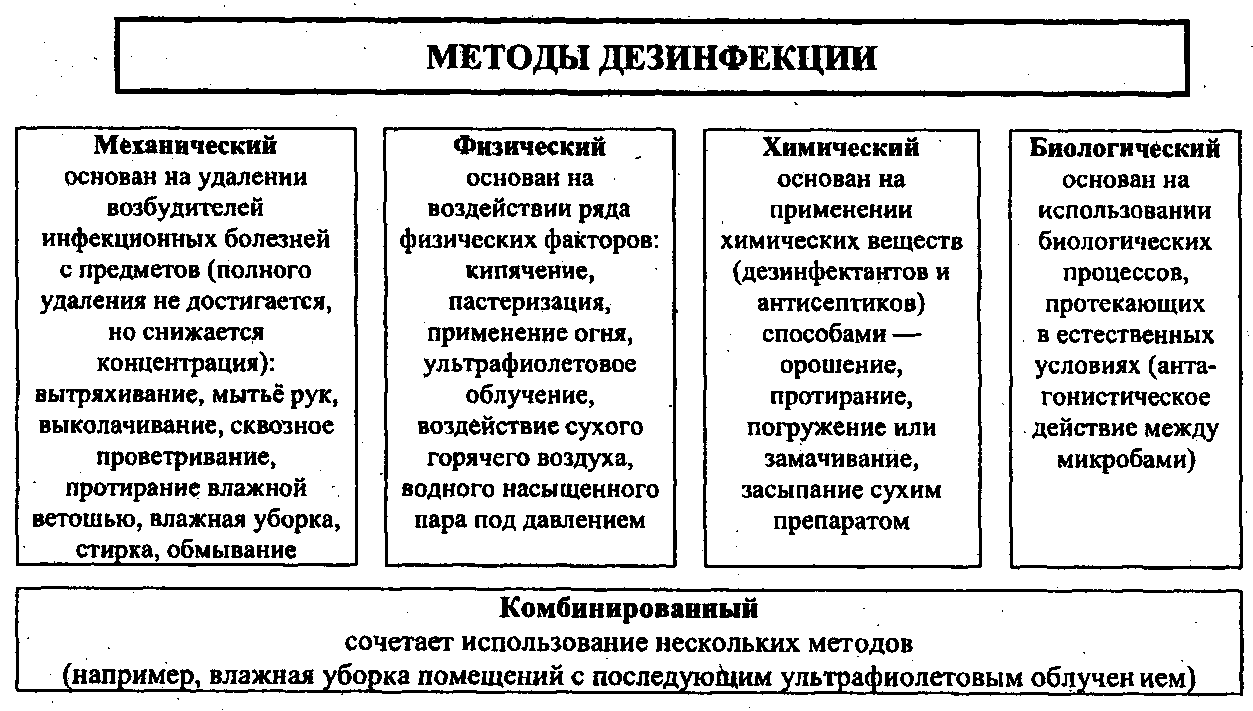
Расследование вспышек ИСМП Расследование вспышки включает следующие этапы: •предположение о вспышке, ее подтверждение с определением стандартного случая и выявление группы случаев ИСМП; •определение путей распространения инфекции и принятие мер для предотвращения дальнейшего распространения; •анализ, отчет с информированием медицинских работников, принятие долгосрочных мер по предотвращению возникновений инфекций, предполагаемые случаи в соответствии со стандартным определением и подсчитать их. Если нет официально утвержденного стандартного определения случая инфекции, сформулировать его на основе МКБ-10 в соответствии с клиническими и лабораторные данными. Производственный контроль Производственный контроль в ЛПУ – это комплекс мероприятий, направленных на выявление степени соблюдения санитарных правил и норм при оказании услуг, выполнении различных работ, транспортировке продукции, ее хранении и реализации. Причем он обязателен для каждого лечебно-профилактического учреждения, вне зависимости от формы его собственности. ЦЕЛЬ производственного контроля в ЛПУ - обеспечение безопасных условий осуществления лечебно-диагностического процесса для пациентов и медицинского персонала. Методы дезинфекции Различают механический, физический, химический и комбинированный методы дезинфекции.
СМС • Астра, Прогресс, Лотос, Айна, Маричка Исходная температура МК – 500С, В процессе очистки температура неподдерживается. Партия загружается на 15 минут. В течение суток используется до 6 раз, если цвет раствора не изменился в розовый. МК с «Биолотом» • СМС «Биолот» - 5 гр + вода до 1 литра (995 мл) • Исходная температура МК – 400С, • В процессе очистки температура неподдерживается. • Партия загружается на 15 минут. • МК используется однократно Этапы ПО 1. Замачивание в моющем комплексе на 15 минут 2. Ершевание в МК при помощи ватно-марлевых тампонов или ершей (каждое изделие не менее 0,5 минуты) 3. Ополаскивание под проточной водой при применении: - СМС «Биолот» - не менее 3 минут - «Прогресс» - не менее 5 минут - «Лотос», «Астра», «Айна», «Маричка» - не менее 10 минут 4. Обессоливание дистиллированной водой – двухкратное погружение 5. Сушка горячим воздухом при t – 850С в сухожаровом шкафу до полного исчезновения влаги. 2.3.3 Стерилизация – полное уничтожения микроорганизмов и их спор путем воздействия как физических факторов, так и химических препаратов. Стерилизация проводится после дезинфекции, предстерилизационной очистки изделий медицинского назначения. Стерилизация является важнейшим звеном, последним барьером профилактики ИСМП в ЛПУ. Она защищает пациента от любой инфекции. Стерилизации подвергаются все изделия, соприкасающиеся с раневой поверхностью, контактирующие с кровью или инъекционными препаратами, и отдельные виды медицинских инструментов, которые в процессе эксплуатации соприкасаются со слизистыми оболочками и могут вызвать их повреждения. Воздушный метод Проводится в воздушном стерилизаторе (сухожаровой шкаф) сухим горячим воздухом. Такой метод рекомендуется для стерилизации любых ИМН из металла, стекла, силикона, резины. В стерилизационной камере создается однородная рабочая температура от 160 до 180 С, благодаря принудительной циркуляции воздуха и автоматическому поддержанию температуры. Режимы: 1-й режим (основной) – температура 180 С, время 60 минут. Предназначен для стерилизации изделий из стекла, изделий из металла: хирургические, стоматологические, гинекологические инструменты, в том числе из коррозийных металлов. Условия проведения стерилизации: изделия стерилизуются без упаковки на сетках или упакованными в бумагу упаковочную, соответствующую требованиям действующего Отраслевого стандарта, а также в разрешенные зарубежные упаковочные материалы. Химический метод Перекись водорода обладает выраженным обеззараживающим свойством. Для стерилизации используется 6% раствор перекиси водорода – экспозиция 180 минут, температура 50 С; при полном погружении для стерилизации изделий из полимеров, резины, стекла, и коррозийно-нестойких металлов экспозиция 360 минут при температуре 18 С. При окончании срока экспозиции изделия промывают двукратно стерильной водой и переносят в стерильные контейнеры и плотно закрывают (срок стерильности – 3 суток) или выкладывают на стерильный инструментальный стол для использования. «Дезоксон-1» - бесцветная жидкость с характерным запахом уксусной кислоты, хорошо растворима в воде, спирте. Для стерилизации используются рабочие растворы 1%, для чего разводят 200 мл препарата в 800 мл водопроводной воды. Используется только один раз. Условия проведения стерилизации: при полном погружении на время стерилизационной выдержки 45 минут при температуре 18 С. Затем стерильные изделия промывают в стерильной воде, погружая на 5 минут, с троекратной сменой воды, а затем помещают в стерилизационную коробку на стерильную простыню. Срок – 3 суток. Газовый метод Стерилизация производится в стационарном газовом стерилизаторе. ОСТ рекомендует выполнять газовую стерилизацию ряда медицинских изделий окисью этилена или смесью ОБ. Стерилизации подвергают оптику, кардиостимуляторы, изделия из полимерных материалов, резины, стекла, металла, пластмассовых частей различных аппаратов. Изделия однократного применения, предназначенные для осуществления таких манипуляций, выпускаются в стерильном виде предприятиями-изготовителями. Их повторное использование запрещается. При стерилизации растворами химических средств все манипуляции проводят, строго соблюдая правила асептики; используют стерильные емкости для стерилизации и отмывания изделий стерильной питьевой водой от остатков средства. Изделия промывают согласно рекомендациям, изложенным в инструкции по применению конкретного средства. Газовым методом стерилизуют изделия из различных, в том числе термолабильных, материалов, используя в качестве стерилизующих средств окись этилена, формальдегид, озон. Перед стерилизацией газовым методом с изделий после предстерилизационной очистки удаляют видимую влагу. Стерилизацию осуществляют в соответствии с режимами применения средств для стерилизации конкретных групп изделий, а также согласно инструкциям по эксплуатации стерилизаторов, разрешенных к применению. Плазменным методом, используя стерилизующие средства на основе перекиси водорода в плазменных стерилизаторах, стерилизуют хирургические, эндоскопические инструменты, эндоскопы, оптические устройства и приспособления, волоконные световодные кабели, зонды и датчики, электропроводные шнуры и кабели и другие изделия из металлов, латекса, пластмасс, стекла и кремния. В стоматологических медицинских организациях (кабинетах) допускается применять гласперленовые стерилизаторы, в которых стерилизуют боры различного вида и другие мелкие инструменты при полном погружении их в среду нагретых стеклянных шариков. Не рекомендуется использовать данный метод для стерилизации рабочих частей более крупных стоматологических инструментов, которые невозможно полностью погрузить в среду нагретых стеклянных шариков. Инфракрасным методом стерилизуют стоматологические и некоторые другие инструменты из металлов. При паровом, воздушном, газовом и плазменном методах изделия стерилизуют в упакованном виде, используя бумажные, комбинированные и пластиковые стерилизационные упаковочные материалы, а также пергамент и бязь (в зависимости от метода стерилизации), разрешенные для этой цели в установленном порядке. Упаковочные материалы используют однократно. При паровом методе, кроме того, используют стерилизационные коробки с фильтрами. При воздушном и инфракрасном методах допускается стерилизация инструментов в неупакованном виде (в открытых лотках), после чего их сразу используют по назначению. Хранение изделий, простерилизованных в упакованном виде, осуществляют в шкафах, рабочих столах. Сроки хранения указываются на упаковке и определяются видом упаковочного материала согласно инструкции по его применению. Стерилизация изделий в неупакованном виде допускается только при децентрализованной системе обработки в следующих случаях: - при стерилизации изделий медицинского назначения растворами химических средств; - при стерилизации металлических инструментов термическими методами (гласперленовый, инфракрасный, воздушный, паровой) в портативных стерилизаторах. Все изделия, простерилизованные в неупакованном виде, целесообразно сразу использовать по назначению. Запрещается перенос их из кабинета в кабинет. При необходимости инструменты, простерилизованные в неупакованном виде одним из термических методов, после окончания стерилизации допускается хранить в разрешенных к применению в установленном порядке бактерицидных (оснащенных ультрафиолетовыми лампами) камерах в течение срока, указанного в руководстве по эксплуатации оборудования, а в случае отсутствия таких камер - на стерильном столе не более 6 часов. Изделия медицинского назначения, простерилизованные в стерилизационных коробках, допускается извлекать для использования из стерилизационных коробок не более чем в течение 6 часов после их вскрытия. Бактерицидные камеры, оснащенные ультрафиолетовыми лампами, допускается применять только с целью хранения инструментов для снижения риска их вторичной контаминации микроорганизмами в соответствии с инструкцией по эксплуатации. Категорически запрещается применять такое оборудование с целью дезинфекции или стерилизации изделий. При стерилизации изделий в неупакованном виде воздушным методом не допускается хранение простерилизованных изделий в воздушном стерилизаторе и их использование на следующий день после стерилизации. При стерилизации химическим методом с применением растворов химических средств отмытые стерильной водой простерилизованные изделия используют сразу по назначению или помещают на хранение в стерильную стерилизационную коробку с фильтром, выложенную стерильной простыней, на срок не более 3 суток. Все манипуляции по накрытию стерильного стола проводят в стерильном халате, маске и перчатках с использованием стерильных простыней. Обязательно делают отметку о дате и времени накрытия стерильного стола. Стерильный стол накрывают на 6 часов. Не использованные в течение этого срока материалы и инструменты со стерильного стола направляют на повторную стерилизацию. Не допускается использование простерилизованных изделий медицинского назначения с истекшим сроком хранения после стерилизации. Учет стерилизации изделий медицинского назначения ведут в журнале по учетной статистической форме. Контроль стерилизации включает контроль работы стерилизаторов, проверку значений параметров режимов стерилизации и оценку ее эффективности. Контроль работы стерилизаторов проводят в соответствии с действующими документами: физическим (с использованием контрольно-измерительных приборов), химическим (с использованием химических индикаторов) и бактериологическим (с использованием биологических индикаторов) методами. Параметры режимов стерилизации контролируют физическим и химическим методами. Эффективность стерилизации оценивают на основании результатов бактериологических исследований при контроле стерильности изделий медицинского назначения. Стерилизаторы подлежат бактериологическому контролю после их установки (ремонта), а также в ходе эксплуатации не реже двух раз в год в порядке производственного контроля. Техническое обслуживание, гарантийный и текущий ремонт стерилизаторов осуществляют специалисты сервисных служб. Контроль качества дезинфекции, предстерилизационной очистки и стерилизации изделий медицинского назначения проводят ответственные лица в рамках производственного контроля, а также органы, уполномоченные осуществлять государственный санитарно-эпидемиологический надзор.
2.4 Санитарно – эпидемиологические требования к Больными ВИЧ-инфекцией Целью диспансерного наблюдения за ВИЧ-инфицированными пациентами и их лечения является увеличение продолжительности и сохранение качества их жизни, а также снижение вероятности передачи от них ВИЧ-инфекции. Основными задачами являются формирование и поддержание высокого уровня приверженности диспансерному наблюдению и лечению, своевременное выявление у них показаний к назначению противоретровирусной терапии, химиопрофилактике и лечению вторичных заболеваний, обеспечение оказания им своевременной медицинской помощи, в том числе психологической поддержки и лечению сопутствующих заболеваний. ВИЧ-инфицированные лица подлежат приглашению на первичное и периодические обследования, но при этом не должно нарушаться их право на отказ от обследования и лечения, а равно и право наблюдаться в медицинском учреждении по собственному выбору, выраженному в письменной форме. Лица с установленным диагнозом ВИЧ-инфекции должны быть взяты на диспансерное наблюдение по поводу ВИЧ-инфекции. Диспансерное наблюдение осуществляет ЛПО, уполномоченное распорядительным актом органа управления здравоохранением субъекта Российской Федерации. По каждому случаю ВИЧ-инфекции (в том числе при выявлении положительного результата лабораторного исследования на ВИЧ-инфекцию секционного материала) проводится эпидемиологическое расследование специалистами центра СПИД и, при необходимости, специалистами органов, осуществляющих государственный эпидемиологический надзор. На основании результатов эпидемиологического расследования дается заключение о причинах заболевания, источниках инфекции, ведущих путях и факторах передачи ВИЧ-инфекции, обусловивших возникновение заболеваний. С учетом этого заключения разрабатывается и реализуется комплекс профилактических и противоэпидемических мероприятий, включающих обучение инфицированных ВИЧ и контактных лиц, назначение средств специфической и неспецифической профилактики. Все сведения заносятся в карту эпидемиологического наблюдения за очагом. При подозрении на инфицирование ВИЧ при оказании медицинской помощи эпидемиологическое расследование проводится специалистами органов, осуществляющих государственный эпидемиологический надзор, совместно со специалистами Центров СПИД и/или специалистами ФБУН, на базе которых функционируют федеральный и окружные центры по профилактике и борьбе со СПИД, ФКУ Республиканская клиническая инфекционная больница (г.Санкт-Петербург), с привлечением необходимых экспертов. Генотипирование и филогенетический анализ нуклеотидных последовательностей необходимо использовать в качестве дополнительного инструмента при проведении эпидемиологического расследования случаев ВИЧ-инфекции, предположительно связанных с оказанием медицинской помощи или других сложных случаев. Филогенетический анализ применяется с целью обеспечения дополнительной доказательной базы при определении связанности лиц - участников цепи передачи ВИЧ-инфекции. По каждому случаю инфицирования при оказании медицинской помощи осуществляется комплекс профилактических и противоэпидемических мероприятий по локализации очага и недопущению дальнейшего распространения инфекции, составляется Акт эпидемиологического расследования. Эпидемиологическое расследование в отношении половых партнеров и партнеров по употреблению наркотиков проводится методом "оповещения партнеров" (в случае обнаружения ВИЧ-инфицированного лица проводится идентификация контактных лиц, с ними проводится индивидуальное консультирование по вопросам профилактики ВИЧ-инфекции). Инфицированному ВИЧ предоставляется возможность либо самостоятельно сообщить партнерам о риске заражения ВИЧ и пригласить на консультирование в центр СПИД, либо предоставить специалисту контактную информацию о партнерах (обычно имя и телефон партнера) для приглашения на консультирование. Специалист должен неукоснительно следовать принципу анонимности информации и гарантировать первому и всем последующим участникам оповещения полную конфиденциальность. Диспансерное наблюдение за детьми осуществляет врач-педиатр Центра СПИД совместно с врачом-педиатром ЛПО. Во время приема врач, а также медицинский психолог, специалист по социальной работе (социальный работник) или специально подготовленный медицинский работник со средним медицинским образованием проводит психологическую адаптацию пациента, оценку и формирование приверженности, определяет полноту обследования и лечения, оценивает и формирует приверженность к терапии. Консультирование по вопросам ВИЧ-инфекции проводят при каждом обследовании больного ВИЧ-инфекцией в рамках диспансерного наблюдения за ним. При наблюдении ВИЧ-инфицированных детей проводят консультирование лиц, осуществляющих уход за ребенком, и лиц, несущих юридическую ответственность за ребенка. Консультирование ребенка по вопросам ВИЧ-инфекции проводится в соответствии с возрастными особенностями. При диспансерном наблюдении проводят консультирование, плановые обследования до назначения антиретровирусной терапии, и при проведении антиретровирусной терапии, согласно существующим стандартам, рекомендациям и протоколам. Необходимо обеспечить регулярное обследование инфицированных ВИЧ на туберкулез (не реже 1 раза в 6 месяцев) и оппортунистические инфекции, а также проведение профилактики туберкулеза и пневмоцистной пневмонии нуждающимся в соответствии с требованиями нормативных документов. Лечение больных ВИЧ-инфекцией проводится на добровольной основе и включает в себя следующие направления: психосоциальная адаптация пациента, антиретровирусная терапия, химиопрофилактика вторичных заболеваний, лечение вторичных и сопутствующих заболеваний. Антиретровирусная терапия является этиотропной терапией ВИЧ-инфекции, проводится пожизненно. Ее назначение и контроль эффективности и безопасности осуществляется Центром по профилактике и борьбе со СПИД субъекта Российской Федерации. Эту функцию могут осуществлять ФГУН, на базе которых функционируют федеральный и окружные центры по профилактике и борьбе со СПИД; ФГУ Республиканская клиническая инфекционная больница (г.Санкт-Петербург), а также ЛПО под методическим руководством Центра СПИД. Для оценки эффективности и безопасности АРТ в рамках диспансерного наблюдения проводятся регулярные исследования вирусной нагрузки, уровня CD4 лимфоцитов, клинические и биохимические исследования крови, инструментальные и клинические исследования. Основным критерием эффективности АРТ является снижение вирусной нагрузки до неопределяемого уровня. Эффективная (с достижением неопределяемого уровня вирусной нагрузки) антиретровирусная терапия является в том числе и профилактической мерой, снижающей опасность пациента как источника инфекции. При выявлении инфицированных ВИЧ, находящихся на стационарном лечении, следует обеспечить проведение им консультации врача-инфекциониста Центра СПИД, лабораторных исследований, необходимых для уточнения стадии заболевания и решения вопроса о назначении антиретровирусной терапии. С целью повышения эффективности диспансерного наблюдения и формирования приверженности к антиретровирусной терапии должен использоваться мультипрофессиональный подход с привлечением лечащего врача, медицинской сестры, узких медицинских специалистов, психологов, социальных работников, подготовленных консультантов из числа ВИЧ-инфицированных. Формирование приверженности пациентов диспансерному наблюдению осуществляется на основе технологии консультирования в рамках пациент-центрированного подхода.
А) Мероприятия, проводимые в отношении источника ВИЧ-инфекции
|
|||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2020-12-19; просмотров: 182; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.222.119.148 (0.12 с.) |