
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Курс повышения квалификации врачейСодержание книги
Поиск на нашем сайте
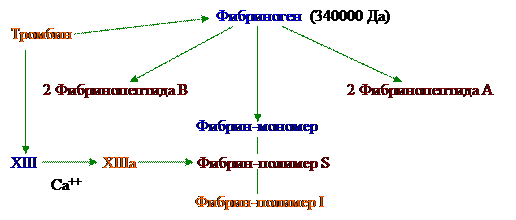
Курс повышения квалификации врачей “Клиническая лабораторная диагностика и принципы лечения геморрагических диатезов, анемий и лейкозов” Сроки: 15.11-15.12.2003-2005 г. Реферат Вдовин В.М. Сокращения GP гликопротеин; PAI ингибитор активатора плазминогена; PDGF тромбоцитарный фактор роста; PF4 4-й пластинчатый фактор (антигепариновый фактор); PGI2 простагландин I2 (простациклин); PIVKA витамин K-зависимые факторы свертывания крови; t-PA тканевый активатор плазминогена; TF тканевый фактор; TXA2 тромбоксан A2; АПТВ активированное парциальное тромбопластиновое время свертывания; АФС антифосфолипидный синдром; ВА волчаночный антикоагулянт; ГГЦ гипергомоцистеинемия; МНО международное нормализованное отношение; НАК непрямые антикоагулянты; ОК оральные контрацептивы; ПВ протромбиновое время свертывания; ПДФ продукты деградации фибрина; ПрС протеин С; ПрS протеин S; СЗП свежезамороженная плазма; СКВ системная красная волчанка; Количественные изменения тромбоцитов. I. Тромбоцитоз. Нормальное содержание тромбоцитов в плазме крови составляет 150-350*109/л. а) кратковременное повышение: при всех стрессах (операции, травмы, шоки); б) длительное: - миелодиспластические синдромы (повышение продукции тромбоцитов в костном мозге); - мегакариоцитарные лейкозы. Серьезное значение приобретает увеличение тромбоцитов свыше 600*109/л. Может быть в течение ряда лет быть изолированное увеличение количества тромбоцитов с последующем переходом в полицитемию, эритромиелоз, миелолейкоз. Если количество приближается к 1 млн., то необходимо назначение цитостатиков. Они почти всегда сопровождают эритремии (>5*1012/л.), высокий Ht и Hb, ускоренное СОЭ и, как следствие, сгущение крови. Это создает наклонность к тромбозам в венах и артериолах. Назначается аспирин, цитостатики (миелосан), антиагреганты. Если количество тромбоцитов превышает более 2 млн., то появляется наклонность к кровоточивости. Аспирин и анитиагреганы отменяются и назначается гемостатическая терапия плюс медикаментозное лечение лейкозов (гидроксиуреа, a 2 -интерферон). II. Тромбоцитопении. Гипопродукционные и метапластические. а) Гипопластические: - первичные; - вторичные (химичесеие, метаболические при апластических анемиях (снижение эритроцитов и лейкоцитов, т.е. панцитопения), лучевые). б) Метапластические: (метастазы рака, лейкозы, миелолейкозы). - Миелофиброз; - В12 дефицитная анемия; - Алкогольные; - Рак простаты, надпочечников, почек; - Мегалобластные (В12 дефицитная анемия) - Мегакариоцитарные, атромбопоэтические. Лечение заключается в лечении рака и лейкоза, а не самой тромбоцитопении. Иммунные формы. а) Острые (начало внутриутробное). - Трансиммунные. At вырабатываются против собственных тромбоцитов. Пример болезнь Верльгофа. При наличии болезни у матери будет болеть и ребенок (клиника в виде кишечной кровоточивости, кефалогематомы и т.д.); - Гетероиммунные. (вирусные, лекарственные); - Посттрансфузионные; - Лекарственные (гепариновые (на 5-7 сутки лечения) и т.д.). При тромботической тромбоцитопении необходимо отменять гепарин и переходить на клексан. б) Хронические. - Идиопатическая тромбоцитоперическая пурпура (ИТП); - Симптоматические: § Комплиментарные (Маркиафа-Микелли); § При СКВ. При любой трансиммунной тромбоцитопении помогает синтетический рекомбинантный VII фактор новосевен (хотя весьма дорог), Е-АКК, причем она обладает еще и антииммунным действием (5% раствор, в чайной ложке содержится 1 грамм – в сутки 12 грамм). При гетероиммунных неполные At у детей имеются и до тех пор, пока они не соединятся с гаптеном. Гаптен делает их полными At, что приводит к тромбоцитопении. Это м.б. вирус, особенно после прививок. Могут проходить самостоятельно в течение 1-1,5 мес., т.к. гаптен уходит. Поэтому у детей чаще острые и следовательно не требуют лечения (назначения гормонов - преднизолона). Если больной кровит необходим новосевен, Е-АКК, по жизненным показаниям (кровотечение в мозг) тромбоцитарная масса. Трансфузионные тромбоцитопении возникают при гемолитической желтухе (при переливании крови). Сейчас кровь не переливают, т.к. можно заразить вирусами, а они сами гаптены. Непрямой билирубин очень токсичен для головного мозга (дисконьюгационные желтухи). Они очень хорошо лечатся обыкновенным зеленым светом (длина волны 504 нм). Простая лампа с зеленым светофильтром. Желтуха купируется за 1-2 дня. У детей 70% всех тромбоцитопений изо- и гетероиммунные. Если тромбоцитов более 40-50*109/л, то кровоточивость возникает не от них. Угроза возникает при снижении более 20*109/л, особенно при 10*109/л. У взрослых 90% это ИТП. Она длительная, имеются только антитромбоцитарные At и более ничего: селезенка нормальных размеров, хотя At вырабатываются в ней, суставного синдрома нет. ИТП нуждается в лечении: 1. Начало с преднизолона. У 70% больных он повышает количество тромбоцитов. Можно использовать пульс-терапию. Если лечат тем, что производит сам организм, то он переходит на еждевение и перестает вырабатывать глюкокортикоиды – в итоге атрофия надпочечников. При употреблении HCI и пепсина происходит атрофия слизистой желудка. При переливании крови при анемиях приводит к угнетению красного ростка. При отсутствии эффекта от преднизолона подключают второй этап. 2. Спленэктомия. В 70% случаев эффект наступает сразу, в дальнейшем м.б. снижение количества тромбоцитов. Если количество тромбоцитов не увеличилось, то гемостатический эффект все равно хороший. При оперативном вмешательстве необходимо помнить, что м.б. дополнительная селезенка (1-2 штуки). После операции количество гормонов необходимо увеличить, т.к. это все же стресс. Снижать по 1/2 таблетки каждые 3-4 дня. Чем выше кровоизлияния, тем опаснее. Если уже на лице, то вероятно кровотечения в сетчатку глаза, в/мозговые кровоизлияния. Переливать тромбоциты необходимо только по жизненным показаниям, перед операцией, т.к. это дополнительная иммунизация и титр At увеличится. Временно помогает октагам (g-глобулин). Он замещает место At на тромбоцитах. На 1 неделю лечения около 90 тыс. рублей. Е-АКК обладает а/иммунным действием снижая содержание антитромбоцитарных At. Любые виды аллергии могут вызвать тромбоцитопению. М. б. аллергия на свою плазму, эритроциты, лейкоциты, эритроциты. При васкулитах, СКВ тромбоцитов не мало (60-90*109/л), но на фоне эритемы возникают кровотечения. При СКВ, АФЛ Sd лечить основное заболевание. Формы потребления. а) ДВС-Sd. В тромбики в микрососудах уходят тромбоциты. Может возникнуть кровотечение при концентрации тромбоцитов 100-120*109/л, т.к. в тромбы уходят самые хорошие тромбоциты. В конечной фазе ДВС-Sd переливают тромбоцитарную массу. б) Гемангиомы (губчатые, гигантские – болезнь Казабах-Мерита). В них все время оседают тромбоциты. Лечение хирургическое – удаление или облучение. в) Кровотечения из язв желудка, которые очень сильно кровоточат. Формы депонирования. а) Спленомегалия. б) Гепатолиенальный Sd. в) Портальная гипертензия, много тромбоцитов депонируются в v. porte. г) Гипотермия – в сосудах оседают тромбоциты, что приводит к некрозам. Итог: - у взрослых хронические аутоиммунные тромбоцитопении; - у детей острые гаптеновые тромбоцитопении. Тромбоцитопатии. I. Врожденные. II. Наведенные. Чаще лекарственные (а/склеротические препараты, аспирин, НПВС). Формы. 1. Связаны с мембранными аномалиями рецепторов IB, IIB IIIA – со всеми стимуляторами агрегации (АДФ, адреналин, тромбин, ристомицин). а). Классический пример: тромбастения Глянцмана – нарушаются все виды агрегации, кроме ристомициновой, т.к. она опосредована ч/з IB рецепторы. Такую гипоагрегацию нельзя преодолеть увеличением дозы агонистов (АДФ, адреналина, тромбина). Это наследственный дефект. Особо значим у женщин во время месячных кровотечений – они весьма обильные. Плюс у женщин в связи с особенностью гормонального фона большая ломкость капиляров. Необходимо проводить обследование всех кровных родственников. б). Эссенциальная атромбия. Патология похожа на болезнь Глянцмана, но при увеличении дозы тромбина агрегация восстанавливается. в). Аномалия Бернара-Сулье. Гигантские тромбоциты (2-3 мкм) приближаются по размерам к лейкоцитам и более. г). Аномалия Мейхейлина. Гигантские тромбоциты, но нарушена лишь АДФ агрегация. 2. Болезни недостаточности пула хранения. а) Дефицит плотных гранул (безбелковых). б) Дефицит a гранул (белковых). в) Смешанная форма. Дефицит плотных гранул часто сочетается с патологией пигмента – частичный или полный альбинизм (болезнь Хержманского-Пудлака – дефицит плотных гранул + альбинизм + плохой иммунитет, что выражается в нарушении агрегации без второй волны). Часто протекают с соединительно-тканными дисплазиями. ТАР-синдром (Trombocitopatia absens radii) – нет лучевых костей врожденно + умеренная тромбоцитопения + нет плотных гранул. Часто нет или снижена концентрация Х и VII факторов. В данном случае имеется качественный и количественный дефекты. Дефицит a гранул. В эту группу входят такие заболевания как синдром серых тромбоцитов, аспириноподобный синдром. При смешанной форме тромбоциты теряют зернистость и становятся пустыми. 3. Нарушение реакции высвобождения гранул и их компонентов. 4. Смешанные тромбоцитарные нарушения. Аномалия Вискотта-Олдрича (микротромбоциты + плохой иммунитет). 5. Недостаток фактора ф. Вилебранда и ристомициновой агрегации (ристомицин связывается с фактором ф. Вилибранда). 6. Дисфункции плазменного генеза. Sd вязких тромбоцитов – агрегация повышена и как следствие наклонность к тромбозам. Свертывающая система крови Это цепная многоэтапная ферментативная реакция. Начнем рассмотрение с конечных этапов свертывания. В кровотоке образуется фермент тромбин из его неактивного предшественника протромбина. Под его действием фибриноген превращается в фибрин – основу фибринового тромба. Фибриноген Iф субстратный белок (150-350 мг%). Патология фибриногена: - гипофибриногенемия; - врожденная афибриногенемия (очень редко); - гиперфибриногенемия. Наблюдается при всех воспалительных заболеваниях, при neo, + еще наблюдается увеличение содержания СРБ, цитокины ФНО-a. В кровотоке в минимальных количествах всегда присутствует тромбин. В начале от молекулы фибриногена (глобулярного белка) отщепляется фибринопептид А. Фибрин-мономер имеет 4 свободные связи и молекула вытягивается. Свободные связи соединяются друг с другом, что приводит к постепенной полимеризации фибрина: фибрин-димер, тример, тетрамер, фибрин-олигомер (растворимые (в 5М мочевине) комплексы (РФМК)), фибрин solubile.
Тромбин отщепляет пептиды А и В. Если в кровотоке много пептидов А, значит тромбинемия и активно идет протеолиз. Метод оценки фибринопептидов А – иммуноферментный. Метод определения РФМК – показатель эндогенной тромбинемии, активного расщепления фибриногена (эффективный контроль при лечении тромбозов – в динамике необходимо смотреть снижение уровня РФМК). Пока не ликвидировали тромбинемию, необходимо назначать антикоагулянты. Уровень РФМК определяют с помощью орто-фенантролина – это химическое вещество, которое обеспечивает выпадение фибрин-мономеров в осадок в виде паракоагулятов (не истинное свертывание плазмы). XIIIа (плазменная трансаминаза, фибрин-стабилизирующий фактор) делает доплнительную сшивку между мономерами и после этого фибрин не растворяется в мочевине.
   
Поднимемся повыше. Протромбиназный комплекс:
Погрешность в гематологических методиках часто связана с плохим рабочим раствором СаСl, т.к. он гигроскопичен и натягивает на себя воду и другие летучие соединения из окружающего воздуха. “Факторы свертывания” I Фибриноген (340000 Да) II Протромбин (72000 Да) III Тканевый тромбопластин (тканевый фактор) (44000 Да) IV Са++ V АС глобулин VI Проконвертин VII Конвертин VIII Антигемофильный глобулин АГГ-VIII (285000 Да) IX Фактор Кристмаса АГГ-IX (55000 Да) X Фактор Стюарта-Прауэра (58000 Да) XI Плазменный предшественник тромбопластина (160000 Да) XII Фактор Хагемана XIII Фибрин стабилизирующий фактор (фибриназа) (32000 Да) Процесс гемостаза похож на “камнепад” – каждый активный фактор способен активировать несколько десятков последующих (1 молекула Xа переводит 34 молекулы II в активную форму). Методики оценки начального этапа свертывания: - время рекальцификации (2-4 мин.); - время свертывания цельной крови (6-10 мин.); - протромбиновое время свертывания (14-17 с) Запуск внутреннего пути происходит без Са++ и занимает 2/3 времени. В кровотоке имеются неферментные факторы свертывания, необходимые для усиления процесса свертывания (ускорители, акселераторы). Это Vф – акцелерин (Ас-глобулин) и VIIIф (АГГ:VIII). XIIф усиливает действие всех путей, ферментных систем (свертывающей, противосвертывающей, фибринолитической). Больной с дефицитом XII фактора, по фамилии Хагеман, был обходчиком на ж/д в Англии. Умер от тромбоза, т.к. XIIф активирует фибринолиз. Профессор Зубаиров из Татарстана обнаружил, что у 2-3х дневных цыплят и гусят нет XII фактора, который появляется к 5-8 дню их жизни. Такая плазма, лишенная XIIф, необходима для изучения ферментных систем. Если кровь сама свернулась в пробирке (6-10 мин.) – это внутренний путь свертывания. Так делают кровяную колбасу. Если из ткани попал активатор свертывания - IIIф (эта профетмент с фосфолипидами), усиливающий и ускоряющий процесс свертывания, то это внешний путь свертывания. Оценка его производится по протромбиновому времени свертывания (тромбопластин + Са++ + плазма больного/ 12-15 с.). XIIф и XIф, калликреин здесь не участвуют.
         В организме нет внутреннего механизма – он пробирочный (in vitro). В организме нет внутреннего механизма – он пробирочный (in vitro).
В организме доминирует внешний путь. Этот путь запускает ДВС-Sd. Все факторы свертывания находятся не непосредственно в плазме крови, а на фосфолипидах мембран, которые являются ускорителями процесса свертывания (отрицательно заряженные головки фосфолипидов обращены внутрь, они способны переворачиваться – это так называемый flip-flop эффект). Эти фосфолипиды представлены в виде шариков. Если плазму лишить фосфолипидов, то свертывание замедляется. При антифосфолипидном синдроме замедляется процесс свертывания, но имеется наклонность к тромбозам. IIф, VIIф, Xф, IXф – это витамин К-зависимые факторы. Vф синтезируется в печени, на витамин К-независим. При его недостатке удлинняется протромбиновое время и позже АПТВ (т.к. IХф снижается медленнее при применении непрямых антикоагелянтов). Быстрее всех снижается концентрация VIIф. ПРАКТИКА: ЯДОВЫЕ ТЕСТЫ. Цывкина Людмила Петровна В ядах некоторых змей имеются металлопротеиназы для осуществления пищеварения вне организма змеи. Впервые описания токсигенного ДВС синдрома при укусах ядовитых змей были найдены в трудах древнего ученого Джур Джани. Классификация 1. Физиологические. - система AT III, - система протеина С, - a2 макроглобулин. 2. Патологические: - - продукты деградации фибриногена ПДФг, при ДВС- Sd. - продукты деградации фибрина ПДФ. AT III Циркулирует в кровотоке в большом избытке. Он малоактивен. Прогрессивнодействующийбез гепарина, быстродействующий в связи с гепарином. Инактивирует Xa, IIa – основные, IXф, XIa – дополнительные. Если он в кровотоке в комплексе с гепарином, то его активность увеличивается в 1000-100000 раз. Гепарин – сульфатированный гликополисахарид. Он сам не обладает а/коагулянтной активностью. (?) (З.С. Баркаган). Периваскулярное пространство богато тучными клетками, содержащими гепарин, но он участвует в воспалительных процессах. Когда исходно мало AT III и дают гепарин, то он быстро снижает содержание этого антикоагулянта и возникает политромботический синдром. Возмещают его недостаток трансфузией СЗП или концентратом AT III – препарат кибернин. Гепарин вызываетостеопороз при длительном применении, до патологических переломов, особенно у женщин и беременных. Низкомолекулярные гепарины (фрагмин, клексан, фраксипарин) не обладают таким побочным действием. Плацента беременной женщины не пропускает мелкие молекулы, а крупные пропускает. Поэтому гепарин можно назначать беременным.
угнетение
Фактор VIIa Фактор VIIa
Протеин С Имеется связь с системой AT III. Составные компоненты:
2. Протеин S. 3. Тромбомодулин (вырабатывается в эндотелии, связывает тромбин и активирует протеин С). НА подавляют синтез протеина С. Протеин С активируется под действием комплекса тромбин-тромбомодулин в присутствии протеина S (как кофактора протеина С). В данном случае тромбин сам себе “могильщик” при взаимодействии с тромбомодулином он теряет свертывающую активность, но способен активировать протеин С, который инактивирует Va, VIIIa (т.н. акселераторы). Опыт: в кровь кролика in vitro добавить тромбин произойдет свертывание, если добавить in vivo свертывания не будет. Частая врожденная причина тромбофилий – аномалия Лейден, при которой происходит синтез аномального протеина С. Развивается склонность к тромбозам. Патология протеина С и гена Лейден очень высока (1-15%) – это резистентность Vф к протеину С. Для дифференцировки ДВС-Sd от гиперкоагуляционного синдрома необходимо определить уровень протеина С и AT III. Сейчас Япония синтезировала препарат, содержащий AT III + протеин С + тромбомодулин. Место синтеза AT III гепатоцит,? макрофаг,? эндотелий. Фибринолиз
Скрининг патологии “Парус-тест” (глобал-тест)
Норма Патология
Уровень протеина С
Норма Патология
Яд Каменистого щитомордника активирует протеин С. 4. Определение D-фрагмента и D-димера. Появление D-фрагмента показатель фибриногенолиза, соответственно появление D-димера говорит о фибринолизе и увеличении его концентрации свидетельствует об активации процесса фибринолиза + он же маркер тромбинемии. 5. Разновидности методик оценки фибринолиза. В плазме крови переизбыток антиплазминов. Для оценки фибринолитической активности необходимо осадить эуглобулины и с надосадочной жидкостью слить антиплазмины. а) определение ТРА до наложения манжеты на область сосуда (т.к. выбрасывается из сосудистой стенки при травматизации) и после. б) спонтанный эуглобулиновый фибринолиз. в) индуцированный стрептокиназой фибринолиз (считалось, что отражает уровень плазминогена, чем его меньше, тем длиннее время). Методика отжила, т.к. оказывает влияние концентрация фибриногена. г) контактный XIIа-индуцированный фибринолиз. Имеет место при ДВС-синдроме – проблемы с ПК и ВМК, а не со снижением плазминогена. 6. Уровень плазминогена. а) методики с использованием хромогенных субстратов (наборы “Хромотех-Плазминоген ”, “Хромотех-Антитромбин”(фирма “Технология-Стандарт”)); б) методики с использованием фибрин-мономеров (набор “Экспресс-фибринолиз тест”). Диапазон 20-150 %.
“ГЕМОФИЛИИ” Тип I. Частичный количественный дефицит фактора Виллебранда (ФВ). 1. Доминантное наследование (семейный анамнез). 2. Кровоточивость смешанного типа; при порезах, удалении зубов, меноррагии. 3. Время кровотечения удлинено или нормально. 4. Одинаковое снижение ФВ:Rкоф (кофактора) и ФВ:Rаг (антиген фактора Виллебранда). 5. Возможное умеренное снижение фактора VIII:С. 6. Частое сочетание с мезенхимальными дисплазиями. 7. Нормальная мультимерность ФВ:Rкоф. 8. Нормальное связывание с тромбоцитами. Тип II А. 1. Диспропорциональная низкая активность ФВ:Rкоф по сравнению с ФВ:Rаг. 2. Доминантное наследование, связанное с точечной мутацией домена А2 (717-909). 3. Сниженная афинность ФВ к тромбоцитам. 4. Отсутствие гемостатически активных больших мультимеров ФВ (анализ мультимерности на геле). Тип II В. 1. Высокое содержание в плазме ФВ с нарушением его взаимодействия с тромбоцитами и снижением содержания тромбоцитов в крови. 2. Высокая ристомицин-агрегация на пороговые (малые) дозы препарата (как при тромбоцитарном варианте или псевдоболезни Виллебранда). 3. Тромбоцитопения перемежающаяся, усиливающаяся при лечении десмопрессином (DDAVP, адиуретином SD), стрессе, инфекции, беременности. 4. Уровень ФВ: Аг нередко снижены. 5. Часто снижены в плазме мультимеры ФВ (разделение на геле). Тип II М (мультимерный тип). Включает варианты, при которых связывание ФВ с тромбоцитами нарушено, но в плазме содержатся в нормальном количестве все варианты его мультимеров. Лабораторные признаки те же, что и при типе II А, но соотношение мультимеров ФВ в плазме нормальное и имеются большие мультимеры, но нарушено их связывание с тромбоцитами. Тип II N. Количество ФВ нормально, но нарушено связывание его с фактором VIII:С, со значительным снижением уровня последнего в плазме. Из-за этого часто ошибочно ставится диагноз легкой формы гемофилии. Диагноз: 1. Аутосомно-рецессивное наследование. 2. Нарушение связывания ФВ с VIII:С. 3. Заместительная терапия фактором VIII:С недостаточно результативна. Тип III. Рецессивное нарушение, при котором ФВ и его антиген в плазме не определяются (т.е. отсутствуют как VIII:Rкоф, так и ФВ:Аг), удлинено АПТВ. Родители больного могут быть фенотипически нормальными или иметь кровоточивость при болезни Виллебранда I типа. Диагностика общая: ü удлинено время свертывания по Дьюку (оценивает сосудисто-тромбоцитарный гемостаз (проколмочки уха)); ü нарушена ристомицин-агрегация (осуществляется посредством IB рецепторов тромбоцитов); ü снижается содержание VIII фактора до 8-10 %. Кровоточивость по смешанному типу, но преобладает петехиальные кровоизлияния. Гемофилики очень активные люди и потому часто травмируются. Выход энергии должен у них осуществляться через плавание. Лучший друг гемофилика – это хорошо воспитанная собака. Это больные ортопедов, стоматологов, гематологов. Гемосидероз, который развивается у больных гемофилией от частых гемотрансфузий, лечат десфералом.
“ТРОМБОФИЛИИ” Учение зародилось примерно 20 лет назад. I. Гемореологическая группа. Сниженное СОЭ, повышены гематокрит и вязкость крови. § Полицитемия и полиглобулия (идиопатические, лейкемические, гипоксические, дегидратационные); § Нарушение объема, формы, деформируемости эритроцитов (в т.ч. гемоглобинопатии); § Повышение вязкости плазмы (парапротеинемия, гиперфибриногенемия). Сейчас сгущение крови это массовое явление, чаще встречающееся у мужчин. Повышается риск возникновения инфарктов миокарда, ОНМК, тромбозов сосудов конечностей с гангреной мягких тканей. В таком случае делается кровопускание 400-500 мл. с последующей гемодилюцией (реополиглюкин), под прикрытием гепарина, аспирина, гирудина (пиявки). При умеренной анемии кровоснабжение тканей осуществляется лучше, чем при эритроцитозе. Коагулограмму в таком случае делать нет необходимости. Двояковогнутость эритроцитов необходима для лучшей деформабильности при прохождении через капилляры, которые в диаметре меньше, чем диаметр эритроцита. Насыщаемость О2 одинакова у нормоцита и сфероцита. V. Нарушение фибринолиза. § Дефицит или аномалия плазминогена; § Сниженное высвобождение тканевого активатора плазминогена (TPA); § Избыток высвобождения PAI-1 (ингибитор активатора плазминогена TPA); § Избыток a2-антиплазмина (редко). Манжеточная проба с дальнейшей оценкой фибринолиза. На 3 минуты с давлением больше систолического на 40 мм.рт.ст. или на 10-15 минут с давлением несколько большим венозного давления. После сдавления из сосудистой стенки выбрасывается TPA. АНТИФОСФОЛИПИДНЫЙ СИНДРОМ Антифостолипидный синдром проявляется как иммунная тромбофилия. Это аутоиммунный не воспалительный процесс с образованием двойных антител (бимодальными) к белкам фосфолипидов и самим фосфолипидам в высоком титре. Проявляется гипокоагуляцией в фосфолипид-зависимых тестах и тромбогенной активностью, в следствии того, что факторы свертывания и физиологические антикоагулянты (в первую очередь протеины С и S) не способны полноценно функционировать на этих мембранах. Впервые был описан в 1958 году у больной, страдающей СКВ, осложненной кровоточивостью. У нее имелся высокий титр ВА. Поэтому их и назвали волчаночные антикоагулянты. Иногда возникает путница в определениях. К развитию волчанки эти антитела не имеют большого значения. Они могут встречаться при многих других иммунных заболеваниях. Например, при других заболеваниях соединительной ткани, опухолях, вирусной инфекции, у ВИЧ инфицированных гемофиликов, бронхиальной астме, прием антиаритмических препаратов, прием ОК более 1 года. Кровоточивость проявляется крайне редко. Чаще проявляется множественными тромбозами. Классификация АФС 1. Первичный (без фоновых заболеваний); 2. Вторичных (наслаивается на заболевания); 3. Катастрофический (особая форма, проявляющаяся при травмах, беременности, вакцинации). Течет очень быстро с поражением многих органов по типу острого ДВС синдрома. Клинические проявления АФС: 1. Тромбозы различной локализации у лиц молодого возраста (артериальные и венозные) до 50 лет, подтвержденные ангиографией или дуплексным сканированием. При гистологическом исследовании сосудов тромбоз может сопровождаться выраженной воспалительной реакцией. 2. Невынашивание беременности. Должно быть 3 и более выкидышей до 10 недель, 2 и более – после 10 недель, 1 эпизод антенатальной гибели плода. До 40 % всех невынашиваний беременности связано с АФС из-за микротромбозов сосудов плаценты. Кроме АФС причинами невынашивания беременности бывают: - Гипергомоцистеинемия; - Синдром вязких тромбоцитов (гиперагрегационный синдром); - Дефицит протеина С; - Резистентность фVа к ПрС (первичная – мутация Лейдена, вторичная – при АФС); - Дефицит АТ III; - Сочетание ГГЦ с гиперагрегационным синдромом; - Преэклампсия; - Аномалия протромбина. АФС может комбинироваться с другими формами тромбофилии. “Маски” первичного антифосфолипидного синдрома 1. Расстройства мозгового кровообращения. Поражение ЦНС при АФС выходит на первый план. Многообразная симптоматика от мигрени, обмороков и упорных головных болей, хореи до эпизодов нарушения мозгового кровообращения и тромботических инсультов, транзиторных ишемических кризов, атаксии, временной потери зрения, тромбозов сосудов сетчатки, заболеваний по типу рассеянного склероза. 2. Немотивированные рецидивирующие тромбозы сосудов (чаще вен) у 70-75 % больных, в т.ч. ТЭЛА. 3. Поражение сердечно-сосудистой системы: инфаркты миокарда, наложения на створки митрального клапана по типу эндокардита Липмана-Сакса, поавшение АД, легочная гипертензия, тромбоз мелких ветвей легочной артерии, кардиомиопатия и др. 4. Кожные проявления: синдром Рейтера, кожные васкулиты вплоть до некроза ногтевых фаланг. 5. Гематологические проявления: тромбоцитопения с повышенной агрегацией тромбоцитов (чаще умеренная), гемолитическая анемия. 6. Кровоточивость микроциркуляторного типа (у 20-25 % больных). 7. Наличие сопутствующих признаков других иммунных процессов (артралгии, аллергические проявления на запахи, растения, укусы насекомых, лекарственные препараты) не позволяющие отнести выявленную совокупность симптомов к четко очерченной нозологической форме. 8. Ложноположительная реакция Вассермана. 9. Наличие вирусной инфекции (НВsAg, цитомегаловирусы, вирус Эпштейн-Барр). Вторичный АФС 1. Развитие АФС на фоне уже имеющегося имму
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2020-10-24; просмотров: 102; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.119 (0.013 с.) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||






 волчаночный антикоагулянт,
волчаночный антикоагулянт,
 Фактор XIa Фактор IXa
Фактор XIa Фактор IXa Фактор XIIa Фактор VIIa
Фактор XIIa Фактор VIIa

 Комплемент Фактор Xa
Комплемент Фактор Xa

 ATIII ATIIIa
ATIII ATIIIa
 Калликреин Гепарин Плазмин
Калликреин Гепарин Плазмин

 Тромбин
Тромбин

 Протеин С
Протеин С 1. Протеин С. Vit -К зависимые (синтез в печени);
1. Протеин С. Vit -К зависимые (синтез в печени);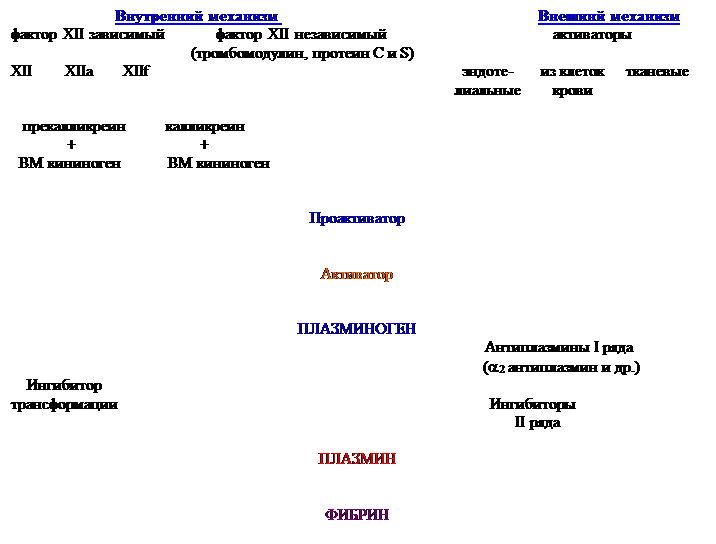
























 Резистентность фактора Va к протеину С
Резистентность фактора Va к протеину С
 Норма Патология
Норма Патология

 Яд гадюки Рассела, Гюрзы активирует X Xa
Яд гадюки Рассела, Гюрзы активирует X Xa Яд Эфы чешуйчатой активирует II IIа
Яд Эфы чешуйчатой активирует II IIа


