Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Классификация. Гистологическая классификация опухолей спинного мозга
Менингиомы - опухоли оболочек спинного мозга - это доброкачественные опухоли, покрытые оболочкой розовато-серо-коричневого цвета, чаще твердой консистенции. Иногда менингиома обызвествляется (псаммома). Встречаются у 1/3 больных.
Рисунок: менингиома - опухоль из оболочек спинного мозга
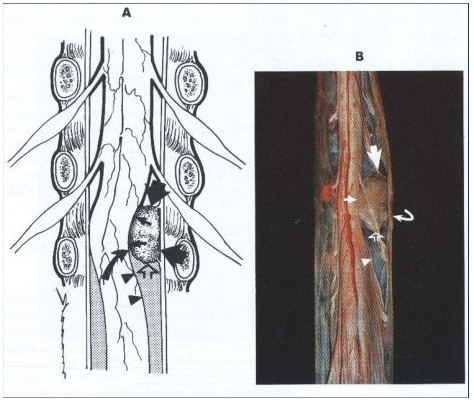
Невриномы наблюдаются у 1/3 больных. Это доброкачественные опухоли овальной формы, беловато-серого цвета, твердой консистенции. Они часто бывают в форме песочных часов. Возникают, как правило, из задних корешков спинного мозга. Такие опухоли называют также шванномами. Множественные невриномы, характерные для болезни Реклингхаузена, встречаются редко.
Саркомы составляют 15% всех опухолей спинного мозга. Чаще характерны для детей, проявляются в виде узловатого конгломерата красновато-коричневого цвета плотной консистенции.
Астроцитомы - это доброкачественная форма интрамедуллярных опухолей, чаще характерная для детей 2-5 лет и локализующаяся в шейно-грудном отделе спинного мозга.
Мультиформнаяглиобластома и медуллобластома относятся к злокачественным интрамедуллярных опухолям с инфильтративным ростом.
Эпендимомы встречаются преимущественно у больных 30-40 лет и у детей школьного возраста. Они локализуются преимущественно в шейном отделе и в области конского хвоста. Это опухоли розового цвета, могут распространяться на два, три и более сегмента спинного мозга. Липомы составляют около 1% всех опухолей и встречаются преимущественно в детском возрасте. Это опухоли мезенхимального происхождения, мягкой консистенции, желтого цвета. Растут инфильтративно в нескольких местах, поражая мозг.
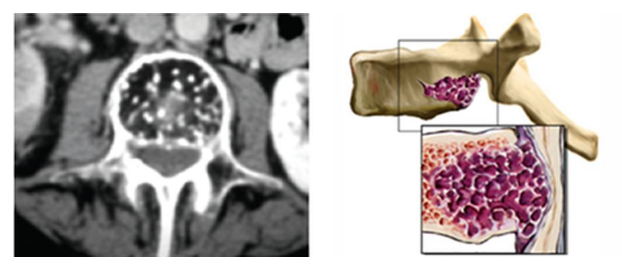
Сосудистые опухоли (гемангиоэндотелиома, гемангиобластома, гемангиоперицитома, ангиолипома, ангиосаркома) составляют 5-6% опухолей спинного мозга и встречаются преимущественно у лиц среднего возраста.
Рисунок: гемангиома тела позвонка Симпатобластомыразвиваются из симпатических узлов, врастая через межпозвонковые отверстия, раздражают их, охватывая корешки спинного мозга, в дальнейшем вызывают компрессию спинного мозга. Развитие этих опухолей сопровождается сильными корешковыми болями и сравнительно быстрым появлением параплегии.
Хондромы, хордомы. хондросаркомы относятся к новообразованиям, которые редко встречаются и локализуются преимущественно в крестцовом отделе.
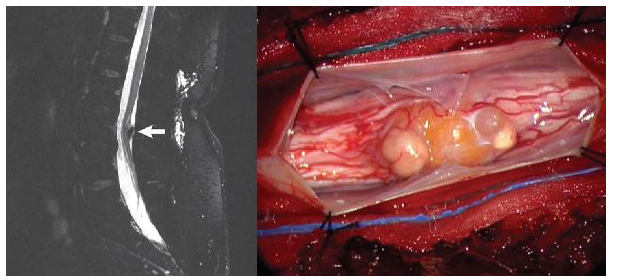
Опухоли гетеротопическойлокализации (дермоидные кисты, епидермоиды и тератомы), встречаются преимущественно у детей в первые годы жизни.
Рисунок: тератома на уровне L 3 позвонка
Метастатические опухоли встречаются в 1% случаев и, как правило, проникают через венозную систему позвоночника. Такие метастазы распространяются из опухолей костей, почек, молочной железы и простаты. Эти опухоли растут быстро, разрушают костную ткань позвонка, связочный аппарат и мягкие ткани, вызывая сдавление спинного мозга. В твердую мозговую оболочку, как правило, не прорастают. КЛИНИКА. Корешковый синдром Для всех опухолей спинного мозга, независимо от их локализации, происхождения и гистологического строения характерен прогрессирующее волнообразное течение с нарастанием симптомов вследствие постепенной компрессии спинного мозга и поражения его корешков. Для клинической картины опухолей спинного мозга характерны следующие синдромы:
1 Корешковый синдром. Характерный для экстрамедуллярного опухолей. В зависимости от того, какой из корешков поражен, передний или задний, он проявляется преимущественно болями, нарушением чувствительности и движений по периферическому типу. Для корешкового синдрома характерны фаза раздражения и фаза выпадения функции. Боли - самый ранний, постоянный симптом, который может наблюдаться во всех фазах опухолевого процесса. Чаще болевые ощущения возникают при раздражении задних корешков спинного мозга, но часто боли могут быть следствием воздействия опухоли на чувствительные проводники и оболочки спинного мозга. Такие боли характерны для неврином и менингитом (для них присуща особенно сильная боль). Поэтому у взрослых боли встречаются чаще и они более интенсивные, чем у детей. Продолжительность боли разная - от нескольких минут до нескольких часов, при экстрамедуллярных опухолях боли усиливаются в положении лежа и уменьшаются в положении стоя и полусидя, при локализации процесса в нижнем отделе позвоночника. Это имеет большое дифференциально-диагностическое значение, поскольку при туберкулезном спондилите и менингомиелите боли ослабевают в горизонтальном положении больного. Боли при интрамедуллярных опухолях менее выражены, но имеют большую продолжительность по сравнению с екстрамедуллярными.
Большое значение имеет симптом остистого отростка: болезненность при перкуссии остистых отростков и паравертебральных точек на уровне патологического процесса. Симптом «поклона», характеризуется усилением боли при наклоне головы вперед. Для интрамедуллярных опухолей характерный симптом так называемого ликворного толчка - возникновение или усиление корешковой боли при компрессии яремных вен. При этом затрудняется отток крови от головного мозга, быстро нарастает внутричерепное давление и волна спинномозговой жидкости распространяется по субарахноидальным пространствам спинного мозга, действуя в виде толчка на опухоль с натяжением корешка, в результате чего появляется или усиливается боль. В зависимости от степени поражения корешка спинного мозга появляются нарушения чувствительности по корешковому типу в виде онемения, «бегания мурашек», чувство холода или тепла. Сначала парестезии бывают временными (фаза раздражения), а в дальнейшем становятся постоянными и переходят в снижение чувствительности (фаза выпадения), при поражении нескольких корешков – до степени анестезии. Иногда при опухолях спинного мозга у детей в результате напряжения мышц спины и шеи может возникнуть фиксированное положение головы. Этот симптом является результатом защитного действия, обусловленный раздражением корешка и твердой мозговой оболочки спинного мозга опухолью. Рефлексы, дуги которых к спинному мозгу проходят через пораженный корешок или замыкаются на уровне пораженного сегмента, снижаются или исчезают.Уровень расположения опухоли иногда может быть определен на основании выпадения рефлекторной дуги - тех или иных сухожильных рефлексов (периферический парез или паралич).
|
||||||
|
Последнее изменение этой страницы: 2021-04-04; просмотров: 42; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.17.23.130 (0.005 с.) |