Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Лечение хронического ВНЧ артрита
Лечение хронических артритов в фазе обострения такое же, как и при острых артритах. Специфические инфекционные височно-нижнечелюстные артриты (туберкулезный, сифилитический, актиномикотический, гонорейный) встречаются крайне редко. Туберкулезный артрит наблюдается значительно реже, чем туберкулезные поражения других суставов, и обычно возникает контактным путем в результате перехода туберкулезного процесса с ветви нижней челюсти, височной кости, среднего уха и со стороны мягких тканей при скрофулодерме. Не исключена также возможность гематогенного и лимфогенного путей распространения туберкулезной инфекции в сустав из туберкулезного очага. В последнем случае в височно-нижнечелюстном суставе отмечаются сильные боли при незначительной выраженности местных признаков воспаления. Постепенно местные проявления воспаления нарастают: появляются припухлость сустава и гиперемия кожных покровов в этой области, а затем возникает гнойное расплавление тканей сустава, образуются длительно не закрывающиеся свищи. Сустав постепенно разрушается, а в последующем происходит его анкило-зирование.
Сифилитический височно-нижнечелюстной артрит иногда наблюдается в третичном периоде сифилиса. Сустав, как правило, поражается вторично гуммозным процессом при расположении гуммы вблизи сустава. Движения нижней челюсти при этом безболезненны, но несколько ограничены. Костная ткань поражается незначительно. На рентгенограмме в области сустава отмечаются периостальные утолщения. После специфического лечения и механотерапии подвижность в суставе почти полностью восстанавливается. В единичных случаях сифилитический артрит может возникать и гематогенным путем. Уже в начальном периоде поражения сустава появляется ограничение подвижности нижней челюсти. Процесс протекает вяло и сопровождается болями в суставе, усиливающимися по ночам. На рентгенограмме в таких случаях обнаруживаются очаги деструкции в суставной головке, а в последующем - ее краевой дефект. Этот процесс может окончиться анкилозированием сустава. Актиномикотический височно-нижнечелюстной артрит возникает контактным путем в результате перехода актиномикотического процесса с мягких тканей на суставную капсулу. Процесс при этом распространяется и на жевательные мышцы, в результате чего отмечается значительное ограничение открывания рта. Боли в суставе, как правило, не бывает. В костной ткани могут возникать умеренно выраженные изменения вторичного характера. Течение процесса вялое, характерное для подкожно-межмышечной формы актиномикоза. Лечение актиномикотического артрита включает традиционную терапию, назначаемую больным при актиномикозе ЧЛО. По излечении заболевания наблюдается умеренное ограничение открывания рта. Гонорейный височно-нижнечелюстной артрит проявляется в остром или подостром периоде гонореи, а иногда при ее обострении поражением одного сустава, протекающим в острой или подострой форме. При этом больные жалуются на сильные боли в области сустава в покое, которые усиливаются при открывании рта. Появляются припухлость периартикулярных тканей, гиперемия, натянутость кожных покровов над суставом, выпячивание передней стенки наружного слухового прохода, приводящее к его сужению.
Процесс в суставе протекает вначале в виде серозного, затем серозно-фибринозного воспаления, которое потом переходит в гнойное с разрушением внутри суставного диска, суставных хрящей и околосуставных тканей. В конечном итоге, это приводит к анкилозированию сустава. Лечение специфических ВНЧ-артритов проводится в соответствующих специализированных лечебных учреждениях.
Ревматоидный артрит (РА). Ревматоидный артрит – хроническое аутоиммунное системное воспалительное заболевание соединительной ткани неясной этиологии с преимущественным поражением мелких суставов по типу эрозивно-деструктивного прогрессирующего полиартрита, заканчивающегося анкилозированием сустава. Этиология и патогенез РА до конца неизвестны. В роли «артрогенных» могут выступать различные экзогенные (вирусные белки, бактериальные антигены и др.), эндогенные (коллаген типа II, стрессорные белки и др.) и специфические (травма, инфекция аллергия) факторы. Существенное значение в развитии заболевания придается наследственности. Согласно современным представлениям, в основе патогенеза РА лежат иммунопатологические, аутоиммунные реакции, главной мишенью которых служат суставные образования, синовальная оболочка, синовальная жидкость и суставной хрящ. Поражаются мелкие суставы, в том числе и ВНЧС. Классификацию форм РА проводят по различным параметрам: больные подразделяются по содержанию в сыворотке и/или синовиальной жидкости ревматоидных факторов (РФ-позитивный и РФ-негативный), по наличию системных поражений, общей активности воспалительного процесса, стадии болезни и функциональной недостаточности суставов. Суставные проявления – это основа симптоматики РА. На ранней стадии болезни особенно характерно поражение суставов кисти – пястно-фаланговых, проксимальных межфаланговых, запястных (60 – 90 % больных). Поражения ВНЧС при ревматоидном артрите наблюдаются в 10 % случаев, что считается прогностически неблагоприятным признаком. В отличие от остеоартроза ВНЧС, при котором наиболее ранние изменения возникают в суставном хряще, при РА изменения отмечаются прежде всего в синовиальной оболочке. Больные чаще предъявляют жалобы на умеренные артралгии, скованность, ограниченность открывания рта по утрам, ощущение неловкости, утомляемость, хруст при движении в суставе. Пальпация в области пораженного сустава болезненна, подвижность головки ограничена. Припухлость и повышение температуры в области ВНЧС наблюдается редко в отличие от других суставов. Симптомы то появляются, то исчезают. Больные щадят суставы. Неспецифическое лечение не дает заметных результатов. Оба сустава могут находиться на разных стадиях патологического процесса. Диагноз в таком случае ставят по наиболее тяжелому поражению сустава. ВНЧС может поражаться в разные периоды течения РА – как в раннем периоде (до 1 года), так и в период развернутой клинической картины. По прошествии некоторого времени процесс переходит в хроническую стадию, боли в суставе стихают, но скованность остается. При обострении процесса боли возникают вновь. В дальнейшем РА ВНЧС может закончиться его анкилозированием.
1987 г. Американская коллегия ревматологов (Arnett F. С. et al., 1988.) разработала диагностические критерии ревматоидного артрита. Их чувствительность составляет 91 - 94%, а специфичность - 89%. Принципы диагностики: 1. Диагноз ревматоидного артрита ставят при наличии четырех и более критериев из семи перечисленных. 2. Наличие других заболеваний, протекающих с поражением суставов, не исключает диагноза ревматоидного артрита. Критерии*: а. Утренняя скованность: тугоподвижность суставов и чувство скованности в околосуставных мышцах, сохраняющиеся > 1 ч. б. Артрит с поражением не менее трех групп суставов: отек околосуставных тканей и выпот в полость сустава (наличие только костных разрастаний нехарактерно). Поражение может захватывать проксимальные межфаланговые, пястно-фаланговые, лучезапястные, локтевые, коленные, голеностопные и плюснефаланговые суставы. в. Артрит с поражением лучезапястных, пястно-фаланговых или проксимальных межфаланговых суставов. г. Симметричный артрит: двустороннее поражение суставов одной группы. д. Ревматоидные узелки: подкожные узлы над костными выступами, на разгибательной поверхности конечностей или в непосредственной близости от суставов. е. Наличие ревматоидного фактора в сыворотке: для выявления ревматоидного фактора используют методы, дающие положительные результаты менее чем у 5% здоровых лиц. ж. Типичная рентгенологическая картина: костные эрозии и остеопороз, выявляемые при рентгенографии суставов кисти и лучезапястных суставов в прямой проекции. * Симптомы, перечисленные в пп. а - г, должны сохраняться > 6 нед.
В диагностическом отношении наиболее важны следующие симптомы: стойкий полиартрит с симметричным поражением пястно-фаланговых, проксимальных межфаланговых (особенно II и III пальцев) и плюснефаланговых суставов, постепенное прогрессирование суставного синдрома с вовлечением новых суставов; костные эрозии на рентгенограммах; стойкое наличие РФ в крови; подкожные ревматоидные узелки. Выделяют три степени активности процесса: I. Минимальная. II. Средняя. III. Максимальная. Для их определения используют совокупность показателей воспалительного процесса (клинических – выраженность процесса, число вовлеченных суставов, внесуставные проявления; лабораторных – СОЭ, С-реактивный белок, серомукоид и т.д.). Отсутствие клинических и лабораторных симптомов расценивают как ремиссию.
Рентгенологическая картина соответствует стадии заболевания: I. Ранняя (характеризуется остеопорозом). II. Умеренная (проявляется остеопорозом и деструкцией суставного хряща, что проявляется сужением суставной щели). III. Тяжелая (определяются костные эрозии). IV. Терминальная (наблюдается отсутствие суставной щели, анкилоз). При термометрическом исследовании повышение температуры кожи в области ВНЧС наблюдается редко в отличие от других суставов. Другие дополнительные методы исследования соответствуют картине воспаления. Лечение и диспансерное наблюдение за больными РА осуществляет ревматолог. Из неспецифического лечения назначается физиолечение, миогимнастика, ограничение открывания рта, компрессы.
Ревматический артрит. Ревматизм – это общее инфекционно-аллергическое заболевание, при котором наблюдается воспалительное поражение соединительной ткани, главным образом сердечно-сосудистой системы, с частым вовлечением в процесс суставов, серозных оболочек, внутренних органов, ЦНС. Ревматизм развивается у предрасположенных к нему людей через 1-6 недель после стрептококковой инфекции верхних дыхательных путей – ангины или фарингита. Основная мишень – сердце, вовлечение в процесс которого (кардит) наблюдается у абсолютного большинства больных. Ревматический артрит (полиартрит) протекает с преимущественным поражением плечевых, локтевых, коленных, голеностопных, т.е. крупных суставов. ВНЧС вовлекается в патологический процесс редко, клиника не выражена, проявляется, как правило, симметричным поражением суставов, кратковременными самопроизвольными артралгиями, усиливающимися при движениях нижней челюсти, периодически возникающими суставными шумами. Может наблюдаться некоторая отечность периактикулярных тканей. Воспалительные явления в суставах обычно начинают стихать на 5 – 7 сутки, причем в это время на первый план выдвигаются признаки поражения сердца – ревматического кардита. Следует помнить, что в отличие от ревматоидного артрита, ревматический артрит не приводит к деформации и анкилозированию суставов. Лечение таких больных осуществляют врачи-терапевты, кардиологи.
VI. КЛИНИКО-ЛАБОРАТОРНАЯ ХАРАКТЕРИСТИКА
По нашим данным, а также по данным многих авторов, эта группа заболеваний среди патологический процессов ВНЧС занимает первое место по распространенности (Сысолятин П.Г. и соавт., 2001, Короткий Н.Г. и соавт., 2007). Собирательный термин «внутренние нарушения ВНЧС» включает состояния, при которых имеются патологические смещения суставного диска (подвывих, хронический и привычный вывих), его структурные изменения (перегиб, адгезия и др.), а так же нарушения функции суставной головки нижней челюсти (хронический вывих, привычный вывих), обусловленные патологией «мягкотканных» компонентов сустава (внутрисуставных связок, капсулы). Внутренние нарушения характеризуются изменением внутрисуставных взаимоотношений и клинически проявляются неправильными движениями нижней челюсти, ограничением ее подвижности, шумовыми явлениями (щелчками) в суставе.
Наиболее частой причиной развития внутренних нарушений принято считать окклюзионно-артикуляционные изменения. В качестве фактора риска рассматривается дисплазия соединительной ткани, наличие вредных привычек, психоэмоциональные нарушения. Кроме того считается, что острые травмы, приводящие к смещению суставного диска, суставной головки, разрывам, ушибам связочного аппарата или капсулы сустава могут привести к развитию данной патологии. П.Г. Сысолятин соавт. (2001) предложили классификацию внутренних нарушений ВНЧС (табл.3)
Таблица 3. Классификация внутренних нарушений ВНЧС (Сысолятин П.Г. и соавт., 2001)
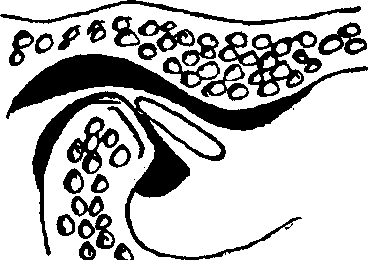
Клиническая характеристика различных форм внутренних нарушений ВНЧС, данные лучевой диагностики (Сысолятин П.Г. и соавт., 2001) 1. Хронический вывих головки нижней челюсти (рис.10, рис. 32). Наиболее легкая форма патологии. Больные иногда предъявляют жалобы на неправильные движения нижней челюсти, но чаще жалоб нет. Нарушение функции ВНЧС, как правило, выявляется на приеме у стоматолога. При обследовании определяется свободное скольжение головок (головки) нижней челюсти за пределы суставных ямок при открывании рта. Суставных шумов нет. Нижняя челюсть совершает волнообразные движения. Пальпация жевательных мышц безболезненна. При лучевой диагностике определяется нормальное положение суставного диска по отношению к головке нижней челюсти на всех этапах ее движения (то есть диск расположен между суставными поверхностями).
Рис. 32. Хронический вывих головки нижней челюсти (Сысолятин П.Г. и соавт., 2001). Б – суставной бугорок височной кости; Д – суставной диск; М – мыщелковый отросток нижней челюсти.
2. Подвывих суставного диска (рис. 33). Начальная форма смещения суставного диска. Жалобы на щелчки в ВНЧС при открывании рта. При обследовании: щелчок возникает при движении головки нижней челюсти в пределах суставной ямки, как правило, при открывании и закрывании рта. При максимальном открывании рта головка нижней челюсти не выходит из суставной ямки. Рентгенологически определяется переднее смещение суставного диска с вправлением в пределах суставной ямки. Уловить это смещение можно только в динамике при артрографии под рентгенотелевизионным контролем. Артрография, компьютерная артротомография и магнитно-резонансная томография при открытом и закрытом рте показывают нормальное соотношение суставных элементов.
Рис. 33. Подвывих суставного диска (Сысолятин П.Г. и соавт., 2001).
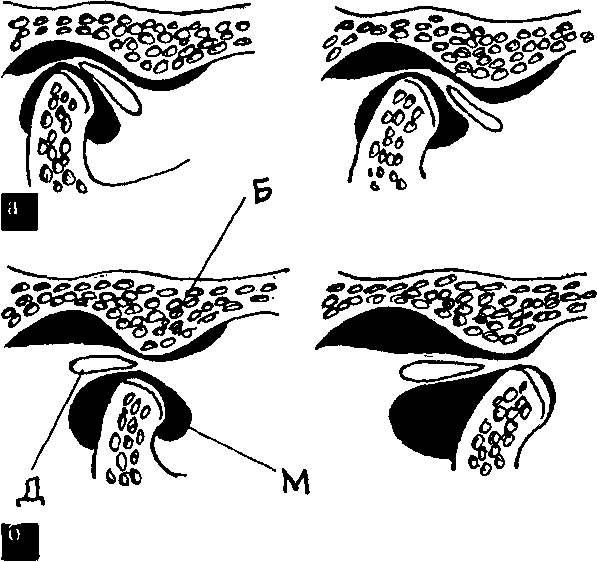
3. Хронический вывих головки нижней челюсти с подвывихом суставного диска (рис. 34). Смещение суставного диска на прежнем уровне. Клинически определяется свободный выход головки нижней челюсти за вершину суставного бугорка, сопровождающийся "ранним" щелчком в пределах суставной ямки. Рентгенологически определяется переднее раннее вправляемое смещение суставного диска на фоне вывиха головки нижней челюсти.
Рис. 34. Хронический вывих головки нижней челюсти с подвывихом суставного диска (Сысолятин П.Г. и соавт., 2001). а – начало движения в суставе; б – продолжение движения в суставе. Б – суставной бугорок височной кости; Д – суставной диск; М – мыщелковый отросток нижней челюсти. 4. Хронический вывих ВНЧС (рис. 4, рис. 35). Смещение суставного диска увеличивается. В момент выхода головки из суставной ямки определяется щелчок, повторяющийся при закрывании рта. В данном случае повышенная подвижность головки нижней челюсти сочетается с передним поздним вправляемым смещением суставного диска, происходящим в момент перемещения головки нижней челюсти к переднему скату суставного бугорка.
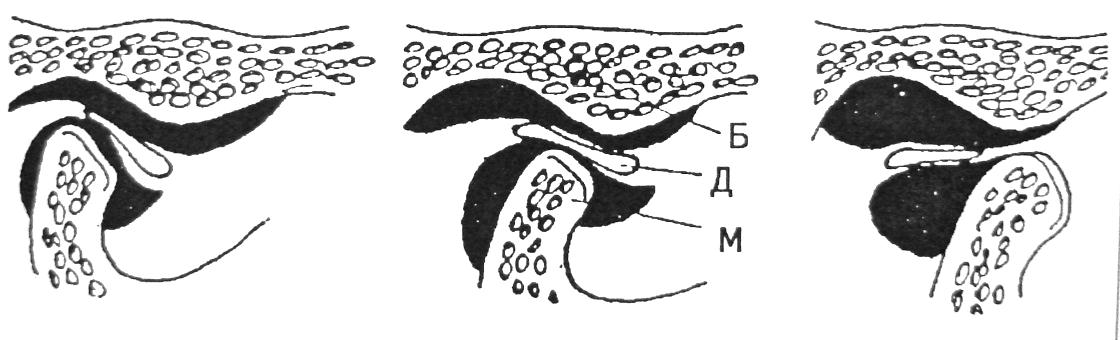
Рис. 35. Хронический вывих ВНЧС (Сысолятин П.Г. и соавт., 2001). Б – суставной бугорок височной кости; Д – суставной диск; М – мыщелковый отросток нижней челюсти. 5. Привычный вывих ВНЧС. Несмотря на наличие того же вида внутренних нарушений, что и при хроническом вывихе ВНЧС, привычный вывих клинически резко от него отличается. В первую очередь при привычных вывихах в анамнезе всегда есть острый вывих. И, что немаловажно, при привычном вывихе всегда требуется вправление, которое производит либо медицинский работник, либо сам больной. При хронических же вывихах головка нижней челюсти при открывании рта без особых затруднений выходит из суставной ямки и легко возвращается назад. 6. Рецидивирующий вывих суставного диска. Смещение суставного диска еще более увеличивается, и временами задние внутрисуставные связки теряют способность возвратить его назад и диск некоторое время занимает переднее положение по отношению к головке нижней челюсти и при открывании рта. Клинически это проявляется периодами блокирования движений нижней челюсти продолжительностью от нескольких минут до нескольких часов. После вправления диска, которое происходит самопроизвольно или при перемещении челюсти в различных направлениях самим больным, можно увидеть клиническую картину предшествующих внутренних нарушений – варианты вправляемого смещения суставного диска на фоне вывиха головки нижней челюсти или без него. Во время эпизодов блокирования методами лучевой диагностики выявляется переднее не вправляемое смещение суставного диска. 7. Хронический вывих суставного диска (рис. 36). Дальнейшая стадия течения внутренних нарушений ВНЧС. Связки биламинарной зоны полностью утрачивают способность регулировать положение суставного диска, и эта функция остается за верхней головкой наружной крыловидной мышцы, которая и удерживает диск в постоянном переднемедиальном положении. Больные жалуются на боль, ощущение препятствия в области ВНЧС при открывании рта. В анамнезе – суставные шумы. При внешнем осмотре: пальпация в области ВНЧС, как правило, безболезненна. Неприятные ощущения, дискомфорт и боль отмечаются в случае присоединения реактивного синовиита (воспаление капсулы сустава), что происходит при длительном блокировании ВНЧС. Открывание рта – в пределах от 1,5 до 2,5 см между режущими краями верхних и нижних резцов, при дальнейшем открывании рта появляется ощущение боли и препятствия в ВНЧС. Отклонение нижней челюсти в пораженную сторону. Боковые движения в противоположную сторону ограничены, болезненны. Болью сопровождается и выдвижение нижней челюсти вперед. При использовании методов лучевой диагностики выявляется переднее не вправляемое смещение суставного диска, сопровождающееся его деформацией в виде сжатия или перегиба. Нередко нарушается целость связок биламинарной зоны – их разрыв.
Рис. 36. Хронический вывих суставного диска (Сысолятин П.Г. и соавт., 2001). а — сжатие диска; б — перегиб диска; в — отрыв диска.
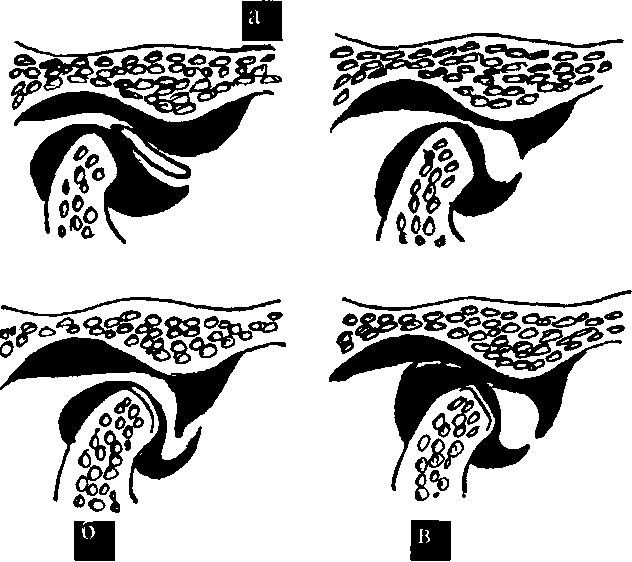
8. Хронический вывих суставного диска, вторичный остеоартроз (рис. 37). Завершающаяся стадия внутренних нарушений ВНЧС. Обычно наблюдается в поздние сроки блокирования ВНЧС (свыше 6 мес). Помимо деформации суставного диска, наблюдается его адгезия вследствие внутрисуставного спаечного процесса. Деформированный диск спаивается с наружным отделом суставной поверхности головки и задним скатом суставного бугорка. Наблюдаются дефекты хрящевого покрытия, деформации костных структур, остеофиты. Для этой формы внутренних нарушений ВНЧС, помимо картины блока, характерны боли в области пораженного сустава даже в покое, усиливающиеся при движениях нижней челюсти.
Рис. 37. Хронический вывих суставного диска, вторичный остеоартроз (Сысолятин П.Г. и соавт., 2001). 9.Хронический задний вывих суставного диска (рис. 38). Встречается очень редко. Клинически он проявляется отсутствием полного смыкания зубов на стороне поражения, попытки сжатия зубов вызывают боль. При обследовании выявляется ущемление диска между головкой нижней челюсти и задней поверхностью суставной ямки.
Рис. 38. Хронический задний вывих суставного диска (Сысолятин П.Г. и соавт., 2001). Отметим, что точная диагностика отдельных видов внутренних нарушений невозможна без применения МР-томографии. В ряде случаев необходимым дополнительным методом исследования является артроскопия. Любой клинической форме внутренних нарушений ВНЧС может сопутствовать реактивный синовиит (воспаление суставной капсулы), связанный с хронической травматизацией тканей сустава и постоянным патологическим напряжением внутрисуставных связок. В данном случае больные жалуются на боли при максимальном открывании рта, жевании. Пальпация в области ВНЧС болезненна. Однако болевой симптом выражен намного слабее, чем при остром артрите. В отличие от синдрома болевой дисфункции ВНЧС при внутренних нарушениях отсутствует болезненность группы жевательных мышц, в них не определяются триггерные точки. Щелчки при внутренних нарушениях носят постоянный характер и четко связаны с определенной фазой открывания рта. При синдроме болевой дисфункции щелканье носит не постоянный характер. Однако известно, что эти два патологических состояния могут сопровождать друг друга. Следует отметить, что в зарубежной литературе не выделяют отдельно многие формы внутренних нарушений. Перечисленные состояния рассматриваются как стадии одного процесса. Внутренние нарушения же подразделяются на два вида смещения суставного диска: с вправлением или без него (articular disk displacement with or without reduction). Термометрия кожи. На здоровой стороне и стороне поражения t кожи не имеет значимых отличий (в случае отсутствия синовиита). Цитологическое исследование пунктата. Состояние синовиальной жидкости у больных внутренними нарушениями ВНЧС характеризуется наличием признаков невоспалительного процесса: снижением альбуминовой фракции, IgG и IgA, невысоким цитозом. Из клеток можно выявить нейтрофилы, в небольшом количестве рагоциты (клетки, содержащие фагоцитированный материал: липоидные или белковые компоненты, иммунные комплексы и др. Рагоциты встречаются в большом количестве при ревматоидном артрите и в меньшей степени при псориазе, волчанке, инфекционных артритах, подагре) и лимфоциты (Дремина И.В.,2011). ЭМГ жевательных мышц – биоэлектрическая активность мышц асимметрична, снижена при нагрузке на стороне поражения. Лабораторные методы исследования. В анализах крови и мочи изменений не наблюдается.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2020-11-11; просмотров: 224; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.218.70.93 (0.081 с.) |