Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Глава 9. Реабилитация больных с заболеваниями центральной и периферической нервной системы
Значительная распространенность заболеваний нервной системы, сложность и стойкость нарушений функций, сопровождающихся длительной и зачастую стойкой утратой трудоспособности, ставят проблему реабилитации в неврологии и нейрохирургии в ранг важнейших медико-социальных проблем здравоохранения. 9.1. СПЕЦИФИКА ПРОЦЕССА РЕАБИЛИТАЦИИ В НЕЙРОХИРУРГИЧЕСКОЙ КЛИНИКЕ Специфика нейрохирургической клиники во многом определяет особенности реабилитации больных с нарушением двигательных функций. Очаговые поражения нервной системы, вызывающие необходимость оперативного вмешательства, и сама нейрохирургическая операция представляются для организма больного серьезным испытанием. Это испытание, являясь угрозой гомеостазу, требует активного компенсаторно-защитного включения и мобилизации всех жизненно важных систем, которые на некоторых этапах болезни вынуждены функционировать с предельным напряжением. Локализация, характер и объем очага поражения, гнездные и вторичные общемозговые симптомы, измененная психика больных и поражение высших корковых функций, нарушения общесоматического статуса - все это предъявляет к послеоперационной восстановительно-компенсаторной терапии (в том числе и двигательных расстройств) повышенные требования. Восстановление двигательных функций, нарушенных в результате очагового поражения нервной системы, - один из важнейших разделов общей проблемы реабилитации нейрохирургических больных. Основные методы реабилитации двигательных функций при заболеваниях нервной системы - средства ЛФК, медикаментозная терапия и физиотерапия, специальное протезирование и ортопедические изделия, ТТ. Только комплексное и поэтапное применение указанных средств может способствовать наиболее полной и эффективной реабилитации больных с нарушением двигательных функций. 9.1.1. СИСТЕМА ПОЭТАПНОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ Система объединяет три основных этапа. — В задачи первого этапа входят мероприятия по оказанию экстренной помощи больным непосредственно после развития острого сосудистого эпизода и лечение в раннем восстановительном периоде. Мероприятия первого этапа реализуют в нейрососудистых или неврологических отделениях больниц. Наряду с палатами интенсивной терапии программы предусматривают организацию реабилитационных палат, где осуществляют комплекс ранних реабилитационных мероприятий.
— Второй и третий этапы последовательно решают задачи активного восстановительного лечения и социально-трудовой реабилитации. ■ Второй этап - курс интенсивной восстановительной терапии при наличии стойких дефектов функций (двигательных, речевых); осуществляют в специализированных реабилитационных стационарах (центрах). ■ Третий этап (завершающий) осуществляют в поликлинических условиях (отделения реабилитации), где наряду с лечебно-восстановительными мероприятиями акцентуируют социально-трудовую и профессиональную ориентацию. Особое значение для восстановления функций имеет раннее начало реабилитации. Это позволяет сократить тромбоэмболические и легочные осложнения острой стадии заболевания и уменьшить выраженность вторичных осложнений - контрактуры, психической и социальной дезадаптации. 9.1.2. ВОССТАНОВЛЕНИЕ ДВИГАТЕЛЬНЫХ ФУНКЦИЙ Ведущую роль в общем комплексе восстановления и компенсации двигательных функций играет ЛФК. Из различных средств ЛФК при лечении последствий очаговых поражений мозга используют: — лечение положением; — ЛГ; — массаж. Перечисленные средства необходимы как для растормаживания, истинного восстановления функций, так и для компенсации двигательных нарушений. Факт существования временно инактивированных нервных элементов требует применения методов истинного восстановления нарушенных функций (реституции) и так называемого растормаживающего лечения. Наличие же окончательно разрушенных образований вызывает необходимость в создании направленной компенсации, замещении функционального дефекта и реадаптации измененных функций. Именно поэтому восстановление и направленная компенсация нарушенных функций, как правило, одновременно присутствуют в любом комплексе реабилитационных мероприятий. Общие принципы применения метода ЛФК в неврологической и нейрохирургической клиниках (Найдин В.Л.). — Целенаправленность методик ЛФК, предопределяемая конкретным функциональным дефицитом в двигательной, чувствительной, вегетативно-трофической сферах, в сердечнососудистой системе и органах дыхания.
— Дифференцированность методик ЛФК в зависимости от типологии функционального дефицита (например, спастические или вялые парезы и др.), а также степени его выраженности (парез, плегии и др.). — Адекватность нагрузки ЛФК индивидуально-динамичным возможностям больного, оцениваемым по общему состоянию, состоянию сердечно-сосудистой системы и органов дыхания и по резервным возможностям дефицитарной функциональной системы при данном конкретном этапе заболевания (на данное занятие ЛФК), с целью достижения тренирующего эффекта при оптимуме нагрузки. — Своевременность применения методик ЛФК на ранних этапах заболевания нервной системы или послеоперационного периода при нейрохирургических операциях с целью максимально возможного использования сохранных функций для восстановления нарушенных, а также наиболее эффективного и быстрого развития приспособления при невозможности полного восстановления функционального дефицита. — Последовательная активизация лечебно-физкультурных воздействий путем расширения методического арсенала и объема ЛФК, возрастания тренировочных нагрузок и тренирующего воздействия на определенные функции и на весь организм больного. — Функционально оправданная комбинированность применения различных средств ЛФК: ЛГ, массажа, постуральных упражнений - в зависимости от периода заболевания нервной системы, функционального дефицита, степени его выраженности, прогноза восстановления функций и присоединения осложнений (контрактуры, синкинезии, боли и др.), а также этапа реабилитации больного. — Комплексность применения методик ЛФК в медицинской реабилитации с другими методами: медикаментозной терапией, физиобальнеотерапией, рефлексотерапией, ортопедическими мероприятиями и др. Учет перечисленных принципов применения ЛФК обязателен как при построении лечебного комплекса на конкретную процедуру и курс, так и при выработке программы реабилитации для данного пациента или группы одноплановых пациентов. 9.1.3. ЛЕЧЕБНАЯ ГИМНАСТИКА По характеру воздействия на организм больного условно выделяют общеукрепляющую и специальную ЛГ. Общеукрепляющая лечебная гимнастика В зависимости от конкретной ситуации общеукрепляющая ЛГ может преследовать две цели: — создание функционального двигательного базиса в случаях клинического проявления двигательных нарушений; — общее укрепляющее воздействие на важнейшие системы организма. Общеукрепляющая ЛГ создает основу для лечения парезов и атаксий и, с другой стороны, способствует общему оздоровлению больного. К общеукрепляющей ЛГ помимо пассивных, активных, активных с дозированным сопротивлением следует отнести и применение дыхательных упражнений, которые играют особую роль в послеоперационном периоде. Дыхательные упражнения. Особенность проведения дыхательных упражнений у больных в раннем послеоперационном периоде - стремление к достаточной вентиляции, но не к гипервентиляции. Это вызвано предрасположением ряда больных (например, с повреждениями головного мозга, опухолевым процессом височных долей и др.) к эпилептическим припадкам, которые могут быть спровоцированы серией глубоких вдохов.
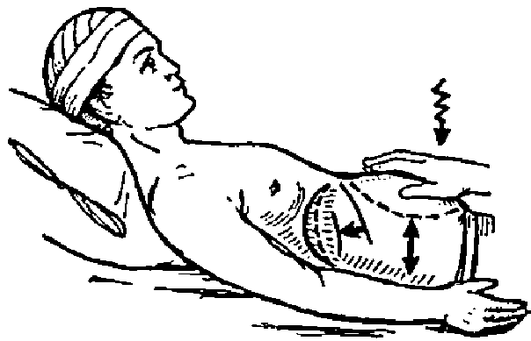
Рекомендованы следующие приемы дыхательных упражнений по мере восстановления активности сознания и других функций больного. — На 1-2-е сутки после операции применяют пассивные и пассивно-активные дыхательные упражнения.При этом основное внимание уделяют стимуляции выдоха, что способствует более равномерной вентиляции при последующем вдохе (рис. 9.1).
Рис. 9.1. Дыхательные упражнения. Вибрирующие сдавления грудной клетки во время выдоха
Рис. 9.2. Обучение диафрагмальному дыханию. Движение брюшной стенки вперед с преодолением сопротивления во время вдоха — Активно-пассивные дыхательные упражнения. При выполнении упражнения больной форсирует выдох втягиванием мышц живота, а полного вдоха добивается одновременным расширением грудной клетки и выпячиванием брюшных мышц (рис. 9.2). — Активные локальные дыхательные упражнения (на 3-5-е сутки после операции) (рис. 9.3).
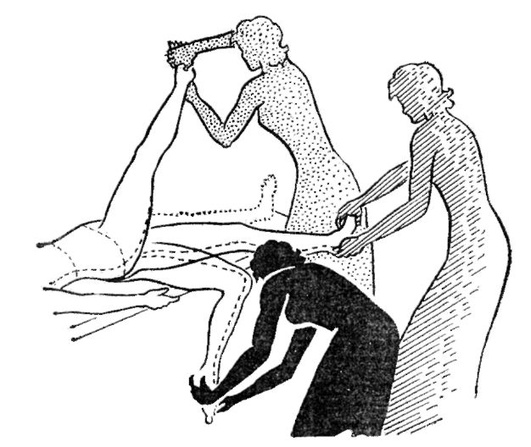
Рис. 9.3. Локальные дыхательные упражнения: а - положение больного лежа на спине: вентилируется нижняя доля правого легкого; б - положение больного лежа на боку: вентилируется нижняя доля левого легкого — Дыхательные упражнения динамического характера с активным движением рук и туловища (5-10-е сутки после операции) (рис. 9.4). Внимание! При активном выполнении дыхательных упражнений не допускаются продолжительные задержки дыхания на вдохе и натуживание. В противном случае может повыситься внутричерепное давление, что представляет опасность особенно в первые послеоперационные дни. Итак, общеукрепляющая ЛГ, в том числе дыхательные упражнения, способствует созданию необходимой функциональной базы, обеспечивающей успешное применение специальной ЛГ.
Рис. 9.4. Дыхательные упражнения с активным движением рук Специальная лечебная гимнастика В практике восстановления (растормаживания) и компенсации (замещения) нарушенных двигательных функций очагового генеза используют различные виды физических упражнений. Ведущая роль в восстановительно-компенсаторном лечении принадлежит активным специальным упражнениям, которые в сочетании с лечением положением (постуральные положения) и пассивными упражнениями должны быть строго дозированы, целенаправленны и адекватны общему соматическому, психическому и локальному статусу (Коган О.Г. и др., Столярова Л.Г. и др., Кадыков А.С. и др.).
Восстановительный лечебный комплекс Специальные упражнения, составляющие основу восстановительного комплекса при первичных двигательных дефектах, разнообразны. Восстановление отдельных компонентов двигательного акта. Обучение больного должно быть направлено на следующее. — Активное расслабление мышц, начиная с расслабления мышц здоровых, а затем уже и паретичных конечностей. Также используют изометрическое напряжение с последующим расслаблением различных мышечных групп, приемы так называемой реедукации (вибрирующее локальное потряхивание по ходу определенной мышцы), а также ряд приемов расслабляющего массажа. — Восстановление способности к дифференцированным напряжениям отдельных мышечных групп. — Восстановление способности к дифференцировке объема движения. — Оценка больным временных параметров своих действий (произвольное изменение скорости двигательного акта на разных этапах его выполнения). Восстановление двигательных навыков. В процессе восстановления программируется весь сложный двигательный акт, но больной вначале осваивает лишь восстановление каждого отдельного звена этого движения. Затем он обучается слитному переходу от одного двигательного звена к другому, т.е. устанавливает необходимую двигательную связь, преемственность между отдельными последовательными звеньями. Только вслед за этим больной начинает обучаться воспроизведению «рисунка» всего сложного двигательного акта в целом. Длительная тренировка с постепенным повышением плавности, скорости движений и, главное, повышением степени согласованности движений в различных суставах приводит к восстановлению необходимого качества этого важного двигательного акта, а затем к его автоматизации. Усиление проприоцепции. Большую роль в восстановлении двигательных функций отводят направленному усилению проприоцепции, которое проводится на всех этапах реабилитации. Такое усиление осуществляют преимущественно двумя путями. — Первый путь - применение метода «проприоцептивного мышечного облегчения». Автор метода (H. Kabat) строит целую концепцию усиления проприоцепции для восстановления и укрепления двигательных функций у больных. Активные движения с преодолением сопротивления в различных точках двигательного пути, изометрическое напряжение мышц в различных ИП (точки прикрепления мышц сближены или максимально отдалены), чередование напряжения и расслабления в мышцах-агонистах и антагонистах, а также сочетание перечисленных методических приемов - все это в значительной степени усиливает проприоцептивную импульсацию, обогащает центральные органы управления дополнительной информацией и тем самым позволяет нормализовать многие расстройства двигательных функций: спастические и вялые парезы и параличи, атаксии, экстрапирамидные нарушения (рис. 9.5).
Рис. 9.5. Один из многих примеров движения по методу H. Kabat: схема от отведения к приведению. ИП - нога выпрямлена, отведена и ротирована внутрь, коленный сустав согнут (около 90°), пальцы и стопа согнуты, стопа пронирована. Движение - выпрямление пальцев и стопы, супинация стопы, разгибание в коленном суставе, сгибание, приведение и наружная ротация в тазобедренном суставе
— Второй путь - использование рефлекторных механизмов движения, т.е. использование рефлексов, исходящих из рецепторов на периферии (Стары О. и др.). Применяют специальные (рефлекторные) упражнения, которые состоят в получении движений или изометрических напряжений в мышечных группах туловища и конечностей, локализационно отстоящих паретичных мышц. Такие «дистантные» упражнения вызывают достаточное напряжение в определенных мышечных группах, усиливая их и повышая точность управления этими мышцами при многих сложных движениях. Использование врожденных шейно-тонических рефлексов (метод B. et K. Bobath) с применением дозированных поворотов и наклонов головы не только улучшает качество действия одной паретичной конечности, но и нормализует синергические связи этой конечности с другой, повышая степень согласованности их действий. При этом особенно повышается качество ходьбы. Дополнительно в занятиях ЛГ используют синергические упражнения. Различают следующие виды синергизма - безусловный, условный, ипсилатеральный, контралатеральный. — Безусловный синергизм - врожденная, закрепленная в процессе филогенеза нервно-мышечная реакция, проявляющаяся в большей или меньшей степени у каждого человека. Используют с целью активизации мышечных групп частей тела, находящихся в состоянии обездвижения. — Условный синергизм: ■ для четырехглавой мышцы бедра (сгибание в тазобедренном суставе, отведение и приведение прямой ноги, сгибание-разгибание голеностопного сустава, переход из ИП сидя в положение лежа и наоборот); ■ для ягодичных мышц (сгибание в коленном суставе, разгибание туловища в ИП лежа на животе и др.). — Ипсилатеральный синергизм используют в упражнениях, выполняемых в соседних суставах конечности, с целью вызвать мышечное напряжение в одноименной конечности. — Контралатеральный синергизм положен в основу упражнений, в которых для возбуждения мышцы используют движение в противоположной конечности. Все перечисленные методы (табл. 9.1) тесно связаны между собой, дополняют друг друга, применяются в разных сочетаниях и пропорциях в зависимости от индивидуального плана лечения больного. Табл. 9.1. Восстановительный лечебный комплекс (В.Л. Найдин)
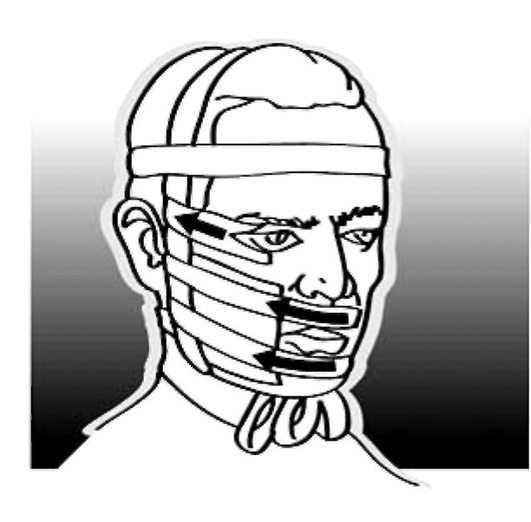
Примечание. На всех этапах ведется повышение устойчивости качества движений к различным «сбивающим» влияниям. Компенсаторный лечебный комплекс Все мероприятия этого лечебного комплекса направлены на то, чтобы с максимальной эффективностью заместить полностью утраченные функции, найти наиболее рациональные пути использования и реадаптации направленных и спонтанных викарных компенсаций, возникших у больного в процессе восстановления. Компенсаторный лечебный комплекс состоит из: — развития и усиления сохранных видов чувствительности - поверхностной, кинестезии кожи, зрения и слуха; — функциональной иммобилизации одного из суставов пораженной конечности; — переучивания двигательного навыка. 9.1.4. МАССАЖ Важные задачи, которые решают с помощью массажа: — общетонизирующее воздействие (лечебный, точечный и рефлекторно-сегментарный массаж); — регионарно-тоническое воздействие на вялопаретичные мышцы (лечебный массаж по стимулирующей методике и приемы массажа типа реедукации) с экстероцептивным облегчением (приемы растирания и разминания брюшка мышцы); — расслабляющее воздействие на ригидные спастические и локально-спазмированные мышцы (лечебный, точечный массаж по седативной методике); — противоболевое воздействие достигается рефлекторным влиянием (акупрессура) сегментарно-рефлекторного и лечебного массажа (седативная методика). Внимание! Все приемы массажа должны сочетаться с различными физическими упражнениями. Массаж при общем ослаблении функции внешнего дыхания. Показан тонизирующий массаж грудной клетки с акцентом на межреберные мышцы при помощи приемов лечебного массажа. Добавляют прием поколачивания в области грудины для вызывания кашлевого рефлекса и усиления откашливания. 9.1.5. ЛЕЧЕНИЕ ПОЛОЖЕНИЕМ Лечение положением, т.е. специальная укладка туловища и конечностей больного, предупреждает развитие мышечных контрактур и тугоподвижности в суставах, улучшает периферическое кровообращение (препятствует тем самым образованию пролежней и трофических язв), а также, создавая суставам и паретичным мышцам оптимальное среднефизиологическое положение, способствует более раннему восстановлению активных движений. Условно выделяют два вида лечения: — локального характера (для отдельных конечностей и мышечных групп); — общего характера (для всего туловища и конечностей в целом) (рис. 9.6).
Рис. 9.6. Лечение положением. Натяжение мышц левой (здоровой) половины лица и правой круговой мышцы глаза лейкопластырем 9.1.6. ДВИГАТЕЛЬНЫЙ РЕЖИМ Особенности проведения и построения курса ЛФК определяются степенью активности, допустимой в различные периоды после операции на головном и спинном мозге или после тяжелой черепно-мозговой травмы (табл. 9.2). Таблица 9.2. Расширение двигательного режима в зависимости от характера нарушений движений после нейрохирургических операций (Найдин В.Л.)
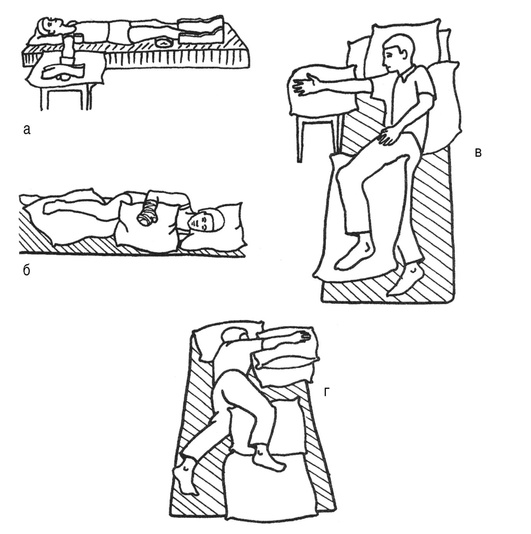
9.1.7. ПСИХОТЕРАПИЯ Работа психотерапевтов (в палате или кабинете психотерапии) осуществляется в аспекте следующих мероприятий: — психодиагностического; — психокоррекционного; — психопрофилактического; — психопрогностического. 9.1.8. ОРГАНИЗАЦИЯ ЛОГОПЕДИЧЕСКОЙ ПОМОЩИ Организация логопедической помощи включает следующие виды работы: — консультирование больных; — индивидуальные логопедические занятия; — групповая логотерапия; — музыкотерапия; — инструктирование родственников пациентов. 9.1.9. ТРУДОВАЯ ТЕРАПИЯ Выделяют три лечебных аспекта трудовой терапии (ТТ): — эмоциональный; — общеукрепляющий; — специальный, направленный против тех или иных двигательных дефектов. 9.1.10. ОРТОПЕДИЯ И ПРОТЕЗИРОВАНИЕ Ортопедия и протезирование - важные дополнительные факторы в комплексе реабилитационных мероприятий у больных с дефектами двигательной сферы. Они могут выполнять как лечебную, так и компенсаторную роль в едином лечебном процессе. Различные ортопедические методы (например, гипсовые лонгеты, повязки, лонгеты фабричного изготовления и др.), являясь непосредственным продолжением лечения положением, уже в довольно ранние сроки после, например, операции могут быть использованы при возможных суставных и сухожильно-мышечных деформациях с профилактическими и лечебными целями. Их применяют при значительных дистонических расстройствах (гипертонус, мышечная гипотония), различных по глубине парезах и параличах, сопровождаемых к тому же трофическими нарушениями (остеопороз, пролежни и др.). Протезирование - неотъемлемый фактор поэтапного последовательного лечения больных. Применение протезных изделий (корсетов, шинно-гильзовых аппаратов, специальной обуви), так же как и ортопедические мероприятия, носит как лечебный, так и компенсаторный характер. 9.2. РЕАБИЛИТАЦИЯ ПРИ СПАСТИЧЕСКОМ ГЕМИПАРЕЗЕ 9.2.1. ПРОГРАММА РЕАБИЛИТАЦИИ Самый частый вид двигательных нарушений - гемипарезы, т.е. одностороннее нарушение движений руки и ноги. По степени их выраженности выделяют: — паралич - полное отсутствие движений; — парез (выраженный, умеренный) - ограничение движений в суставах паретичной конечности; — легкий парез - движения не ограничены, но снижена мышечная сила. Основной признак центрального паралича как главного фактора, препятствующего восстановлению двигательных функций и значительно ограничивающего жизнедеятельность больного, - спастичность.Спастичность - это двигательное нарушение, являющееся одним из компонентов синдрома верхнего мотонейрона и характеризующееся повышением тонических рефлексов на растяжение (или мышечного тонуса) в сочетании с повышением сухожильных рефлексов (Lance J.). Клинически наблюдают следующие симптомы: — спастическое неравномерное повышение мышечного тонуса; — парез мышц; — патологические содружественные движения в паретичных конечностях. Восстановительные мероприятия направлены на: — уменьшение спастичности и слабости мышц, порочных содружественных движений; — воссоздание утерянных бытовых и трудовых двигательных навыков. В программу реабилитации включают следующие методики. — Назначение миорелаксантов для снижения мышечного тонуса (например, баклофен, диазепам и др.). — Лечение положением. Спастичные конечности (рука и нога) с помощью лонгеток или других приспособлений приводят в соответствующее корригирующее положение (рис. 9.7).
Рис. 9.7. Варианты лечения положением: а - лежа на спине; б - лежа на здоровом боку; в - лежа на больной стороне; г - лежа на здоровой стороне — Массаж. Начинают с дистальных отделов конечности и заканчивают на проксимальных участках. Используют также и точечный массаж (по седативной методике). Массаж проводят по седативной методике (для спастичных мышц) по двум вариантам: ■ отдельная процедура массажа; ■ вкрапление приемов массажа в занятия ЛГ. — Пассивные движения паретичных конечностей - один из способов растормаживания. При проведении этих движений восстанавливается утраченная больным общая схема нормального произвольного двигательного акта. Особое внимание при проведении пассивных движений следует уделять: ■ сгибанию и наружной ротации плеча; ■ разгибанию и супинации предплечья; ■ разгибанию кисти и пальцев; ■ отведению и противопоставлению большого пальца руки; ■ сгибанию и ротации бедра; ■ сгибанию голени (при разогнутом бедре); ■ тыльному сгибанию и пронации стопы. — Обучение расслаблению мышц (локальному и общему). — Использование безусловно-рефлекторных связей. С помощью направленных движений непораженных конечностей и туловища, локализовано отстоящих от пораженных конечностей, вызывают рефлекторные напряжения в определенных паретичных группах мышц (например, метод B. Bobath, K. Bobath - шейно-тонические рефлексы). — Обучение больного напряжению мышц с относительно минимальным усилием (вначале на здоровой конечности). При условии стабильности гемодинамики и общего состояния больного постепенно вводят упражнения с дозированным сопротивлением. — Использование метода функционального биоуправления с помощью обратной связи. Важнейшая составляющая метода - регистрация отдельных параметров физиологических функций организма, отражающих деятельность мозга, сердца и мышц. — Обучение больного приемам аутогенной тренировки и включение ее элементов в процедуру ЛГ, что позволяет увеличить эффект реабилитационных мероприятий. — Эрготерапия. Больным предлагают различные поделочные работы с пластилином, глиной, гипсом, которые позволяют в определенной мере дифференцировать степень напряжения спастических мышц. По мере снижения спастичности больные осваивают необходимые бытовые навыки. Именно восстановление или компенсаторное приспособление к овладению бытовыми навыками составляет первую ступень социальной реадаптации больного - социально-бытовую, важнейший критерий которой - способность к самообслуживанию, определенной независимости от окружающих (Floyd W., Guttmann L., Noble C.). Разнообразное и динамическое сочетание различных приемов восстановления и компенсации способствует эффективной реабилитации больных со спастическими парезами (табл. 9.3). Таблица 9.3. Основные движения, положения и упражнения лечебной гимнастики при спастических гемипарезах (Найдин В.Л.)
Приемы ухода за больным с гемипарезом представлены в табл. 9.4. Таблица 9.4. Приемы ухода за больным с гемипарезом (Vantieghem J. et al.)
Окончание табл. 9.4
9.2.2. ЭТАПЫ РЕАБИЛИТАЦИИ ПРИ ИНСУЛЬТЕ Инсульт (от лат. insultus - удар) - острое нарушение кровообращения в каком-либо участке мозга, в результате чего он не получает необходимого количества кислорода и питательных веществ. Различают инсульт двух видов: — ишемический инсульт (80% всех случаев); — геморрагический инсульт (17-18%). Этапы реабилитации больных, перенесших инсульт (Столярова Л.Г. и др., Кадыков А.С., Гусев Е.И. и др.) — Острый период (первые 3-4 нед). — Ранний восстановительный период (первые 6 мес), в котором, в свою очередь, выделяют два периода: ■ первый (до 3 мес), когда в основном происходит восстановление объема движений и силы в паретичных конечностях; ■ второй (3-6 мес), на который приходится пик восстановления сложных двигательных навыков. — Поздний восстановительный период (6 мес - 1 год), в течение которого может продолжаться восстановление речи, статики и трудовых навыков. — Ризидуальный период (после 1 года от момента развития инсульта) - период остаточных явлений после инсульта, в течение которого у больных с легкими остаточными явлениями также может продолжаться восстановление нарушенных функций при условии применения интенсивной реабилитационной программы. Задачи реабилитации в остром периоде инсульта: — ранняя активизация больных; — профилактика развития патологических состояний (спастических контрактур, тугоподвижности) и осложнений (пневмонии, тромбофлебиты, пролежни и др.); — восстановление произвольных движений. При отсутствии противопоказаний к проведению реабилитационных мероприятий с первых часов или дней назначают: — лечение положением; — пассивные упражнения; — дыхательные упражнения; — массаж (седативная методика). Занятия дополняют нервно-мышечной электростимуляцией паретичных мышц руки. Начинают занятия по восстановлению речи. Доказано (Bernhardt J. et al., 2006), что ранняя мобилизация (в первые 14 дней после инсульта), включающая обучение сидению в постели, стоянию и ходьбе, приводит к снижению смертности и зависимости от окружающих в первые 3 мес после инсульта, уменьшению частоты и выраженности осложнений и побочных явлений, улучшению качества жизни к концу первого года. При улучшении состояния больного переводят вначале в положение сидя (полулежа - сидя с поддержкой спины подушками, сидя с опущенными с кровати ногами), затем - в положение стоя. В настоящее время для вертикализации больных широко применяют поворотные столы, с помощью которых можно проводить постепенный перевод больных в вертикальное положение (под контролем ЧСС, АД и ЭКГ). В занятия добавляют пассивно-активные и активные упражнения. Обращают особое внимание на обучение больного ходьбе, которое проводят в несколько этапов. — Первый этап: ■ пассивные упражнения в постели; ■ активные упражнения, имитирующие ходьбу; ■ обучение стоянию (с поддержкой, частично с поддержкой, самостоятельно); ■ ходьба на месте.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-05-27; просмотров: 327; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.15.147.215 (0.096 с.) |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||