Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Оценка сердечной деятельности плода.Показатели сердечной деятельности наиболее точно характеризуют функциональное состояние плода в анте- и интранатальном периодах. Мониторный контроль за сердечной деятельностью плода осуществляется с помощью специально предназначенных для этих целей приборов — кардиотокографов. Различают непрямую (наружную) и прямую (внутреннюю) КТГ. Во время беременности используется только непрямая КТГ, в настоящее время её применение наиболее распространено и в родах. При непрямой кардиотографии наружный ультразвуковой датчик помещают на переднюю брюшную стенку матери в месте наилучшей слышимости сердечных тонов плода. На поверхность датчика наносят слой специального геля для обеспечения оптимального контакта с кожей. Наружный тензометрический датчик накладывают в области дна матки, на его поверхность гель не наносят. Пациентка с помощью специального устройства для регистрации шевелений плода самостоятельно отмечает каждый эпизод шевеления. Для получения максимально точной информации о состоянии плода кардиомониторирование следует проводить не менее 20–30 мин. Такая продолжительность исследования обусловлена наличием у плода периодов сна и активности. Прямую КТГ проводят только во время родов после излития околоплодных вод и при открытии шейки матки не менее 2 см. При использовании внутренних датчиков специальный спиралевидный электрод накладывают на кожу головки плода, для регистрации сократительной деятельности матки используют интраамниальный катетер. В настоящее время прямой метод КТГ не находит широкого применения в практической деятельности. Проведение КТГ считается обоснованным с 32 недель беременности. Использование приборов с автоматическим анализом кардиотокограмм позволяет проводить оценку сердечной деятельности плода с 26 недели беременности.
Изучение кардиотокограммы начинают с определения базального ритма. Под базальным ритмом понимают среднюю величину между мгновенными значениями сердцебиения плода, сохраняющуюся неизменной в течение 10 мин и более, при этом не учитывают акселерации и децелерации.
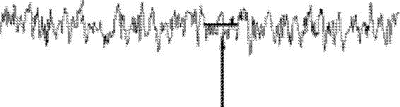
При характеристике базального ритма необходимо учитывать его вариабельность, т.е. частоту и амплитуду мгновенных изменений сердечных сокращений плода (осцилляций). Подсчёт частоты и амплитуды мгновенных осцилляций проводят в течение каждых последующих 10 мин. Амплитуду осцилляций определяют по величине отклонения от базального ритма, частоту — по количеству осцилляций за 1 мин (см.рис.8).
Рис.8 Базальная частота сердечных сокращений.
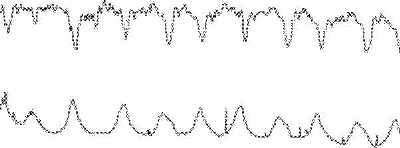
В клинической практике наибольшее распространение получила следующая классификация типов вариабельности базального ритма: Наличие немого (монотонного) и слегка ундулирующего ритма обычно свидетельствует о нарушении функционального состояния плода. Ундулирующий и сальтаторный ритмы указывают на удовлетворительное состояние плода. Помимо осцилляций при интерпретации кардиотограмм обращают внимание также на акцелерации и децелерации. Акцелерации - повышение ЧСС на 15–25 в минуту по сравнению с исходной (базальной). Акцелерации возникают в ответ на шевеление плода, схватку, функциональные пробы, наличие акцелераций является благоприятным признаком и свидетельствует об удовлетворительном состоянии плода. Децелерации - эпизоды замедления ЧСС на 30 ударов и более продолжительностью не менее 30 с. Различают три основные типа децелераций. - Ранние децелерации (тип I) начинаются одновременно со схваткой или с запаздыванием до 30 с и имеют постепенные начало и конец. Длительность и амплитуда ранних децелераций соответствуют длительности и интенсивности схватки (см.рис.9). Ранние децелерации представляют собой рефлекторную реакцию плода на кратковременную ишемию головного мозга вследствие сдавления головки плода во время схватки. В отсутствие других патологических изменений на кардиотокограмме ранние децелерации не считают признаком гипоксии.
Рис. 9 Ранние децелерации.
- Поздние децелерации (тип II) также связаны со схватками, но возникают через 30 с и более после начала сокращения матки. Поздние децелерации достигают пика после максимального напряжения матки, длительность их часто превышает продолжительность схватки. Они являются признаком нарушения маточноплацентарного кровообращения и прогрессирующей гипоксии плода.
Рис.10 Поздние децелерации
- Вариабельные децелерации (тип III) характеризуются различным по времени возникновением по отношению к началу схватки и имеют различную (V, U, Wобразную) форму Появление вариабельных децелераций связано со сдавлением пуповины во время схватки, шевелением плода или маловодием.
Критерии нормальной антенатальной кардиотокограммы: - базальный ритм 120–160 в минуту; - амплитуда вариабельности базального ритма 10–25 в минуту; - отсутствие децелераций; - наличие двух и более акцелераций на протяжении 10 мин записи.
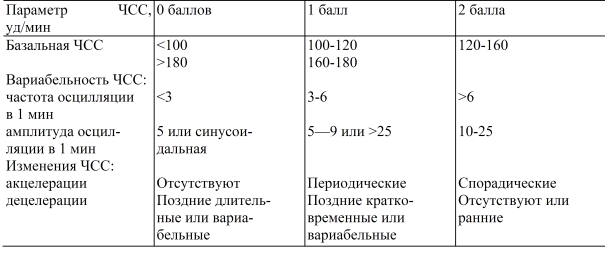
Таблица 4. Шкала оценки сердечной деятельности плода (Савельева, 1984г.)
Оценка 8–10 баллов свидетельствует о нормальной сердечной деятельности, 5–7 баллов — о начальных признаках нарушения жизнедеятельности, 4 балла и менее — о серьёзных изменениях состояния плода.
|
||
|
Последнее изменение этой страницы: 2020-11-11; просмотров: 171; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.147.104.248 (0.004 с.) |