
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Парциальная (фокальная) эпилепсия
а. Простые припадки (без нарушения сознания) 1) Моторные. 2) Сенсорные. 3) Вегетативные. б. Сложные припадки (с нарушением сознания; психомоторная, или височная, эпилепсия). 1) С автоматизмами. 2) С психическими проявлениями. Неонатальные припадки Б. Классификация пароксизмальных состояний, сходных с эпилепсией 1. Нарколепсия. 2. Мигрень. 3. Детские пароксизмальные боли в животе. 4. Детские аффективно-респираторные судороги. 5. Цианотические кризы. 6. Импульсивные припадки (вздрагивания). 7. Обмороки. 8. Истерия. 9. Симуляция. 10. Невралгия тройничного нерва (болевой тик). 11. Синдромы с пароксизмальным головокружением. В. Одиночный припадок целесообразно оценивать по его начальным проявлениям. Например, парциальный моторный припадок с последующими генерализованными судорогами (вторично генерализованный припадок) следует считать именно парциальным, а не генерализованным.
Патогенез В патогенезе эпилепсии выделяют четыре последовательные фазы нейрофизиологических и нейроморфологических изменений: образование эпилептогенного очага, первичного эпилептического очага, эпилептических систем и эпилептизацию головного мозга. Эпилептогенный очаг является результатом воздействия различных факторов (приобретенной и врожденной предрасположенности). Морфологически он характеризуется гибелью нейронов, нарушением архитектоники на фоне разрежения нейронов. Так как эпилептогенный очаг представляет собой зону деструкции, то он не обладает повышенной нейронной активностью. Чрезмерные нейронные разряды продуцируются эпилептическим очагом, то есть нейронами, расположенными после зоны деструкции и промежуточной области. Нейрофизиологически эпилептические нейроны отличаются от неэпилептических своей склонностью к спонтанному пароксизмальному деполяризационному сдвигу мембранного потенциала. Чрезмерный нейронный разряд генерируют нейроныпейсмекеры эпилептического очага, в результате в процесс деполяризации вовлекаются все новые нейроны за счет открытия потенциалзависимых и хемозависимых Na+каналов. Постепенно в эпилептический процесс включаются подкорковостволовые образования в результате вовлечения все новых групп нейронов и формирования устойчивых патологических связей.
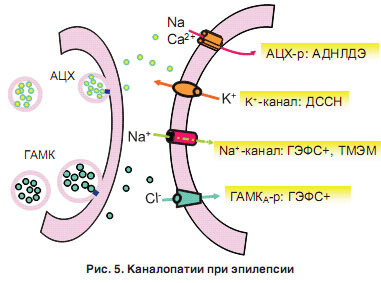
Повторные эпилептические разряды, реализованные в виде припадков, приводят к глубоким изменениям метаболизма головного мозга и облегчают развитие очередного припадка. Формируется замкнутая патологическая система – эпилептический мозг. Специфическим свойством эпилептического процесса является агрессивность эпилептического очага по отношению к относительно сохранному субстрату мозга, позволяющая подчинять себе новые участки. Формируется многоуровневая эпилептическая система, в состав которой входят различные образования мозга. Завершение формирования эпилептической системы сопровождается нарушением обменных и нейромедиаторных процессов, микроциркуляции в головном мозге, нарастанием атрофии мозга и активации иммунных реакций мозгоспецифической направленности. Общепризнано, что в основе возникновения патологических явлений в мозге лежат биохимические нарушения, среди которых особое место принадлежит метаболизму нейромедиаторов. В соответствии с характером проводимого импульса они делятся на два вида: возбуждающие и тормозные. Взаимодействие возбуждающих нейромедиаторов (наиболее значимый – глутамат) со своими рецепторами приводит к повышению проницаемости постсинаптической мембраны для ионов Na+ за счет открытия хемозависимых Na+каналов. Развиваются деполяризация постсинаптической мембраны и генерация возбуждающего постсинаптического потенциала. Тормозные нейромедиаторы (гаммааминомасляная кислота [ГАМК], глицин, серотонин), взаимодействуя со своими рецепторами, вызывают повышение проницаемости постсинаптической мембраны для ионов Сl и К+, в результате развиваются гиперполяризация постсинаптической мембраны и генерация тормозного постсинаптического потенциала (рис. 5). Расстройства нейромедиации (в первую очередь глутамат и ГАМКергической) могут быть первичным патогенетическим механизмом эпилепсии. При этом формирование эпилептического очага и генерализованной эпилептической активности с трансформацией в эпиприпадки связано с феноменом «дезингибирования» – растормаживания нейронов, который характеризуется склонностью этих нейронов к генерации и распространению возбуждающего постсинаптического потенциала. Это обусловлено нарушением равновесия между возбуждающей и тормозной нейромедиацией.
1.Нарушение синтеза нейромедиаторов – гиперпродукция возбуждающих или снижение синтеза тормозных медиаторов. 2.Неадекватное высвобождение нейромедиаторов в синаптическую щель. 3.Изменение чувствительности рецепторов – повышение чувствительности возбуждающих и снижение чувствительности у рецепторов тормозных медиаторов. 4.Повреждение рецепторов возбуждающих и тормозных медиаторов (глутаматных рецепторов не NMDAтипа). 5.Нарушение удаления нейромедиаторов из синаптической щели. В результате в постсинаптической мембране нейронов открывается избыточное количество каналов Na+ и Ca2+, уменьшается число открытых каналов К+ и Сl, происходит деполяризация мембран, а сами нейроны приобретают способность к спонтанному пароксизмальному деполяризационному сдвигу и становятся гиперчувствительными к разрядам других нейронов. Развитие нейромедиаторных расстройств при эпилепсии может быть обусловлено не только непосредственным нарушением функционирования нейромедиаторных систем, но и через нейромодуляторы (в большинстве нейропептиды). Первичное влияние на различные фазы нейромедиации является ключевым механизмом действия ряда противоэпилептических препаратов. Глутамат является наиболее распространенным и значимым нейромедиатором возбуждающего действия в головном мозге и играет фундаментальную роль при эпилепсии. Антагонисты рецепторов глутамата являются мощными антиконвульсантами. ГАМК – наиболее значимый нейромедиатор тормозного действия. ГАМК выделяется в 50% всех нервных окончаний головного мозга. Тормозные эффекты обусловлены процессами пресинаптического или постсинаптического торможения. В настоящее время широко распространена «ГАМКтеория» эпилептогенеза – недостаточность ГАМКергического воздействия способствует перевозбуждению нейронов, а также формированию эпилептического очага и эпилептических систем. Особого внимания заслуживает система биогенных моноаминов (норадреналин, дофамин, серотонин), которые являются не только важным фактором интегративной деятельности ЦНС, но и оказывают выраженное метаболическое действие. В основе повышения судорожной готовности может лежать дефицит серотонина и норадреналина при превалировании дофаминергических механизмов. Нейрохимические процессы эпилептогенеза отнюдь не ограничиваются описанными расстройствами нейромедиации. В последнее время развитие эпилептического припадка связывают с избыточным выбросом других возбуждающих аминокислот (Даспартата) или вследствие нарушения синтеза и транспорта таурина – нейромодулятора тормозного действия. Определенное значение имеют нарушения обмена катехоламинов, ацетилхолина, глицина, гормонов щитовидной железы, половых гормонов, различные иммунопатологические процессы. Важную роль в процессах эпилептогенеза играют оксидативный стресс и изменения энергетического обмена. Оксидативный стресс – это избыточное накопление интермедиантов кислорода и других свободнорадикальных элементов, которые оказывают токсическое действие на нервную ткань и запускают целый ряд патохимических процессов. Развитие оксидативного стресса при эпилепсии объясняется, прежде всего, тем, что на фоне локальной тканевой гипоксии в эпилептическом очаге возникает активация катаболизма аденозинтрифосфата и других соединений, что приводит к избыточному накоплению большого количества активных форм кислорода, происходит активация перекисного окисления липидов и ионов NH4+, которые вызывают и усиливают процессы деполяризации мембран. Оксидативный стресс существенно усугубляет перевозбуждение глутаматных рецепторов и может способствовать их повреждению.
Нарушения биоэнергетики и ионного гомеостаза приводят к значительным изменениям их нейромедиаторного обмена, повышению уровня возбуждающих медиаторов, обладающих эксайтотоксическим эффектом. Именно эксайтотоксический механизм действия возбуждающих медиаторов по мнению Г.Н. Крыжановского лежит в основе формирования генераторов патологически усиленного возбуждения и образования устойчивых патологических систем мозга.
59. Классификация эпилептических припадков. Принципы диагностики. Диагностическая значимость ЭЭГ
|
|||||||
|
Последнее изменение этой страницы: 2021-07-18; просмотров: 79; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.133.120.159 (0.009 с.) |
 В основе такого феномена при эпилепсии могут лежать следующие процессы.
В основе такого феномена при эпилепсии могут лежать следующие процессы.


