
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Тема занятия: объективные методы исследования глаза
И ЕГО ПРИДАТКОВ. Цель работы: научиться специфике и последовательности обследования офтальмологического больного. Целевые задачи: 1. Освоить методы исследования переднего отдела глаза с помощью метода бокового освещения; 2. Изучить прозрачные среды глаза с помощью осмотра в проходящем свете; 3. Исследовать глазное дно методом обратной и прямой офтальмоскопии; 4. Освоить методику биомикроскопии глаза; 5. Овладеть методами исследования внутриглазного давления и выстояния глазных яблок из глазницы. Материально-техническое оснащение: настольная лампа, офтальмоскоп, собирающие линзы 13Д и 20Д, бинокулярная лупа, щелевая лампа, экзоофтальмометр, тонометр Маклакова, лекарственные препараты, пипетки, перевязочный материал, дез. раствор для обработки рук.
ЛИТЕРАТУРА Основная: 1. Глазные болезни. Под редакцией В.Г. Копаевой. Учебная литература для студентов медицинских институтов. М., 2002. С. 129-152. 2. Офтальмология. Учебник для вузов. Под редакцией Е.А.Егорова. Москва «ГЭОТАР-Медиа». 2008. С.48-64. 3. Офтальмология. Учебник для студентов медицинских вузов. Е.Е.Сомов. Москва. «Медицинское информационное агентство», 2008. С. 68-85.
Вопросы для самоподготовки к практическому занятию:
Основные этапы деятельности студента Осмотр органа зрения требует строгой систематичности и последовательности, по принципу анатомического расположения отдельных частей органа зрения. Исследованию органа зрения предшествует собирание подробного анамнеза болезни, жизни, работы, сопутствующих заболеваний. Далее орган зрения и придаточный аппарат глаза студенты исследуют друг у друга, овладевая методикой работы с приборами.
В карте пациента записывается объективное состояние каждого глаза отдельно. Сначала посистемно описывается правый глаз вне зависимости от того, какой глаз болен.
Задание 2. Лицо исследуемого должно быть хорошо освещено, для этого свет от лампы направить на лицо больного (лампа устанавливается на уровне глаз исследуемого и слева от него), а врач должен расположиться сбоку от источника света. Указывается форма и величина глазной щели. Обращают внимание на положение глазных яблок в орбите. Возможно смещение глаза к передней части (экзофтальм), чаще наблюдается при ретробульбарных кровоизлияниях, опухолях (величина выстояния глаза определяется экзоофтальмометром (см. пункт 10). Смещение глаза назад (энофтальм) наблюдается при повреждении костей орбиты, синдроме Горнера (птоз, миоз, энофтальм). Проверяют объем движений глазного яблока. Для этого обследуемый фиксирует двигающийся во всех направлениях палец врача при неподвижном положении головы. Так выявляется парез отдельных глазодвигательных мышц, обнаруживают нистагм при крайних отведениях глазных яблок, преобладание той или иной группы мышц. Кроме того, создается представление о величине глазных яблок (буфтальм, микрофтальм), расположении глазного яблока в пределах глазной щели (правильное или имеется отклонение зрительной оси в градусах по Гиршбергу - косоглазие), проверяется активная и пассивная подвижность глаз.
Обращают внимание на состояние век. Может быть врожденная или приобретенная колобома век (дефект), сращение их врожденное или в результате грубого рубцового процесса, заворот, выворот. Нередко можно видеть врожденное или приобретенное опущение век (птоз). Возможны изменения со стороны кожи век (гиперемия, подкожное кровоизлияние, отек, инфильтрация или нормальная окраска) и краев век (не изменен, гиперемирован, утолщен, чешуйки и корочки у основания ресниц, изъязвления, кисты и др.). Смыкание век (полное, частичное), частота и амплитуда миганий, амплитуда движений верхнего века и состояние верхней орбито-пальпебральной борозды. При осмотре обращают внимание на правильность роста ресниц. При язвенном блефарите, трахоме, хроническом мейбомиите может наблюдаться неправильный рост ресниц (трихиаз), облысение краев век (мадароз). О состоянии слезоотводящих путей следует судить по выраженности слезных точек, их положению, наличию отделяемого из них при надавливании на область слезных канальцев (каналикулит) или слезного мешка (дакриоцистит). Осмотр слезной железы (пальпебральной ее части) осуществляется путем оттягивания верхнего века кверху, при этом обследуемый должен смотреть на кончик своего носа. При некоторых острых и хронических воспалительных процессах (дакриоадените) железа может быть увеличена.
Исследование производят в затемненном помещении, лампу помещают слева и спереди от больного. Врач освещает глазное яблоко пациента, отбрасывая от лампы фокусирующий пучок света на отдельные участки его с помощью линзы в 13Д или 20Д. Слизистая оболочка нижнего века становится доступной для осмотра при оттягивании края века книзу, пациент при этом должен смотреть вверх. При осмотре слизистой оболочки следует обращать внимание на все ее части (хрящевую, область переходной складки и нижней половины глазного яблока). Отмечается ее состояние (в норме бледно-розовая, тонкая, гладкая, блестящая, отделяемого нет). Определяют цвет, поверхность (фолликулы, сосочки, полипозные разрастания), подвижность, просвечивание протоков мейбомиевых желез, наличие отечности, инфильтрации, рубцовых изменений, инородных тел, пленок, отделяемого и т.д.
Задание 5. Для более детального осмотра глазного яблока пользуются также комбинированным методом исследования. Он заключается в осмотре освещенного места (при помощи лупы в 13Д) через сильную лупу в 20Д, служащую увеличительным стеклом, при боковом освещении глаза. Вместо второй лупы можно использовать бинокулярную, дающую увеличение в 6-10 раз. При исследовании роговицы фиксируют внимание на ее размерах, форме, прозрачности и т.д. Необходимо исследовать ее чувствительность, которая определяется истонченным концом кусочка ваты, при прикосновении ею к роговице вызывается защитный рефлекс (смыкание век, отдергивание), называемый роговичным рефлексом. В норме роговица средней величины (размер необходимо измерить линейкой), прозрачна, сферична, зеркальна, чувствительность высокая, сосуды отсутствуют. При наличии помутнений отметить, свежие они или старые, их характеристики и локализацию. Для обнаружения дефектов эпителия роговицы производят инситилляцию I капли 1% раствора флюоресцеина в конъюнктивальный мешок. Краска легко окрашивает эрозированные места в изумрудно-зеленый цвет. Затем исследуют переднюю камеру глаза. Фиксируют внимание на ее глубине, прозрачности влаги, наличие в ней крови, экссудата. В норме глубина передней камеры может быть средней, глубокой, мелкой или полностью отсутствовать. Содержимое ее – прозрачное, мутное, гипопион, гифема. При осмотре радужной оболочки определяют ее цвет (наличие гетерохромии), исследуют пигментную бахромку по краю зрачка. Исследование зрачка начинают с определения его формы, размера (определяется линейкой), прямой и содружественной реакции на свет. Разная ширина зрачков левого и правого глаза (анизокория) - нередко явление патологическое. Прямая реакция на свет проверяется путем наведения на него пучка света с помощью линзы или офтальмоскопа. При этом исследуемый глаз плотно закрывают ладонью. Зрачковая реакция считается "живой", если под влиянием света зрачок быстро и отчетливо суживается и "вялой", если реакция зрачка замедленная и недостаточна. Изменение прямой зрачковой реакции может зависеть от нарушения проводимости двигательного нисходящего пути рефлекса или от нарушений в области соединения оптического и двигательного пути. Исследуя содружественную реакцию зрачка, освещают офтальмоскопом один глаз, следя за реакцией зрачка другого глаза. В заключении проверяют реакцию зрачков на установку на близкое расстояние, проходящую при участии аккомодации и конвергенции. Для этого пациента просят фиксировать предмет, постепенно приближающийся к глазам, и следят за реакцией зрачков, которые при этом суживаются, а при отдалении предмета – зрачки расширяются. При поражении двигательного пути рефлекса реакция зрачков отсутствует.
Могут отмечаться такие изменения, как передние и задние синехии (спайки), неоваскуляризация (рубеоз), иридодонез (дрожание), а также врожденные изменения, как смещение зрачка (корэктопия) или много зрачков (полиопия), а при иридодиализе (отрыве радужки у её корня) - изменение формы зрачка.
Помутнение хрусталика и стекловидного тела дифференцируются довольно легко. При перемещении глазного яблока темные пятна на фоне красного зрачка, связанные с помутнением хрусталика, перемещаются относительно центра зрачка (явление паралакса, т.е. различного смещения помутнений вокруг какой-либо точки, в данном случае точка находится в центре зрачка). Те помутнения, которые расположены в передних слоях хрусталика, смещаются в направлении движения глаза, расположенные в задних отделах - в обратном направлении. Помутнения передних отделов хрусталика достаточно четко бывают видны и при боковом освещении. Изменения стекловидного тела выглядят несколько иначе. Чаще всего они напоминают темные тяжи, хлопья, которые продолжают перемещаться после остановки взора. При значительном изменении стекловидного тела вследствие воспаления сосудистого тракта или кровоизлияния рефлекс с глазного дна становится тусклым или отсутствует.
Осмотр глазного дна начинают с наиболее заметной части его диска зрительного нерва (ДЗН). Т.к. он расположен кнутри от заднего полюса глаза, то при офтальмоскопии его можно увидеть при повороте глазного яблока на 12-15° к носу. На красном фоне глазного дна ДЗН представляется бледно-розовым, слегка овальным образованием с четкими границами. Кровоснабжение носовой половины его лучше, поэтому цвет ее более яркий. В центре ДЗН имеется беловатая сосудистая воронка (физиологическая экскавация). Цвет, контуры и ткань ДЗН изменяются при воспалительных, застойных явлениях, атрофии ЗН, при поражении сосудистой оболочки и многих общих заболеваниях.
Наиболее важной частью сетчатки в функциональном отношении является желтое пятно. Пациент должен смотреть прямо на зеркало офтальмоскопа. Желтое пятно при обратной офтальмоскопии представляется в виде темно-красного овала, окруженного блестящей полоской - макулярным рефлексом, образуемым за счет сетчатки по краю желтого тела. В центре обычно видна блестящая светлая точка - рефлекс от центральной ямки, фовеолярный рефлекс. Периферию глазного дна вплоть до зубчатой линии осматривают при различных направлениях взора пациента. Рисунок и цвет глазного дна во многом зависят от содержания пигмента в пигментном эпителии сетчатки и сосудистой оболочке. Чаще глазное дно бывает равномерно окрашенным в красный цвет, за счет просвечивания сосудистой оболочки через прозрачную сетчатку, и на нем отчетливо видны сосуды сетчатки. При меньшем содержании пигмента в пигментном эпителии сетчатки становятся видны сосуды сосудистой оболочки. Чем меньше пигмента на глазном дне, тем более светлым оно представляется вследствие просвечивания склеры. С возрастом тон глазного дна изменяется от бледно-розового до темно-красного.
Задание 8. Для детального исследования прозрачных сред глаза и его оболочек используют метод биомикроскопии. Он заключается в использовании узкого, резко ограниченного и гомогенного пучка света, фокус которого можно помещать на разной глубине, в различных отделах глаза. Такой пучок света позволяет получить тонкий срез прозрачных его тканей. Исследование полученных срезов осуществляется с помощью бинокулярного микроскопа. Для биомикроскопии используют щелевую лампу, в которой специальный свободно перемещающийся осветитель смонтирован на общей оси вращения с микроскопом.
Задание 9. Тонометрия - это метод измерения внутриглазного давления (ВГД). Последнее совершенно необходимо во всех случаях, когда возникает мысль о наличии у пациента глаукомы, вторичной гипертензии или его гипотонии, при различных общих и местных заболеваниях, а также проводится всем лицам старше-35 лет. Ориентировочно ВГД в глазу прежде всего определяется пальпаторно. Для этого пациент должен смотреть вниз, а исследователь указательными пальцами обеих рук, помещенными выше уровня хряща, поочередно надавливает через верхнее веко (при взгляде вверх - через нижнее) на глазное яблоко (подобно исследованию флюктуации абсцесса). О давлении судят, сравнивая его величину в одном и другом глазу. Если ВГД в пределах нормы, его обозначают Т-н, если 27-35 мм рт.ст. - Т+1, более 36 мм -Т+2, если выявлена гипотония 15-12 мм -Т-1, менее 12 мм -Т-2. Пальпаторное определение ВГД дает приблизительное представление о его величине и требует известного опыта для того, чтобы выработать ощущение нормального давления.
При нормальной слезовыделительной функции полоска бумаги за 5 мин смачивается не менее чем на 1,5 см. Если смачивается меньше, можно считать, что есть гипофункция железы. Этот метод не может абсолютно точно определить гиперфункцию слезной железы, т.к. повышенное количество слезы может зависеть и от затруднения её оттока через слезоотводящие пути. Слезотечение, зависящее от поражения слезных канальцев, может быть связано или сужением их, что определяется зондированием, или в редких случаях, воспалением слизистой оболочки канальцев. Для исследования присасывающей функции слезных канальцев пользуются канальцевой пробой. Она проводится следующим образом: очищают конъюнктиву от слизи и гноя. Выдавливают из слезного мешка и канальцев отделяемое, если оно есть. В глаз закапывают 3-4 раза 3% раствор колларгола. Больного просят мигать. Затем надавливают на область слезного мешка, и если через слезные точки выделяется колларгол, то всасывающая способность канальцев не нарушена и проба считается положительной. В большинстве случаев слезотечение зависит от сужения слезноносового канала. При этом слезная жидкость скапливается в слезном мешке, в котором могут размножаться патогенные микроорганизмы и вызвать хроническое или острое гнойное воспаление слезного мешка (дакриоцистит). Для определения состояния проходимости слезноносового канала применяется носовая проба и промывание слезоотводящих путей. Носовая проба. В конъюнктивальный мешок закалывают 1-2 капли 3% раствора колларгола. Предварительно в нижний носовой ход вводят зонд, конец которого обернут ватой. Больного просят мигать. Если через 3-5 минут вата окрашивается, носовая проба считается положительной. Оценка носовой пробы: окрашивание ваты через 3 мин очень хорошая проходимость, 4-6 мин - хорошая, 7-10 мин - слабая, 10 мин и более - очень слабая. Если через 30 мин окрашивание не наступило, то можно считать слезноносовой канал непроходим.
Промывание слезоотводящих путей. После закапывания в глаз 0,5% раствора дикаина производят расширение слезной точки и слезного канальца коническим зондом. Существует набор конических зондов разного диаметра. Начинать надо с самого тонкого зонда. Зонд вводят так, чтобы ход его повторял ход слезного канальца: сначала перпендикулярно, а затем горизонтально к свободному краю века. При расширении слезного канальца (а также и при промывании слезноносового канала) слева врач становится спереди больного, при промывании справа - за больным. При прохождении зонда через канальцы определяются (если они есть) сужения его.
При введении зонда и иглы большим пальцем левой руки веко оттягивают кнаружи и несколько книзу. Больного затем просят нагнуть голову вниз, а смотреть вверх. В руки больного дают лоток, который он держит у подбородка. Плавным надавливанием на поршень шприца, в котором находится физиологический раствор или раствор антибиотика, проталкивают жидкость через слезопроводящие пути, следя за появлением из носа. Если жидкость выходит струей, то проходимость слезноносового канала полная, медленное истечение жидкости, по каплям, говорит о сужении слезноносового канала. Если жидкость совсем не проходит в нос, а выходит через верхнюю слезную точку в виде тонкой струйки, значит существует полная непроходимость слезноносового канала.
Практические навыки, которыми должен владеть студент
ЗАНЯТИЕ 4.
|
|||||||||
|
Последнее изменение этой страницы: 2020-11-11; просмотров: 170; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.15.10.137 (0.038 с.) |
 Задание 1. В затемненной комнате подготовить рабочее место для исследования: настольную лампу, офтальмоскоп, бинокулярную лупу собирающие линзы в 13Д и 20Д.
Задание 1. В затемненной комнате подготовить рабочее место для исследования: настольную лампу, офтальмоскоп, бинокулярную лупу собирающие линзы в 13Д и 20Д.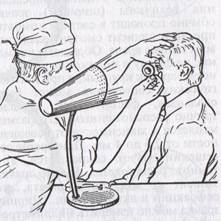 Задание 4. Для исследования состояния слизистой оболочки век и переднего отдела глаза (слизистой оболочки глазного яблока, склеры, роговой оболочки, передней камеры глаза, радужной оболочки, зрачка), а также хрусталика используют метод фокального или бокового освещения.
Задание 4. Для исследования состояния слизистой оболочки век и переднего отдела глаза (слизистой оболочки глазного яблока, склеры, роговой оболочки, передней камеры глаза, радужной оболочки, зрачка), а также хрусталика используют метод фокального или бокового освещения.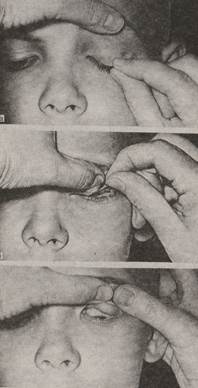 Чтобы тщательно осмотреть конъюнктиву верхнего века, необходимо вывернуть его, пациента просят посмотреть вниз и большим пальцем левой руки оттягивают веко кверху так, чтобы ресничный край века отошел от глазного яблока. Большим и указательным пальцами правой руки захватывают его ближе к основанию ресниц и стараются поднять край века кверху, в то время как большим или указательным пальцем левой руки отдавливают верхний край хряща книзу. Слизистую оболочку глазного яблока также следует осматривать при фокальном освещении. Сквозь слизистую оболочку глаза обычно просвечивает белая или голубоватая склера.
Чтобы тщательно осмотреть конъюнктиву верхнего века, необходимо вывернуть его, пациента просят посмотреть вниз и большим пальцем левой руки оттягивают веко кверху так, чтобы ресничный край века отошел от глазного яблока. Большим и указательным пальцами правой руки захватывают его ближе к основанию ресниц и стараются поднять край века кверху, в то время как большим или указательным пальцем левой руки отдавливают верхний край хряща книзу. Слизистую оболочку глазного яблока также следует осматривать при фокальном освещении. Сквозь слизистую оболочку глаза обычно просвечивает белая или голубоватая склера.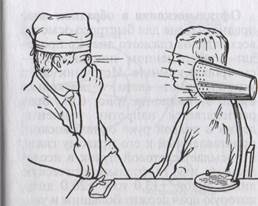 Задание 6. Глубокие среды глаза - хрусталик и стекловидное тело исследуют в проходящем свете с помощью офтальмоскопа. Источник света располагают слева и позади пациента, врач садится напротив. С помощью офтальмоскопического зеркала, помещенного перед правым глазом исследователя, с расстояния 20-30 см в зрачок обследуемого глаза направляют пучок света. Исследователь рассматривает зрачок через отверстие офтальмоскопа. Отражение от глазного дна (преимущественно от сосудистой оболочки) лучи обуславливают красное свечение зрачка, особенно четко наблюдаемое, если он расширен. В случаях, когда преломляющие среды глаза прозрачны, рефлекс с глазного дна бывает равномерно красный, яркий. Различные препятствия на пути прохождения светового пучка, т.е. помутнение сред, задерживают часть отраженных от глазного дна лучей, и на фоне красного зрачка эти помутнения видны как темные пятна разнообразной формы и величины. Изменения в роговице можно легко исключить при осмотре с помощью бокового освещения.
Задание 6. Глубокие среды глаза - хрусталик и стекловидное тело исследуют в проходящем свете с помощью офтальмоскопа. Источник света располагают слева и позади пациента, врач садится напротив. С помощью офтальмоскопического зеркала, помещенного перед правым глазом исследователя, с расстояния 20-30 см в зрачок обследуемого глаза направляют пучок света. Исследователь рассматривает зрачок через отверстие офтальмоскопа. Отражение от глазного дна (преимущественно от сосудистой оболочки) лучи обуславливают красное свечение зрачка, особенно четко наблюдаемое, если он расширен. В случаях, когда преломляющие среды глаза прозрачны, рефлекс с глазного дна бывает равномерно красный, яркий. Различные препятствия на пути прохождения светового пучка, т.е. помутнение сред, задерживают часть отраженных от глазного дна лучей, и на фоне красного зрачка эти помутнения видны как темные пятна разнообразной формы и величины. Изменения в роговице можно легко исключить при осмотре с помощью бокового освещения.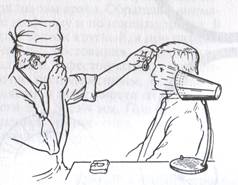 Задание 7. Исследование глазного дна осуществляется методом офтальмоскопии. Это один из важнейших методов исследования органа зрения, позволяющий судить о состоянии сетчатки, ее сосудов, сосудистой оболочки и зрительного нерва (ЗН). Наиболее широко применяется метод офтальмоскопии в обратном виде. Исследование производят в затемненной комнате. Офтальмоскопическое зеркало устанавливают перед правым глазом исследователя, сидящего на расстоянии 40-50 см от обследуемого. Источник света располагается позади и слева от пациента, как и при осмотре в проходящем свете. После получения равномерного свечения зрачка исследователь ставит лупу в 13Д в 7-8 см перед глазом пациента, упираясь пальцами в его лоб. Необходимо при этом следить, чтобы зрачок исследователя, отверстие зеркала, центр лупы и зрачок обследуемого находились на одной линии. Действительное обратное и увеличенное примерно в 5 раз изображение глазного дна видно висящим в воздухе на расстоянии 7 см перед лупой. Для рассмотрения большей области глазного дна зрачок пациента расширяют 1% раствором мидриацила.
Задание 7. Исследование глазного дна осуществляется методом офтальмоскопии. Это один из важнейших методов исследования органа зрения, позволяющий судить о состоянии сетчатки, ее сосудов, сосудистой оболочки и зрительного нерва (ЗН). Наиболее широко применяется метод офтальмоскопии в обратном виде. Исследование производят в затемненной комнате. Офтальмоскопическое зеркало устанавливают перед правым глазом исследователя, сидящего на расстоянии 40-50 см от обследуемого. Источник света располагается позади и слева от пациента, как и при осмотре в проходящем свете. После получения равномерного свечения зрачка исследователь ставит лупу в 13Д в 7-8 см перед глазом пациента, упираясь пальцами в его лоб. Необходимо при этом следить, чтобы зрачок исследователя, отверстие зеркала, центр лупы и зрачок обследуемого находились на одной линии. Действительное обратное и увеличенное примерно в 5 раз изображение глазного дна видно висящим в воздухе на расстоянии 7 см перед лупой. Для рассмотрения большей области глазного дна зрачок пациента расширяют 1% раствором мидриацила.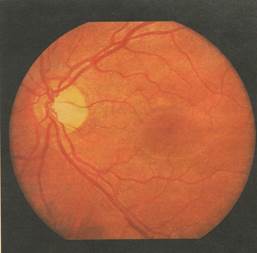 Обращают внимание на состояние сосудов сетчатки, выходящих из середины ДЗН, на их калибр, цвет, ширину рефлексной полосы, располагающейся вдоль просвета более крупных артерий и вен. Калибр сосудов (у здоровых людей соотношение калибра артерий и вен 2:3) изменяется как при ряде заболеваний глаза, так и многих общих заболеваниях, в частности, артериальной гипертонии, гипотонии, эндартериите, заболеваниях почек, сахарном диабете и т.д.
Обращают внимание на состояние сосудов сетчатки, выходящих из середины ДЗН, на их калибр, цвет, ширину рефлексной полосы, располагающейся вдоль просвета более крупных артерий и вен. Калибр сосудов (у здоровых людей соотношение калибра артерий и вен 2:3) изменяется как при ряде заболеваний глаза, так и многих общих заболеваниях, в частности, артериальной гипертонии, гипотонии, эндартериите, заболеваниях почек, сахарном диабете и т.д.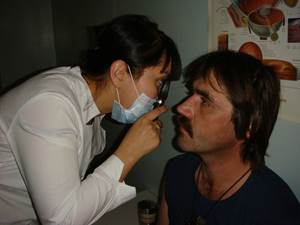 Для более тщательного изучения изменений глазного дна и достижения большего увеличения прибегают к офтальмоскопии в прямом виде. С этой целью используют электрический офтальмоскоп, снабженный собственной осветительной системой. Увеличение при этом достигается в 13-15 раз.
Для более тщательного изучения изменений глазного дна и достижения большего увеличения прибегают к офтальмоскопии в прямом виде. С этой целью используют электрический офтальмоскоп, снабженный собственной осветительной системой. Увеличение при этом достигается в 13-15 раз. Этот прибор позволяет рассмотреть очень незначительные изменения в роговице, хрусталике, стекловидном теле и на глазном дне. В связи с тем, что световой пучок пересекает прозрачные ткани спереди назад под разным углом, можно легко установить глубину расположения изменений, их характер.
Этот прибор позволяет рассмотреть очень незначительные изменения в роговице, хрусталике, стекловидном теле и на глазном дне. В связи с тем, что световой пучок пересекает прозрачные ткани спереди назад под разным углом, можно легко установить глубину расположения изменений, их характер. Для количественного определения ВГД наиболее широко распространен инструментальный метод, который производится с помощью тонометра Маклакова. Он представляет собой цилиндр весом 10 Гр с основаниями из фарфоровых матовых пластинок. Перед измерением ВГД пластинки протирают ватой, смоченной спиртом и смазывают тонким слоем краски (колларгол, метиленовой синей). ВГД измеряют в горизонтальном положении пациента, предлагая ему смотреть на кончик собственного пальца. Цилиндр, удерживаемый специальным держателем, ставят на центр предварительно анестезированной 0,5% раствором дикаина роговицы (через 3-5 минут после анестезии). Опустив держатель примерно на 1/3 цилиндра (в одно касание), дают возможность грузу сплющить роговицу. Полученный на пластинке отпечаток кружка сплющивания отпечатывают на бумагу, слегка увлажненную спиртом. С помощью специальной линейки-измерителя проф. Б.Л.Поляка определяют по диаметру кружка ВГД в мм рт. ст.
Для количественного определения ВГД наиболее широко распространен инструментальный метод, который производится с помощью тонометра Маклакова. Он представляет собой цилиндр весом 10 Гр с основаниями из фарфоровых матовых пластинок. Перед измерением ВГД пластинки протирают ватой, смоченной спиртом и смазывают тонким слоем краски (колларгол, метиленовой синей). ВГД измеряют в горизонтальном положении пациента, предлагая ему смотреть на кончик собственного пальца. Цилиндр, удерживаемый специальным держателем, ставят на центр предварительно анестезированной 0,5% раствором дикаина роговицы (через 3-5 минут после анестезии). Опустив держатель примерно на 1/3 цилиндра (в одно касание), дают возможность грузу сплющить роговицу. Полученный на пластинке отпечаток кружка сплющивания отпечатывают на бумагу, слегка увлажненную спиртом. С помощью специальной линейки-измерителя проф. Б.Л.Поляка определяют по диаметру кружка ВГД в мм рт. ст. Цифры тонометрического давления всегда выше истинного, т.к. тонометр повышает ВГД в момент измерения.
Цифры тонометрического давления всегда выше истинного, т.к. тонометр повышает ВГД в момент измерения. Задание 10. Экзоофтальмометрия. При наличии у больного экзофтальма или энофтальма для количественной их оценки и суждения о динамике процесса (опухоль орбиты, ретробульбарная гематома, перелом костей и т.д.) применяют зеркальный экзоофтальмометр. Он состоит из двух рамок, двигающихся по стержню на салазках. Последние снабжены перекрещивающимися и поставленными под углом 45° к зрительной оси глаза зеркалами и миллиметровой шкалой. На краях рамок выемки, которые при исследовании приставляются к наружным стенкам орбиты больного. Больной должен смотреть прямо вперед. В зеркале экзоофтальмометра отражается вершина роговой оболочки, по миллиметровой шкале линейки можно видеть расстояние центра роговицы от края орбиты. Эта цифра показывает выстояние глаза. Поочередно определяют степень выстояния каждого глаза. Среднее выстояние вершины роговицы равно 16,6-17 мм. У женщин оно может быть на 1,4 мм меньше, у мужчин на 1,5 больше этих величин.
Задание 10. Экзоофтальмометрия. При наличии у больного экзофтальма или энофтальма для количественной их оценки и суждения о динамике процесса (опухоль орбиты, ретробульбарная гематома, перелом костей и т.д.) применяют зеркальный экзоофтальмометр. Он состоит из двух рамок, двигающихся по стержню на салазках. Последние снабжены перекрещивающимися и поставленными под углом 45° к зрительной оси глаза зеркалами и миллиметровой шкалой. На краях рамок выемки, которые при исследовании приставляются к наружным стенкам орбиты больного. Больной должен смотреть прямо вперед. В зеркале экзоофтальмометра отражается вершина роговой оболочки, по миллиметровой шкале линейки можно видеть расстояние центра роговицы от края орбиты. Эта цифра показывает выстояние глаза. Поочередно определяют степень выстояния каждого глаза. Среднее выстояние вершины роговицы равно 16,6-17 мм. У женщин оно может быть на 1,4 мм меньше, у мужчин на 1,5 больше этих величин.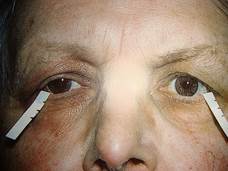 Задание 11. Исследование слезопродуцирующего и -отводящего аппарата. Продуцирующим аппаратом слезы как известно является слезная железа и добавочные железки Краузе. Функциональная способность слезной железы определяется пробой Ширмера. Вырезается полоска фильтровальной бумаги длиной 5 см и шириной 0,5 см. Один конец её закладывается за веко в нижний свод, другой остается на поверхности нижнего века.
Задание 11. Исследование слезопродуцирующего и -отводящего аппарата. Продуцирующим аппаратом слезы как известно является слезная железа и добавочные железки Краузе. Функциональная способность слезной железы определяется пробой Ширмера. Вырезается полоска фильтровальной бумаги длиной 5 см и шириной 0,5 см. Один конец её закладывается за веко в нижний свод, другой остается на поверхности нижнего века. Можно провести носовую пробу и более простым способом. После закапывания в конъюнктивальный мешок колларгола больного просят, высморкаться. Если на носовом платке останутся следы краски, то слезноносовой канал проходим.
Можно провести носовую пробу и более простым способом. После закапывания в конъюнктивальный мешок колларгола больного просят, высморкаться. Если на носовом платке останутся следы краски, то слезноносовой канал проходим. После того как зонд извлечен и отверстие слезной точки расширено, таким же путем, как был введен конический зонд, вводится тупая игла, надетая на 2-х граммовый шприц. Иглу вводят по канальцу до тех пор, пока конец ее не дойдет до костной стенки и затем слегка извлекают назад.
После того как зонд извлечен и отверстие слезной точки расширено, таким же путем, как был введен конический зонд, вводится тупая игла, надетая на 2-х граммовый шприц. Иглу вводят по канальцу до тех пор, пока конец ее не дойдет до костной стенки и затем слегка извлекают назад.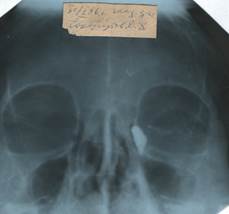 Четкую картину патологических изменений в слезопроводящем аппарате дает рентгенография с предварительным наполнением контрастным веществом: 40% раствор липоидола или 20% раствор йодипина. Обычно рентгенография дает возможность увидеть четкую картину патологических изменений слезоотводящих путей.
Четкую картину патологических изменений в слезопроводящем аппарате дает рентгенография с предварительным наполнением контрастным веществом: 40% раствор липоидола или 20% раствор йодипина. Обычно рентгенография дает возможность увидеть четкую картину патологических изменений слезоотводящих путей.


