Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиника и диагностика рака желудка
КЛИНИКА РАКА ЖЕЛУДКА Специфических симптомов рака желудка нет, и в ранних стадиях заболевание длительное время протекает бессимптомно, а имеющиеся клинические проявления в большинстве случаев обусловлены сопутствующей патологией. Клиническая картина заболевания зависит от локализации опухоли, степени ее распространенности и формы роста, а появление клинических проявлений свидетельствует, как правило, о распространенном опухолевом процессе. Последнее в полной мере относится и к, так называемому, «синдрому малых признаков». Синдромы местнораспространенного РЖ в порядке их частоты и значимости: Желудочное кровотечение - рвота кровью и «кофейной гущей», мелена, бледность кожных покровов, слабость, анемия, головные боли, одышка, тахикардия. При массивном кровотечении на первый план выступают симптомы острой кровопотери, при хроническом - симптомы анемии. Причиной кровотечения является распад опухоли и опухолевая деструкция стенок сосудов. Боли в эпигастрии, чаще ноющие, глухие, не сильные, не имеющие периодичности и сезонности, не связанные с приемом пищи, иногда иррадиирующие в область сердца - при раке кардии, или в спину - при проращении поджелудочной железы и забрюшинного пространства. Диспептический синдром, который в большинстве случаев обусловлен нарушением функции желудка при опухолях нижней и верхней трети, сопровождающихся развитием стеноза выходного или проксимального отдела с соответствующими клиническими проявлениями. Анемия сопровождается слабостью, бледностью кожных покровов, отсутствием аппетита, снижением работоспособности, зачастую является не только следствием продолжающейся скрытой кровопотери, но и следствием интоксикации, нарушений питания и усвоения железа. Для опухолей выходного отдела желудка, вследствие развития стеноза и нарушения эвакуаторной функции, более характерны: тошнота, отрыжка, чувство переполнения желудка, рвота сьеденной накануне непереваренной пищей. В подобных случаях можно выявить признаки перерастяжения желудка - большая кривизна пальпируется в мезогастрии, определяется «шум плеска» и т.д. При опухолях проксимального отдела желудка и кардиоэзофагеальной зоны особое место среди диспептических симптомов занимает дисфагия, под которой подразумевается ощущение затрудненного прохождения пищи в загрудинной области. Вначале дисфагия бывает непостоянной и обусловлена в большей степени спазмом кардии. В далеко зашедших случаях, при выраженном стенозе, больные не могут даже пить воду.
Обязательными при наличии дисфагии являются рентгеновское и эндоскопическое исследование, позволяющие дифференцировать рак и сходные по клинике заболевания. Грубой тактической ошибкой следует считать неврологическое лечение больных с дисфагией, так как симптоматическая терапия вначале дает временный эффект, затушевывая истинную причину заболевания. Боли при опухолях проксимального отдела желудка часто иррадиируют в область сердца и левое плечо, симулируя стенокардию. При опухолях тела желудка превалируют общие симптомы: снижение аппетита, немотивированная общая слабость, боли в эпигастрии, недомогание, похудание, субфебрилитет, которые встречаются также и у 75% всех больных раком желудка, преимущественно в распространенных стадиях заболевания. Важную информацию можно получить при правильно проведенном осмотре больного. С целью выявления отдаленных метастазов исследуют надключичные и подмышечные зоны, пупок и обязательно выполняют пальцевое ректальное или бимануальное (у женщин) исследование. Необходимо упомянуть клинические проявления осложненного РЖ. Наиболее часто встречающееся (до 15%) осложнение - желудочное кровотечение. Перфорация желудка также относится к числу довольно частых осложнений и встречается у 8-10% больных. В большинстве случаев клиническая картина начинается с появления сильной (кинжальной) боли в эпигастрии, затем начинает развиваться клиника перитонита, выраженность которой зависит от интенсивности поступления желудочного содержимого в свободную брюшную полость. Следует иметь в виду, что у больных с распространенным РЖ при выраженной анергии перитонит может развиваться исподволь, без характерных клинических проявлений, на фоне прогрессирующего ухудшения состояния больного. Клиническая картина стеноза выходного или проксимального отделов желудка достаточно характерна: при стенозе антрального отдела - тошнота, рвота, отрыжка с неприятным запахом, признаки переполнения желудка. При раке кардиального отдела на первый план выступает дисфагия различной степени выраженности, вплоть до полной непроходимости пищевода.
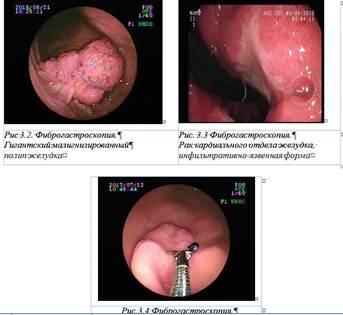
ДИАГНОСТИКА РАКА ЖЕЛУДКА Основным методом диагностики является гастроскопия с обязательной биопсией (полибиопсия - взятие материала из нескольких мест (не менее пяти) подозрительного участка слизистой оболочки с морфологическим изучением биоптата). Это исследование в обязательном порядке должно проводиться всем больным с подозрением на РЖ, за исключением тех очень редких случаев, когда есть противопоказания к нему. Как метод скрининга гастроскопия должна применяться не реже, чем один раз в два года, а при наличии «желудочных» жалоб и в группах риска - ежегодно. Рентгеновские методы (рис 3.1) нельзя считать основными в диагностике опухолей желудка.
Завершающим методом обязательно должна быть гастроскопия с биопсией (рис.3.2 - 3.4).
Компьютерная томография применяется для уточнения распространенности опухолевого процесса и позволяет более четко и детально на поперечных срезах оценить форму роста, уровень инфильтрации стенки желудка, прорастания в смежные органы и ткани, увеличение забрюшинных лимфоузлов, наличие гематогенных метастазов в паренхиматозных органах. Как дополнительные методы применяются ультразвуковое исследование и эндосонография, которые позволяют до операции более точно определить распространенность опухолевого процесса и обнаружить отдаленные метастазы. При необходимости используют инвазивные методы диагностики: пункционную биопсию, лапароцентез, лапароскопию. Их назначение - уточняющая диагностика с целью оценки распространенности опухолевого процесса. Ранняя диагностика и скрининг РЖ Залогом успешного лечения рака желудка является его ранняя диагностика. Учитывая то, что в ранних стадиях заболевание протекает бессимптомно, его диагностика должна быть активной. Ориентация в диагностике на клинические проявления рака желудка (по принципу обращения) неминуемо приводит к тому, что выявляются лишь распространенные формы заболевания. В то же время, в Японии в результате применения скрининга около 65% больных раком желудка оказываются в стадиях Т1-Т2, в том числе, около 55% с ранним раком. Скрининговые программы позволяют обнаружить заболевание в ранних стадиях, однако их стоимость достаточно высока, потому что из общей массы обследованных лишь в 0,15-0,2% удается обнаружить рак желудка. Обязательным должно быть правило эндоскопического исследования у пациентов старше 45-50 лет, с появлением даже незначительных жалоб, которые указывают на патологию желудка. Для практически здоровых людей рекомендуется выполнение гастроскопии один раз в два года - это позволит, в случае появления опухоли, диагностировать заболевание в ранней стадии. ЛЕЧЕНИЕ РАКА ЖЕЛУДКА Основной метод лечения РЖ - хирургический. Первое успешное удаление части желудка при раке выполнил в январе 1885 года Т. Бильрот. Эта методика операции навсегда вошла в историю хирургии как «резекция желудка по Бильрот-ІІ». Первое подобное вмешательство в России было выполнено В.М.Зыковым в 1911 году. Больная после операции прожила более 10 лет.
В 1931г. львовский хирург Гилярович предложил оригинальную методику пищеводного анастомоза, которая с успехом в многочисленных модификациях применяется до сих пор. В настоящее время в хирургии РЖ применяют три основных вида оперативных вмешательств: радикальные, паллиативные и симптоматические. Радикальная операция предполагает удаление опухоли в пределах здоровых тканей, удаление регионарного лимфатического аппарата (связок с лимфоузлами, внесвязочных лимфоузлов и забрюшинной клетчатки), соблюдение принципов абластики и антибластики. Цель паллиативной операции (наличие резидуальной опухоли) - удаление возможно большей массы опухоли для приостановления прогрессирования процесса, устранение и профилактика развития опухолевых осложнений. Симптоматические операции направлены на устранение развившихся осложнений (наложение обходного анастомоза, остановка кровотечения, ушивание перфорации). При раннем раке с глубиной инвазии менее 0,5мм возможна эндоскопическая мукозэктомия, т.е. удаление участка слизистой желудка через гастроскоп с микроскопическим изучением вертикальных и горизонтальных границ удаленного препарата, и последующим эндоскопическим контролем. Подобная методика предпочтительнее, чем различные методы лазерной или термической деструкции опухоли, так как позволяет выполнить детальное послеоперационное гистологическое исследование удаленных тканей. Основными радикальными операциями в современной хирургии РЖ являются: субтотальная дистальная или проксимальная резекции и гастрэктомия. При субтотальной дистальной резекции желудок следует резецировать по малой кривизне до уровня пищевода, по большой - до уровня нижнего полюса селезенки. Проксимальная субтотальная резекция предполагает удаление средней и верхней трети желудка. Большинство онкологов полагают, что резекция желудка должна выполняться только при небольших (Т1-Т2) экзофитных опухолях выходного или проксимального отделов, во всех остальных случаях необходима гастрэктомия. В соответствии с принципами онкологического радикализма операция должна включать широкое удаление связочного аппарата, полное удаление большого сальника и регионарных лимфоузлов 1-2 этапов метастазирования (перигастральных и паравазальных). Многолетний опыт японских хирургов свидетельствует о том, что применение принципиальной расширенной ЛАЭ при раке желудка позволяет на 15-25% улучшить выживаемость больных.
Несмотря на неоднозначное отношение к применению расширенной лимфодиссекции при раке желудка, во многих странах мира (в том числе и европейских) в настоящее время системная лимфодиссекция в обьеме D2 считается стандартной для радикальной операции, на это же ориентированы последние редакции классификации ТNМ. При распространении опухоли проксимального отдела желудка на пищевод, выполняется гастрэктомия или проксимальная резекция с удалением части абдоминального или наддиафрагмального отделов пищевода. В случаях выхода опухоли за пределы желудка и на соседние органы необходимы расширенные, комбинированные, операции с удалением 2-3 органов: селезенки, толстой кишки, части печени и т.д. При выявлении единичных отдаленных метастазов (в печень, поджелудочную железу, парааортальные лимфоузлы) и технической возможности удаления желудка в последние годы во всем мире выполняются паллиативные гастрэктомии и резекции желудка. Подобные вмешательства позволяют предупредить развитие тяжелых осложнений, связанных с прогрессированием опухоли, улучшают качество жизни больных, создают более благоприятные условия для проведения химиотерапии. При неудалимой опухоли с развитием стеноза выходного отдела желудка или выраженной дисфагии возникает необходимость выполнения симптоматических операций: обходной гастроэнтероанастомоз, гастро- или энтеростомия. Операции такого типа направлены на устранение тягостных осложнений распространенного опухолевого процесса. Сложная ситуация возникает при развитии желудочного кровотечения, угрожающего жизни больного. В таких случаях выполняют паллиативные операции или перевязку сосудов желудка. При возможности выполнения гастрэктомии на высоте желудочного кровотечения экстренная операция часто спасает жизнь больного. В наше время летальность в ведущих онкологических клиниках не превышает после резекции желудка 2-4%, после гастрэктомии - 2- 5%, а несостоятельность анастомозов является редким осложнением. Кафедра онкологии и Донецкий противоопухолевый центр уже в течение 50 лет занимаются разработкой методов лечения РЖ. В 1971 году профессором Бондарем Г.В. была предложена уникальная методика формирования пищеводно-тонкокишечного анастомоза, послужившая основой для разработки серии надежных и эффективных операций. По разработанным в клинике методикам оперированы более 5000 больных, более 30% из которых перенесли комбинированные и паллиативно-комбинированные операции. При этом, несостоятельность анастомоза, благодаря надежности методики, стала казуистически редким осложнением, не превышающим 0,7-0,8%. Разработанные в клинике методики внедрены во многих лечебных учреждениях. Обеспечение качества жизни и восстановление трудоспособности больных, которые перенесли радикальное лечение - одна из наиболее актуальных проблем сегодняшнего дня. Это связано с тем, что при опухолях Т1- Т2 более 60-70% больных живут более 5 лет после операции, и даже при опухолях Т3-Т4 пятилетняя выживаемость составляет 30-40%.
Применение устаревших, функционально несовершенных, методик приводит к тому, что большинство пациентов страдают от различных постгастрэктомических осложнений, главным образом, от рефлюкс-эзофагита и демпинг-синдрома, и теряют трудоспособность. Медикаментозная коррекция этих осложнений сложна и малоэффективна. Залогом успеха является разработка и внедрение функционально-замещающих методов послеоперационной реконструкции пищеварительгого тракта.
Химиотерапия РЖ Полихимиотерапия в последние годы все шире применяется в лечении РЖ как компонент комбинированного лечения в плане неоадъювантной (предоперационной) или адъювантной (послеоперационной) терапии. Стандартных схем химиотерапии не существует. Наиболее распространены сочетания: этопозид - фторурацил - кальция фолинат, этопозид – доксорубицин цисплатин или сочетания на основе фторурацила, фторафура, доцетаксела, паклитаксела, кампто, кселоды. Современная химиотерапия РЖ - сложный метод лечения и должна проводиться исключительно в специализированных отделениях. Существуют методики системной (внутривенной или пероральной) химиотерапии, регионарной (внутриартериальной) и эндолимфатической (введение препаратов в лимфатическое русло) химиотерапии. Актуальны исследования по изучению эффективности внутрибрюшной химио- и гипертермохимиотерапии, сочетающих внутрибрюшное введение химиопрепаратов на фоне локальной гипертермии брюшной полости (до 42-430С). Применение моно- или полихимиотерапии позволяет в 15%-35% случаев добиться частичного эффекта и, в ряде случаев, временного улучшения состояния больного.
Лучевая терапия РЖ Лучевая терапия применяется, как компонент комбинированной терапии и самостоятельный метод лечения при РЖ. В клинической практике применяются следующие методики лучевой терапии: Предоперационное облучение, направленное на повышение абластичности операции, курс крупнофракционного предоперационного облучения на желудок и зоны регионарного метастазирования (РОД 2Гр, 5 фракций/неделю, СОД 40Гр; РОД 4Гр, 5 фракций, СОД 20Гр). Послеоперационная лучевая терапия, направленная на профилактику местных рецидивов - после удаления или резекции желудка проводится курс лучевой терапии на ложе желудка и регионарные лимфоузлы (РОД 2-2,5Гр, 5 фракций/неделю, СОД 40-44Гр). Паллиативная лучевая терапия проводится при местнораспространенном РЖ с целью стабилизации процесса, а также на солитарные метастатические очаги в печени, костях, головном мозге. Самостоятельная дистанционная лучевая терапия применяется при наличии абсолютных противопоказаний к хирургическому лечению или отказе от операции.
|
|||||||||
|
Последнее изменение этой страницы: 2021-04-04; просмотров: 64; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.222.111.24 (0.03 с.) |