Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Возмещение внеклеточного дефицита жидкостиСодержание книги
Поиск на нашем сайте Суточная жидкость = суточная жидкость поддержания (СЖП) + ЖВО (жидкость возмещения обезвоживания) + ЖВТПП (жидкость возмещения текущих патологических потерь). ЖВО + ЖВТПП – это суммарные патологические потери. Рассчитанный объем патологических потерь следует вводить на протяжении 2-3 дней. Следовательно, на первые сутки лечения необходимо взять ½ или 1/3 от рассчитанного объема патологических потерь. Скорость введения жидкости на данном этапе составляет 4-6 мл/кг/час. Гипертоническая дегидратация (внутриклеточное обезвоживание). Неотложные противошоковые мероприятия (1 фаза). Лечение начинается с введения альбумина в дозе 5 мл/кг (или физ р-р по 20 мл/кг в течение 20-30 минут). Соду вводить в соответствии с показателями КОС, или при наличии признаков децентрализации кровообращения. 2-я фаза (1-24 часа) - снижение уровня Na+ в плазме: вводить глюкозо-солевые растворы (раствор Рингера с 5% глюкозой, Рингер с лактатом и др.) в количестве СЖП + 1/3-1/2 объема жидкости возмещения патологических потерь. Дефицит воды восполнять медленно! (опасность отека мозга). Соотношение глюкозо-солевых р-в у детей до 2-х месяцев - 4-6: 1; в 2-11 мес. - 4-5: 1; в возрасте старше 1-го года - 2-3: 1 Калий добавить в состав инфузионных сред после стабилизации диуреза. 3-я фаза (2-е-3-е сутки): возмещение потерь воды - глюкозо-солевые растворы в соотношении 1: 1 в количестве СЖП + остаток объема жидкости возмещения патологических потерь. Изотоническая дегидратация. Лечение такое же, как и при гипотонической дегидратации. Неотложные (противошоковые) мероприятия (1 фаза) начать с введения альбумина по 5 мл/кг (или раствор Рингера с лактатом, 0,9% раствор натрия хлорида с 5% раствором глюкозы). При отсутствии выраженных нарушений микроциркуляции альбумин можно заменить солевым раствором. 2-я фаза (1-24 часа): вводить глюкозо-солевые растворы в количестве СЖП + 1/2-1/3 объема жидкости возмещения обезвоживания. 3-я фаза (2-3е сутки): глюкозо-солевые растворы в количестве СЖП + остаток жидкости возмещения патологических потерь. Соду вводить по показателям КОС. Соотношение глюкозо-солевых растворов для детей до 2-х месяцев - 3-4: 1; от 2- до 1 мес. - 2-3: 1; старше 1-го года - 1: 1 Гипотоническая дегидратация. Неотложные (противошоковые) мероприятия с введения альбумина в дозе 5 мл/кг. 2-я фаза (1-36 часов): глюкозо-солевые растворы в количестве СЖП + объем жидкости возмещения патологических потерь. Соотношение глюкозо-солевых растворов у детей до 2-х месяцев - 2-3: 1; в 2-11 мес. - 1-2: 1; старше 1-го года 1: 2-3. Соду вводят по показателям КОС. При бессимптомных гипотонических дегидратациях половину инфузионных растворов ввод в течение 8 часов, а оставшуюся часть - в последующие 16 часов. При лечении эксикоза необходимо контролировать: 1) ЧСС, 2) ЧД, 3) температуру тела, 4) АД, ЦВД, 5) массу тела до начала инфузионной терапии, 6) массу тела после окончания инфузионной терапии, 7) гематокрит (ежедневно), 8) общий анализ мочи, 9) уровень диуреза (должен быть не менее 1-1,5 мл/кг в час). Критерии адекватности терапии эксикоза: восстановление диуреза, уменьшение гематокрита, исчезновение неврологической симптоматики, нормализация деятельности ССС. Препараты иммуноглобулинов: Пентаглобин, Иммуноглобулин, иммуноглобулин нормальный для внутривенного введения, Цитотект, Гепатект. Прогноз зависит от степени токсикоза, возраста ребенка, времени обращения к врачу, нозологической формы заболевания, на фоне которого развилось обезвоживание.
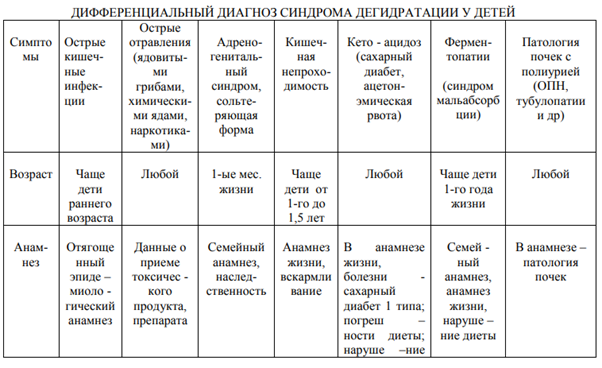
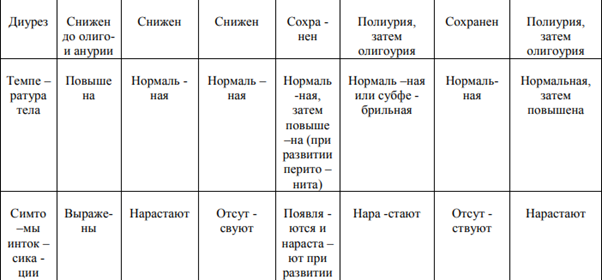
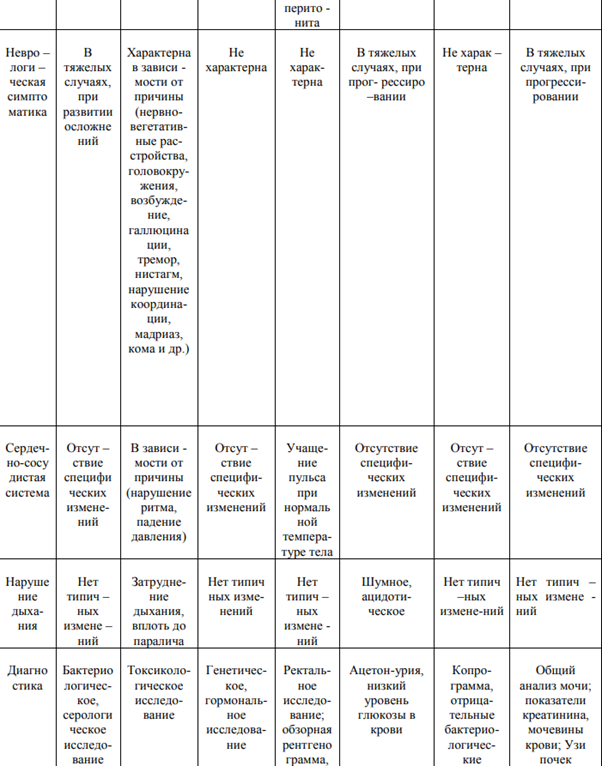
60. Острые расстройства пищеварения у детей грудного и раннего возраста - токсикоз с эксикозом. Простая диспепсия. Определение. Дифференциальный диагноз. Профилактика. Прогноз.
ДИСПЕПСИЯ У ДЕТЕЙ — расстройство пищеварения, возникающее в результате несоответствия объема или состава пищи физиологическим возможностям желудочно-кишечного тракта ребенка. Наблюдается обычно у детей первого года жизни. Выделяют простую диспепсию, при которой страдает только функция желудочно-кишечного тракта, и токсическую, характеризующуюся как диспепсическими нарушениями, так и выраженными изменениями обмена веществ. Возможно также развитие так называемой парентеральной диспепсии, возникающей на фоне какого-либо заболевания. Простая диспепсия развивается вследствие погрешностей вскармливания ребенка (перекармливание, нерегулярное кормление, неосторожное введение в рацион новых продуктов). Ее возникновению способствует перегревание организма ребенка, которое может, например, наступить при несоответствии одежды ребенка высокой температуре помещения. При перекорме и кормлении пищей, не соответствующей возрасту, недостаточности ферментативной активности и низкой кислотности желудка пища недостаточно обрабатывается в желудке и кишечнике -- в кишечнике повышается жизнедеятельность микрофлоры -- брожение и образование токсических продуктов (газы, индол, скатол) -- раздражение слизистой желудка и кишечника -- рефлекторные защитные реакции: срыгивания, усиленная перистальтика, диарея ребенок вялый, беспокойный, сон нарушен, грудь сосет неактивно, остановка прибавки массы тела, колики, диарея, запах изо рта, обложенность языка, вздутый урчащий живот, видимая перистальтика кишок. Стул 5-8 раз в сутки, жидкий, неоднородный. Испражнения имеют кислый запах, примесь зелени, в них обнаруживаются белые комочки (известковые или магнезиевые мыла). У ребенка уменьшается масса тела, ухудшается аппетит, отмечается вздутие живота. Классификация диспепсий Бродильная диспепсия возникает в случае избыточного поступления углеводов в составе пищевого химуса в дистальные отделы кишки. Развивается при чрезмерном перекармливания ребенка грудным молоком, искусственными смесями, прикормами с высоким содержанием углеводов (фруктовые и овощные пюре). Нерасщепленные сахара оказывают осмотическое влияние, привлекая в просвет кишки воду, а также в результате бактериального брожения сахаролитической флорой превращаются в жирные кислоты (молочную, уксусную). В результате - усиление перистальтики и бродильные поносы. Стул жидкий, пенистый, с отчетливым кислым запахом. Преобладают лактобактерии, бифидум-флора. Гнилостная диспепсия является следствием нарушения переваривания белков. Чрезмерное количество белковых продуктов попадает в нижние отделы кишечника, где под влиянием различных бактерий начинаются гнилостные процессы. Бактериальное расщепление белков путем гниения в кишечнике содействует образованию токсичных продуктов обмена (индол, скатол, уксусная кислота) и газов. Раздражение рецепторов слизистой оболочки токсическими продуктами ведет к появлению защитной реакции в виде усиления перистальтики кишечника и появлению рвоты и поноса. Стул с большим содержанием слизи, зловонный. Преобладают коли-бактерии, энтерококки, стафилококки и некоторые другие условно-патогенные микроорганизмы. Стеаторея появляется при чрезмерном содержании жиров в пище. В результате неправильного расщепления жира в кишечнике образуются жирные кислоты, которые, нейтрализуются путем поступления из межклеточной жидкости и тканей организма солей кальция, магния, натрия, калия. Эти соли вступают в реакцию с жирными кислотами и образуют мыла жирных кислот. Стул обильный, блестящий с комочками, плохо смывается с пеленки или горшка. Дифференциальный диагноз простой диспепсии необходимо проводить с так называемой физиологической диспепсией, при которой у новорожденных при правильном вскармливании, отсутствии срыгивания, рвоты и удовлетворительном состоянии отмечается учащение стула, примесь зелени в испражнениях, что обусловлено преходящей незрелостью желудочно-кишечного тракта. Простую диспепсию следует отличать от срыгиваний и рвоты, которые наблюдаются вследствие нарушения техники вскармливания, однако при этом стул нормальный, состояние ребенка удовлетворительное, он нормально прибавляет в весе. При повышении температуры тела, уменьшении массы тела, отсутствии эффекта от лечения, наличии интоксикации необходим посев испражнений для исключения кишечной инфекции. Лечение простой диспепсии проводится, как правило, на дому; оно направлено прежде всего на устранение причины, вызвавшей расстройства пищеварения, и на нормализацию питания. Назначают водно-чайную диету на 6—12 ч, включающую слабозаваренный чай, изотонический раствор хлорида натрия, 5% раствор глюкозы в количестве 150 — 180 мл на 1 кг массы тела в сутки. В дальнейшем назначают соответствующую возрасту диету, несколько ограничивая количество пищи в первые дни. В первые два дня после водночайной паузы ребенку дают половину необходимого объема пищи, затем 2/3 и так постепенно увеличивают количество пищи до возрастной нормы. На 5 — 6-й день переходят на возрастную норму питания. Одновременно с диетой назначают ферментные и витаминные препараты. При искусственном вскармливании детей (особенно в возрасте до 6 мес) желательно в период лечения давать ребенку сцеженное грудное молоко. Прогноз при своевременно начатом лечении благоприятный.
|
||
|
Последнее изменение этой страницы: 2021-02-07; просмотров: 181; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.217.89 (0.008 с.) |