
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Первая медицинская помощь при кровотечениях ⇐ ПредыдущаяСтр 10 из 10
При первых признаках кровотечения следует принять меры, направленные на остановку его. Используются различные физические, биологические и медикаментозные средства. Различают временную (предварительную) и постоянную (окончательную) остановку кровотечения. Временная остановка кровотечения предотвращает опасную кровопотерю и позволяет выиграть время до окончательной остановки наружного кровотечения относятся: пальцевое прижатие артерии, наложение давящей повязки, наложение кровоостанавливающего жгута; форсированное сгибание конечности. Прижатие артерии на протяжении, то есть не в области раны, а выше (ближе к сердцу по кровотоку), самый простой и доступный в любой обстановке способ временной остановки большого артериального кровотечения. Для применения этого способа нужно знать место (точку), где данная артерия наиболее близко лежит к поверхности и ее можно прижать к кости: в этих точках можно почти всегда прощупать пульсацию артерии. Пальцевое прижатие артерии дает возможность остановить кровотечение почти моментально. Но даже сильный человек не может продолжать прижатие более 10-15 минут; затем руки утомляются и давление ослабевает. В связи с этим такой прием важен главным образом постольку, поскольку он позволяет выиграть время для других способов временной остановки кровотечения – чаще всего для наложения жгута. Существуют следующие прижатия артерий. Прижатие общей сонной артерии производится при сильных кровотечениях из ран верхней и средней части шеи, подчелюстной области и лица. Оказывающий помощь прижимает сонную артерию на стороне ранения одноименным и большим или указательным и безымянным пальцами правой или левой руки. Придавливающий палец надо располагать так, как показано на рисунке, и производить давление по направлению к позвоночнику, при этом сонная артерия придавливается к поперечному отростку шестого шейного позвонка. Прижатие подключичной артерии производится при сильных кровотечениях из ран в области плечевого сустава, подключичной и подмышечной областей и верхней трети плеча. Прижатие осуществляют большим или указательным и безымянным пальцами в надключичной ямке. Для усиления давления на придавливающий палец можно нажимать большим пальцем другой руки. Давление производится выше ключицы по направлению сверху вниз, при этом придавливается артерия к первому ребру.
Прижатие плечевой артерии применяется при кровотечениях из ран средней и нижней трети плеча, предплечья и кисти. Придавливание производится указательным, средним и безымянным пальцами, которые располагаются на внутренней поверхности плеча у внутреннего края двуглавой мышцы. Плечевая артерия придавливается к плечевой кости. Прижатие бедренной артерии предпринимается при сильных кровотечениях из ран нижних конечностей. Его осуществляют большим пальцем руки либо кулаком. В обоих случаях давление производится в паховой области на середине расстояния между лобком и выступом подвздошной кости. При нажатии большим пальцем для усиления давления поверх него осуществляют давление большим пальцем другой руки. Придавливание кулаком производится так, что линия сгибов в межфаланговых суставах оказывается расположенной поперек паховой складки. Для усиления давления можно прибегать к помощи другой руки. Наложение давящей повязки для временной остановки наружного кровотечения применяют преимущественно при небольших кровотечениях таких, как венозные, капиллярные и кровотечения из небольших артерий. Давящую повязку накладывают следующим способом: на рану накладывают стерильную повязку, поверх нее туго свернутый в комок ваты, а затем туго бинтуют круговыми ходами бинта. Вместо ваты можно использовать не размотанный стерильный бинт. Наложение давящей повязки является единственным методом временной остановки кровотечения из ран, расположенных на туловище, на волосистой части головы. Наложение кровоостанавливающего жгута – основной способ временной остановки кровотечений при повреждении крупных артериальных сосудов конечностей. Резиновый жгут состоит из толстой резиновой трубки или ленты длиной в 1-1,5 метра, к одному концу которой прикреплен крючок, а к другому – металлическая цепочка. Резиновый жгут растягивают, в растянутом виде прикладывают к конечности, предварительно наложив подкладку (одежда, бинт и другие предметы), и, не ослабляя натяжения, обертывают вокруг нее несколько раз так, чтобы витки ложились вплотную один к другому и чтобы между ними не попали складки кожи. Концы жгута скрепляют с помощью цепочки и крючка. При отсутствии резинового жгута можно использовать подручные материалы, например поясной ремень, галстук, веревку, бинт, носовой платок. При этом перетягивают конечность, как жгутом, или делают закрутку с помощью палочки. Жгут накладывают выше раны и как можно ближе к ней. Чтобы не повредить кожу, жгут накладывают поверх одежды или место наложения жгута несколько раз обертывают бинтом, полотенцем и тому подобное. При неумелом наложении жгута конечность может быть сдавлена слишком сильно или слишком слабо. Если жгут наложен слабо, артерия оказывается пережатой не полностью и кровотечение продолжается; так как при этом вены пережаты жгутом, то конечность наливается кровью, повышается давление в сосудах и кровотечение может даже усилиться, кожа конечности из-за переполнения вен кровью приобретает синюшную окраску. При слишком сильном сдавливании конечности жгутом повреждаются подлежащие ткани, в том числе нервы, в результате чего может наступить паралич конечности. Жгут нужно затягивать только с такой силой, чтобы остановить кровотечение, но не более. При правильном наложении жгута кровотечение сразу же прекращается, а кожа конечности бледнеет. Степень сдавливания конечности жгутом можно определить по пульсу на какой-либо артерии ниже наложенного жгута – исчезновение пульса указывает на то, что артерия сдавлена. Наложенный жгут может оставаться не более двух часов, так как при длительном сдавливании может наступить омертвление конечности ниже жгута. К жгуту прикрепляется лист бумаги (картона) с указанием времени наложения жгута. В тех случаях, когда с момента наложения жгута прошло более двух часов, а пострадавший по какой-либо причине еще не доставлен в лечебное учреждение, на короткое время жгут снимают. Делают это вдвоем: один производит пальцевое прижатие артерии выше жгута, другой медленно, чтобы поток крови не вытолкнул образовавшийся в артерии тромб, распускает жгут на 3-5 минут и снова накладывает его, но чуть выше предыдущего места. За раненым, которому наложен жгут, необходимо наблюдать, так как жгут может ослабнуть и кровотечение возобновится.
Форсированное сгибание конечности как способ временной остановки кровотечения применимо для верхней и, в меньшей степени, для нижней конечности. При форсированном сгибании конечности кровотечение останавливается за счет перегиба артерии. При кровотечении из ран предплечья и кисти остановка кровотечения достигается сгибанием до отказа в локтевом суставе и фиксацией согнутого предплечья с помощью бинта, притягивающего его к плечу. При кровотечениях из ран верхней части плеча и подключичной области производится форсированное заведение верхней конечности за спину со сгибанием в локтевом суставе; конечность фиксируется с помощью бинта. Другим способом является заведение обеих рук назад с согнутыми локтевыми суставами и притягивание их друг к другу бинтом. В этом случае сдавливаются артерии с обеих сторон. При кровотечениях из артерий нижних конечностей следует до отказа согнуть ногу в коленном суставах и фиксировать ее в этом положении. Все эти способы не всегда приводят к цели и невозможны при наличии перелома.
При любом кровотечении, особенно при ранении конечности. Кровоточащей области надо придать возвышенное положение и обеспечить покой пострадавшей части тела. Окончательная остановка наружных кровотечений осуществляется хирургом, к которому необходимо немедленно доставить раненого. Внутренние кровотечения. Сколько-нибудь надежная временная остановка внутренних кровотечений при оказании первой помощи невозможна; при их появлении следует вызвать врача скорой медпомощи или тотчас доставить больного в стационар. Особой срочности требует кровотечение в брюшную полость, так как оно, даже если происходит из мелких сосудов, не способно к самопроизвольной остановке, постепенно приводит к опасной для жизни кровопотере и может быть остановлено только посредствам операции. При сильных ушибах (тем более при ранах) живота следует прибегнуть к врачебной помощи, не ожидая признаков внутреннего кровотечения, которые могут появиться не сразу – особенно если повреждена селезенка, то есть ее ткань иногда начинает бурно кровоточить лишь через несколько часов после травмы. При сильном ушибе головы также не следует медлить с обращением к врачу. Легочное или желудочно-кишечное кровотечение указывает на серьезное заболевание, обычно требующее стационарного лечения. Помощь при легочном кровотечении заключается в том, чтобы придать больному возвышенное, полусидячее положение, успокоить его, запретить двигаться и разговаривать, положить на грудь пузырь со льдом. Больной с кровохарканием нуждается в срочной врачебной помощи для выяснения его причин и проведения соответствующих лечебных мероприятий. При желудочно-кишечном кровотечении до прибытия врача обеспечить больному строгий покой, на верхнюю часть живота положить пузырь со льдом или холодной водой; не следует давать больному ни пищи, ни питья. При геморроидальных кровотечениях больной должен обратиться к врачу для лечения геморроя; очень обильное кровотечение из прямой кишки требует вызова скорой медпомощи.
Вопрос 33 Вопрос 34 Переломы костей (fractura ossis) - это нарушение их целости под влиянием внешних воздействий или травмирующих факторов. Классификация переломов по этиологическому фактору:
· Травматические · Нетравматические (патологические). Патологические (нетравматические) переломы возникают вторично при таких заболеваниях, как:
1. Остеомиелит 2. Генетически детерминированный несовершенный остеогенез 3. Гиперпаратиреоидная остеодистрофия 4. Костные кисты 5. Доброкачественные и злокачественные опухоли кости 6. Метастазы в кость* * Чаще всего в кость метастазируют опухоли молочных желез, почек, предстательной железы, легких и желудка.
Классификация переломов в зависимости от повреждения кожных покровов: 1. Открытые · Первичнооткрытые · Вторичнооткрытые 2. Закрытые. · Неполные · Полные Первичнооткрытые переломы – кожа повреждается травмирующей силой, ломающей кость; Вторичнооткрытые переломы - мягкие ткани и кожа перфорированы изнутри острым концом костного отломка. Рана, при вторичнооткрытом переломе, обычно небольшая (равна диаметру конца отломка, перфорирующего кость). Как при первичнооткрытом, так и при вторичнооткрытом переломе имеет место первичное микробное загрязнение зоны перелома с последующим развитием нагноения и остеомиелита.
По локализации костного дефекта различают переломы: · Диафизарные · Метафизарные · Эпифизарные Так же выделяют и эпифизеолиз (нарушение целости кости у детей и подростков по ходу ростковой зоны).
Классификация переломов в зависимости от высоты расположения: · Переломы в нижней трети кости · В средней трети · В верхней трети. По степени «оскольчатости» выделяют переломы: · Многооскольчатые · Крупнооскольчатые В зависимости от направления плоскости излома различают: · Поперечные · Косые · Винтообразные · Продольные Классификация переломов по наличию смещения: · Переломы без смещения отломков · Переломы со смещением.
· Первичное (возникает в момент перелома под влиянием травмирующей силы) · Вторичное (возникает под влиянием сокращения мышц после перелома);
· По длине · По ширине · Под углом · Ротационные Угловые смещения кости в сегменте с двумя длинными костями (предплечье, голень) называют еще аксиальным смещением.
Классификация переломов по клиническому состоянию: · Стабильные · Нестабильные При стабильных переломах наблюдается поперечная линия излома. Основные правила иммобилизации. При наложении шины нужно помнить основное правило: шина накладывается с таким расчетом, чтобы закрепить два сустава - один выше, а второй ниже перелома. Исключением являются переломы плеча и бедра, когда шина должна фиксировать три, т.е. все суставы конечности.
- шины накладывается поверх одежды, подгоняются по здоровой конечности; - перед наложением шины дать обезболивающие препараты; - шины накладываются в функционально выгодном положении для конечности, т.е. в физиологическом положении: для верхней конечности - с небольшим отведением в плечевом суставе и сгибании под углом 90 гр. в локтевом суставе, для нижней конечности - с незначительным отведением бедра снаружи, небольшим сгибанием голени в коленном суставе и в перпендикулярном нахождении стопы по отношению к голени.
- в местах костных выступов прокладывают слои ваты для предотвращения образования потертостей, пролежней;
- фиксация шины производится бинтами, тесемками или другим материалом от периферии к центру осторожно, чтобы не причинять дополнительную боль;
- при фиксации шины не должно закрываться место наложения жгута (при открытых переломах сопровождающихся кровотечением), чтобы была возможность в любой момент ослабить жгут;
- конечность с наложенной шиной перед транспортировкой в холодное время года должна быть обязательно утеплена с целью профилактики отморожений;
- для контроля за кровообращением в конечностях концы пальцев кисти и стопы (если они не повреждены) оставляют свободными от повязки.
Наложение шин при отдельных видах переломов имеет свои особенности.
При переломах костей кисти - шина должна идти от кончиков пальцев до середины предплечья. Пальцы должны быть согнуты, в них вкладывается валик из марли или бинта. Ладонная поверхность кисти несколько повернута к животу. После наложения шины и фиксации кисть подвешивается на косынку или бинт, ремень.
При переломах костей предплечья - шину располагают от кончиков пальцев до середины плеча. Руку сгибают в локтевом суставе, под прямым углом, ладонь обращена к животу, пальцы полусогнуты, в ладонь вкладывается валик. Прибинтовывают шину на всем протяжении и затем подвешивают на косынку.
При переломе плечевой кости - шина должна захватывать всю конечность от пальцев до надплечья здоровой стороны, фиксируя три сустава. Она пройдет от кончиков пальцев по задненаружной поверхности предплечья и плеча на спину до лопатки на здоровой стороне. При отсутствии одной достаточной длины лестничной шины, можно воспользоваться двумя короткими лестничными шинами. После их наложения и фиксации рука подвешивается на косынке или бинте. При переломе ключицы - фиксацию осуществляют мягкими повязками. Можно осуществить иммобилизацию, подвесив конечность на стороне повреждения на косынку или прибинтовать руку к туловищу с помощью повязки типа Дезо.
При переломе ребер - при изолированных переломах одного или двух ребер наложение иммобилизирующей повязки не требуется. При переломе трех и более ребер на одной или обеих половинках грудной клетки можно применить простую бинтовую повязку на грудь с "портупеей".
При переломах костей стопы - шину располагают от кончиков пальцев стопы до середины голени, изгибая ее в виде буквы "Г". Стопа находится под прямым утлом к голени. Шина накладывается по задней поверхности голени и подошвенной поверхности стопы.
При переломе костей голени - накладывают три лестничных шины: одна - по задней поверхности голени и по подошвенной поверхности стопы, предварительно изогнутую таким образом, чтобы стопа была под углом 90° к оси голени, верхний конец должен доходить до середины бедра; вторая и третья накладываются с наружной и внутренней стороны конечности с основания стопы до середин бедра.
При переломе бедра - требуется особенно тщательная иммобилизация. Для этого используют три лестничных шины: две лестничные шины соединяют, чтобы получилась шина длиной от подмышечной впадины до внутреннего края стопы, изогнутая у стопы в виде буквы "Г", эта шина наружная; вторая шина накладывается на заднюю поверхность конечности от лопатки или ягодицы до кончиков пальцев стопы и так же изогнута; третья шина располагается на внутренней поверхности конечности от промежности до края стопы.
При переломах костей черепа - чаще используют подручные средства, так как произвести иммобилизацию с помощью лестничных шин трудно. Использовать можно слабо надутый подкладной круг и автомобильную камеру, уменьшив ее размеры путем перевязывания с двух сторон. При отсутствии круга и камеры применяют ватно-марлевый "бублик", который изготавливается следующим образом: плотный жгут из серой ваты толщиной 4-5 см обвертывают бинтом, замкнув его концы.
При отсутствии стандартных шин, особенно в условиях летнего или зимнего похода, для осуществления транспортной иммобилизации можно использовать подручные средства. С этой целью применяют рейки, бруски, картон, пучки хвороста. Менее пригодны палки, лыжи, лопаты и др. Не следует применять оружие, металлические предметы и полосы металла.
При отсутствии подручных средств транспортную иммобилизацию осуществляют путем прибинтовывания верхней конечности к туловищу; а поврежденную нижнюю конечность - к неповрежденной конечности. Вопрос 35 Понятие «открытая травма» включает в себя все травмы с повреждением целостности кожных покровов. К ним относятся различные ранения механическими факторами, термические и химические ожоги, обморожения. Деление травм на открытые и закрытые важно для определения тактики лечения, так как открытые травмы чаще подвергаются микробному загрязнению и последующему осложнению в виде нагноения. Ра́на — нарушение анатомической целостности покровных или внутренних тканей на всю их толщину, а иногда также и внутренних органов, вызванное механическим воздействием. Раны могут быть поверхностными, когда повреждаются лишь кожа или слизистые оболочки, и глубокими, с повреждением сосудов, нервов, внутренних органов. Наибольшую опасность для жизни представляют глубокие проникающие раны, когда повреждаются внутренние оболочки и органы различных полостей, прежде всего брюшной и грудной! В зависимости от условий возникновения раны подразделяют на: · резаные (vulnus incisum) — нанесённые скользящим движением тонкого острого предмета, · колотые (vulnus punctum) — нанесённые предметом с небольшим поперечным сечением, · колото-резаные — нанесённые острыми предметами с режущими краями, · рваные (vulnus laceratum) — вследствие перерастяжения тканей, · укушенные (vulnus morsum) — нанесённые зубами животных или человека (не обязательно вследствие укуса), · рубленые (vulnus caesum) — нанесённые тяжёлым острым предметом, · размозжённые (vulnus conquassatum) — характеризуются раздавливанием и разрывом тканей, · ушибленные (vulnus contusum) — от удара тупым предметом с одновременным ушибом окружающих тканей, · огнестрельные (vulnus sclopetarium) — от огнестрельного оружия или осколков боеприпасов взрывного действия, · скальпированные — с полным или почти полным отделением лоскута кожи, · операционные, или хирургические (vulnus operativum seu chirurgicum) — во время хирургической операции. Ожо́г — повреждение тканей организма, вызванное действием высокой температуры или действием некоторых химических веществ (щелочей, кислот, солей тяжёлых металлов и др.). Различают 4 степени ожога: · покраснение кожи, · образование пузырей, · омертвение всей толщи кожи, · обугливание тканей. Тяжесть ожога определяется величиной площади и глубиной повреждения тканей. Чем больше площадь и глубже повреждение тканей, тем тяжелее течение ожоговой травмы. Первая помощь при ожогах заключается в прекращении воздействия внешних факторов и обработке раны. Особые формы — лучевые ожоги (солнечные, рентгеновские и др.) и поражение электричеством. Отморожение (поражение низкой температурой) и вибрационная болезнь (следствие от поражения ультразвуком или длительной вибрацией) ожогами не считаются. В течении ожоговой болезни выделяют четыре периода: I — ожоговый шок, II — острая ожоговая токсемия, III — септикотоксемия (ожоговая инфекция), IV — реконвалесценция. Ожоговой болезнью называется комплекс клинических синдромов, обусловленный общей реакцией организма на обширные и глубокие ожоговые раны. Степень и характер патологических сдвигов в организме обожженных различны и зависят в основном от площади и глубины поражения покровов тела. Имеет значение также локализация ожоговых ран, возраст, общее состояние пострадавших и некоторые другие факторы. более 10%. Ее тяжесть, частота осложнений и исход в ос-новном зависит от площади глубокого поражения.Ожоговая болезнь развивается в выраженной форме при поверхностных ожогах более 25-30% площади тела или глубоких Вопрос 36 Вопрос 37 Вопрос 38 Десмургия
Десмургия — учение о наложении повязок. Различают следующие виды повязок. Вопрос 39 Сердечно - легочная реанимация
Каждый из нас надеется, что этого делать ему не придётся, однако если несчастье всё же нагрянет, необходимо действовать очень быстро и чётко, лишь при этих условиях есть шансы на победу смерти и возвращение человека к жизни. Не секрет, что многие люди были бы до сих пор живы, если бы им была оказана адекватная помощь. Таким образом, советую ВСЕМ внимательно читать эту статью. Возможно, некоторые врачи освежат свою память, а не врачи получат очень нужные сведения. Кстати, по некоторым данным, количество жертв при теракте в России было бы в несколько раз меньше, если бы спасатели владели техникой реанимации. Все рекомендации даны в соответствии с Всемирной научной конференцией по сердечно-лёгочной реанимации и оказанию неотложной сердечно-сосудистой помощи 2000 г. (Guidelines 2000 for CPR and ECC).
СЛР можно разделить на два больших этапа – базовая СЛР и специализированная СЛР. В рамках данной статьи будет рассмотрена лишь базовая СЛР, т.к. специализированная, как правило, проводится в специализированных палатах, требует соответствующего оборудования и медикаментов, а те люди, которые её проводят, не нуждаются в дополнительных руководствах. Напоминаю, что отказ в оказании помощи умирающему медицинским работником -уголовно наказуемое преступление (ст. 139, 140 УК Украины), наказание может достигать 5 лет тюрьмы. При этом, даже если вы не являетесь практикующим врачом, но имеете медицинское образование, вы ОБЯЗАНЫ по закону, в случае необходимости, провести СЛР.
Показания к проведению СЛР: остановка кровообращения и остановка дыхания, предагональное, агональное состояния, клиническая смерть. Отказ от применения реанимационных мероприятий или их прекращение допустимы только при констатации биологической смерти или признании этих мер абсолютно бесперспективными. К ранним признакам биологической смерти относятся симптом «кошачьего глаза», высыхание и помутнение роговицы. К поздним – трупные пятна и трупное окоченение. Следует помнить, что необратимые изменения возникают в мозге спустя 3-4 мин. с момента остановки кровообращения, поэтому огромное значение имеет раннее начало реанимационных мероприятий. Вызов помощи и диагностику следует проводить параллельно с началом реанимационных действий!
Итак, базовая СЛР включает в себя три этапа (ABC): - Обеспечение проходимости дыхательных путей (A – Airway). - Проведение искусственного дыхания (Breathing). - Проведение непрямого массажа сердца (Circulation). При этом существует универсальный алгоритм действий при внезапной смерти взрослых: Основные реанимационные мероприятия (базовая СЛР): убедиться в отсутствии сознания у пострадавшего; восстановить проходимость дыхательных путей; проверить дыхание; выполнить от 2-5 вдохов ИВЛ (при необходимости); проверить наличие кровообращения; непрямой массаж сердца (при отсутствии признаков кровообращения). Нанести прекардиальный удар (по показаниям; при невозможности проведения дефибрилляции. Прекардиальный удар наносится кулаком в область сердца. Или: подсоединить дефибриллятор/монитор. Оценить ритм сердца. В случае фибрилляции желудочков или желудочковой тахикардии без пульса: попытка дефибрилляции (до 3-х попыток). возобновить СЛР в течении 1 мин., и вновь оценить ритм. повторить попытку дефибрилляции. при отсутствии эффекта начать специализированную СЛР.
Итак, этап А – ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ. Для оказания реанимационных мероприятий пострадавшего следует ровно уложить на спину, на твёрдую плоскую поверхность. Затем нужно удалить изо рта видимые инородные тела (сгустки крови, рвотные массы). Удалить жидкость изо рта можно с помощью пальца, обёрнутого салфеткой. Далее необходимо выполнить тройной приём Сафара: запрокинуть голову, выдвинуть нижнюю челюсть и приоткрыть рот. Для этого одной рукой, расположенной в области лба пострадавшего, запрокидывается голова последнего, одновременно с этим второй рукой поднимается подбородок пострадавшего (выдвигается нижняя челюсть), открывается рот. Если имеются сведения о травме шейного отдела позвоночника, необходимо выполнить приём «только выдвижение нижней челюсти». Для этого ладони рук располагаются на скулах, а пальцами нужно выдвинуть нижнюю челюсть, расположив их на углах последней.
Если у пострадавшего без сознания после обеспечения проходимости дыхательных путей восстанавливается дыхание и есть признаки кровообращения, ему необходимо придать восстановительное положение (повернуть пострадавшего на бок и, положив голову таким образом, чтобы жидкость могла свободно вытекать изо рта). Чтобы убедиться в наличии дыхания у пострадавшего, можно, расположив ухо около рта и носа, одновременно наблюдать за экскурсией его грудной клетки. Проводить оценку дыхания следует быстро, не БОЛЕЕ 10 СЕК. Если дыхание отсутствует, следует начать этап В СЛР - проведение искусственного дыхания.
Этап В – ПРОВЕДЕНИЕ ИСКУССТВЕННОГО ДЫХАНИЯ. В условиях отсутствия специального оборудования наиболее эффективным является дыхание «ото рта ко рту», проводят его сразу же после обеспечения проходимости дыхательных путей. Для этого двумя пальцами руки, фиксирующей голову в запрокинутом положении, следует закрыть носовые ходы, для обеспечения герметичности, сделать глубокий вдох, охватить своими губами рот пострадавшего и выполнить медленный выдох в пострадавшего. Данную процедуру следует повторять с частотой 10-12 дыхательных циклов в минуту. С самого начала СЛР рекомендуется выполнить подряд 2-5 вдохов. Основным критерием эффективности данной процедуры являются экскурсии грудной клетки без раздувания эпигастральной области. Если экскурсий грудной клетки не наблюдается, следует повторно очистить дыхательные пути, а также убедиться в отсутствии обструкции (например, инородным телом) на уровне гортани. Т.к. дыхание «ото рта ко рту» представляет собой серьёзную опасность для спасателя и может вызвать его инфицирование, считается возможным проведение непрямого массажа сердца без ИВЛ (если нет специальных приспособлений для проведения искусственного дыхания: мешка Амбу, аппарата ИВЛ и т.д.). Считается, что при компрессии грудной клетки, выполняемой при проведении непрямого массажа сердца, лёгкие также «дышат», однако такая методика менее эффективна, и если есть возможность, всё же следует остановиться на искусственном дыхании.
Если инородное тело, мешающее нормальному прохождению воздуха через дыхательные пути, находится на уровне гортани, следует попытаться удалить его, при невозможности – попытаться протолкнуть его в глотку. Если и это сделать невозможно, следует немедленно приступить к выполнению крикотиреотомии (коникотомии). Для этого пострадавшего укладывают на спину, под лопатки подкладывают валик, голову запрокидывают назад. Пальпаторно определяют перстневидно-щитовидную связку, расположенную между нижним краем щитовидного и верхним краем перстневидного хрящей. Над связкой делают небольшой поперечный разрез кожи, в разрез вводят указательный палец, пальпируют связку и скальпелем (ножом, стеклом, крышкой от консервной банки) рассекают её. В образовавшееся отверстие необходимо вставить ЛЮБУЮ полую трубку (например, сломать шариковую ручку) и зафиксировать её на коже.
Чтобы начинать третий этап СЛР необходимо убедиться в отсутствии у пострадавшего сердцебиения. Для этого не рекомендуется непрофессиональным спасателям определять пульс на сонных артериях, а лучше руководствоваться косвенными признаками (дыханием, кашлем, движениями пострадавшего) в ответ на искусственное дыхание. Профессиональные спасатели должны ориентироваться на каротидный пульс, тратя на это не более 10-15 сек, в сочетании с другими признаками (дыханием, кашлем, движениями). Убедившись в отсутствии у пациента сердечной деятельности, необходимо приступать к этапу С СЛР.
Этап С – ПРОВЕДЕНИЕ НЕПРЯМОГО МАССАЖА СЕРДЦА, Пострадавший должен находиться в горизонтальном положении на спине, на твёрдом и ровном основании. Голова его не должна быть выше уровня груди, ноги должны быть приподняты. Положение рук спасателя – на грудине пострадавшего (два поперечных пальца от основания мечевидного отростка вверх), далее обе кисти рук параллельны друг другу, одна на другой («в замке») располагаются в нижней трети грудины. На догоспитальном этапе, перед началом компрессий грудной клетки следует провести 2-3 интенсивных вдувания воздуха в лёгкие пострадавшего и нанести удар кулаком в область проекции сердца (прекардиальный удар). Этого иногда бывает достаточно, чтобы сердце вновь «заработало». Далее необходимо начинать компрессионные сжатия грудной клетки с частотой 100 в минуту на глубину 4-5 см.
|
|||||||||
|
Последнее изменение этой страницы: 2021-01-14; просмотров: 78; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.129.14.48 (0.115 с.) |
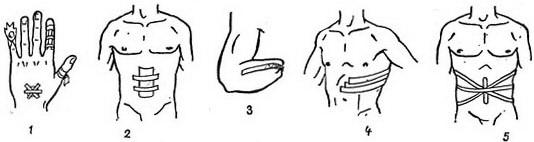 Пластырная повязка применяется при небольших или наглухо зашитых ранах,фурункулах, для сближения краев гранулирующих ран (рис. 3), при переломе ребер (рис. 4), а также после вправления пупочных грыж (рис. 5). Накладывают пластырную повязку с катушки липкого пластыря после ее разматывания или бактерицидным липким пластырем после снятия с него защитной пленки. Пластырьнакладывают липкой стороной непосредственно на небольшие раны, ссадины, царапины после их обработки спиртовым раствором йода или поверх перевязочного материала полосками различной формы (рис. 1). Полоски должны захватывать участки кожи в окружности перевязочного материала (рис. 2).
Пластырная повязка применяется при небольших или наглухо зашитых ранах,фурункулах, для сближения краев гранулирующих ран (рис. 3), при переломе ребер (рис. 4), а также после вправления пупочных грыж (рис. 5). Накладывают пластырную повязку с катушки липкого пластыря после ее разматывания или бактерицидным липким пластырем после снятия с него защитной пленки. Пластырьнакладывают липкой стороной непосредственно на небольшие раны, ссадины, царапины после их обработки спиртовым раствором йода или поверх перевязочного материала полосками различной формы (рис. 1). Полоски должны захватывать участки кожи в окружности перевязочного материала (рис. 2).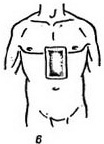 Коллодийная повязка применяется в тех же случаях, что и пластырная. Прикрыв рану перевязочным материалом, накладывают поверх него марлевую салфетку. Свободные ее края, прилегающие непосредственно к коже, смачивают коллодием и ждут, пока он засохнет (рис. 6).
Коллодийная повязка применяется в тех же случаях, что и пластырная. Прикрыв рану перевязочным материалом, накладывают поверх него марлевую салфетку. Свободные ее края, прилегающие непосредственно к коже, смачивают коллодием и ждут, пока он засохнет (рис. 6).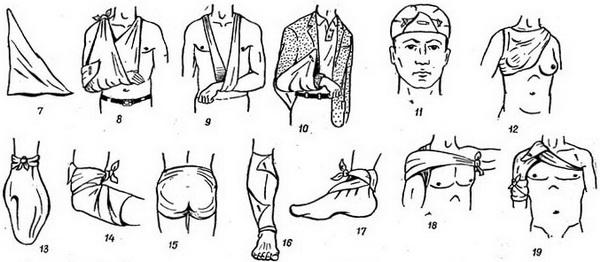
 Косыночная повязка может быть наложена на любую часть тела, например ею может быть прикрыта вся волосистая поверхность головы (рис. 11), молочная железа (рис. 12), кисть (рис. 13), область локтевого сустава (рис. 14), ягодицы (рис. 15), голень (рис. 16), стопа (рис. 17). Сложив косынку по основанию в виде галстука, ее можно применить для наложения повязки на подкрыльцовую область и надплечье (рис. 18). Двумя косынками, одна из которых сложена галстуком, можно прикрыть область плечевого сустава (рис. 19), область ягодицы и верхнюю часть бедра (рис. 20).
Косыночная повязка может быть наложена на любую часть тела, например ею может быть прикрыта вся волосистая поверхность головы (рис. 11), молочная железа (рис. 12), кисть (рис. 13), область локтевого сустава (рис. 14), ягодицы (рис. 15), голень (рис. 16), стопа (рис. 17). Сложив косынку по основанию в виде галстука, ее можно применить для наложения повязки на подкрыльцовую область и надплечье (рис. 18). Двумя косынками, одна из которых сложена галстуком, можно прикрыть область плечевого сустава (рис. 19), область ягодицы и верхнюю часть бедра (рис. 20).


