Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Советов, Как сохранить зрение За компьютеромСтр 1 из 8Следующая ⇒
СОВЕТОВ, КАК СОХРАНИТЬ ЗРЕНИЕ ЗА КОМПЬЮТЕРОМ · Правильно организуйте свое рабочее место. Экран монитора разместите чуть ниже уровня глаз, так мышцы глаз будут меньше напряжены. Позаботьтесь об отсутствии бликов на мониторе, расположите его так, чтобы на него не падал слишком яркий свет лампы или солнечных лучей. Оптимальное расстояние от глаз до экрана компьютера – не менее 70 сантиметров. · Через каждые 40 минут делайте перерыв. Перерыв подразумевает, что вы должны отойти от компьютера и дать глазам отдых. Наилучший вариант посмотреть в окно, выполнить упражнения для глаз. Самое простое упражнение на расслабление мышц глаз – это быстрое моргание. Дело в том, что когда мы работаем за компьютером, то реже моргаем, глаза устают, начинают испытывать сухость. Во время моргания глаза начинают дополнительно смачиваться слезой, происходит расслабление мышц, неприятные ощущения проходят. · Используйте антикомпьютерные очки. Такие очки поглощают любые отражения и блики от монитора, улучшают контрастность изображения, тем самым уменьшается нагрузка на глаза. В результате усталость и общая утомляемость организма снижается, работоспособность увеличивается. · Проводите больше времени, гуляя на свежем воздухе. Во время прогулки плавно переводите взгляд от ближних предметов к дальним, это одновременно расслабление и тренировка для глаз. · Используйте специальные увлажняющие капли для глаз. Если вы постоянно сталкиваетесь с ощущением «песка в глазах», сухостью, жжением, это свидетельствует о недостатке увлажнения глаз. Восполняйте недостаток влаги с помощью специальных капель. УПРАЖНЕНИЯ ДЛЯ ГЛАЗ И УЛУЧШЕНИЯ ЗРЕНИЯ
Берегите зрение с детства. Зрительная система человека продолжает формироваться и после рождения, поэтому необходимо соблюдать основные правила. Совет 1. Профилактика зрительных расстройств Суточный режим. Следите, чтобы ваш ребенок соблюдал режим дня. В течение дня чередуйте разные виды деятельности: · Ребенок должен рационально питаться, употреблять в пищу продукты, богатые витаминами и минералами. · Ребенок должен чаще гулять на свежем воздухе. · Ребенок должен спать в хорошо проветриваемой комнате не менее 10 часов.
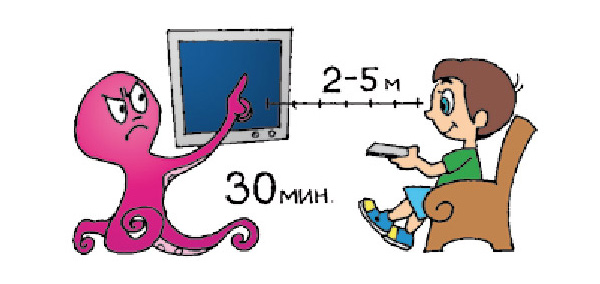
Зрительный режим. · Ребенок должен находиться прямо перед экраном телевизора (компьютера) на расстоянии от 2 до 5 метров. · Длительность непрерывного просмотра телевизионных передач (работы или игры у компьютера) — 30 минут. · Продолжительность занятий в домашних условиях — от 40 минут до 1 часа.
Рабочее место. · Рабочее место должно соответствовать росту ребенка и хорошо освещаться. · Во время занятий следите, чтобы ребенок держал туловище и голову прямо, а плечи — расправленными.
Заключение Исходя из вышесказанного, можно сделать выводы о том, что правильная организация учебно-воспитательного процесса для слабовидящих детей способствует повышению уровня работоспособности, формированию удовлетворительной биологической и социально-психологической адаптации. Соблюдение всех офтальмо-гигиенических и санитарно-гигиенических требований к образовательным учреждениям ведет к сохранению устойчивой зрительной работоспособности школьников в динамике учебного дня и недели, снижение высокой физической и психической утомляемости за счет равномерного распределения учебной нагрузки в течение дня, уменьшение плотности занятий, распределение уроков в зависимости от трудности предметов. Приверженность статико-динамическому режиму и режиму зрительных нагрузок, воспитание сознательного отношения ребенка и взрослых к проблемам слабовидения, организация предметно-пространственной среды в образовательном учреждении так же благоприятно отражается на соматическом и физическом здоровье детей и их психоэмоциональном тонусе. Самым важным при выполнении офтальмо-гигиенических мероприятий является охрана остаточного зрения и поддержка зрительной системы на фоне глубокого органического поражения.
Список использованной литературы и источников: 1. Белецкая В.И., Гнеушева А.Н. Охрана зрения слабовидящих школьников. - М.: Просвещение, 1978. 2. Белякова О.В., Ермолович З.Г. Особенности зрения частичнозрячих и слабовидящих учащихся и как беречь зрение в условиях образовательной интеграции// Особенности интегрированного обучения детей с нарушением зрения. – Минск.: НИО, 2004.
3. Волосовец Т.В. Методические рекомендации 4. Ермаков В.П., Якунин Г.А. Основы тифлопедагогики. Развитие, обучение и воспитание детей с нарушением зрения. – М.: Владос, 2000. 5. Кручинин В.А. Формирование пространственной ориентировки у детей с нарушением зрения в процессе школьного обучения. - СПб.,1991. 6. Литвак А.Г. Психология слепых и слабовидящих. - СПб.: КАРО,2006. 7. Никулина Г.В., Фомичева Л.В. Охраняем и развиваем зрение. Учителю о работе по охране и развитию зрения учащихся младшего школьного возраста: Учеб.- Методическое пособие. – СПб.: Детство-Пресс, 2005. 8. Солнцева Л.И. Тифлопсихология детства. - М.: Полиграф сервис, 2000. 9. Тинькова Е.Л., Козловская Г.Ю. Анатомо-физиологические и нейропсихологические основы обучения и воспитания детей с нарушениями зрения: Учебное пособие. - Ставрополь: Изд-во СГПИ, 2009. 10. Фомичева Л.В. Клинико-Педагогические основы обучения и воспитания детей с нарушением зрения. - СПб.: КАРО,2007. https://www.defectologiya.pro/zhurna Цель Разработать, обосновать и внедрить в медицинскую практику современную модель охраны зрения детей.
Материал и методы Моделью организации офтальмологической помощи детям города стала служба в детской поликлинике г. Долгопрудный на 250 посещений в смену с исходным населением 12401 детей. До наших исследований в поликлинике работал врач-офтальмолог на 0,5 ставки. За период нашего наблюдения детское население города увеличилось почти в 2 раза – на 10087 чел. (12401 чел. в 2009 г. и 22488 в 2017 г.). Увеличилось и количество общеобразовательных учреждений. Если с 2008 по 2013 гг. их было 15, то в 2017 г. – 17. Дошкольных образовательных учреждений (ДОУ) также стало больше: в 2008 г. – 16, в 2013 г. – 19, а в 2017 г. – 25. Для анализа работы офтальмологической службы были выделены следующие этапы оказания помощи детям: • медицинский кабинет организованной детской службы города (проверка остроты зрения медсестрами в школах и дошкольных образовательных учреждениях (ДОУ)); • углубленный осмотр детей с нарушением зрения офтальмологом
Моделью профилактики зрительных расстройств, как болезни регуляции, стала приобретённая миопия у детей, где были выделены группы изучения некоторых звеньев её патогенеза.
Наряду с общепринятыми офтальмологическими методами исследования –визометрия, офтальмоскопия, биомикроскопия, скиаскопия, проводили оценку внутриглазного давления и кровообращения в сосудах головы. Внутриглазное давление (ВГД) определяли тонометрией по Маклакову у 18 детей 9-12 лет с миопией в среднем 1,9±0,5 дптр правого глаза и 1,8±0,7 дптр левого глаза. Кровообращение в сосудах головы исследовали у 45 чел. Из них у 35 пациентов с миопией: у 10 детей 9-12 лет (средний возраст 10,8±0,97 лет) с асимметрией зрительных функций: с миопией слабой правого (1,75±0,1 дптр) и левого (1,36±0,1 дптр) глаз (р<0,01) и остротой зрения 0,33±0,06 и 0,59±0,08 соответственно (р<0,01); у 25 детей 7-16 лет (11,6±3,3) с симметричной рефракцией (2,6±0,3 дптр и 2,9±0,4 дптр) и остротой зрения каждого глаза – 0,3±0,07. Транскраниальную допплерографию (ТКДГ) сосудов головы применяли на базе детского центра диагностики и лечения им. Н.А. Семашко (к.м.н. Кирилюк О.М.). Исследование гемодинамических данных проводили у 49 детей 10-15 лет с миопией от 1,0 до 5,0 дптр методом тонометрии на запястье электронным тонометром модели МТ-70 производства «Медикал Технолоджи Продуктс, Инк» США. Наряду с данными систолического и диастолического давления аппарат фиксирует частоту сердечных сокращений. Измерение проводили до и после попеременной фотостимуляции (ФС) глаз. Использовались авторские методы функциональной диагностики и коррекции зрительного анализатора: аппарат офтальмологический цветотерапевтический импульсной фотостимуляции «АСО-05» (рис. 1); функциональная экспресс-диагностика (вегетоцветотест) использовалась для оценки динамической рефракции; функциональная коррекция органа зрения с регуляцией ритма возбудительно-тормозных процессов в зрительном анализаторе. В 2014 г. нами был организован кабинет охраны зрения детей, где наряду с фотостимуляцией на АСО-05 при миопии у детей проводили тренировку резервов аккомодации вдаль с линзами по А.И. Дашевскому, микрозатуманивание методом «стеклянный атропин» по Шерду, «раскачку» аккомодации по В.В. Волкову, лазерную стимуляцию ресничного тела на аппарате «ЛОТ-01». В случаях обнаружения признаков внутричерепной гипертензии использовалась техника регуляции ликвородинамики – краниосакральная терапия (КСТ) по Дж. Аплейджеру. Статистическую обработку данных исследования проводили на персональном компьютере по программе «Biostat». Динамику показателей в ходе лечения и наблюдения оценивали с помощью парного критерия Стьюдента и методом регрессии и корреляции.
Результаты При анализе структуры посещений врача на приёме были выявлены данные соотношения пациентов первичных, повторных и здоровых. В 2009 г. на приёме офтальмолога преобладали повторные пациенты (53,3%), а профилактические осмотры составили меньшую долю в структуре посещений (26,9%), что не соответствовало стандарту в структуре посещений с соотношением первичных, повторных посещений и профосмотров (1:3:4). Нами был пересмотрен график работы с акцентом на профилактическую работу. В структуре заболеваемости на приёме наибольшее количество обратившихся пациентов в 2009 г. было с аметропиями – 49%, преимущественно со спазмом аккомодации и миопией (38,6%). Была проведена большая работа по выявлению детей с патологией органа зрения, сформированы группы диспансерного учёта, заведена очерёдность пациентов для поступления в специализированное ДОУ № 21. В мае 2009 г. в очереди состояло 62 дошкольника. В 2009 г. по результатам профосмотров дошкольников было выявлено понижение остроты зрения в 16,7% случаев из числа осмотренных (566 чел.). Установлено, что миопическая рефракция встречается в 6,4% дошкольной популяции, а среди дошкольников с понижением зрения в 38% случаев (в т.ч. спазм аккомодации в 11% случаев). В шестилетнем возрасте миопическая рефракция встречается в 31,7% случаев, в т.ч. в виде спазма аккомодации (в 22,7% случаев). К 7 годам жизни частота миопической рефракции увеличивается до 38,4%, в т.ч. спазм аккомодации наблюдается в 20,6% случаев, миопия – в 17,8% случаев. Полученные данные свидетельствуют о том, что профилактику миопии и её прогрессирования необходимо проводить уже в дошкольном возрасте. Для выяснения ситуации со зрением у школьников города был организован декадник по охране зрения. За 2 недели сентября 2009 г. школьными медсёстрами проверена острота зрения у всех детей, кроме первоклассников (их данные уже были представлены в медицинских картах при поступлении в школу). Установлено, что доля детей с понижением зрения неодинакова в разных школах и колеблется от 14,9 до 48,7%. В среднем по городу среди школьников снижение остроты зрения встречалось в 29% случаев. Наибольшее число учащихся с понижением остроты зрения выявлено в 5-й, 7-й и 12-й школах. Данная информация была доведена до руководства больницы, педагогов школ и родителей. Были сделаны доклады на конференциях в общеобразовательных учреждениях, среди медицинских работников, а также на родительских собраниях. Выявленные дети с понижением зрения были направлены в поликлинику на приём к офтальмологу. Для уточнения вышеназванных результатов в 2010 г. нами был организован углубленный осмотр детей в школах. В отличие от обычных профосмотров углубленное обследование детей с понижением остроты зрения проводилось врачом повторно сразу же в школьном медицинском кабинете после предварительной инстилляции в конъюнктивальную полость глазного яблока 1% раствора Мидриацила. Данные скиаскопии, остроты зрения и осмотра глазного дна вносились в карту пациента, журнал профосмотров и в направление на приём в кабинет офтальмолога с указанием даты и времени приёма, которое выдавалось ребёнку на руки для уведомления родителей. Полагаем, что такой алгоритм организации профилактической работы по охране зрения детей избавляет родителей от записи на приём к врачу и сокращает время на приёме ребёнка. Во время приёма у офтальмолога в поликлинике по такому направлению можно сразу подобрать очки и получить рекомендации по лечению. Такая организация работы дала положительные изменения в структуре посещений на приёме врача-офтальмолога в 2013 г., приблизила соотношение первичных, повторных и профосмотров к стандарному нормативу, увеличила долю профосмотров, уменьшила число повторных посещений.
Если понижение остроты зрения во вторых классах наблюдалось в 22,6% случаев, то к 10-11-м классам увеличилось до 45,8%. Среди детей 5-11 классов понижение остроты зрения наблюдалось в 39,7%. Основной причиной снижения остроты зрения у школьников являлась приобретенная близорукость. Для выявления начальных признаков развития миопии нами были проведены дополнительные исследования. Ранее нами было установлено, что развитие миопии у школьников начинается задолго до снижения остроты зрения. Считаем, что в первую очередь у школьников нарушается регуляция органа зрения в виде асимметрии и повышения скорости возбудительно-тормозных процессов в зрительной системе. Обычно первые признаки миопизации начинаются с вегетативного дисбаланса, для выявления которого нами был предложен вегетоцветотест. Позднее формируется миопическая рефракция, сначала обратимая, затем необратимая без понижения остроты зрения. Причём, как правило, сначала страдает правый глаз, затем и левый, и лишь после того, как уменьшается резерв зрительной адаптации, снижается острота зрения правого глаза, а затем и левого [2, 5]. Дальнейшие наши исследования показали, что эти изменения не являются изолированными и сопряжены с другими структурно-функциональными параметрами зрительной системы – внутриглазным давлением и кровообращением в сосудах головного мозга. Было установлено, что у детей с асимметрией глазных параметров: миопией слабой степени правого (1,75±0,1 дптр) и левого (1,36±0,1 дптр) глаз (р<0,01) и остротой зрения 0,33±0,06 и 0,59±0,08 соответственно среднее ВГД асимметрично: правого глаза 17,8±0,57 мм рт.ст. и левого глаза – 23,9±0,95 мм рт.ст. Вышеназванные данные сопряжены с асимметрией кровообращения в интракраниальных сосудах. У детей с симметричной рефракцией (2,6±0,3 и 2,9±0,4 дптр) и остротой зрения каждого глаза – 0,3±0,07 имеются свои особенности кровообращения (табл.). В группе близоруких детей с асимметрией остроты зрения обнаружена асимметрия скорости потоков крови в задних мозговых артериях (ЗМА): справа выше (46,75±2,9 см/с), чем слева (42,12±3,5 см/с) на фоне снижения кровотока в позвоночных артериях (36,56±4,0 и 37,67±4,1 см/с соответственно). У детей с симметричным снижением остроты зрения наряду с понижением скорости потоков крови в позвоночных артериях выявлена асимметрия значений кровотока в передних мозговых артериях: справа ниже 65,11±4,0 см/с, чем слева 73,56±4,4 см/с, р<0,05, и высокие значения кровотока в среднемозговых сосудах (справа 93,22±3,6 см/с, слева 89,33±4,8 см/с). Сравнительный анализ данных гемодинамики в сосудах головы у детей с миопией показал, что снижение остроты зрения у них сопряжено с недостаточным кровообращением в позвоночных артериях, и асимметрия остроты зрения соответствует асимметрии кровотока в задних мозговых сосудах. При сопоставлении полученных данных с ВГД у детей было установлено соответствие ВГД и скорости потоков крови в передних мозговых артериях. Пониженное ВГД правого глаза (17,8±0,57 мм рт.ст.) соответствовало сниженной скорости потоков крови в правой передней мозговой артерии (65,11±4,0 см/с), по сравнению с более высокими значениями параметров левой стороны (23,9±0,95 мм рт.ст. и 73,56±4,4 см/с соответственно). Наши исследования показали, что нарушения ВГД при развитии миопии сопряжено с вегетативным дисбалансом, преимущественно по симпатическому типу, который сопровождается понижением кровообращения в позвоночных артериях с развитием асимметрии кровотока в задних мозговых, а затем в передних мозговых сосудах. Пусковым моментом в развитии миопического процесса служит нарушение осанки с формированием устойчивого состояния патологической импульсации от патологического мышечного стереотипа(рис. 2)[3]. На основании разработанной нами концепции о приобретённой миопии, как болезни регуляции, связанной со структурно-функциональной асимметрией зрительной системы и организма в целом, нами была предложена концептуальная схема профилактики и лечения данной патологии по авторской технологии, направленной на восстановление симметрии. Был разработан способ коррекции зрительного анализатора и аппарат для его осуществления АСО-05, предложена попеременная фотостимуляция органа зрения по аналогии с феноменом «бинокулярного соперничества», который выявляет ритмичную работу системы саморегуляции в организме. После фотостимуляции на АСО-05 у детей с миопией достоверно изменилось ВГД от несимметричного (правый глаз 17,8±0,57 мм рт.ст.; левый глаз 23,9±0,95 мм рт.ст., р<0,001) до симметричного (правый глаз 20,0±0,87 мм рт.ст., левый глаз 20,6±0,92 мм рт.ст.). Важно отметить наблюдаемые при этом изменения ВГД: низкое внутриглазное давление – повышалось, высокое внутриглазное давление – снижалось. Наряду с вышесказанным улучшилось и кровообращение в сосудах головного мозга, что подтверждает влияние энергетической импульсации (фотостимуляции) на состояние структуры через перераспределение жидкостной составляющей и изменение тонуса тканей. Исследование реактивности состояния организма в ответ на попеременную фотостимуляцию показало, что у детей с пониженным артериальным давлением снижается ЧСС в среднем на 4 уд./мин (с 84,6±3,2 до 80,2±3,1 уд/мин, р<0,05), без изменения АД (до сеанса 104/70 мм рт.ст., после – 107/70 мм рт.ст.). При повышенном АД у детей наряду с понижением ЧСС в среднем на 8 уд/мин (от 91±0,3 до 83±0,3 уд/мин, р<0,05) снижается артериальное давление в среднем на 12/3 мм рт.ст (до сеанса 126/65, после – 104/62 мм рт.ст.). Полученные нами данные свидетельствуют о неспецифических реакциях адаптации системы саморегуляции под влиянием попеременной фотостимуляции органа зрения с тенденцией к нормализации уровня физиологического гомеостаза, с улучшением работы сердечно-сосудистой и зрительной системы. Эффективность и безопасность аппарата АСО-05 подтверждена многочисленными протоколами клинических испытаний с рекомендацией Министерства здравоохранения Российской Федерации к его клиническому применению. Это явилось основанием для применения аппарата для лечения детей в условиях поликлиники. С целью комплексного подхода к профилактике и лечению детей в поликлинике нами была организована школа «Зрение». Приглашались родители с детьми, проводилась беседа о причинах миопии и методах лечения, инструктаж о зрительном режиме и упражнениях для глаз. За пять месяцев 2008 г. в кабинете офтальмолога было пролечено на аппарате АСО-05 134 пациента. Курс лечения состоял от 7 до 10 дней, проводился по 15 мин на процедуру. Наибольшее количество пролеченных пациентов было с миопией и спазмом аккомодации – 83,5%. В результате проведенного лечения острота зрения без коррекции повысилась в среднем на 0,24 (от 0,37±0,25 до 0,61±0,3, Р<0,001). Наилучшие результаты были достигнуты с восстановлением остроты зрения без коррекции до 1,0 при спазме аккомодации в 100% случаев и амблиопии в 80% случаев. Лечение на аппарате АСО-05 было внедрено в специализированное ДОУ № 21 для детей с косоглазием и амблиопией, где в 2008-2009 гг. наряду с другими аппаратными методами воздействия, совместно с АСО-05, было пролечено 49 детей. С выздоровлением было выписано 9 чел., с улучшением – 19 детей. Лечение на аппарате АСО-05 было также организовано непосредственно в медицинском кабинете школы № 6, где нарушения зрительных функций было обнаружено в 31,7% случаев. За 2 года наблюдения и лечения детей в данной школе была отмечена положительная динамика по состоянию остроты зрения. В вышеназванной школе впервые был апробирован способ выявления нарушения рефракции – функциональная экспресс-диагностика – вегетоцветотест и устройство для его осуществления. Внедрение предложенного метода позволило контролировать рефракцию, вовремя выявить начальные признаки миопии (в виде спазма аккомодации) и своевременно её устранить. За 2 года проводимого лечения в 6-й школе снизилась доля детей с понижением остроты зрения на 6,9% (от 31,7 до 24,8%), в то время как в целом по городу школьников с понижением зрения было на 10% больше – 34,5%. Среди 10-11 классов нарушения остроты зрения стали встречаться реже на 16,2%: (2010 г. – 34,9%, 2008 г. – 51,7%). За 3 года в кабинете офтальмолога было пролечено 684 пациента, проведено 4516 процедур. Полученные данные свидетельствует о положительных результатах внедрённой нами технологии охраны зрения детей. Повторные результаты профосмотра школьников в 2013 г. показали, что в возрасте от 10 до 17 лет понижение остроты зрения у школьников встречается в 39,6% случаев. Среди выпускников школы понижение остроты зрения выявлено в 35,2% случаев, что на 10,6% меньше, чем в 2010 г. (в 10-11 классах – 45,8%). Проведённые нами мероприятия позволили стабилизировать снижение остроты зрения у школьников по причине развития миопии. С внедрением лечения на аппарате АСО-05 в городе уменьшилась доля детей с понижением остроты зрения: среди дошкольников – на 10,4%, школьников – на 8,4%. Следует отметить высокие результаты лечения непосредственно в школе № 6. Доля детей с понижением зрения уменьшилась на 17,7%. Наряду с улучшением остроты зрения детей и подростков в городе улучшились показатели работы на приёме врача-офтальмолога. Проведённая нами работа показала, что внедрение новой медицинской технологии профилактики и лечения с применением АСО-05 полезно для оздоровления подрастающего поколения. Для повышения эффективности профилактики миопии и её прогрессирования, а также для лечения детей с косоглазием, амблиопией и другой патологией органа зрения в 2014 г. нами был создан кабинет охраны зрения детей (КОЗД). За 2018 г. в КОЗД на лечение было сделано 5164 посещений детьми с патологией органа зрения. Для информации населения о профилактике глазных заболеваний нами был подготовлен и опубликован ряд научно-популярных статей в центральной печати – журнале «Вестник «Здоровый образ жизни» (ЗОЖ). Наши исследования показали, что ведущую роль в профилактике глазных заболеваний и миопии в частности играет своевременность оказания помощи ребёнку при первых признаках нарушения здоровья. Для этого необходим контроль над информированностью и обратная связь на всех уровнях иерархии ответственных лиц за здоровье ребёнка, на всех этапах оказания офтальмологической помощи. Такой контроль может быть автоматизирован с помощью программы «Глориас». Ввиду того, что миопия как симптом синдрома болезни регуляции в организме сопровождается структурно-функциональной асимметрией на всех уровнях иерархии, для её профилактики и лечения требуется комплексный подход совместно с другими специалистами: невролог, эндокринолог, кардиолог, ЛОР, гастроэнтеролог, хирург-ортопед, педиатр. Кроме того, детям необходимо прививать знания гигиены как организма, так и зрения. В комплексное интенсивное лечение необходимо включать всесторонние методы воздействия на организм, как единое целое, так и на орган зрения в частности: • Физиопроцедуры (электрофорез со спазмолитиками, синусоидальные модулированные токи на шейный отдел позвоночника и пр.); • АСО-технологии; • Плеопто-ортоптическое лечение (кабинет охраны зрения детей); • Лечебная физкультура (ЛФК); • Массаж грудного, шейного отдела позвоночника; • Остеопатия, кранио-сакральная терапия; • Хирургическое лечение миопии по показаниям. В комплекс мероприятий следует включать обучение гигиене зрения, здоровому образу жизни (ЗОЖ), обучение само- и взаимопомощи [15, 20]. Заключение Профилактическая работа в детской медицинской службе в настоящее время проводится по приказу МЗ РФ от 10 августа 2017 г. № 514н, согласно которому дети осматриваются врачом-офтальмологом по декретированным возрастам: 1, 12 мес., 3, 6, 7, 10, 13, 15, 16, 17 лет. Наши исследования показали, что миопизация детского населения начинается в дошкольном периоде и прогрессирует с каждым годом. Дети начальных классов остаются без пристального внимания офтальмолога. Перед школой в 7 лет они осматриваются ещё в ДОУ или в поликлинике и к окончанию первого класса часть из них уже имеет низкое зрение вдаль. Согласно результатам нашего исследования, в 10 лет уже 30% детей имеют сниженную остроту зрение, и, как правило, в это время формируется необратимая миопия. Миопическая рефракция формируется у детей, преимущественно как результат дезадаптации к новым условиям жизни, стресса, который может служить пусковым моментом для расстройства зрения у детей, нередко появление миопии связано с нарушением осанки. В 9 лет, в 8 лет, а иногда и раньше, когда идёт адаптация зрительной системы к новым условиям системы образования, возникают первые функциональные изменения, которые могут быть обратимыми, но, к сожалению, зрение детей остаётся в это время без внимания медицинских работников. Результаты наших исследований показали, что на стадии обратимых функциональных расстройств своевременные меры по восстановлению симметрии кровообращения в зрительной системе, в том числе с помощью АСО-технологий, ведут к снижению глазной заболеваемости у детей города, в том числе по причине миопии. Современные образовательные программы требуют зрительного напряжения у детей не только в школах, но уже и в дошкольных учреждениях, что нередко ведёт к развитию миопии в раннем возрасте. Поэтому навыки гигиены зрения должны быть включены во все образовательные программы [20]. Результаты проведенного исследования служат также обоснованием для пересмотра порядка проведения профилактических осмотров, с акцентом внимания на работу с детьми начальных классов, что позволит повысить эффективность профилактики миопии. Внедрение АСО-технологий с контролем рефракции и функциональной коррекции органа, внедрение автоматизированного контроля учётно-отчётной документации в виде электронной системы «Глориас» позволяет снизить глазную заболеваемость в части аметропий и нарушений аккомодации. Таким образом, созданная нами технология профилактики зрительных расстройств, диагностики и коррекции зрительного анализатора при миопии, с применением автоматизированного учёта и контроля работы медицинской службы позволяет повысить эффективность офтальмологической помощи детям, снизить глазную заболеваемость и поднять уровень охраны зрения детей в современных условиях. Выводы Структура организации офтальмологической помощи детям может быть эффективной при контроле и управлении всеми этапами её оказания, начиная с медицинских кабинетов в организованных детских учреждениях, диспансеризации выявленных детей и их функциональной коррекцией. Электронная программа «Глориас» позволяет автоматизировать учёт и контроль оказания офтальмологической помощи детям. Понижение остроты зрения у детей растёт с возрастом, в основном по причине миопизации зрительной системы, начиная с дошкольного периода (у дошкольников – 6,3%, 7 лет – 7,2%, во 2-х классах – 22,6%, у выпускников – 45,%). Профилактика миопии необходима с дошкольного возраста. Развитие миопии, как болезни регуляции, сопряжено с вегетативным дисбалансом, со структурно-функциональной асимметрией в зрительной системе между правым и левым глазами (острота зрения, рефракция, внутриглазное давление, кровообращение в сосудах головы). Трансокулярная регуляция возбудительно-тормозных процессов в системе саморегуляции организма на аппарате АСО-05 ведёт к восстановлению структурно-функциональной симметрии органа зрения с улучшением работы ССС и уровня гомеостаза: повышенное АД снижается, пониженное АД повышается, понижается тонус симпатического и повышается парасимпатического отделов вегетативной нервной системы. Алгоритм профилактики и коррекции зрительного анализатора с применением АСО-технологий с контролем рефракции методом экспресс-диагностики (вегетоцветотест), с функциональной коррекцией органа зрения служит профилактикой миопии и её прогрессирования. За 2 года лечения среди выпускников школы № 6 уменьшилась доля детей с понижением остроты зрения на 16,4% (от 51,7 до 35,3%). Внедрение авторских АСО-технологий в городе: в специализированном ДОУ для детей с патологией органа зрения, в школе, в кабинете офтальмолога поликлиники, а в дальнейшем в созданном кабинете охраны зрения детей позволило снизить заболеваемость органа зрения в городе на 15,4. На первичном приёме офтальмолога снизилась доля спазма аккомодации, миопии, амблиопии, косоглазия, что ведёт в оздоровлению подрастающего поколения. https://eyepress.ru/article.aspx?418
СОВЕТОВ, КАК СОХРАНИТЬ ЗРЕНИЕ ЗА КОМПЬЮТЕРОМ · Правильно организуйте свое рабочее место. Экран монитора разместите чуть ниже уровня глаз, так мышцы глаз будут меньше напряжены. Позаботьтесь об отсутствии бликов на мониторе, расположите его так, чтобы на него не падал слишком яркий свет лампы или солнечных лучей. Оптимальное расстояние от глаз до экрана компьютера – не менее 70 сантиметров. · Через каждые 40 минут делайте перерыв. Перерыв подразумевает, что вы должны отойти от компьютера и дать глазам отдых. Наилучший вариант посмотреть в окно, выполнить упражнения для глаз. Самое простое упражнение на расслабление мышц глаз – это быстрое моргание. Дело в том, что когда мы работаем за компьютером, то реже моргаем, глаза устают, начинают испытывать сухость. Во время моргания глаза начинают дополнительно смачиваться слезой, происходит расслабление мышц, неприятные ощущения проходят. · Используйте антикомпьютерные очки. Такие очки поглощают любые отражения и блики от монитора, улучшают контрастность изображения, тем самым уменьшается нагрузка на глаза. В результате усталость и общая утомляемость организма снижается, работоспособность увеличивается. · Проводите больше времени, гуляя на свежем воздухе. Во время прогулки плавно переводите взгляд от ближних предметов к дальним, это одновременно расслабление и тренировка для глаз. · Используйте специальные увлажняющие капли для глаз. Если вы постоянно сталкиваетесь с ощущением «песка в глазах», сухостью, жжением, это свидетельствует о недостатке увлажнения глаз. Восполняйте недостаток влаги с помощью специальных капель.
|
|||||||||
|
Последнее изменение этой страницы: 2022-01-22; просмотров: 45; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.97.189 (0.077 с.) |