
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Нарушения обмена холестерола
Нарушения обмена холестерола могут быть: а) наследственными из-за нарушений в синтезе ферментов метаболизма холестерола и апобелков ЛП; б) приобретенными в результате первичного заболевания. Уровень холестерола в крови зависит от многих причин: – скорости синтеза, доступности субстратов, активности регуляторного фермента, гормонального статуса; – состояния структуры ЛП, их апобелков (модифицированы или нет), возможности захвата специфическими рецепторами тканей; – скорости катаболизма, в первую очередь, в желчные кислоты и стероидные гормоны. Гиперхолестеринемия, обусловленная накоплением ЛПОНП и ЛПНП (особенно их модифицированных форм), является фактором развития атеросклероза. Для оценки риска развития атеросклероза рассчитывается коэффициент атерогенности (Ка). Ка = ХС (общий) – ХС (ЛПВП)/ХС (ЛПВП); в норме Ка менее или равен 3,0. По мере развития атеросклеротического процесса этот коэффициент увеличивается. Атеросклеротические изменения сосудов пародонта несомненно могут играть существенную роль в развитии дистрофических изменений в пародонтальных тканях и, прежде всего, костях альвеолярных отростков челюстей. Известно, что атрофически-дегенаративные изменения в тканях зависят чаще всего от нарушения их питания вследствие недостаточного кровоснабжения. У больных атеросклерозом нередко наблюдаются геморрагические пузыри на СОПР, которые локализуются на мягком нёбе, боковых поверхностях языка, щеках по линии смыкания. Биохимические основы лечения атеросклероза и предупреждения развития инфаркта миокарда являются комплексными мерами. К лечебным и профилактическим факторам относят: 1) соблюдение специальной диеты; 2) ПНЖК ω3, которые уменьшают риск тромбообразования, нормализуют соотношение ХС и ТАГ в крови, влияют на снижение количества ЛПНП, ускоряют выведение ХС из организма; 3) препараты группы статинов (ловастатин, мевакор, флувастатин и др.), которые, являясь конкурентными ингибирами фермента ГМГКоА-редуктазы в синтезе ХС, подавляют синтез собственного ХС; при этом печень увеличивает захват ХС из крови, для этого почти вдвое увеличивая синтез белков-рецепторов ЛПНП и увеличивая захват ЛПНП из крови; 4) препараты – секвестранты желчных кислот (холестирамин, холестид, Questran), которые адсорбируют желчные кислоты в кишечнике, размыкают энтерогепатическую циркуляцию и выводят желчные кислоты из ЖКТ с фекалиями;
5) препараты группы фибратов (клофибрат, фенофибрат и др.), которые ускоряют катаболизм ЛПОНП, активируя ЛП-липазу внепеченочных тканей и снижают секрецию ЛПОНП печенью; 6) витамины С, Е, А (или β-каротин), которые проявляют антиоксидантные свойства, ингибируют ПОЛ в ЛПНП, сохраняют их нативную структуру и поддерживают метаболизм ЛПНП; 7) применение лецитина (ГФЛ) и других мембранопротекторов, улучшающие структуру мембран клеток и структуру наружного слоя любых ЛП. Методы количественного определения холестерола в сыворотке крови. Клинико-диагностическое значение Холестерин (ХС) является важным липидным компонентом всех тканей и клеток организма. 80% ХС в организме составляет свободный ХС, почти весь он является компонентом биологических мембран. В то же время в сыворотке (плазме) крови ⅔ ХС представлено в форме эфиров холестерина. Больше всего его в надпочечниках, крови, нервной системе, коже, пищеварительном аппарате. Основным местом биосинтеза ХС является печень. В организме человека с массой тела 70 кг содержится в среднем 140 г ХС, то есть около 0,2% от массы тела. Известно, что человек с пищей получает в среднем 0,4–0,5 г ХС в день, синтезирует же ежедневно в организме в количестве 1,5–4,2 г, в среднем 2 г. Таким образом, большая часть ХС организма образуется эндогенно. В настоящее время применяют референсные границы содержания ХС, установленные ВОЗ. Согласно этим данным верхний уровень нормального содержания ХС в возрасте 20–29 лет составляет 5,17 ммоль/л, 30–39 лет – 5,69 ммоль/л, старше 40 лет – 6,21 ммоль/л. На уровень ХС оказывает влияние характер пищи и прием алкоголя, интенсивные физические тренировки, фармакологические препараты, включая гормональные контрацептивы, стероиды, гиполипидемические препараты. Сезонные и дневные вариации не оказывают влияния на уровень ХС в сыворотке крови. Содержание ХС в крови является важным диагностическим тестом. Уменьшение концентрации ХС (гипохолестеринемия) обнаружено при гипертиреозе, анемиях, туберкулезе, лихорадочных состояниях, голодании, паренхиматозной желтухе, поражении центральной нервной системы, онкологических заболеваниях. Количество ХС в крови может увеличиваться при нарушении переноса и поглощения клетками липидов. Длительная гиперхолестеринемия является тестом развития атеросклероза вследствие отложения в стенке артерий преимущественно ЭХС с последующим образованием атеросклеротических бляшек. Резко повышается содержание ХС в органах при жировой инфильтрации. Увеличение концентрации ХС отмечается также при механической желтухе, гломерулонефрите и нефротическом синдроме, сопровождаемых отеками, сифилисе, гипотиреозе, В-авитаминозе и др. Очень высокий уровень ХС в крови наблюдается при сахарном диабете и липоидном гидронефрите – 26,86 ммоль/л и более.
Определение содержания ХС не дает диагностической информации о конкретном заболевании, а характеризует общую патологию обмена липидов. Определение ХС имеет социальное значение, так как повышенный уровень ХС в популяции требует организационных мероприятий по первичной профилактике коронарного атеросклероза. Гиперхолестеринемия является независимым фактором риска ИБС. Связь между уровнем общего ХС плазмы крови и смертностью от ИБС является весьма жесткой и описывается экспоненциальной кривой. Холестерин ЛПВП как «предсказатель» ИБС оказался в 8 раз чувствительнее, чем холестерин ЛПНП. Предложено в качестве «предсказателя» рассчитывать так называемый холестериновый коэффициент атерогенности (К), представляющий собой отношение холестерола ЛПНП и ЛПОНП к холестеролу ЛПВП:
 холестерол ЛПНП + холестерол ЛПОНП холестерол ЛПНП + холестерол ЛПОНП
холестерол ЛПВП В клинике очень удобно рассчитывать этот коэффициент на основании определения общего холестерола и холестерола ЛПВП:
 общий холестерол – холестерол ЛПВП общий холестерол – холестерол ЛПВП
холестерол ЛПВП Чем больше этот коэффициент (у здоровых лиц он не превышает 3), тем выше опасность развития (и наличия) ИБС. Методы определения ХС можно классифицировать следующим образом: а) химические; б) ферментные; в) электрохимические; г) хроматографические. К химическим относятся методы определения продуктов взаимодействия ХС с кислотами Льюиса после его дегидроксилирования. В качестве реагентов наиболее часто применяются либо реактив Либерманна–Бурхардта (смесь концентрированной H2SO4, СН3СООН и уксусного ангидрида), либо реактив Златкиса–Зака (H2SO4 и соли Fe3+). Известно большое число модификаций этих методов, отличающихся способами пробоподготовки, соотношением реактивов и условиями проведения реакций. В зависимости от способа подготовки пробы химические методы можно разделить на 2 группы: 1) прямые методы, не предусматривающие предварительную подготовку пробы; 2) экстракционные методы, включающие экстракцию ХС органическими растворителями. Основным достоинством прямых методов являются простота, доступность и низкая стоимость анализа. Важнейшим недостатком является неспецифичность. Это связано с тем, что в жестких условиях, учитывая значительное эндогенное образование тепла, в реакцию вступают многие компоненты сыворотки крови, образуя окрашенные продукты (чаще всего в результате дегидратации). На определение ХС сильно влияют билирубин, гемоглобин, каротин, некоторые стеролы, лекарственные препараты, присутствующие в крови. Причиной ошибки может являться также денатурация белка сыворотки в присутствии кислоты. Из-за влияния этих факторов результаты определения ХС прямыми методами оказываются завышенными в среднем на 2–12%.
Включение этапа экстракции повышает специфичность метода; результаты определения ХС в среднем на 7% ниже, чем при прямом методе. Спектр используемых экстрагентов довольно широк. В настоящее время наиболее часто применяются гексан, изопропанол, петролейный эфир, смесь метанол–хлороформ. Применяемые растворители достаточно эффективно отделяют ХС от основных интерферирующих веществ: билирубина, гемоглобина и других белков, многих лекарств, однако холестериноподобные стерины экстрагируются вместе с ХС. В химических методах обычно используют фотометрическую регистрацию (λmax = 560 нм), однако для повышения чувствительности применяют и флуориметрический способ. При этом снижается влияние ряда мешающих компонентов. Ферментные методы. В настоящее время 95% лабораторий мира использует ферментный способ определения ХС. Ферментное определение протекает в несколько этапов. 1-й этап – ферментный гидролиз эфиров ХС (чаще всего используют холестеринэстеразу):
2-й этап – окисление ХС растворенным в реакционной смеси кислородом воздуха в присутствии оксидазы ХС:
3-й этап – определение продуктов реакции (Н2О2 или холест-4-ен-3-она) или убыли кислорода в процессе ее протекания. Чаще всего содержание ХС находят, определяя Н2О2, образующийся в ходе реакции (2). Электрохимическое определение холестерола. Электрохимические варианты ферментного метода определения ХС основаны на регистрации уменьшения парциального давления О2 или на увеличении концентрации Н2О2 в ходе реакции (2). Хроматографические методы. Методы высокоэффективной жидкостной хроматографии и газожидкостной хроматографии обладают высокой разрешающей способностью при разделении близких по свойствам стеринов, позволяют проводить определение в малых количествах биологического материала (капиллярная кровь). Лабораторная работа
|
|||||||||||
|
Последнее изменение этой страницы: 2021-07-18; просмотров: 56; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.191.135.224 (0.012 с.) |
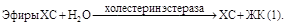
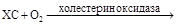 холест-4-ен-3-он + Н2О2 (2).
холест-4-ен-3-он + Н2О2 (2).


