Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Синдромы расстройств поверхностной и глубокой чувствительности
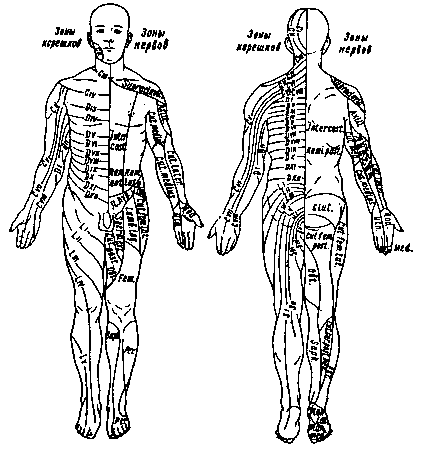
При наличии чувствительных расстройств необходимо выяснить: 1) в каких пределах (на какой территории) расстроена чувствительность; 2) какие виды ее нарушены; 3) существуют ли, помимо нарушений кожной чувствительности, боли или парестезии. I. Поражение (полное) ствола периферического нерва характеризуется нарушением всех видов чувствительности в области кожной иннервации данного нерва, так как волокна всех видов чувствительности в периферическом нерве проходят вместе. Зоны кожной иннервации каждого нерва представлены на рис. 24. Поражение смешанного или чувствительного нерва сопровождается обычно болями или парестезиями. II. Поражение стволов сплетений (шейного, плечевого, поясничного и крестцового) вызывает анестезии или гипестезии всех видов чувствительности конечностей на территории, иннервируемой чувствительными волокнами тех нервов, которые исходят из пораженного ствола (или стволов) сплетения. Здесь также характерно наличие болей. III. Поражение заднего чувствительного корешка спинного мозга дает также утрату или понижение всех видов чувствительности, но зоны чувствительных расстройств носят уже иной, а именно сегментарный характер; круговой на туловище и полосково-продольный на конечностях (см. рис. 24). Поражение корешков также сопровождается болями. При одновременном вовлечении в процесс межпозвонкового ганглия (ганглионит или ганглионеврит) возможно высыпание пузырьков herpes zoster в области соответствующих сегментов. IV. Поражение заднего рога спинного мозга вызывает такие же ссгментарпые расстройства чувствительности, как и поражение заднего корешка, но в отличие от поражения корешка здесь наблюдаются расщепленные, пли диссоциированпые, расстройства. Следует вспомнить, что при входе заднего чувствительного корешка в спинной мозг лишь волокна болевой и температурной чувствительности вступают в задний рог; волокна же тактильного и суставномышечного чувства минуют его, входя непосредственно в состав белых проводников заднего столба (см. рис. 21). Поэтому при поражении заднего рога подвергаются перерыву только пути для проведения из данного сегмента болевого и температурного чувства. В итоге возникает болевая и температурная анестезия при
Рис. 24. Схема распределения кожной чувствительности соответственно нервам и сегментам спинного мозга. сохранности на этой же территории тактильной чувствительности (диссоциация). Считалось, что в отличие от поражения заднего корешка при поражении заднего рога боли не столь характерны; однако и при поражении задних рогов наблюдаются нередко весьма интенсивные болевые ощущения1. 1При поражении периферического нерва, сплетения, корешка и заднего рога спинного мозга, естественно, угасают или понижаются рефлексы с соответствующей рефлекторной дугой. При поражении периферического нерва и стволов
Поражение передней серой спайки спинного мозга, где происходит перекрест волокон болевого и температурного чувства, также вызывает диссоциированные расстройства (выпадение болевой и температурной чувствительности при сохранности тактильной); участки анестезии носят сегментарный характер; они двусторонни и симметричны (типа "бабочки"). В отличие от поражений задних корешков, задних рогов и передней серой спайки, вызывающих сегментарное распределение анестезий, поражение белых проводников центральной нервной системы даст проводниковое расстройство чувствительности. VI. Поражение заднего столба спинного мозга, где проходят пучки Голля и Бурдаха (см. рис. 21), вызывает утрату суставно-мышечного и вибрационного чувства на стороне поражения проводникового типа, т. е. с уровня поражения до конца книзу: могут возникать также и расстройства тактильного чувства. В результате нарушения чувства положения наступает сенситивная атаксия, о которой было сказано выше. Поражения задних столбов спинного мозга нередко вызывают появление гиперпатии при нанесении болевых и температурных раздражении.
Рис. 25. Расстройства чувствительности при броун-секаровском параличе.
Поражение бокового столба спинного мозга вызывает болевую и температурную анестезию проводникового типа за счет поражения проходящего здесь tractus spinothalamicus (см. рис. 21). Выпадение названных видов чувствительности происходит на противоположной стороне, так как волокна вторых невронов болевого и температурного чувства до вступления их в боковой столб подвергаются перекресту в передней серой спайке. Поражение половины спинного мозга дает на стороне очага: нарушение суставно-мышечного чувства при наличии центрального паралича книзу от уровня поражения, на противоположной стороне - проводниковую болевую и температурную анестезию (рис. 25). сплетений, в которых вместе с чувствительными волокнами проходят и двигательные, одновременно с нарушениями чувствительности наблюдаются и симптомы периферического паралича или пареза. Этот симптомокомплекс носит название броун-секаровского паралича или синдрома.1 Поражение всего поперечника спинного мозга, вызывающее перерыв всех чувствительных проводников от расположенных ниже сегментов тела, дает картину анестезии всех видов чувствительности проводникового типа с обеих сторон, книзу от уровня поражения. Одновременно наблюдается двусторонний центральный паралич с расстройствами мочеиспускания. Поражение медиальной петли (lemniscus medialis) в мозговом стволе (см. рис. 22) после полного слияния tractus spinoihalamicus и bulbothalamicus (в мосту, в ножках мозга) вызывает утрату всех видов чувствительности на противоположной стороне тела и сенситивную атаксию в противоположных же конечностях за счет утраты суставнo-мышечного чувства (гемианестезию и гемиатаксию). Волокна для различных видов чувствительности в медиальной петле расположены таким образом, что наиболее медиально находятся проводники суставно-мышечного чувства, кнаружи от них - тактильного, еще латеральное - температурного, наконец, болевого чувства. Поэтому при неполном поражении медиальной петли могут выпадать преимущественно те или иные виды чувствительности на противоположной стороне тела. Тем более возможно это при поражении продолговатого мозга, где tractus spinothalamicus и bulbothalamicus еще не слились и идут раздельно. Закон эксцентрического расположения более длинных путей применим и в отношении медиальной петли: проводники от нижележащих сегментов (нижние конечности) находятся вентролатерально от вышележащих. Поражение зрительного бугра - thalami optici - вызывает, как и поражение медиальной петли, гемианестезию всех видов чувствительности и гемиатаксию на противоположной стороне; кроме того, за счет поражения подкорковых зрительных центров (corpus geniculatum laterale) возникает и гемианопсия противоположных полей зрения, т. е. "синдром трех геми": гемианестезия, гемиатаксия и гемианопсия. Нередко при поражении зрительного бугра возникают своеобразные таламические боли в противоположной половине тела - гемиальгии: ощущается мучительное и крайне неприятное чувство холода или жжения, которое с трудом может быть описано больным и плохо локализуется им; наблюдается расплывчатость, иррадиация болей. Боли эти обычно плохо поддаются терапевтическим воздействиям. При исследовании чувствительности на противоположной очагу половине тела обнаруживается при этом обычно гиперпатия. Иногда эти боли сильнее в покое и уменьшаются при движениях.
Поражение чувствительных путей во внутренней капсуле, где в задней трети заднего бедра (см. рис. 85, VII) проходят волокна третьих невронов чувствительности (tractus thalamocorticalis), вызывает также "синдром трех геми": гемианестезию, гемиатаксию и гемианопсию. Часто процессы во внутренней капсуле более диффузны, и тогда за счет поражения пирамидных путей наблюдается также 1 Так как тактильные проводники от одной половины тела проходят как по своей, так и по противоположной стороне спинного мозга, нарушения тактильною чувства при этом могут быть незначительными или варьировать но стороне своего расположения. на противоположной стороне и центрального типа гемиплегия, т. е. "синдром трех геми" другого характера: гемиплегия, гемианестезия и гемианопсия. Если при поражении заднего бедра внутренней капсулы в процесс вовлекается одновременно и зрительный бугор, то гемианестезия бывает такой же, как и при поражении зрительного бугра, т. е. касается всех видов чувствительности. Если же зрительный бугор не затронут, то на противоположной стороне выпадают такие виды чувствительности, как тактильная, чувство положения, локализации и др., и возникает гиперпатия при нанесении резких болевых и температурных раздражении. Поражение задней центральной извилины (см. рис. 95) коры головного мозга вызывает выпадение на противоположной стороне тех же видов чувствительности, что и при поражении внутренней капсулы; нередко и при этом возникает гиперпатия. Половинный тип анестезии здесь наблюдается не столь закономерно, как при поражении медиальной петли, зрительного бугра и внутренней капсулы, так как часто наблюдается поражение не всей задней центральной извилины, а лишь того или иного ее отдела. В таких случаях возникают не геми-, а моноанестезии: при поражении, например, средних отделов извилины - руки, верхних - ноги и т. д. Для корковых расстройств чувствительности характерна также большая выраженность их в дистальных отделах: на кисти, на стопе, тогда как расстройства чувствительности при поражении капсулы пли медиальной петли распределяются более равномерно на всей противоположной половине тела. Очаги в области coronae radiatae вызывают расстройства чувствительности либо моно- (если они ближе к коре), либо гемианестетического типа (ближе к внутренней капсуле). И в этих случаях наблюдается гиперпатия.
Раздражение задней центральной извилины обусловливает появление, обычно в виде приступов, парестезий в противоположной очагу половине тела, на территории, соответствующей "раздраженной" области. Далее парестезии "расплываются" в соседние области и могут закончиться судорогами и общим эпилептическим припадком. Глава четвертая. Спинной мозг расположен внутри позвоночного канала. Верхняя граница его (с продолговатым мозгом) соответствует уровню перекреста пирамид или месту выхода I пары шейных корешков. Нижний конец спинного мозга находится на границе I и II поясничных позвонков (рис. 26). Спинной мозг представляет собой длинный тяж (длиной 42- 45 см), окруженный тремя оболочками: твердой, паутинной и мягкой; он фиксирован внутри позвоночного канала своими корешками и зубчатой связкой. Между паутинной и мягкой мозговыми оболочками в так называемом подпаутинном, или субарахноидальном, пространство циркулирует цереброспинальная жидкость. ТОПОГРАФИЯ СПИННОГО МОЗГА Спинной мозг состоит из 31-32 сегментов; каждому из них соответствуют две пары корешков - передних и задних. Различают следующие отделы или части спинного мозга (см. рис. 26):
Наконец, самым нижним сегментом является один (иногда два) копчиковый сегмент. Средняя величина диаметра поперечного сечения спинного мозга равняется 1 см; в двух местах этот диаметр увеличивается, что соответствует так называемым утолщениям спинного мозга. В состав шейного утолщения (intumescentia cervicalis) входят V, VI, VII, VIII шейные и I-II грудные сегменты; в состав поясничного (intumescentia lumbalis) - все поясничные и I-II верхние крестцовые сегменты. Три нижних крестцовых (III-V) и копчиковый сегменты составляют так называемый conus medullaris - конически суживающийся нижний конец спинного мозга.
Рис. 26. Позвонки и сегменты спинного мозга с выходящими из них корешками (по В. М. Бехтереву). Из спинного мозга выходит, соответственно числу сегментов, 31 пара передних двигательных корешков и входит в него 31 пара задних чувствительных корешков. Передние и задние корешки внутри позвоночного канала сближаются (см. рис. 31) и собираются в общий пучок после межпозвонкового ганглия (ganglion spinale, seu intervertebrale), расположенного в межпозвонковом отверстии. Общий пучок двигательных и чувствительных волокон из обоих корешков, выходящий из межпозвонкового отверстия, называется корешковым нервом (см. рис. 31). В процессе роста мозг отстает в длине от позвоночника и у взрослого человека оказывается много короче последнего. Нижний отдел спинного мозга оказывается расположенным на границе I-II поясничных позвонков. Соответственно этому корешки, направляющиеся к своим межпозвонковым отверстиям, лишь в верхних отделах (шейных) расположены горизонтально. Уже начиная с грудного отдела, они идут косо книзу, а ниже conus medullaris корешки поясничных и крестцовых сегментов располагаются внутри позвоночного канала почти отвесно, составляя так называемый конский хвост (cauda equina) (см. рис. 26).
При проекции сегментов спинного мозга на позвонки приходится учитывать несоответствие длины спинного мозга и позвоночника. В шейном отделе сегменты расположены на 1 позвонок выше, чем соответствующий им по счету позвонок; верхнегрудные - на 2, нижнегрудные - на 3 (пример: V шейный сегмент расположен на уровне IV шейного позвонка, V грудной - на уровне III грудного позвонка, XI грудной - на уровне VIII грудного позвонка и т. д.). В большом несоответствии находятся поясничные и крестцовые сегменты и позвонки: поясничные сегменты находятся на уровне X, XI и XII грудных позвонков; крестцовые - XII грудного и I поясничного. Cauda equina расположен книзу, начиная со II поясничного позвонка (см. рис. 26). ПОРАЖЕНИЯ СЕРОГО ВЕЩЕСТВА На поперечном срезе спинного мозга (рис. 27) центрально расположенное серое вещество ясно отличается от окружающего его белого. Серое вещество имеет форму бабочки с распростертыми крыльями или буквы Н; в центре его расположен узкий центральный канал, выстланный эпендимой, который и в норме часто оказывается облитерированным. Та перемычка серого вещества, которая расположена кпереди от центрального канала, называется comissura grisea anterior, расположенная кзади от него-comissura grisea posterior (передняя и задняя серые спайки). Остальная часть серого вещества делится на передние и задние рога спинного мозга. В латеральном отделе переднего рога намечается выступ серого вещества, именуемый боковым рогом (отчетливый в нижнешейном и верхнегрудном отделах); от него в направлении к заднему рогу отходит сетка тонких перекладин серого вещества - formatio reticularis, или сетчатое образование. Серое вещество состоит из нервных клеток с их отростками и пейроглии. Основными группами клеток в сером веществе являются:
клетки симпатических (и парасимргатических) спиналъных центров (сосудодвигательные, потоотделительные и др.), разбросанные группами в различных отделах серого вещества, но главным образом сосредоточенные в боковых рогах (рис. 27, с). Аксоны их выходят из спинного мозга преимущественно в составе передних корешков;
Рис. 27. Поперечный срез спинного мозга. ассоциационные клетки, относящиеся к "собственному аппарату" спинного мозга, устанавливающие межсегментные связи и находящиеся преимущественно на периферии серого вещества. К сегментарному аппарату спинного мозга относится не только серое его вещество, но и входящие в область заднего рога чувствительные задние корешки и выходящие из переднего рога двигательные, или передние, корешки. При поражении сегментарного аппарата расстройства функций наблюдаются только в пределах поврежденных сегментов 1. При этом могут наступать двигательные, чувствительные, рефлекторные, сосудистые, секреторные и трофические расстройства.
1Каждая мышца и каждый сегмент (дерматомер) иннервируются двигательными 11 чувствительными волокнами не одного сегмента, а по меньшей мере еще 2-3 соседних сегментов. Поэтому при ограниченном поражении 1-2 сегментов заметных расстройств обычно не наступает. При сегментарных чувствительных расстройствах зона анестезии всегда меньше, чем она должна бы быть соответственно числу пораженных сегментов: граничащие с очагом неповрежденные верхний и нижний сегменты уменьшают зону анестезин своими заходящими в нее волокнами. Опыт советских нейрохирургов (при грыжевидных выпячиваниях межпозвонковых дисков) и наши наблюдения (при ранениях торакальных нервов) показали, что иногда поражение и одиночного корешка может обусловить ослабление соответствующего уровню поражения брюшного рефлекса или возникновенио узкой полоски относительного понижения кожной чувствительности (гипестезию). периферического паралича с атонией и атрофией мышц, утратой рефлексов и реакцией перерождения. Для решения вопроса о локализации и распространении процесса, необходимо знать схему иннервации движений и мышц (см. табл. 2). Коротко соотношение между сегментами и мышцами представлено следующим образом:
ТАБЛИЦА 7
Чувствительные сегментарные расстройства возникают при поражении: а) заднего чувствительного корешка, б) заднего рога и в) передней серой спайки.
1Как было указано в главе о расстройствах чувствительности, волокна различных видов чувствительности при входе заднего корешка в спинной мозг расходятся в двух направлениях: болевой и температурной - вступают в задний рог, тактильного и суставно-мышечного чувства -- непосредственно в задний столб. Естественно, что при изолированном поражении заднего рога последние два вида чувствительности сохраняются. Соотношение между сегментами спинного мозга и зонами кожной чувствительности указано на рис. 24. Коротко оно резюмировано в табл. 8. ТАБЛИЦА 8
Рефлекторные расстройства (ослабление или утрата рефлексов) возникают при поражении заднего корешка, заднего и переднего рогов, переднего корешка. Для определения уровня сегментарного поражения по существующим рефлекторным расстройствам может служить таблица, приведенная в главе о рефлексах. Сосудистые, секреторные и трофические сегментарные расстройства возникают при поражении симпатических и парасимпатических спинномозговых центров, расположенных в сером веществе, преимущественно в его боковых рогах. Могут наблюдаться: отсутствие рефлекторного дермографизма (вызываемого раздражением кожи острием булавки); другие сосудистые расстройства (например, цианоз); аномалии потоотделения (ангидроз или гипергидроз); исчезновение пилоаррекции (рефлекс гусиной кожи при щипковом раздражении или охлаждении); трофические изменения кожи, ногтей и т. д. (гл. XI). Дополнительно рассмотрим некоторые центры серого вещества спинного мозга. В боковом роге VIII шейного и I грудного сегментов находится группа клеток, называемая centrum ciliospinale. Отсюда через передние корешки выходят симпатические волокна, направляющиеся через систему шейных симпатических ганглиев, симпатический нерв и симпатическое сплетение сонной артерии через ganglion ciliare (ресничный узел) в глазу. Эти волокна иннервируют три гладкие мышцы ("непроизвольные"):
Рис. 28. Симптом Хорнера - Клода Бернара (справа).
При поражении centrum ciliospinale или выходящих из него симпатических волокон наблюдается симптомокомплекс Хорнера, или Хорнера - Клода Бернара; сужение зрачка (за счет действия антагониста дилататора - m.sphincieris pupillae, иннервируемого волокнами n.oculomotorii), сужение, уменьшение глазной щели и некоторое западение глазного яблока (enophtalmus) 1(рис. 28). На уровне III, IV в V крестцовых сегментов в сером веществе расположены спинномозговые центры мочеиспускания в дефекации - centrum vesicospinale в anospinale. Рефлекторная автоматическая деятельность их в норме у взрослого человека регулируется до известной степени корой головного мозга через посредство путей, проходящих в боковых столбах спинного мозга, рядом с пирамидными пучками. Корковая иннервация названных центров - двусторонняя; при одностороннем поражении бокового столба связи с корой сохраняются, и расстройств мочеиспускания и дефекации не наблюдается. Необходимо поражение обоих боковых столбов, чтобы развились так называемые центральные расстройства мочеиспускания и дефекации. В этих случаях чаще всего наблюдаются следующие явления. Периодическое недержание мочи, или incontinentio intermittens; произвольная регуляция акта мочеиспускания отсутствует, устанавливается автоматический, рефлекторный тип опорожнения пузыря за счет самостоятельной деятельности спинномозговых центров, как это наблюдается у ребенка до определенного возраста. По мере растяжения пузыря от накапливающейся мочи возникают соответствующие раздражения, которые, достигая известной степени, вызывают рефлекторное расслабление сфинктеров и напряжение детрузора: моча выделяется непроизвольно, до следующего накопления и нового рефлекторного опорожнения. В этих случаях наблюдается, следовательно, периодическое недержание мочи при постоянно имеющейся остаточной моче в пузыре. Легкая степень периодического недержания мочи выражается так называемыми императивными позывами на мочеиспускание. В таких случаях, при наличии позыва, больной не может на длительный срок задержать опорожнение пузыря. При центральных расстройствах мочеиспускания возможна и задержка мочи - retentio urinae. Она характерна особенно для первых дней поперечного поражения спинного мозга, когда процесс развивается остро (трамва, воспаление) и позднее сменяется обычно типичным для такого рода поражений периодическим недержанием мочи. 1При раздражении рассмотренной системы симпатических центров и волокон наблюдаются, в противоположность симптомокомплексу Хорнера, расширение зрачка, расширение глазной щели и пучеглазие (exophtalmus); такой синдром наблюдается, например, при базедовой болезни. Наиболее типичным для поражения спинномозговых центров в области conus medullaris или соответствующих корешков является истинное недержание мочи, или incontinentio vera. При периферическом типе расстройств мочеиспускания наблюдается расслабление и сфинктеров и детрузора. Моча непрерывно выделяется по каплям по мере поступления ее в мочевой пузырь, не накапливаясь в нем. Если шейка пузыря остается достаточно эластичной, она может оказывать сопротивление давлению мочи и задерживать выделение. В этих случаях мочевой пузырь переполнен, растянут и моча выделяется по каплям, механически растягивая шейку (ischuria paradoxa). Возможна при поражении спинномозговых центров и задержка мочи (retentio urinae). Следовательно, и при центральном и при периферическом поражении пузыря и сфинктеров возможны и задержка и недержание мочи. Наиболее характерным для центрального поражения является incontinentio intermittens и для полного поражения спинномозговых центров - incontinentio vera. ПОРАЖЕНИЯ БЕЛОГО ВЕЩЕСТВА Белое вещество спинного мозга состоит большей частью из миелиновых (мякотных), преимущественно продольно расположенных, волокон, разделенных перегородками нейроглии. Волокна складываются в пучки или проводники, короткие и длинные, восходящие и нисходящие, эндогенные и экзогенные (эндогенные берут начало в спинном мозге, экзогенные вступают в спинной мозг из других отделов нервной системы). Белое вещество окружает со всех сторон серое и делится на: передние столбы, расположенные кнутри от передних рогов и корешков; задние столбы, находящиеся кнутри и между задними рогами и корешками, и боковые столбы, расположенные на латеральной стороне спинного мозга, между передними и задними его рогами (см. рис. 27). В передних столбах спинного мозга проходят следующие нисходящие проводники. Прямой неперекрещенный пирамидный пучок (tractus corticospinalis anterior), расположенный по медиальному краю переднего столба. Волокна его заканчиваются у моторных клеток переднего рога (см. рис. 27). Задний продольный пучок (fasciculus longitndiualis posterior seu medialis), заканчивающийся около тех же клеток и расположенный вблизи от названного выше прямого пирамидного пучка (см. рис. 27). Вестибуло-спинальный путь (tractus vestibulospinalis), расположенный на периферии переднего и бокового столбов (см. рис. 27). Текто-спиналъный путь (tractus tectospinalis), идущий вблизи от переднего рога (см. рис. 27). Волокна обоих последних путей также заканчиваются у клеток периферических двигательных невронов переднего рога. В задних столбах проходят восходящие проводники - пучки Голля (см. рис. 27, 10) и Бурдаха (см. рис. 27, 11) - волокна первых невронов суставно-мышечного чувства, вибрационной и тактильной чувствительности от клеток, расположенных в межпозвонковых ганглиях. В пучках Голля, расположенных медиально, идут волокна от нижележащих сегментов (нижних конечностей), в пучках Бурдаха - от более высоких сегментов (верхних конечностей). В боковых столбах спинного мозга проходят нисходящие и восходящие пути. 1. Нисходящими являются: Основной боковой пирамидный пучок - tractus corticospinalis lateralis, расположенный в заднем отделе бокового столба (рис. 27, 7). Волокна его заканчиваются у клеток передних рогов, преимущественно своей стороны (отчасти и противоположной), передавая импульсы "произвольного" движения, а также тормозящие (субординирующие) влияния из высших отделов центральной нервной системы, в частности из коры головного мозга, клеткам периферических двигательных невронов. Монаковский, или рубро-спинальный, пучок - tractus rubrospinalis (рис. 27, 3), проходящий рядом с пирамидным путем, кпереди от него. Начинаясь из красных ядер мозгового ствола, он заканчивается у тех же двигательных клеток передних рогов. Ретикуло-спиналъный пучок - tractus reticulospinalis, идет от ретикулярной формации мозгового ствола к клокам передних рогов. 2. Восходящие пути бокового столба: Спино-таламический, или tractus spinothalamicus - волокна вторых невронов болевого и температурного, отчасти тактильного чувства, перешедшие в противоположный боковой столб после) перекреста в передней серой спайке (см. рис. 27, 4). Проводник прилегает изнутри к говерсову пучку, о котором будет сказано ниже. Пучки Флексига и Говерса, или tractus spinocerebellaris dorsalis et ventralis (posterior et anterior - PNA) - волокна вторых невронов проприоцепторов мозжечка, расположенных в основании заднего рога. Названные проводники располагаются на периферии бокового столба; пучок Флексига в дорсальном (см. рис. 27, 5), пучок Говерса (см. рис. 27, 6) в вентральном его отделе. Здесь описаны только наиболее важные в функциональном отношении длинные проводники спинного мозга. Перечисляем основные из них. Восходящие пути: пучки Голля и Бурдаха (в задних столбах); tractus spinothalamicus (в боковых столбах); tractus spinocerebellaris (в боковых столбах). Нисходящие пути: tractus corticospinalis lateralis (в боковых столбах); tractus rubrospinalis (в боковых столбах); tractus corticospinalis anterior (в передних столбах); tractus vestibulospinalis (в передне-боковых); tractus reticulospinalis (в передне-боковых); tractus tectospinalis (в передних) и fasciculus longitudinalis posterior (в передних столбах). Волокна всех нисходящих проводников заканчиваются у клеток передних рогов спинного мозга. Таким образом, периферический двигательный неврон получает импульсы от всех отделов нервной системы, имеющих отношение к мышечному тонусу и движению. Так, сюда подходят импульсы от центростремительной части рефлекторной дуги, импульсы "произвольного" движения из коры головного мозга по пирамидному пути, от экстрапирамидной двигательной системы по ретикуло-спинальному, рубро-спинальному и др., от мозжечка по вестибуло-спинальному и тому же рубро-спинальному пучку и т. д. (см. рис. 27). К периферическому двигательному неврону подходят, следовательно, как возбуждающие, так и тормозящие импульсы. Здесь, в клетке переднего рога, сосредоточиваются конечные результаты сложной деятельности нервной системы, определяющие и состояние мышечного тонуса и двигательный эффект. Как видно на рис. 27, все перечисленные длинные проводники, связывающие спинной мозг с вышележащими отделами нервной системы, расположены преимущественно на периферии белого вещества. Участки, прилежащие к серому веществу, заняты многочисленными волокнами восходящего или нисходящего направления, то короткими, то более длинными. Это - интерсегментные или ассоциационные пути, устанавливающие связи между отдельными сегментами спинного мозга. Периферические отделы серого вещества с их ассоциационными клетками и прилежащие отделы белого вещества, где расположены их волокна, составляют так называемый собственный аппарат спинного мозга, обеспечивающий сложную и разнообразную рефлекторную деятельность спинного мозга. Возникающие при поражении проводникового аппарата спинного мозга расстройства носят, в отличие от сегментарных расстройств, более диффузный характер. При поражении двигательных (пирамидных) путей в состоянии центрального паралича оказываются отделы мускулатуры, иннервируемые от всех нижележащих сегментов. При перерыве чувствительных путей анестезированными оказываются участки, соответствующие также всем расположенным ниже сегментам (так называемые проводниковые расстройства). Поражение заднего столба вызывает утрату суставно-мышечного чувства (и сенситивную атаксию), вибрационной и тактильной чувствительности книзу от уровня поражения на стороне очага. Поражение бокового столба спинного мозга дает книзу от уровня поражения центральный паралич на своей стороне и утрату болевой и температурной чувствительности на противоположной. Половинное поражение поперечника спинного мозга создает картину броун-секаровского паралича, или синдрома. Проводниковые расстройства выражаются в центральном параличе и утрате суставно-мышечного и вибрационного чувства на стороне поражения; на противоположной очагу стороне наблюдается болевая и температурная анестезия 1. Соответственно пораженным сегментам (серого вещества) на стороне очага могут наблюдаться также сегментарные двигательные (периферические параличи) и чувствительные расстройства 2. Полное поражение поперечника спинного мозга вызывает параплегию нижних конечностей или (при высоких поражениях) тетраплегию, т. е. паралич четырех конечностей с утратой всех видов чувствительности книзу от уровня поражения; одновременно возникают нарушения функции тазовых органов (мочеиспускания дефекации). Соответственно пораженным сегментам возникают сегментарные выпадения, книзу от очага - проводниковые. Сегментарные расстройства отчетливо выступают лишь при поражении не менее 2-3 соседних сегментов.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-05-27; просмотров: 124; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.23.111.245 (0.12 с.) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||