Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Выберите один или несколько правильных ответов. ⇐ ПредыдущаяСтр 7 из 7
1. Назовите механизмы бронхиальной обструкции при бронхиальной аст ме: а) бронхоспазм; б) гиперсекреция вязкой мокроты; в) отек слизистой бронхов; г) недостаток ά1-антитрипсина; д) атрофия слизистой оболочки бронхов. 2. Основными патоморфологическими изменениями в бронхолегочном ап- парате больных БА являются: а) гипертрофия гладких мышц бронхов и бронхиол, утолщение базаль- ной мембраны; б) гиперплазия подслизистых желез и бокаловидных клеток с обтура цией просвета воздухопроводящих путей; в) отечность слизистой оболочки и вазодилатация сосудов подслизсто- го слоя; г) инфильтрация тканей тучными клетками и эозинофилами; д) инфильтрация тканей клетками Пирогова-Лангханса. 3. Осложнениями бронхиальной астмы являются: а) пневмоторакс; б) сухой плеврит; в) астматический статус; г) гидроторакс; д) кровохарканье. 4. Биологические дефекты, лежащие в основе бронхиальной астмы: а) дефект иммунной системы; б) дефект нервной системы; в) дефект эндокринной системы; г) нарушение метаболизма на клеточном и субклеточном уровне. 5. Патогенетический механизм обязательный для эндогенной и для экзо- генной бронхиальной астмы: а) аллергическая реакция немедленного типа; б) аллергическая реакция замедленного типа; в) аутоиммунный механизм; г) гиперреактивность бронхов; д) гипериммуноглобулинемия Е. 6. Признаками экзогенной формы бронхиальной астмы являются: а) отягощенная наследственность по аллергическим заболеваниям; б) сезонность обострений; в) одышка вне приступа; г) эффективность элиминации аллергена; д) малая обратимость бронхиальной обструкции после симпатомиме- тиков. 7. Для выявления гиперреактивности бронхов используют: а) ингаляционные пробы с метахолином, холодным воздухом; б) ингаляционные пробы с ß2-симпатомиметиками; в) ингаляционные пробы с холинолитиком; г) перфузионная сцинтиграфия легких; д) компьютерная томография легких. 8. Проба с бронхолитиком считается положительной, если прирост OФВ1 составляет: а) 5-10%; б) 15-20%; в) 25-30%;
г) более 30%; д) в каждом из перечисленных случаев. 9. Для выявления бронхиальной обструкции используют следующие мето- ды: а) бодиплетизмография; б) спирометрия; в) пикфлоуметрия; г) пульсоксиметрия; д) сцинтиграфия легких. 10. Причинами астматического статуса являются: а) бесконтрольный прием симпатомиметиков; б) бесконтрольный прием кортикостероидов; в) резкое прерывание длительно проводимой кортикостероидной те- рапии; г) злоупотребление снотворными и седативными препаратами; д) прием ß-адреноблокаторов. 11. Для астматического статуса II стадии характерно: а) бледно-серые влажные кожные покровы; б) учащенное поверхностное дыхание; в) участки «немого легкого»; г) разлитой красный цианоз; д) несоответствие между интенсивностью дыхательных шумов, вы- слушиваемых дистанционно, и данными непосредственной аускуль- тации легких. 12. Назовите признаки, характерные для персистирующей бронхиальной астмы средней степени тяжести: а) ежедневные симптомы; б) ночные симптомы чаще 1 раза в неделю; в) ОФВ1 60—80% от должного; г) ОФВ1 > 80% от должных значений; д) вариабельность ПСВ или ОФВ1 > 30%. 13. Базисной терапией бронхиальной астмы является: а) бронходилатирующая; б) противовоспалительная; в) антибактериальная; г) десенсибилизирующая; д) противогрибковая. 14. Для купирования затянувшегося приступа удушья при бронхиальной астме необходимо: а) увеличить дозу ß2-симпатомиметика; б) увеличить дозу ингаляционных кортикостероидов; в) назначить введение глюкокортикостероидов внутривенно; г) назначить муколитическую терапию; д) назначить парентеральное введение бронхорасширяющих препа- ратов. 15. Интал (кромогликат натрия): а) эффективен при астматическом статусе; б) эффективен при экзогенной бронхиальной астме; в) частично подавляет IgE-опосредованное высвобождение медиаторов из тучных клеток; г) является глюкокортикостероидом; д) кпрепарату быстро развивается привыкание.
16. К препаратам, ингибирующим фосфодиэстеразу гладкомышечных кле- ток бронхов, относят: а) сальбутамол; б) атровент; в) теофиллин; г) мукалтин; 17. Назовите механизмы действия кортикостероидов при бронхиальной ас- тме: а) уменьшение продукции антител; б) уменьшение отека и застоя; в) повышение активности ß-адренергических рецепторов; г) выраженное бронхолитическое действие; д) увеличение уровня простагландина Е. 18. Комплекс лечебных мероприятий при астматическом статусе включает: а) ингаляции кислорода; б) антигистаминные средства; в) кортикостероиды; г) гидратация; д) симпатомиметики. 19. Наиболее часто встречающиеся побочные эффекты ингаляционных кортикостероидов: а) кандидоз полости рта; б) остеопороз; в) гипергликемия; г) недостаточность коры надпочечников; д) дисфония. 20. Осложнениями гормональной терапии при стероидозависимой бронхи- альной астме являются: а) гипокалиемия; б) гиперпигментация кожных покровов; в) васкулит; г) гипонатриемия; д) изъязвление слизистой желудка.
ЭТАЛОНЫ ОТВЕТОВ К ТЕСТАМ 1. – а, б, в 2. – а, б, в, г 3. – а, в 4. – а, б, в, г 5. – г 6. – а, б, г 7. – а 8. – б 9. – а, б, в 10. – а, б, в, д 11. – а, б, в 12. – а, б, в, д 13. – б 14. – в, д 15. – б, в 16. – в 17. – а, б, в, д 18. – а, в, д 19. – а, д 20. – а, б, в, д
КЛИНИЧЕСКИЕ ЗАДАЧИ Задача 1 Больная В., 19 лет, студентка, доставлена в приемное отделение бригадой «Скорой помощи». У больной впервые в жизни возник приступ удушья. Врачом «Скорой помощи» дома сделано в/в вливание 2,4% раствора эуфиллина в дозе 10 мл, однако у больной сохранялось затрудненное дыхание, особенно на выдохе, и сухой приступообразный кашель. Со слов больной, до настоящего времени считала себя практически здоровым человеком. В связи с тем, что в детстве у больной отмечались аллергические реакции в виде кожной сыпи при контакте с животными (кошка, собака, лошадь) и реакция в виде вазомоторного ринита на пыль, наблюдалась у аллерголога. С возрастом интенсивность аллергических проявлений при контакте с аллергенами уменьшилась, и больная перестала наблюдаться у врачей, не лечилась. 3 месяца назад устроилась на новую работу администратором в косметический салон. Через месяц появился сухой кашель, который стал постоянным и постепенно усиливался. Накануне возникновения приступа удушья больная была в гостях, где держат собаку. Вечером, после возвращения домой усилился кашель, появилось затрудненное дыхание, одышка. В течение ночи указанные симптомы усилились, появилось удушье. Была вызвана «Скорая помощь». Наследственность – отец больной страдает бронхиальной астмой, мать здорова.
При осмотре: состояние средней тяжести. Температура тела нормальная. Кожные покровы чистые, влажные, незначительный акроцианоз. Дыхание с удлиненным выдохом, свистящие хрипы слышны на расстоянии. Грудная клетка нормостеническая, в акте дыхания принимают участие вспомогательные мышцы. ЧД 26 в 1 мин. При сравнительной перкуссии – легочный звук с коробочным оттенком. При аускультации легких – выдох почти в 2 раза продолжительнее вдоха, дыхание проводится во все отделы, выслушивается большое количество сухих, рассеянных, высокотональных хрипов. Границы сердца в норме. Тоны сердца ясные, ритмичные. Пульс 90 уд/мин. удовлетворительного наполнения и напряжения. АД 120/80 мм рт. ст. Живот мягкий, безболезненный. Печень и селезенка не увеличены. Общий анализ крови: гемоглобин 130 г/л, лейкоциты – 7,8х109/л, эозинофилы – 10%, палочкоядерные нейтрофилы – 3%, сегментоядерные нейтрофилы – 65%, лимфоциты – 20%, моноциты – 2%, СОЭ – 5 мм/ч. Рентгенография органов грудной клетки: Легочные поля прозрачны, повышенной воздушности, корни структурны. Очаговых и инфильтративных теней в легких нет. Диафрагма подвижна. Синусы свободны. Вопросы: 1. Сформулируйте предварительный диагноз. 2. Каковы механизмы приступа удушья при бронхиальной астме? 3. Составьте план обследования больной. 4. Перечислите признаки, характерные для данной формы БА. 5. Какие препараты уменьшают способность к дегрануляции тучных кле- ток?
Задача 2 Больной М., 45 лет, доставлен в стационар бригадой «Скорой помощи» с жалобами на некупирующийся приступ удушья, который развился 7 ч назад, одышку в покое, сухой кашель, мокрота не отходит, сердцебиение. Считает себя больным в течение 3 лет, когда после перенесенной пневмонии стали беспокоить приступы удушья преимущественно в холодное время года. Больной постоянно пользуется беротеком до 7 раз в день. Настоящее ухудшение состояния возникло в течение последних суток, когда на фоне простуды появился кашель, одышка при обычной физической нагрузке, преимущественно на выдохе, развился приступ удушья, для купирования которого больной пользовался беротеком каждые 15 мин, однако состояние не улучшилось. Была вызвана «Скорая помощь» и больной госпитализирован. Профессиональный анамнез не отягощен. Вредные привычки отрицает. Наследственность – у матери бронхиальная астма, у отца ИБС, дочь здорова. Аллергологический анамнез – ранее каких-либо аллергических реакций на прием лекарственных препаратов, продуктов не отмечал.
При осмотре состояние тяжелое. Больной беспокоен. Положение вынужденное: сидит, нагнувшись вперед, упираясь руками в колени, в акте дыхания принимают участие вспомогательные мышцы. Кожные покровы бледные, влажные, цианоз губ, акроцианоз. Дыхание частое, поверхностное, слышное на расстоянии; ЧД 34 в 1 мин. Грудная клетка эмфизематозная, межреберные промежутки расширены. При сравнительной перкуссии над всеми полями легких звук коробочный. При аускультации легких дыхание жесткое, в нижних отделах легких ослабленное, выслушиваются множественные свистящие хрипы во всех отделах. Границы относительной сердечной тупости не определяются из-за эмфиземы. Тоны сердца приглушены, ритмичные, акцент II тона над легочной артерией. Пульс ритмичный, 110 уд/мин, удовлетворительного наполнения и напряжения. АД 190/100 мм рт. ст. Живот мягкий, безболезненный. Нижний край печени пальпируется на 2,5 см ниже края реберной дуги, гладкий, мягкий, безболезненный. Размеры печени по Курлову — 10x9x8 см. Селезенка не увеличена. Анализ крови: НЬ 160 г/л, лейкоциты 8,0х109/л, эозинофилы 6%, палочкоядерные нейтрофилы 4%, сегментоядерные нейтрофилы 62%, лимфоциты 22%, моноциты 6%, СОЭ 14 мм/ч. Анализ мокроты: вязкая, слизистая, плоский эпителий в небольшом количестве, лейкоциты до 5-7 в поле зрения, эозинофилы 8-12 в поле зрения. Рентгенография органов грудной полости: легочные поля повышенной прозрачности, очаговых и инфильтративных теней не определяется. Спирография не сделана в связи с тяжелым состоянием больного. Газовый состав крови р02 65 мм рт. ст.; рС02 35 мм рт.ст. Вопросы: 1. Сформулируйте и обоснуйте клинический диагноз. 2. Дайте определение осложнения заболевания, развившегося у больного. 3. Перечислите критерии этого осложнения. 4. Перечислите, что должен в себя включать комплекс лечебных мероприятий у данного больного. 5. Приведите определение понятия «гипоксия» и перечислите компенсаторные механизмы гипоксии.
Задача 3 Больная Д., 38 лет, поступила в клинику с жалобами на приступы удушья до 8-10 раз сутки, которые купируются повторными ингаляциями беротека. Предъявляет жалобы на одышку при незначительной физической нагрузке, затрудненное носовое дыхание, слабость. Известно, что у больной с детства рецидивирующий риносинусит. С 5 летнего возраста после перенесенной респираторной инфекции страдает хроническим бронхитом. В 7 лет на прием анальгина, аспирина, цитрамона была крапивница, усиление насморка, затруднение дыхания. С тех пор отмечает появление первых приступов удушья. В 25лет после полипэктомии впервые развился астматический статус, который был купирован преднизолоном. Последующие попытки уменьшить дозу преднизолона и перевести больную на ингаляционные формы глюкокортикостероидов были не эффективны. С этого времени принимает поддерживающую дозу 10 мг преднизолона в сутки. Настоящее ухудшение состояния связывает с использованием мази «Финалгон», которую больная применила для лечения ушиба и уменьшения боли в правом локтевом суставе.
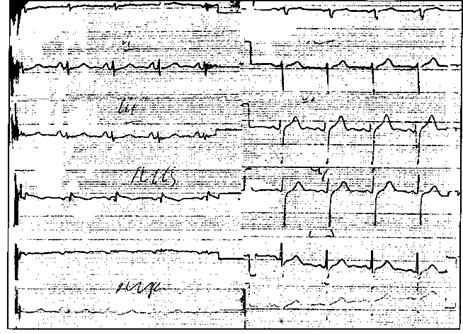
При осмотре состояние больной средней тяжести. Гиперстенической конституции, лицо лунообразное. На лице явления гирсутизма. На коже передней брюшной стенки розовые стрии. Кожные покровы бледные, диффузный цианоз. Грудная клетка цилиндрическая с увеличением передне-заднего размера, эластичность грудной клетки снижена. Голосовое дрожание ослаблено; ЧД 26 в 1 мин. При сравнительной перкуссии звук коробочный. При аускультации легких дыхание везикулярное ослабленное, выслушиваются сухие жужжащие и свистящие хрипы. Тоны сердца приглушены, ритмичные, акцент II тона над легочной артерией. Пульс ритмичный, тахикардия, 100 уд/мин, удовлетворительного наполнения и напряжения; АД 140/90 мм рт. ст. Живот мягкий, безболезненный. Печень и селезенка не увеличены. Анализ крови:НЬ 136 г/л, лейкоциты 8,5х10109/л, эозинофилы 12%, палочкоядерные нейтрофилы 3%, сегментоядерные нейтрофилы 65%, лимфоциты 18%, моноциты 2%, СОЭ 8 мм/ч. Рентгенография органов грудной полости:повышение прозрачности легочной ткани, корни легких тяжистые, малоструктурные, расширены, умеренный пневмофиброз. Спирография: ЖЕЛ 89%, ФЖЕЛ 68%, ОФВ1 47%. После ингаляции 2 доз беротека ОФВ1 увеличился до 70%. ЭКГ
Вопросы: 1. Сформулируйте клинический диагноз. 2. Перечислите механизмы действия глюкокортикоидов при бронхиальной астме. 3. Какие биологические дефекты лежат в основе бронхиальной астмы? 4. Назовите важнейший ЭКГ-признак, указывающий на повышение давления в системе легочной артерии. 5. Что необходимо сделать для купирования затянувшегося приступа удушья при бронхиальной астме?
Задача 4 Больная Л., 67 лет поступила в клинику с жалобами на ежедневные приступы удушья до 8-10 раз в сутки (ночные – до 4 раз), одышку в покое и при незначительной физической нагрузке (ходьба до 100 м по ровной местности), чувство заложенности, хрипов и свистов в грудной клетке, приступообразный кашель с трудноотделяемой мокротой. Считает себя больной более 10 лет. Длительное время беспокоил сухой, затем малопродуктивный кашель с отхождением вязкой слизистой мокроты, ставился диагноз «хронический бронхит». Обострения бронхита были ежегодные, связывает с переохлаждением. Базисной терапии не получала. В течение 5 лет беспокоят приступы удушья. Первый приступ удушья развился на запах краски, в последующем на запах белизны. Приступы удушья провоцируются физической нагрузкой, холодным воздухом, резкими запахами, купирует беродуалом через небулайзер, беротеком. В течение 5 лет получает преднизолон 10 мг в сутки ежедневно. Обострения астмы частые. Ухудшение состояния в течение двух недель – участились приступы удушья (пользуется беротеком через каждые 2 часа), усилился кашель (в большей степени сухой, в конце приступа – с вязкой мокротой, периодически в виде слепков мелких бронхов), одышка. Амбулаторное лечение без существенного эффекта. Обратилась к пульмонологу, в связи с отсутствием эффекта от лечения госпитализирована в отделение пульмонологии. В анамнезе - гипертоническая болезнь (максимальное АД 220/120, привычное 160/80 мм рт. ст., принимает клофелин). Наследственность по бронхо-легочной патологии не отягощена. Жилищные условия длительное время были неблагоприятные (проживала в сыром помещении). Пищевой аллергии нет. Имеется лекарственная аллергия на нифедипин в виде отека Квинке и крапивницы. Состояние средней тяжести из-за ДН. Нормостенического телосложения, избыточного питания (ИМТ 32,5 кг/м2). Температура – 36,9º. Кожный покров чистый, бледно-розовый, умеренной влажности, акроцианоз губ, слизистых оболочек. Грудная клетка нормостеническая, обе ее половины симметрично участвуют в акте дыхания. ЧД 26 в 1 минуту.Перкуторно – легочный звук с коробочным оттенком. Аускультативно – дыхание везикулярное, ослабленное, рассеянные сухие свистящие и жужжащие хрипы по всем легочным полям. Границы относительной тупости сердца расширены влево – в V межреберье по левой срединно-ключичной линии. Тоны сердца приглушены, ритмичные, акцент II тона на аорте. АД 160/80 мм рт.ст., пульс 86 в 1 мин., ритмичный, удовлетворительного наполнения. Живот мягкий, безболезненный. Печень и селезенка не пальпируются. На РГ ОГК – легочные поля повышенной прозрачности. Аорта уплотнена. На ЭКГ – синусовый ритм, нормальная ЭОС, ЧСС 85, гипертрофия левого желудочка с систолической перегрузкой. Спирография – ЖЕЛ 61%, ОФВ1 52%, в постбронходилатационном тесте 70% от должных показателей. В ОАК: эритроциты – 4,83х1012/л, гемоглобин 128 г/л, лейкоциты – 6,52х109/л, нейтрофилы – 57,6%, лимфоциты - 35,5%, моноциты – 3,7%, эозинофилы – 1,0%, базофилы 0,4%, СОЭ – 10 мм/ч. Общ. ан. мокроты – слизистая, вязкая, эпителий плоский большое количество, лейкоциты 2-5 в поле зрения (эозинофилы 50%). Вопросы: 1. Сформулируйте клинический диагноз. 2. Определите вариант заболевания, степень тяжести. 3. Какие факторы у данной больной привели к развитию заболевания. 4. Какие обследования необходимо провести. 5. Назначьте конкретное лечение данной больной. ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОЙ ПОДГОТОВКИ 1. Определение бронхиальной астмы. 2. Современная классификация БА: патогенетические варианты (экзогенная, эндогенная, аспириновая, астма физического напряжения и др.), по степени тяжести. 3. Этиология, факторы риска, патогенез (клетки и медиаторы воспаления, гиперреактивность бронхов, типы бронхиальной обструкции). 4. Клинические симптомы БА. Особенности клиники и течения эндогенной и экзогенной БА. 5. Осложнения БА. Астматический статус (обострение угрожающее жизни) – причины развития, стадии, критерии. 6. Диагностические критерии БА: клинические, лабораторно-инстументальные. Методы обследования, позволяющие объективно оценить состояние бронхиальной проходимости в динамике. 7. Оценка степени тяжести БА. Параметры пиковой скорости выдоха при различной степени тяжести БА. 8. Цели и задачи лечения БА. 9. Вопросы фармакотерапии БА: базисные средства лечения; механизмы действия и принципиальные отличия ингаляционных и системных ГКС, негормональных противовоспалительных средств (кромоны), бронхолитиков; механизмы действия; дозы; схемы лечения. 10. Схемы лечения в зависимости от степени тяжести (ступенчатая терапия БА, терапия с учетом контроля над симптомами астмы). 11. Лечение обострения БА. 12. Современные подходы к оказанию помощи при астматическом статусе. 13. Вопросы обучения больного БА, санаторно-курортное лечение. 14. Профилактика и диспансерное наблюдение.
СПИСОК ЛИТЕРАТУРЫ 1. Барнс Нейл. Астма, карманное руководство. Пер. с англ./Под ред. А.С. Белевского, Г.Я. Щварца, Е.В. Шиловской. – М.: Riolis-print, 2009. 2. Барнс, П. Д. Научное обоснование использования единого ингалятора для контроля бронхиальной астмы / П.Д. Барнс. – М.: Атмосфера. Пульмонология и аллергология. – 2007. – 2 (25). – С. 1-8. 3. Баур, К. Бронхиальная астма и хроническая обструктивная болезнь легких / К. Баур, А. Прейссер; пер. с нем. под ред. И.В. Лещенко. – М.: ГЭОТАР-Медиа, 2010. 4. Болезни органов дыхания. Руководство для врачей; в 4 т. / под ред. Н. Р. Палеева. – М.: Медицина, 1990. – 3 т. 5. Глобальная стратегия лечения и профилактики бронхиальной астмы (GINA, пересмотр 2008 г) / под ред. А.Г. Чучалина. – М.: Атмосфера, 2008. 6. Клинические рекомендации. Пульмонология / под ред. А. Г. Чу-чалина. – М.: ГЭОТАР-Медиа, 2005. 7. Клинические рекомендации. Бронхиальная астма у взрослых. Атопический дерматит / под. ред. А.Г. Чучалина. – М.: Атмосфера, 2002. 8. Малишевский, М. В. Руководство по факультетской терапии / 9. Окороков, А. Н. Лечение болезней внутренних органов: руководство: в 3 т. / А. Н. Окороков. – Минск: Вышэйш. шк., 1997. – 1 т. 10. Ройтберг, Г. Е. Внутренние болезни. Система органов дыхания / Г. Е. Ройтберг, А. В. Струтынский. – М.: БИНОМ, 2005. 11. Руководство. Клинические рекомендации по диагностике, лечению и профилактике бронхиальной астмы, одышки / под ред. А. Г. Чучалина. – М., 2005. 12. Федосеев, Г.Б. Бронхиальная астма. Аллергология /под ред. Г.Б. Федосеева. – СПб: Нордмед-Издат, 2001. – 2 т.
ПРИЛОЖЕНИЕ 1 Должные величины легочных объемов и показателей форсированного выдоха и градации их изменений (по Р.Ф. Клементу)
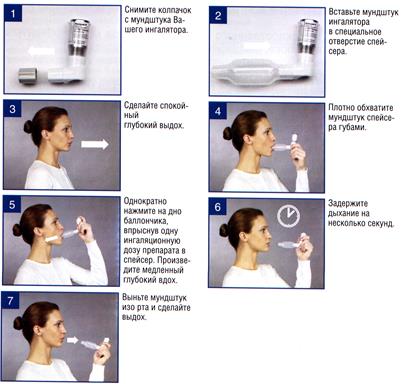
ПРИЛОЖЕНИЕ 2 Правила пользования спейсером
ПРИЛОЖЕНИЕ 3 Препараты, применяемые для лечения БА Таблица П.3.1 Свойства и дозы основных ингаляционных b 2 -агонистов
1 Выпускается в форме ДАИ и порошкового ингалятора (ПИ). 2 Выпускается только в виде ПИ. 3 Доставленная доза. 4 Отмеренная доза. Таблица П.3.2 Свойства и дозы основных ингаляционных
1 Доставленная доза. Таблица П.3.3 Метилксантины
1 Подбор дозы препаратов проводится на основании выраженности побочных эффектов и концентрации теофиллина в плазме. 2 SR – лекарственная форма с медленным высвобождением (теопек, теотард, теодур, ретафил).
Таблица П.3.4 Ингаляционные ГКС
Таблица П.3.5 Комбинированные препараты
Таблица П.3.6
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-05-27; просмотров: 280; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.12.36.30 (0.11 с.) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||