Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Частые ошибки при промывании желудка :
- Введение больших объемов жидкости однократно, способствует открытию выходного сфинктера желудка и попаданию ядов и токсинов в кишечник. - Нет контроля количества введенной и выведенной жидкости. Чрезмерное всасывание воды в организм, может привести тяжелым нарушениям. Разница введенной и выведенной воды не должна превышать 1 % от массы тела пациента. - Использование концентрированных растворов марганцовки (перманганата калия), что вызывает химические ожоги желудка и пищевода. Виды исследования секреторной функции желудка: Все существующие виды исследования секреторной функции желудка делятся на: зондовые и беззондовые. 1. Зондовый метод является основным методом клинико-лабораторного изучения желудочной секреции. Наиболее информативен фракционный метод получения желудочного сока с применением энтеральных и парентеральных раздражителей. А)Фракционное желудочное зондирование по методу Лепорского Цель манипуляции:Получение желудочного сока для исследования. Б)Фракционное желудочное зондирование с парентеральным раздражителем 2. Беззондовые методы -Исследования желудочного сока. Применяются тогда, когда имеются противопоказания для проведения исследования зондовым методом, или когда пациент отказывается от него. «Ацидо - тест» основан на обнаружении в моче красителя, образующегося в желудке при взаимодействии принятой внутрь ионообменной смолы (желтое драже) со свободной соляной кислотой. Окраска мочи разной интенсивности в зависимости от количества свободной соляной кислоты. Результат условно достоверен.
Для возбуждения желудочной секреции применяют: 1.парентеральные раздражители - пробные завтраки, 0,1% раствор гистамина 0,08 мг на 10кг на массу тела (0,008 мг/кг) или 0,025% раствор пентагастрина 2. Энтеральные раздражители - капустный отвар. Парентеральные раздражители физиологичны, но действуют сильнее энтералтных, точно дозируются и при их применении получаем чистый желудочный сок. При введении гистамина у пациентов появляется чувство жара, головокружение, тошнота, затруднение дыхания, покраснение кожи,тахикардияможет быть гипотония. Поэтому вместо гистамина для проведения максимальной стимуляции желудочных желез используется пентагастрин, который не вызывает побочных явлений. Вид раздражителя определяет врач лаборант. Все извлеченные порции желудочного сока отправляют в лабораторию, где определяют его количество, цвет, консистенцию, запах, наличие примесей. С помощью титрования желудочного сока 0,1 раствором едкого натра определяют свободную и общую кислотность, а затем, по специальной форме рассчитывают базальную и стимулированную продукцию -дебит, HCI.
Методы исследования кислотообразующей и кислотонейтрализующей функций желудка: 1.внутриполостная pH метрия- определение pH содержимого раздличных отделов желудка и 12перстной кишки с помощью измерения электродвижущей силы, образуемой ионами водорода. Для этого исследования применяют pHметрический зонд. Нормальные показатели внутрижелудочного pH колеблются в пределах 1,3-1,7. 2.Также применяется внутриполостной 24часовое непрерывное мониторирование pH - в течении суток измеряют pH с учетом межпищеварительной и ночной секреции кислоты при ЯБЖ. 3. Определяют с помощью радиокапсул, снабженных миниатюрными радиодатчиками. После проглатывания датчик передает сигнал о pH,t и гидростатическом давлении в просвете желудка и 12перстной кишки, которая регистрируется устройством.утром натощак пациент проглатывает радиокапсулу, укрепленную на тонкой шелковой нити или на зонде (чтобы удержать капсулу в верхнем отделе ЖКТ). Заьем на пациента надевают специальный пояс, в котый вмонтирована гибкая антенна для приема сигналов радиокапсулы и включают лентопротяжный механизм. 4. Радиотелемический метод 5. Применение ионообменных смол в методике ацидотест. Метод основан на обнаружении в моче красителя, образующегося в желудке при взаимодействии принятой смолы (желтые дрвже) со свободной HCI. В качестве энтерального раздражителя применяют кофеин - белые таблетки. Интенсивность окраски мочи определяют по цветовой шкале в лаборатории.
Дуоденальное зондирование При его проведении получают 3 порции: А - сок 12перстной кишки. Получают в положении лежа на спине. Б - пузырная желчь. Получают в переведя в положении на правом боку после введения сульфата магния.(грелка под правым подреберьем и сульфат магния вызывают расслабление мышц).
С- желчь из печеночных протоков – получают лежа на спине. В некоторых случаях получают порцию ВС, так называемый пузырный рефлекс имеющий место у детей при гипокинезии ЖП, а у взрослых при ЖКБ. Порция ВС это порция С на фоне порции В. Учитывая важное диагностическое значение этой порции ее собирают в отдельную пробирку с соответствующей записью и м/с должна наблюдать за цветом желчи при получении порции В и С.
Сестринские вмешательства при рвоте. Приготовить: не промокаемую салфетку / полотенце, перчатки, емкость для сбора рвотных масс, стакан с водой, контейнер с дезинфектантом. Положение пациента: сидя. Последовательность действий: 1. Вымыть и осушить руки, надеть перчатки. 2. Положить на грудь пациента салфетку/полотенце. 3. Поставить таз на пол у ног пациента. 4. Придерживать лоб и плечи пациента. 5. Подать воду для полоскания рта после каждого акта рвоты. 6. Осушить лицо. 7. Оставить рвотные массы до прихода врача, при необходимости отправить в лабораторию. 8.Снять перчатки, сбросить в дезинфектант, вымыть и осушить руки. 9. Обеспечить пациенту комфортное положение. 10. Рвотные массы показать врачу, отправить порцию в бактериологическую лабораторию и затем дезинфицировать путем засыпания методом встряхивания хлорной извести из расчета 1:5.
Рекомендации для медсестры при уходе за тяжелобольным пациентом в постели в сознании или без сознания: 1. повернуть голову набок для профилактики аспирации рвотными массами дыхательных путей. 2. убрать подушку, снять зубные протезы. 3. положить пеленку на грудь. 4. подставить ко рту почкообразный лоток. 5. аспирировать грушей содержимое полости рта. 6 провести пациенту гигиену полости рта антисептиком (раствором соды, фурацилина)
Особенности промывания желудка пациенту в бессознательном состоянии: сестра вводит пациенту назогостральный зонд после интубации трахеи, выполняемой врачом, и промывает полость желудка водой с помощью шприца Жане.
Беззондовый способ промывания желудка Вне стационара допустимо промывание желудка естественным способом. Готовят 2 – 3 литра воды. Побуждают рвотный рефлекс, раздражая механическим путем (шпателем, пальцем) корень языка. Процедуру повторяют несколько раз до «чистых промывных вод». Это способствует детоксикации – прекращению воздействия токсических веществ и их удалению из организма.
Фракционное желудочное зондирование с парентеральным раздражителем Цель манипуляции:Получение для исследования желудочного сока. Противопоказания:Желудочное кровотечение, опухоли, бронхиальная астма, тяжелая сердечная патология. Подготовка пациента:Утром, натощак. Оснащение: мыло; 2 салфетки; кожный антисептик; стерильные ватные шарики; емкость с 70% спиртом; стерильный лоток; лоток для отработанного материала; ёмкости с дезрастворами (3% и 5% р-ры хлорамина); одноразовый шприц 2 гр.; одноразовая игла для подкожной инъекции; муляж; накрытый стерильный лоток со стерильным инструментарием (пинцет); стерильные перчатки маска; ампула с лекарственным препаратом, пилочка для вскрытия ампулы; аптечка «Анти-СПИД»; 2 полотенца (для медсестры и пациента); стерильный тонкий желудочный зонд (одноразовый); шприц емкостью 20 мл для аспирации желудочного содержимого (электроотсос); набор для подкожного введения препарата; 0,025% раствор пентагастрина; штатив с 9 пробирками; емкость для сбора желудочного сока; ёмкости с дезсредствами; фонендоскоп.
Направление в клиническую лабораторию для исследования анализ желудочного сока, полученного с помощью парентерального раздражителя.
Алгоритм действия медсестры: 1.Объяснить пациенту цель ход предстоящей манипуляции, получить добровольное согласие на выполнение манипуляции; 2.Убедиться, что пациент правильно следовал вашим рекомендациям и готов к манипуляции; 3.Определить массу пациента, измерить АД, выяснить, не было ли у него ранее аллергических реакций на введение препарата пентагастрин; 4.Рассчитать дозу стимулятора желудочной секреции; 5.Предложить пациенту правильно и удобно сесть (плотно прислониться к спинке стула и слегка наклонить голову вперед), Дать пациенту в руки салфетку и предупредить, что на протяжении всего исследования он должен собирать слюну в салфетку; 6.Застелить грудь пациента клеенкой и пеленкой; 7.Обработать руки на гигиеническом уровне, наденьте перчатки; 8.Определить расстояние, на которое пациент должен будет проглотить зонд (рост в см – 100). 9.Вскрыть пакет, извлеките из него стерильный желудочный зонд, возьмите его одной рукой на расстоянии 10-15 см от слепого конца, а левой рукой поддерживайте его свободный конец. 10.Предложить пациенту открыть рот, положите слепой конец зонда на корень языка, а затем продвиньте его глубже в глотку. Пациент при этом должен делать активные глотательные движения по команде медсестры и дышать глубоко через нос, пациент заглатывает зонд до метки;Примечание: если пациент закашлялся, немедленно извлеките зонд. 11.Проконтролировать положение зонда, подсоединив шприц Жанне к системе и ввести воздух, если зонд в желудке, то над областью желудка появится звук прохождения воздуха через жидкость; 12.Уложить пациента на левый бок после введения зонда в желудок. 13.Извлекайте в течение 5 минут шприцем или электроотсосом содержимое желудка (остаток голодного желудка), после чего измерьте его объем и слейте в емкость. 14. Аспирируйте непрерывно в течение 60 минут базальный желудочный секрет, меняя емкости каждые 15 минут (2-я, 3-я, 4-я 5-я порции). При этом измеряйте объем каждой 15-минутной порции, отливайте в пробирки по 5-10 мл секрета для исследования, а излишки сливайте в емкость.
15. Обработать перчатки ватными шариками в 70% спирте, отработанные шарики сбросить в лоток для отработанного материала; 16.Набрать в шприц нужную дозу пентагастрина и выполнить подкожную инъекцию; 17.Извлекайте в течение часа желудочное содержимое, меняя емкости через каждые 15 минут (6-я, 7-я, 8-я, 9-я порции), измеряйте их объемы, отливайте по 5-10 мл для исследования, а излишки сливайте. 18.Помочь пациенту сесть, через стерильную салфетку извлечь зонд, забрать салфетку сбросить зонд и салфетку в лоток для отработанного материала; 19.Дать пациенту стакан теплой воды, прополоскать полость рта, пациент сплевывает в лоток; 20.Снять с пациента клеенку, пеленку; 21. Убедиться, что пациент чувствует себя удовлетворительно, проводить его; 22.Обработать руки на гигиеническом уровне. 23.Доставьте в лабораторию все полученные порции с указанием на бланке отделения, Ф.И.О., пола, возраста, веса пациента, объемов всех порций, характера исследования.
Лекция 10-11 Медикаментозное лечение в сестринской практике
Медикаментозная терапия является одним из важнейших лечебных мероприятий. От того насколько умело и грамотно медсестра вводит назначенные пациенту лекарственные средства, во многом зависит успех лечения. Действие медикаментов может быть направлено на устранение причины заболевания (этиотропное), исправление нарушения функции организма (патогенетическое), ликвидацию отдельных симптомов (симптоматическое). Лекарственные средства оказывают на организм общее (резорбтивное) и местное действие. Их вводят в организм человека разными путями. От того, каким путем лекарственное средство вводится в организм, зависят: 1) скорость наступления лечебного эффекта; 2) величина эффекта; 3) продолжительность действия лекарственного средства.
Порядок выписывания и получения лекарственных средств:
Выписывание лекарственных средств для пациентов, находящихся на лечении в стационаре, производится на специальных бланках-требованиях (накладных квитанциях) 1. Врач, проводя регулярный осмотр пациентов в стационаре, записывает в «Медицинскую карту стационарного больного» необходимые данному пациенту лекарственные средства, их дозы, кратность приема и путь введения. Палатная медсестра ежедневно делает выборку назначений из медицинской карты стационарного больного, переписывает их в специальную тетрадь или листок назначений отдельно для каждого пациента. Сведения о назначенных пациентам инъекциях передаются в процедурный кабинет медсестре, выполняющей инъекции. В отделении требования выписывает старшая медсестра и заполняет требования на получение лекарственных средств из аптеки. В список заносят те лекарства, которые закончились или имеются на посту в недостаточном количестве, а также вновь назначенные лекарственные средства.
2. Требования заполняют в четырех экземплярах на латинском языке, подписывают старшая медсестра и заведующий отделением. Указывают способ применения лекарственного средства (приказ Минздрава России от 23 августа 1999 г. № 328 «О рациональном назначении лекарственных средств, правилах выписывания рецептов на них и порядке их отпуска аптечными учреждениями (организациями)». 3.Отдельно на бланках требований в четырех экземплярах выписывают: • наркотические средства; • ядовитые средства • сильнодействующие средства • дорогостоящие лекарства; • остродефицитные лекарства • спирт этиловый; • перевязочный материал (вата, бинты, марля). 4. При выписке остродефицитных и дорогостоящих лекарственных средств необходимо указать ФИО больных, которым они назначены и номера их медицинских карт. Список остродефицитных и дорогостоящих лекарственных средств установлен приказом Минздрава России от 19 июня 1996 г. № 346 номенклатуре ненаркотических, сильнодействующих и ядовитых веществ» и приказом Минздрава СССР от 22 декабря 1989 г. № 673 «Перечень лекарственных средств, подлежащих предметно-количественному учету в аптечных и лечебно-профилактических учреждениях». 5. Наркотические и ядовитые препараты выписывают на латинском языке на бланках со штампом больницы, печатью и подписью руководителя ЛПУ. 6. Готовые лекарственные средства старшая медсестра получает в день подачи требования, а готовящиеся в больничной аптеке - на следующий день. 7. Старшая медсестра проверяет правильность оформления полученных из аптеки лекарственных средств, наличие этикеток на упаковках, обозначение дозы, дату изготовления, сроки годности и подпись ответственного за изготовление. 8. При получении лекарств из аптеки работник учреждения предъявляет доверенность по форме М-2а (разовая или постоянная). Примечание. Запаса лекарственных средств должно хватать на 10 сут. В четырех экземплярах требования выписывают в ЛПУ, не имеющих своих аптек. Если в больнице есть своя аптека, то требование выписывают в двух экземплярах (корешок и требование)
Порядок хранения и учета лекарственных средств: Правильное расположение лекарственных средств в шкафу позволяет медсестре быстро найти необходимое лекарство и обеспечивает учет и контроль за расходом лекарств. 1. Лекарственные средства для наружного и внутреннего применения раскладывают в шкафу на разных полках, имеющих обозначение «Для наружного применения» и «Для внутреннего применения». На полке следует отдельно размещать твердые, жидкие и мягкие лекарственные формы. Лекарственные средства для наружного применения имеют желтую этикетку, для внутреннего - белую. 2. Лекарственные средства для внутреннего применения медсестра группирует следующим образом: в одну ячейку шкафа помещает препараты, понижающие АД, в другую - мочегонные, в третью - антибиотики и т.д. 3. Сильнопахнущие лекарства (йодоформ, лизол и др.) хранят отдельно. Также отдельно хранят легковоспламеняющиеся вещества (спирт, эфир и т.п.). 4. Спиртовые, эфирные растворы, а также спиртовые настойки и экстракты хранят во флаконах с плотно притертыми или хорошо завинчивающимися пробками. 5. Лекарственные средства, разлагающиеся на свету (препараты йода, брома, серебра), хранят в темных флаконах в защищенном от света месте. 6. Скоропортящиеся средства (водные настои, отвары, мази, микстуры, инсулин, белковые препараты, сыворотки, вакцины) хранят на разных полках холодильника температура колеблется от +2 (на верхней) до + 10° С (на нижней). Препарат может стать непригодным, если его поместить не на ту полку холодильника. Температура, при которой должен храниться лекарственный препарат, указана на упаковке. Срок хранения настоев и микстур в холодильнике - не более 3 дней. Признаками непригодности таких лекарственных средств являются помутнение, изменение цвета, появление неприятного запаха.Настойки, растворы, экстракты, приготовленные на спирту, со временем становятся более концентрированными вследствие испарения спирта, поэтому эти лекарственные формы следует хранить во флаконах с плотно притертыми пробками или хорошо завинчивающимися крышками. Непригодны к употреблению также порошки и таблетки, изменившие свой цвет. 7. Все стерильные растворы в ампулах и флаконах (на флаконах с препаратами, изготовленными в аптеке - голубая этикетка) хранят в процедурном кабинете. Срок хранения стерильных растворов «под бумажной обвязкой», изготовленных в аптеке, - 3 дня. Если за это время они не реализованы, их следует вернуть старшей медсестре. 8. На одной из полок располагают антибиотики и их растворители, на другой (нижней) - флаконы для капельного вливания жидкостей вместительностью 200 и 500 мл, на остальных полках - коробки с ампулами, не входящими в список А (ядовитые) или Б (сильнодействующие), т.е. растворы витаминов, дибазола, папаверина, магния сульфата и др. Холодильник и шкаф с лекарственными средствами должны запираться на ключ.
Лекарственныевенные средства, входящие в список А и Б: При хранении лекарств необходимо руководствоваться основными принципами: размещение лекарств в строгом соответствии с токсикологическими группами: список А- ядовитые и наркотические, список Б- сильнодействующие вещества, общий список. Ответственность за хранения е расход лекарств, а также за порядок на местах хранения, соблюдение правил выдачи и назначение лекарств несет заведующий отделением. Непосредственным исполнителем организации хранения и расхода является старшая м/с. 1. Их х ранят раздельно в специальных шкафах (в сейфе). Допускается хранить лекарственные средства списка А (наркотические анальгетики, атропин и др.) и списка Б (аминазин и др.) в одном сейфе, но в разных, раздельно запирающихся отделениях. В сейфе хранят также остродефицитные и дорогостоящие средства. На отделении сейфа, где хранятся ядовитые лекарственные средства, с наружной стороны должна быть надпись «Venena» (А), а на внутренней стороне дверцы сейфа этого отделения - перечень лекарственных средств с указанием максимальных разовых и суточных доз. Отделение сейфа с сильнодействующими лекарственными средствами помечается надписью «Heroica» (Б). Внутри отделения лекарственные средства распределяются по группам: «наружные», «внутренние», «глазные капли», «инъекционные». 2.Запасы наркотических средств не должны превышать 3 сут (по особому решению возможен запас на 5 сут), запасы ядовитых лекарственных средств - 5 сут, а сильнодействующих 10 дней. В месте хранении должны соблюдаться световые и температурные режимы. 3.В местах хранения и на посту медсестры должны быть таблицы высших разовых и суточных доз ядовитых и наркотических веществ, а также таблица противоядий. 4.Для учета расходования лекарственных средств, хранящихся в сейфе, заводят специальные журналы. Все листы в этих журналах следует пронумеровать, прошнуровать, а свободные концы шнура заклеить на последнем листе журнала бумажным листом, на котором указать количество страниц. На этом листе расписывается руководитель ЛПУ, затем ставят круглую печать ЛПУ. 5.Хранят эти журналы также в сейфе и заполняют по определенной форме. Учет расходования лекарственных средств списков А и Б, в т.ч. наркотических, ведет также старшая медсестра отделения. За нарушение правил учета и хранения лекарственных средств обоих списков (А и Б) медперсонал привлекается к уголовной ответственности. 6.Что касается наркотических анальгетиков, помимо письменного, существует еще ряд особенностей их учета: 6 а)В журнале учета наркотических средств на каждое название лекарства выделяют некоторое количестве) листков или заводят на каждый наркотик отдельный журнал, в котором указывают его название, концентрацию, количество, дату введения, номер истории болезни пациента, введенное количество и остаток. 6 б) Запомните! • Сестринский персонал имеет право вскрыть ампулу и ввести пациенту наркотический анальгетик только после записи этого назначения врачом в медкарту и в его присутствии. О сделанной инъекции делается соответствующая запись в «Медицинской карте», удостоверенная подписями лечащего врача и медсестры с указанием названия, дозы и времени введения препарата. После введения наркотического лекарственного средства из шприца-тюбика срезают его капсулу.Пероральный и наружный прием наркотических лекарственных средств осуществляется также в присутствии врача и медсестры и отмечается в «Медицинской карте» по той же схеме. 6 в) Пустые ампулы из-под наркотических лекарственных средств, процедурная медсестра не выбрасывает, а хранит их в сейфе процедурного кабинета в течение суток и ежедневно сдает старшей медсестре отделения. Пустые ампулы из-под наркотиков уничтожает специальная комиссия, назначенная главным врачом ЛПУ, задачей которой является также контроль за расходом наркотических средств и правильностью ведения журнала учета, составив акт об уничтожении ампул путем раздавливания, который хранится 3года.За нарушение правил учета и хранения препаратов списков А и Б медперсонал привлекается к административной и уголовной ответственности. Ключи от сейфа с наркотическими препаратами находятся у ответственного лица, определенного приказом главного врача ЛПУ. 6 г)Ежедневно при смене дежурств передается: количество полных ампул; количество пустых ампул; делается запись в журнале о приеме и передаче каждого наркотического вещества, ставятся подписи медсестер.
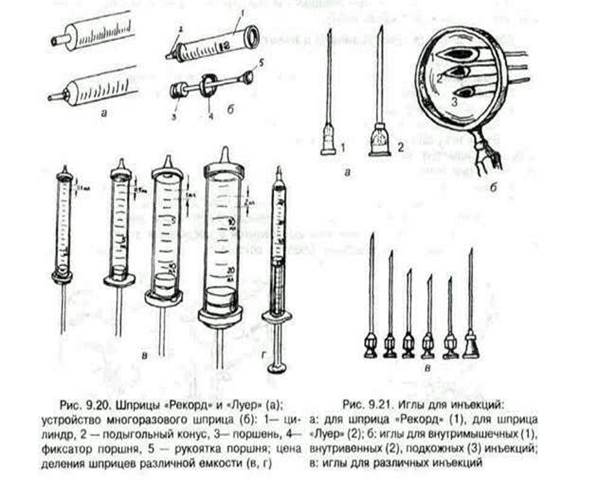
Шприцы и иглы для инъекций: Для инъекций пользуются шприцами и иглами. Любой шприц состоит из основных частей: Цилиндр со шкалой, подыгольныи конус, поршень со стержнем и рукояткой. Существуют различные виды шприцев: шприц "Рекорд" с металлическим поршнем, шприц "Люэр" - весь стеклянный, комбинированныи шприц - стеклянный, но с металлическим подыгольным конусом.С целью профилактики распространения ВИЧ-инфекции широко применяются одноразовые шприцы из пластмассы в стерильной герметичной упаковке заводского изготовления. Шприц-тюбики отличаются от одноразовых тем, что уже заполнены лекарственным веществом. Для введения инсулина – специальные шприцы, на цилиндре которых указаны не доли миллилитра, а «единицы действия», еще для удобства транспортировки существуют шприцы, напоминающие по внешнему виду ручку. Шприц Жане емкостью 100 и 200 мл применяется для промывания полостей. Очень важно для различных инъекций использовать соответствующие шприцы и иглы. • Для внутрикожных - шприц емкостью 1 мл - туберкулиновый, игла длиной 15 мм и диаметром 0,4 мм. • Для подкожных - шприц 1-2 мл, реже 5 мл и игла длиной 20 мм и диаметром 0,4-0,6 мм. • Для внутримышечных - шприц 1-10 мл, игла длиной 60-80 мм, диаметром 0,8 мм. • Для внутривенных - шприц 10-20 мл, игла длиной 40 мм, диаметром 0,8 мм.
Чтобы правильно набрать в шприц дозу лекарства, надо знать "цену" деления шприца. "Цена" деления - это количество раствора между двумя ближайшими делениями цилиндра. Для того, чтобы определить "цену" деления, следует найти на цилиндре ближайшую к подыгольному конусу цифру, указывающую количество миллилитров, затем определить число делений на цилиндре между этой цифрой и подыгольным конусом и разделить найденную цифру на число делений. Например: на цилиндре шприца емкостью 20 мл ближайшая к подыгольному конусу цифра 10. Число делений между конусом и цифрой 10 равно 5. Разделив 10 на 5, получаем 2 мл. "Цена" деления этого шприца равна 2 мл. Имеются шприцы специального назначения, которые при малой емкости имеют суженный и удлиненный цилиндр, благодаря чему на него могут быть нанесены на большом расстоянии друг от друга деления, соответствующие 0,01 и 0,02 мл. Это допускает более точную дозировку при введении сильнодействующих средств -инсулина, вакцин, сывороток.
Сборка шприца: Техника сборки шприца многоразового использования зависит от вида упаковки, в которой он был простерилизован. Выделяют сбороку двух видов – со стерильного стола и из крафт-пакета.
Внутривенные растворы различают: тоничность – различие водного потенциала двух растворов. Плазма крови и межклеточная жидкость имеют концентрацию хлора и натрия в пределах 0.9 %.
Система для капельного вливания состоит из- приемной иглы, воздуховода, полужесткой прозрачной капельницы, роликового зажиа, узла для инъекций и инъекционной иглы. Периферический венозный катетер: Состоит из проводника/мандрена, катетера, узла для инъекций,заглушки и колпачка. Уход за ПВК:
Состав аптечки «анафилактический шок»
Классификация вен:
Мышцы для в/м инъекции:
Гепарин вводят строго под контролем времени свертывания крови, оценки ад/ЧП и цвета мочи в мочеприемнике. Осложнения – кровотечения, гематомы. 1 мл гепарина 5000 ед, 5 мл(флакон гепарина) 25000ед. 1 мл инсулина 40/80/100 ед. разведение антибиотиков из расчета 1 мл на 100000 ед /0.1 гр при стандартном разведении 1:1. При концентрированном разведении 1:2 0.5 мл растворителя на 100000 ед/ 0.1 гр антибиотика. Инсулин хранится в холодильнике(4-8град), перед введениме нужно разогреть и вводить по правилу звездочки, в живот под углом 90, а так, 45 градусов, под контролем уровня глюкозы. Осложнения- гипер и гипогликемическая кома.
Показания для в/к инъекции:
|
|||||||||
|
Последнее изменение этой страницы: 2021-05-27; просмотров: 192; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.252.201 (0.087 с.) |