Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Энергетическое обеспечение сердечной мышцы
Главным источником энергии для сердца является процесс аэробного окисления неуглеводных субстратов. Это свободные жирные кислоты и молочная кислота (около 60 %), пировиноградная кислота, кетоновые тела и аминокислоты (менее 10 %). При интенсивной мышечной работе в крови накапливается молочная кислота в результате анаэробного гликолиза в мышцах. Лактат является дополнительным источником энергии для сердца, причем, расщепляя молочную кислоту, сердце способствует поддержанию постоянства pH. Около 30% расходуемой сердцем энергии покрывается за счет глюкозы; при физической нагрузке увеличивается энергетическая доля жирных и молочной кислот при одновременном снижении энергетической доли глюкозы. Однако большая зависимость деятельности сердечной мышцы от аэробного окисления делает сердце весьма зависимым от поступления кислорода к кардиомиоцитам. Поэтому при ухудшении коронарного кровотока и недостаточном поступлении кислорода к сердечной мышце в ней могут развиваться патологические процессы, вплоть до инфаркта. В сердце имеются хеморе цепторы, которые возбуждаются при ишемии миокарда и передают сигналы по симпатическим афферентным волокнам, при этом возникают болевые ощущения. Скелетная мышца может некоторое время работать вообще без кислорода (в долг) за счет гликолиза. На 1 кг массы весь организм потребляет около 4 мл О2 в 1 мин, а сердце — около 100 мл, т.е. в 25 раз больше. Особенность кардиомиоцитов заключается также в цикличности их обменных процессов, связанных с ритмом сердечной деятельности. Наиболее быстрый распад богатых энергией соединений — АТФ и гликогена — происходит в момент систолы и соответствует комплексу QRS электрокардиограммы. Ресинтез и восстановление уровня этих веществ успевает полностью осуществиться за время диастолы. Защитную роль для сердца выполняет его миоглобин, которого в сердечной мышце содержится около 4 мг/г ткани. Он обладает большим сродством к О2, запасает его во время диастолы сердца и отдает во время систолы, когда кровоток в коронарных артериях левого желудочка почти прекращается (сохраняется 15 %); в правом желудочке и предсердиях кровоток постоянный. Однако когда кровоток в миокарде недостаточен, его клетки получают недостаточно кислорода и питательных веществ, в результате чего ухудшается работа Na/K-АТФазы, в клетке накапливается Na+, вне клетки — К+, снижается ПП и, естественно, ПД, ухудшается проводимость и сократимость миокарда.
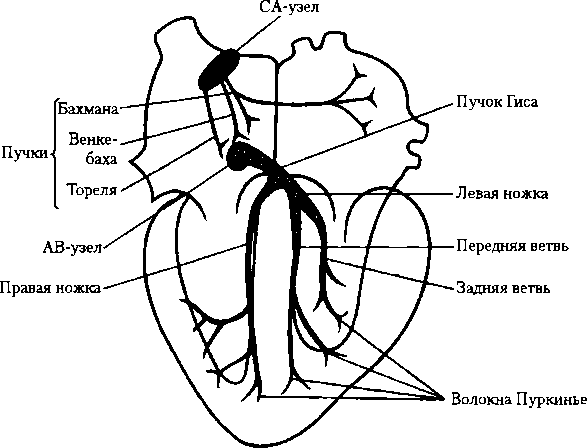
11.4. Автоматия сердца Автоматия сердца — это способность сердца сокращаться под действием импульсов, возникающих в нем самом. Ав- томатией обладают только атипические мышечные волокна, формирующие проводящую систему. Клетки рабочего миокарда автоматией не обладают. Доказательством автоматии являются ритмические сокращения изолированного сердца лягушки, помещенного в раствор Рингера (Станниус Г., 1880). Серине млекопитающих, помещенное в теплый, снабжаемый кислородом раствор Рингера для теплокровных, также продолжает ритмически сокращаться. Характеристика проводящей системы сердца. Эта система представляет собой атипические мышечные клетки, имеет в своем составе узлы, образованные скоплением этих клеток, пучки и волокна, с помощью которых возбуждение передается на клетки рабочего миокарда (рис. 11.4). Водителем ритма сердца (пейсмекером) является синоатриальный узел, расположенный в стенке правого предсердия между впадением в него верхней полой вены и ушком правого предсердия. В предсердиях имеются также пучки проводящей системы сердца, идущие в различных направлениях. В межпредсердной перегородке у границы с желудочком расположен атриовентрикулярный узел, от которого отходит пучок Гиса — единственный путь, связывающий предсердия с желудочками. Пучок Гиса делится на две ножки (левую и правую) с их конечными разветвлениями — волокнами Пуркинье, с помощью которых возбуждение передается на клетки рабочего миокарда. Клетки проводящей системы обладают очень низкой сократимостью, их главная функция — возбуждаться и проводить возбуждение. Эктопический локус может стать водителем ритма сердца, когда нарушена функция проводящей системы (урежается деятельность главного водителя ритма, или начина-
Свойства проводящей системы сердца обеспечивают: 1) автоматик) сердца; 2) надежность работы сердца — при повреждении основного водителя ритма его в какой-то степени могут заменить другие отделы проводящей системы сердца, так как они тоже обладают автоматией; 3) последовательность сокращений предсердий и желудочков за счет атриовентрикулярной задержки; 4) синхронное сокращение всех отделов желудочков, что увеличивает их мощность. Скорость распространения возбуждения в разных отделах проводящей системы различна: по проводящей системе предсердий и его рабочему миокарду она одинаковая — около 1 м/с, а далее возбуждение переходит на атриовентрикулярный узел, где имеет место задержка возбуждения на 0,05 с (скорость проведения возбуждения 0,05 м/с). Задержка возбуждения связана с малым диаметром клеток атриовентрикулярного узла по сравнению с клетками проводящей системы и сократительного миокарда предсердий, а также с последовательным уменьшением числа щелевых контактов между клетками в этой области проводящей системы, отчего ПД возникают здесь медленнее. Эта задержка важна, она обеспечивает последовательное сокращение предсердий и желудочков. Затем возбуждение по пучку Гиса, его ножкам и по волокнам Пуркинье переходит на клетки рабочего миокарда. Скорость распространения возбуждения по пучкам проводящей системы желудочков и по волокнам Пуркинье составляет около 3 м/с, по миоцитам желудочков — около 1м/с. Большая скорость распространения возбуждения по волокнам Пуркинье обеспечивает быстрый, практически синхронный охват возбуждением всех отделов желудочков, что увеличивает мощность их сокращений. Механизм автоматии. Ритмичное возбуждение пейсмекерных клеток с частотой 70-80 в 1 мин объясняется ритмичным спонтанным повышением проницаемости их мембраны для ионов Na+ и Са2+, вследствие чего они поступают в клетку, и ритмичным снижением проницаемости для ионов К+, в результате чего количество покидающих клетку ионов К+ уменьшается. Все это ведет к развитию медленной диастолической деполяризации (МДД) клеток пейсмекера (рис. 11.5) и к достижению КП (—40 мВ), обеспечивающего возникновение ПД и распространение возбуждения — сначала по предсердиям, а затем и по желудочкам. Восходящая часть ПД клеток-пейс- мекеров обеспечивается входом Са2+ в клетку. Отсутствие плато объясняется характерным изменением проницаемости мембраны пейсмекерных клеток и током ионов, при котором процессы деполяризации и инверсии плавно переходят в реполяризацию, которая также проходит более медленно из-за более
Рис. 11.5. Потенциалы действия клетки- пейсмекера синоатриального узла:
ДП — диастолический потенциал; КП — критический потенциал; 1а — медленная диастолическая деполяризация; 16 — быстрая деполяризация; 2 — инверсия; 3 — реполяризация (по R. Berne, М. Levy, 2004, с изменениями) медленного тока К+ из клетки; амплитуда ПД — 70-80мВ, продолжительность ПД клеток-пейсмекеров — около 200 мс, рефрактерность — около 300 мс, т.е. она больше, чем сам ПД, что защищает сердце от экстрасистол. В случае патологической тахикардии ее можно уменьшить посредством увеличения порогового потенциала (А И) пейсмекерных клеток, например, хинидином — МДД будет более продолжительной.
Градиент автоматии — это убывание частоты генерации возбуждения в проводящей системе сердца в направлении от предсердий к верхушке. Наличие градиента автоматии доказал Г. Стан- ниус (1880) в опыте с накладыванием лигатур между различными отделами сердца лягушки и последующим подсчетом сокращений различных отделов сердца. Водителем ритма сердца является синоатриальный узел. Находясь под влиянием экстракардиальных нервов, он определяет ЧСС 60—80 в 1 мин. В случае повреждения синоатриального узла функцию водителя ритма выполняет атриовентрикулярный узел (40—50 в 1 мин), далее — пучок Гиса (30-40 в 1 мин) и волокна Пуркинье (20 в 1 мин). Активность всех нижележащих отделов проводящей системы сердца проявляется только в патологических случаях; в норме же они функционируют в ритме, навязанном им синоатриальным узлом, поскольку частота возникающих в нем импульсов выше. Аритмия в сердечной деятельности у здорового человека может проявляться экстрасистолией (внеочередными сокращениями сердца). Экстрасистолу можно получить, например, в опыте на лягушке во время регистрации сокращений сердца, раздражая желудочек в различные фазы цикла сердечной деятельности. Экстрасистолы возникают, если раздражение наносится во время диастолы. У человека спонтанно возникающие экстрасистолы могут быть желудочковыми (эктопический очаг возбуждения находится в желудочке) и предсердными — внеочередной (более ранний) импульс возникает в предсердиях. Предсердная экстрасистола не сопровождается компенсаторной паузой (выпадением очередного сокращения). После желудочковой экстрасистолы компенсаторная пауза возникает, так как очередной импульс от пейсмекера приходит во время экстрасистолы, т.е. в период рефрактерности, и не может вызвать очередного сокращения сердца. 11.5. Основные методы исследования деятельности сердца Деятельность сердца сопровождается электрическими, механическими и звуковыми явлениями, регистрация и анализ которых позволяют судить о функциональном состоянии сердца в норме и при патологии. Электрические токи сердца можно наблюдать, если на сокращающееся сердце крысы набросить нерв нервно-мышечного препарата лягушки: мышца лягушки начинает сокращаться в ритме сердца крысы.
Электрокардиография — регистрация с определенных участков тела суммарного электрического поля, генерируемого клетками сердца в процессе их возбуждения. Электрокардиограмма — кривая, отражающая процесс возникновения, распространения и исчезновения возбуждения в различных отделах сердца. ЭКГ отражает только изменения электрических потенциалов, но не сокращения миокарда. Дипольная концепция происхождения ЭКГ. Каждое возбужденное волокно миокарда представляет собой диполь, вектор которого имеет определенную величину и направление — условно от отрицательного полюса к положительному. Сердце рассматривается как единый диполь, вектор которого представляет собой алгебраическую сумму всех векторов единичных источников диполей (кардиомиоцитов), существующих в данный момент. Поэтому его называют суммарным моментным вектором или интегральным вектором. Он, как и единичный, направлен от возбужденного участка миокарда к невозбужденному. Направление и величина интегрального дипольного вектора определяют направление и величину зубцов ЭКГ; эта величина зависит также от расстояния между регистрирующим электродом и источником электрического поля — периодически возбуждающимся сердцем (она обратно пропорциональна квадрату этого расстояния). Направления движения волны деполяризации и ее вектора совпадают, а направления волны реполяризации и ее вектора противоположны. Сердечный диполь создает в окружающей его среде силовые линии (электрическое поле), идущие от положительного заряда диполя к отрицательному. На границе между положительной и отрицательной половиной электрического поля располагается линия нулевого потенциала. ЭКГ-отведение — это вариант расположения электродов на теле при регистрации электрокардиограммы. Имеется три основные системы отведения. 1. Стандартные биполярные отведения (Эйнтховена): I отведение — левая рука (+) — правая рука (—); II отведение — правая рука (—) — левая нога (+); III отведение — левая рука (—) — левая нога (+) (рис. 11.6). Эта система отве-
Рис. 11.6. Расположение электродов при стандартных отведениях (Эйнтховена) и ЭКГ, получаемые при этих отведениях; показаны направление электрической оси сердца (стрелки) и их проекции на стороны треугольника Эйнтховена
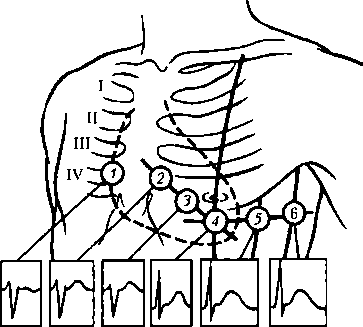
дений регистрирует электрическую активность сердца во фронтальной плоскости. 2. Шесть грудных однополюсных отведений (Вильсона — Vj_6): активный электрод (+) накладывают на различные точки грудной клетки спереди, а нулевой (—) электрод формируют путем объединения через сопротивления электродов от трех конечностей — двух рук и левой ноги (рис. 11.7). Грудные отведения регистрируют электрическую активность сердца в горизонтальной плоскости. 3. Три усиленных однополюсных отведения (Гольдбергера): aVR, aVL, aVF, где а — augmented (усиленный); V— voltage (потенциал); R — right (правый) — правая рука; L — left (левый) — левая рука; F—foot (нога) — левая нога. При этом регистрируется разность потенциалов с помощью электрода, наложенного на одну из конечностей (+), и нулевого
Рис. 11.7. Расположение активного электрода при грудных отведениях по Вильсону и ЭКГ, получаемые при этих отведениях
электрода (—), объединенного, от двух других конечностей (правая нога заземлена при любом отведении). Элементы ЭКГ. Зубец ЭКГ — это быстрое отклонение кривой от изолинии вверх или вниз. Причиной отклонения является наличие разности электрических полей между отводящими электродами, расположенными на теле организма. Сегмент ЭКГ— это отрезок кривой ЭКГ, не содержащий зубца (участок изолинии). Изолиния регистрируется, когда нет разности величин электрических полей между отводящими электродами: либо сердце не возбуждено, либо все отделы предсердий или желудочков охвачены возбуждением. ЭКГ содержит два сегмента: PQ и ST. Интервал ЭКГ— это отрезок кривой ЭКГ, состоящий из сегмента и прилежащих к нему зубцов. Происхождение элементов ЭКГ (зубцов, сегментов и интервалов) (рис. 11.8). Зубец Р отражает процесс деполяризации (распространение возбуждения) правого и левого предсердий. Интервал QRST (желу-
Рис. 11.8. Основные усредненные параметры электрокардиограммы во втором стандартном отведении
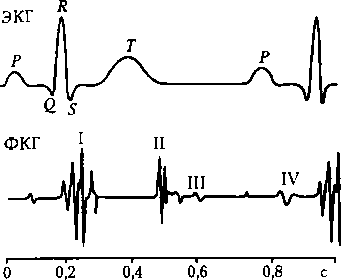
дочковый комплекс) отражает процесс распространения возбуждения (деполяризации) по миокарду обоих желудочков — комплекс зубцов QRS, периоды полного охвата их возбуждением — сегмент RST (чаще ST) и реполяризации желудочков — зубец Т. Интервал R—R соответствует расстоянию между вершинами двух зубцов R, по времени он равен длительности одного сердечного цикла. Чем больше ЧСС, тем короче это время. Этот интервал дает возможность определить частоту кардиоциклов, наличие или отсутствие аритмии в сердечной деятельности. Основные параметры ЭКГ — см. рис. 11.8. Соотношение величин зубцов ЭКГ в норме следующие: Q:R = 1:4; P:T:R = 1:3:9. Таким образом, различные параметры ЭКГ дают разностороннюю информацию о состоянии электрической активности сердца, и поэтому они широко используются в клинической и спортивной практике. Аускультация — выслушивание тонов сердца на поверхности грудной клетки. Тоны сердца — это звуки, возникающие при работе сердца. Различают четыре тона (I, II, III, IV) различной высоты (15—400 Гц) и громкости. Выслушивают обычно I и II тоны. Все тоны можно зарегистрировать с помощью фонокардиографа. I тон (глухой, протяжный, низкий) возникает в начале систолы желудочков, поэтому его называют также систолическим. Главная причина его возникновения — захлопывание атриовентрикулярных клапанов и возникающие при этом вибрации их туго натянутых створок, сухожильных нитей, массы крови в полостях желудочков, их стенок и ближайших сосудов. Эти вибрации передаются на окружающие ткани и грудную клетку, с поверхности которой они могут выслушиваться. I тон, связанный с закрытием двустворчатого клапана, выслушивают в области верхушки сердца в пятом межреберье слева от среднеключичной линии; I тон, возникающий при закрытии трехстворчатого клапана, выслушивают у основания мечевидного отростка. II тон (высокий, кратковременный) возникает при захлопывании полулунных клапанов аорты и легочной артерии и в результате вибрации их стенок и крови. II тон, отражающий, в основном, захлопывание аортального клапана, выслушивают во втором межреберье справа; II тон, в котором больше представлен звук захлопывания легочного клапана, выслушивают во втором межреберье слева от грудины. III и IV тоныв норме, как правило, не выслушиваются, но обычно регистрируются на фонокардиограмме. Фонокардиография (ФКГ) — это методика регистрации тонов сердца с поверхности грудной клетки. Для реги-
Рис. 11.9. Соотношение зубцов ЭКГ и тонов сердца при их синхронной регистрации (I-IV, ФКГ)
страции фонокардиограммы используют микрофон, который прикладывают к грудной клетке в месте, где лучше выслушиваются тоны сердца. Звуковые колебания преобразуются в электрические, усиливаются и подаются на регистратор — фонокардиограф. Соотношение зубцов ЭКГ и ФКГ представлено на рис. 11.9. Фазовый анализ цикла сердечной деятельности — исследование продолжительности периодов и фаз сердечного цикла. Осуществляется с помощью одновременной регистрации ряда показателей: ЭКГ, ФКГ, давления в аорте, желудочках и предсердиях. В редуцированном варианте для иллюстрации методики можно воспользоваться записью давления в полостях сердца и аорте (рис. 11.10).
|
||||||||||
|
Последнее изменение этой страницы: 2021-04-12; просмотров: 74; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.237.77 (0.027 с.) |