Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Функциональные методы исследования митральных и аортальных пороков сердцаСтр 1 из 7Следующая ⇒
МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ Федеральное государственное бюджетное образовательное учреждение высшего профессионального образования “Чувашский государственный университет имени И.Н. Ульянова” ФУНКЦИОНАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ МИТРАЛЬНЫХ И АОРТАЛЬНЫХ ПОРОКОВ СЕРДЦА Методические указания к практическим занятиям
Чебоксары 2011
МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ
Федеральное государственное бюджетное образовательное учреждение высшего профессионального образования “Чувашский государственный университет имени И.Н. Ульянова” ФУНКЦИОНАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ МИТРАЛЬНЫХ И АОРТАЛЬНЫХ ПОРОКОВ СЕРДЦА Методические указания к практическим занятиям
Чебоксары 2011
УДК 616.12-07
Составители: И.В. Михайлова Т.В. Агафонкина Т.В. Ижутова
Функциональные методы исследования митральных и аортальных пороков сердца: метод. указания к практическим занятиям / сост. И.В. Михайлова, Т.В. Агафонкина, Т.В. Ижутова; Чуваш. ун-т. Чебоксары, 2011. 24 с.
Содержат краткие сведения о возможностях функциональных методов исследования сердца – электрокардиографии и эхокардиографии – при митральных и аортальных пороках. Рекомендуются студентам VI курса лечебного и педиатрического факультетов, врачам- интернам.
Утверждено Методическим советом университета
Отв. редактор д-р мед. наук, профессор Г.Ю. Стручко
Приобретенные пороки сердца — это заболевания, в основе которых лежат морфологические и/или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц), развившиеся в результате острых или хронических заболеваний и травм, нарушающие функцию клапанов и вызывающие изменения внутрисердечной гемодинамики. Недостаточность клапанов характеризуется неполным смыканием створок и возникает в результате их сморщивания, укорочения, перфорации или расширения фиброзного клапанного кольца, деформации или отрыва хорд и папиллярных мышц. В некоторых случаях недостаточность клапанов развивается в результате нарушения функции клапанного аппарата, в частности, папиллярных мышц.
Стеноз (сужение) клапанных отверстий вызывается преимущественно сращением створок клапана. Более половины всех приобретенных пороков сердца приходится на поражения митрального клапана и около 10-20% – аортального клапана.
СТЕНОЗ ЛЕВОГО АТРИОВЕНТРИКУЛЯРНОГО ОТВЕРСТИЯ (МИТРАЛЬНЫЙ СТЕНОЗ)
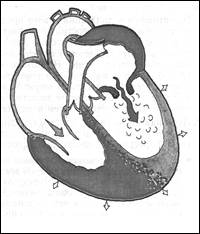
Митральный стеноз (МС) – это сужение левого атриовентрикулярного отверстия, которое приводит к затруднению опорожнения левого предсердия (ЛП) и увеличению градиента диастолического давления между ЛП и левым желудочком (ЛЖ) (рис. 1).
Рис. 1. Митральный стеноз. Турбулентный ток крови из левого предсердия в левый желудочек во время диастолы, эксцентрическая гипертрофия левого предсердия и правого желудочка.
Наиболее частой причиной МС является ревматический эндокардит. Поражение митрального клапана (МК) при этом заболевании характеризуется: - утолщением створок МК за счет воспалительного отека и последующего развития фиброзной ткани; - сращением комиссур; - сращением и укорочением хорд клапана; - развитием кальциноза створок, фиброзного кольца и подклапанных структур. Более редкими причинами МС являются инфекционный эндокардит и атеросклероз с поражением створок МК, хронический вальвулит (системная красная волчанка, амилоидоз, карциноидный синдром и т.д.), обструкция опухолью левого атриовентрикулярного отверстия.
Изменения гемодинамики При МС наблюдается уменьшение митрального отверстия. Его нормальная площадь колеблется от 4 до 6 см2. Сужение до 2–2,5 см2 практически не вызывает нарушений гемодинамики. Только сужение менее 2 см2 можно считать значимым, поскольку для продвижения обычного количества крови через такое отверстие потребуется более высокий трансмитральный градиент давления, который обеспечивается повышением давления в ЛП, легочных венах и капиллярах, что означает развитие венозной (пассивной) легочной гипертензии. Поначалу повышение градиента отсутствует в покое и развивается только при нагрузке, когда объем крови, проходящей через МК, увеличивается. Со временем для возникновения легочной гипертензии требуется все меньшая нагрузка, ее эпизоды становятся все более частыми и длительными и, наконец, она становится постоянной.
При резком сужении митрального отверстия значительное повышение давления в легочных капиллярах вызывает рефлекторный спазм легочных артериол. Это ограничивает переполнение легочных сосудов, но ведет к резкому повышению давления в артериолах (активная легочная гипертензия), в результате чего давление в малом круге кровообращения достигает 60 мм рт. ст. и более, может даже превысить уровень давления в большом круге. Нагрузка на правый желудочек (ПЖ) резко возрастает и происходит его гипертрофия. При этом в ПЖ резко возрастает как систолическое, так и конечное диастолическое давление. На поздних стадиях заболевания декомпенсация порока характеризуется застоем крови в обоих кругах кровообращения с развитием клинической картины левожелудочковой и правожелудочковой недостаточности. Величина сердечного выброса в покое у разных больных МС может существенно варьировать. В большинстве случаев умеренное сужение левого атриовентрикулярного отверстия сопровождается нормальным сердечным выбросом в покое. Однако при физической нагрузке, психоэмоциональном напряжении или тахикардии, вызванной лихорадкой и другими причинами, наблюдается существенно меньший прирост ударного объема (УО), чем у здоровых лиц. У больных с выраженным МС, особенно при значительной легочной артериальной гипертензии, сердечный выброс оказывается сниженным уже в покое. При физической нагрузке он увеличивается незначительно или даже падает. Неспособность ЛЖ к адекватному увеличению УО во время нагрузки носит название «фиксированного» УО. Таким образом, сужение левого атриовентрикулярного отверстия приводит к следующим морфологическим и гемодинамическим изменениям: 1. Гипертрофия и дилатация левого предсердия. 2. Легочная гипертензия. 3. Гипертрофия и дилатация правого желудочка. 4. «Фиксированный» ударный объем. Наиболее частыми осложнениями МС являются: •фибрилляция и трепетание предсердий; •образование внутрисердечных тромбов и тромбоэмболии в артерии большого круга кровообращения; •относительная недостаточность трехстворчатого клапана; •относительная недостаточность клапана легочной артерии; •развитие сердечной недостаточности.
Изменения гемодинамики Суть НМК состоит в частичном возврате крови в ЛП во время систолы. Таким образом, общий выброс в ЛЖ представляет собой сумму объемов, выброшенных в аорту и в ЛП. Такое же увеличенное количество крови должно поступать из ЛП в ЛЖв каждую диастолу. Возникает объемная, или диастолическая, перегрузка ЛЖ, в то время как систолическое сопротивление выбросу практически не изменяется: излишек крови выбрасывается в предсердие – камеру с низким давлением. Результат, к которому может привести имеющаяся перегрузка, зависит от объема МР. Если этот объем невелик, то ЛЖ и ЛП незначительно расширяются. Благодаря увеличению ЛЖ его сократимость возрастает в соответствии с законом Старлинга, что обеспечивает необходимый выброс. При большом объеме МР происходит значительное увеличение камер, повышение сократимости достигает крайних пределов и может продолжаться долго. Рано или поздно желудочек оказывается неспособным выбросить весь необходимый объем крови. Это ведет к следующим последствиям:
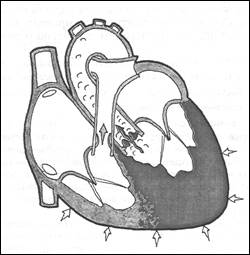
– уменьшается выброс крови в аорту, т.к. сопротивление со стороны ЛП меньше, чем со стороны аорты; – избыток крови остается в ЛЖ и препятствует поступлению в него очередной порции крови из ЛП, что ведет к повышению давления в ЛП, легочных венах и легочных капиллярах. Таким образом, при НМК развиваются следующие гемодинамические изменения: 1. Гипертрофия и дилатация ЛП и ЛЖ. 2. Снижение эффективного сердечного выброса. 3. Застой крови в малом круге кровообращения и умеренно выраженная легочная венозная гипертензия. 4. Левожелудочковая недостаточность. Со временем может формироваться гипертрофия и дилатация ПЖ ипризнаки правожелудочковой недостаточности с застоем крови в большом круге кровообращения. НМК может осложниться фибрилляцией и трепетанием предсердий. СТЕНОЗ УСТЬЯ АОРТЫ Стеноз устья аорты (АС) – это сужение выносящего тракта ЛЖ в области аортального клапана (АК), ведущее к затруднению оттока крови из ЛЖ и резкому возрастанию градиента давления между ЛЖ и аортой. Различают три основные формы АС: клапанную, подклапанную и надклапанную. Наиболее частыми причинами клапанного АС являются: ревматический эндокардит, атеросклероз аорты, врожденные аномалии АК. Независимо от этиологии АС, на определенном этапе формирования порока происходит выраженное обызвествление АК, что нередко еще больше увеличивает клапанную обструкцию и затрудняет проведение дифференциальной диагностики. Изменения гемодинамики Главным признаком порока является уменьшение площади аортального отверстия, нормальные размеры которого колеблются от 2,5 до 3,5 см2.Сужение устья аорты и затруднение оттока крови из ЛЖ приводит к значительному росту систолического градиента давления между ЛЖ и аортой. В результате резко возрастает систолическое давление в ЛЖ и внутримиокардиальное напряжение. Значительное и длительное увеличение постнагрузки приводит к развитию выраженной концентрической гипертрофии миокарда ЛЖ. При этом полость желудочка не увеличивается в размерах (рис.10).
Рис. 10 Стеноз устья аорты, схема. Определяется затруднение систолического тока крови из левого желудочка в аорту, признаки выраженной концентрической гипертрофии левого желудочка.
В течение длительного времени (до 15-20 лет) порок остается полностью компенсированным: несмотря на высокий градиент давления, гипертрофированный ЛЖ обеспечивает нормальный сердечный выброс и уровень АД. Гипертрофированные стенки ЛЖ оказывают повышенное сопротивление диастолическому току крови, в связи с чем на ЛП падает дополнительная нагрузка по наполнению ЛЖ. Нарушение диастолической функции ЛЖ закономерно сопровождается ростом давления в ЛП, а также в венах малого круга кровообращения. Сердечный выброс у больных с АС в покое остается неизмененным, однако его прирост во время физической нагрузки заметно снижен вследствие обструкции аортального клапанного кольца («фиксированный» УО). Гипертрофия миокарда ЛЖ и связанная с ней относительная коронарная недостаточность, уменьшение диастолического градиента давления между аортой и желудочком, под действием которого во время диастолы осуществляется коронарный кровоток, сдавление субэндокардиальных сосудов гипертрофированным миокардом ЛЖ приводят к появлению признаков коронарной недостаточности. При выраженном сужении АК длительная усиленная работа сердца может привести к декомпенсации. Она состоит в том, что желудочек оказывается неспособным выбросить весь необходимый объем крови. С одной стороны, это ведет к еще большему ограничению выброса, с другой стороны, во время диастолы в желудочке увеличивается остаточный объем крови и повышается диастолическое давление. В результате повышается давление в ЛП, легочных венах и легочных капиллярах. Таким образом, АС приводит к развитию следующих гемодинамических нарушений: 1. Концентрическая гипертрофия левого желудочка 2. Диастолическая дисфункция. 3. Фиксированный ударный объем. 4. Нарушения коронарной перфузии. 5. Декомпенсация сердца. Изменения гемодинамики Диастолический возврат крови в ЛЖ из аорты, совместно с обычным объемом крови, поступающим через МК, увеличивает общий объем наполнения желудочка. Это приводит к диастолической перегрузке ЛЖ, в результате чего его полость увеличивается. Во время систолы ЛЖ выбрасывает в аорту весь объем крови, который в него поступил, преодолевая при этом сопротивление со стороны аорты. Это приводит к систолической перегрузке ЛЖ, которая преодолевается за счет утолщения миокарда. Компенсация при НАК осуществляется за счет усиленной работы ЛЖ, но наступает период, когда желудочек оказывается неспособным выбросить весь объем крови. Часть ее остается в желудочке, повышая уровень диастолического давления. В результате возрастает сопротивление поступлению очередной порции крови из ЛП, для его преодоления давление в предсердии повышается. Наиболее характерными изменениями гемодинамики, возникающими при НАК, являются: 1. Компенсаторная эксцентрическая гипертрофия ЛЖ (дилатация + гипертрофия), возникающая в самом начале формирования порока.
2. Признаки левожелудочковой систолической недостаточности, застоя крови в малом круге кровообращения и легочной гипертензии, развивающиеся при декомпенсации порока. 3. Некоторые особенности кровенаполнения артериальной сосудистой системы большого круга кровообращения: • повышенное систолическое АД; • пониженное диастолическое АД; • усиленная пульсация аорты, крупных артериальных сосудов, а в тяжелых случаях – артерий мышечного типа (артериол), обусловленная увеличением наполнения артерий в систолу и быстрым уменьшением наполнения в диастолу; • нарушение перфузии периферических органов и тканей за счет относительного снижения эффективного сердечного выброса и склонности к периферической вазоконстрикции. 4. Относительная недостаточность коронарного кровотока. Вопросы для самоконтроля
Тестовый контроль
1. Оптимальной позицией для оценки состояния створок аортального клапана при ЭхоКГ является: а) парастернальная позиция короткая ось на уровне конца створок митрального клапана; б) парастернальная позиция короткая ось на уровне корня аорты; в) парастернальная позиция короткая ось на уровне конца папиллярных мышц; г) апикальная пятикамерная позиция; д) апикальная двухкамерная позиция. 2. Причиной митральной регургитации могут стать: а) пролапс митрального клапана; б) ишемическая болезнь сердца; в) ревматизм; г) инфекционный эндокардит; д) верно все перечисленное. 3. Струю митральной регургитации при ЭхоКГ оценивают, установив контрольный объем а) в правом желудочке; б) в правом предсердии; в) в выносящем тракте левого желудочка; г) в выносящем тракте правого желудочка; д) в левом предсердии. 4. Форма движения передней створки митрального клапана при исследовании в М-модальном режиме имеет следующий вид а) W-образный; б) У-образный; в) М-образный; г) форму плато. 5. Дополнительные наложения на створках митрального клапана могут свидетельствовать: а) об инфекционном эндокардите; б) об отрыве хорд; в) о кальцификации створок; г) о миксоматозной дегенерации; д) обо всем перечисленном. 6. Диастолотеский прогиб (парусение) передней створки митрального клапана и ограничение ее подвижности характерны: а) для митрального стеноза; б) для аортального стеноза; в) является нормой; г) для пролапса митрального клапана; д) для митральной недостаточности. 7. Площадь митрального отверстия в норме составляет: а) 4-6 см2; б) 1,5-2 см2; в) 2-4 см2; г) 1,0-2,0 см2; д) менее 1,0 см2. 8. Причиной аортальной регургитации может явиться: а) двухстворчатый аортальный клапан; б) аневризма восходящего отдела аорты; в) ревматизм; г) инфекционный эндокардит; д) верно все перечисленное. 9. При исследовании в режиме цветового допплеровского картирования поток митральной регургитации принято картировать следующим цветом: а) красно-желтым, турбулентным; б) желто-синим, турбулентным; в) красным; г) синим. 10. Струю аортальной регургитации при допплеровском эхокардиографическом исследовании оценивают, установив контрольный объем в следующей точке: а) в правом желудочке; б) в правом предсердии; в) в выносящем тракте левого желудочка; г) в выносящем тракте правого желудочка; д) в левом предсердии. 11. Для стеноза митрального клапана характерно: а) наличие спаек по комиссурам; б) ограничение подвижности створок; в) уменьшение площади митрального отверстия; г) все перечисленное верно. 12. При нсследовании в режиме цветового допплеровского картирования поток аортальной регургитации принято картировать следующим цветом (апикальная 5-ти камерная позиция): а) красно-желтым, турбулентным; б) желто-синим, турбулентным; в) красным; г) синим. 13. У больных с изолированным аортальным стенозом можно обнаружить при допплеровском исследовании: а) ускорение трансмитрального кровотока; б) ускорение трансаортального кровотока; в) наличие митральной регургитации; г) наличие аортальной регургитации. 14. Признаком митрального стеноза в М-модальном режиме является: а)пролабирование передней створки митрального клапана; б) пролабирование задней створки митрального клапана; в) однонаправленное движение створок; г) правильные ответы а) и б). 15. Для оптимальной визуализации и оценки состояния митрального клапана при эхокардиографическом исследовании служит: а) парастернальная позиция короткая ось на уровне корня аорты; б) супрастернальная короткая ось; в) супрастернальная длинная ось; г) парастернальная длинная ось левого желудочка; д) парастернальная короткая ось левого желудочка на уровне конца папиллярных мышц. 16. Признаком аортального стеноза в М-модальном режиме является: а) пролабирование створок аортального клапана; б) увеличение корня аорты; в) уменьшение открытия створок аортального клапана; г) все перечисленное верно. 17. Для оптимальной визуализации и оценки состояния диастолического трансмитрального кровотока при эхокардиографическом исследовании используется следующая позиция: а) парастернальная короткая ось на уровне корня аорты; б) супрастернальная короткая ось; в) апикальная четырехкамерная; г) парастернальная длинная ось левого желудочка; д) парастернальная короткая ось левого желудочка на уровне конца папиллярных мышц. 18. Аневризма восходящего отдела аорты с отслойкой интимы сопровождается: а) аортальной регургитацией; б) аортальным стенозом; в) митральной регургитацией; г) митральным стенозом; д) трикуспидальной регургитацией. 19. При I степени митральной регургитации при цветовом допплеровском картировании площадь струи занимает следующий процент от объема левого предсердия: а) 20-40%; б) более 80%; в) 40-80%; г) менее 20%; 20. В случае стеноза митрального отверстия при допплеровском исследовании трансмитрального кровотока выявляют: а) уменьшение скорости потока; б) поток митральной регургитации; в) увеличение скорости потока; г) нарушение диастолической функции. Ответы к тестовому контролю 1. б; 2. д; 3. д; 4. в; 5. д; 6. а; 7. а; 8. д; 9. б; 10. в; 11. г; 12. а; 13. б; 14. в; 15. г; 16. в; 17. в; 18. а; 19. г; 20. в.
МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ Федеральное государственное бюджетное образовательное учреждение высшего профессионального образования “Чувашский государственный университет имени И.Н. Ульянова” ФУНКЦИОНАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ МИТРАЛЬНЫХ И АОРТАЛЬНЫХ ПОРОКОВ СЕРДЦА
|
|||||||||
|
Последнее изменение этой страницы: 2021-04-05; просмотров: 90; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.59.187 (0.084 с.) |