Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Факультативные предраковые заболевания
• Кератома (себорейная кератома, старческая кератома, базально-клеточная папиллома). В зрелом и пожилом возрасте на коже могут появляться доброкачественные эпителиальные образования — кератомы, количество которых может достигать нескольких десятков, а иногда и сотен. Вначале на коже появляется жёлтое пятно, почти не возвышающееся над поверхностью, в дальнейшем превращающееся в бляшковидное образование до 1,5 см в диаметре, тёмно-серого, коричневого или чёрного цвета с гладкой или шероховатой поверхностью. Иногда с самого начала кератома имеет тёмную окраску (коричневую или черную), и тогда её бывает сложно отличить от меланомы. Характерная особенность себорейной кератомы — образование на её поверхности беловатых точек, имеющих вид «жемчужин», чего никогда не наблюдают при меланоме. Нередко поверхность кератомы покрыта коркой, представляющей собой наслоение роговых масс. Эту корку легко снять путём натожения мазевых повязок (например, с касторовым маслом), после чего обнажается бородавчатая поверхность и можно получить материал для цитологического исследования (отпечаток). Микроскопически кератома характеризуется разрастанием многослойного плоского эпителия с выраженными явлениями акантоза, гиперкератоза и паракератоза. Лечение заключается в электродеструкции и криодеструкции. • Старческий кератоз (себорейная бородавка, себорейная кератома, старческая бородавка) не относят к новообразованиям. Кожный очаг развивается очень медленно. Сначала появляется ограниченное пятно желтоватого или коричневого цвета, которое постепенно достигает диаметра 4—6 см. Постепенно поверхность опухоли покрывается желтоватыми корками. Как правило, болеют лица старше 50-55 лет, однако старческий кератоз может возникать и в более молодом возрасте. Локализуется на коже лица, облысевшей коже волосистой части головы, реже — на туловище. Лечение: иссечение, электрокоагуляция, криодеструкция, воздействие лазера, мази с ретинолом и др. • Кератоакантома чаще локализуется на лице, ушных раковинах, красной кайме губ. Представляет собой полусферические узелки (от 0.5 до 2 см в диаметре), неспаянные с подлежащими тканями, с уг лублением в центре, покрытым гиперкератической пленкой. Опухоль безболезненна, подвижна. Приблизительно в течение 1 мес кератоакантома достигает максимальной величины, стадия стабилизации продолжается 2—3 нед, после чего наступает период регресса. В этот период кератоакантома уплощается, роговые массы отторгаются, границы опухоли становятся менее чёткими. Лечение — иссечение с обязательным гистологическим исследованием.
• Кожный рог — образование конусовидной формы, возвышающееся над уровнем кожи (от нескольких миллиметров до нескольких сантиметров), с плотной гиперкератической поверхностью и мягкотканным основанием. Локализуется на коже лица, веках, ушных раковинах, волосистой части головы, на красной кайме губ, реже на коже туловища и конечностей. Чаще болеют женщины. В 10— 12% случаев возможна злокачественная трансформация. Лечение преимущественно хирургическое. Допустима лучевая терапия с использованием близкофокусной рентгенотерапии. • К факультативным предраковым заболеваниям кожи также относят псориаз, глубокие микозы кожи, красный плоский лишай, атеромы, дермоидные и эпидермальные кисты, папилломы (бородавки). Злокачественную трансформацию при этих заболеваниях наблюдают редко, а своевременное лечение эффективно предупреждает развитие рака кожи. Начало формы ОБЛИГАТНЫЕ ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ Пигментная ксеродерма Пигментная ксеродерма, или злокачественный эфилидоз, — наследственный фотодерматоз (тип наследования — аутосомно-рецессивный), развивающийся в результате дефекта репарации ДНК. Это типичный актинический дерматоз, характеризующийся повышенной чувствительностью кожи к солнечным лучам. Пигментная ксеродерма возникает в раннем детском возрасте и проявляется при первом воздействии солнечных лучей. Кожа лица становится красной и отёчной. Через некоторое время эритема сменяется рассеянными по всему лицу и открытым частям тела округлыми пигментированными пятнами. Одновременно кожа становятся сухой, теряет свою эластичность. В дальнейшем появляются очаги атрофии кожи белесоватого цвета, сливающиеся друг с другом. Через атрофичную кожу просвечиваются расширенные капилляры — телеангиэктазии, что придаёт лицу эритемный вид. Постепенно на атрофичной коже, которая очень ранима, возникают язвы, гиперкератозные и бородавчатые разрастания, превращающиеся в дальнейшем в рак. Следует подчеркнуть, что рак, возникший на почве типичной ксеродермы, протекает медленно, не метастазирует и чувствителен к лучевой терапии. Профилактика малигнизации пигментной ксеродермы: фотозащитные мази, которыми покрывают открытые участки тела.
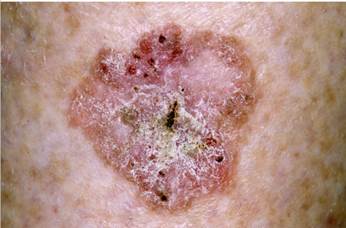
Болезнь Боуэна
Болезнь Боуэна характеризуется медленным развитием преимущественно одиночных, реже множественных плоских очагов поражения неправильных или округлых очертаний, покрытых серозно-кровянистыми корками. Характерная особенность — неравномерный рост очага поражения по периферии, его «пестрота» за счёт чередования участков эрозии, поверхностной атрофии, очагов гиперкератоза и слегка возвышающейся краевой зоны. В ряде случаев эрозии покрываются чешуйко-корками, сопровождаются мокнутием, что придаёт очагу поражения сходство с экземой. Выделяют 2 формы болезни Боуэна: одна возникает на открытых местах, подверженных инсоляции, другая — на закрытых участках кожного покрова. В зависимости от преобладания той или иной симптоматики заболевание подразделяют на экземоподобную, гиперкератотическую и бородавчатую формы. Локализация очагов различна, чаще они располагаются на коже туловища, верхних конечностей, в области промежности и наружных половых органов. На слизистых оболочках их чаше обнаруживают в области рта, гениталий, прямой кишки и т.д. Заболевание чаще возникает в пожилом и старческом возрасте, одинаково часто у мужчин и женщин. Частота трансформации болезни Боуэна в плоскоклеточный рак составляет от 11 до 80%. При злокачественной трансформации болезни Боуэна в пределах бляшки формируется плотная узловатость, которая в дальнейшем часто изъязвляется. Лечение зависит от расположения патологического процесса и его величины. При небольших очагах на коже используют криодеструкцию, аппликации мази с проспидия хлоридом (30%). Небольшие очаги в складках кожи чаще удаляют хирургически или с помощью углекислого лазера. При локализации на слизистых оболочках иногда проводят близкофокусную рентгенотерапию. Существуют сообщения о благоприятных результатах при лечении ароматическими ретиноидами (ацитретин в течение 1—2 мес в дозе 1 мг/кг массы тела в сутки). Болезнь Педжета Болезнь Педжета чаще развивается в области соска грудной железы. Симптоматика напоминает таковую при микробной экземе. Очаг поражения обычно имеет неровные очертания, мацерированную поверхность с корочковыми наслоениями. Заболевание характеризуется медленным прогрессированием. Болезнь Педжета также может развиваться на любых участках кожи, где присутствуют апокриновые потовые железы (в подмышечных, паховых складках, промежности, на вульве, мужских половых органах и др.). Наиболее часто заболевание возникает в пожилом и старческом возрасте. При всех формах болезни Педжета высок риск инвазивного роста и трансформации в плоскоклеточный рак. При гистологическом исследовании в эпидермисе обнаруживают клетки Педжета, располагающиеся преимущественно в базальном слое. Эти клетки отличаются большими размерами, светлой цитоплазмой, крупным ядром. Они сдавливают эпидермоциты, в результате чего последние дегенерируют.
Лечение аналогично таковому плоскоклеточного рака. Чаще всего применяют комбинированную терапию — широкое хирургическое иссечение с назначением цитостатических препаратов (блеомицин, проспидия хлорид) и лучевой терапией. В начатьных стадиях используют аппликации мази с проспидия хлоридом или демеколцином, а также лазеротерапию или криодеструкцию. Необходимо тщательное обследование всех пациентов, поскольку болезнь Педжета нередко сочетается с раком других органов. Эритроплазия Кейра Эритроплазия Кейра чаще локализуется на головке полового члена у мужчин, реже на крайней плоти. Болеют в основном мужчины, не подвергшиеся обрезанию. Очаги поражения при болезни Кейра имеют чёткие границы, ярко-красный или вишнёво-бордовый насыщенный цвет, блестящую или бархатистую поверхность. Размеры подвержены значительным колебаниям. Заболевание обычно развивается медленно, постепенно. В процессе развития эритроплазия Кейра нередко инфицируется, при этом на поверхности появляются участки нагноения или белесоватый натёт, легко снимаемый шпателем. Очаги поражения легко подвергаются травматизации. при этом часто возникает кровотечение. Злокачественную трансформацию эритроплазии Кейра наблюдают приблизительно у 30% больных, в таких случаях наблюдают инвазивный рост, появляется мясистый гранулирующий узел, изъязвление, покрывающиеся гнойными или кровянистыми корочками. Лечение зависит от локализации патологического процесса, его величины, выраженности инфильтрации и наличия изъязвления. При поражении крайней плоти наиболее эффективно проведение обрезания. При локализации на головке очаги небольших размеров подвергают криодеструкции под местной анестезией. Эффективны аппликации мази с проспидия хлоридом (30%) ежедневно в течение 3 нед. При инвазивной форме болезни Кейра назначают блеомицин или другие цитостатические препараты по схеме лечения плоскоклеточного рака в сочетании с близкофокусной рентгенотерапией.
|
|||||||
|
Последнее изменение этой страницы: 2021-04-04; просмотров: 105; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.142.98.108 (0.006 с.) |