Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Инструментальные диагностические исследования
Дерматоскопия
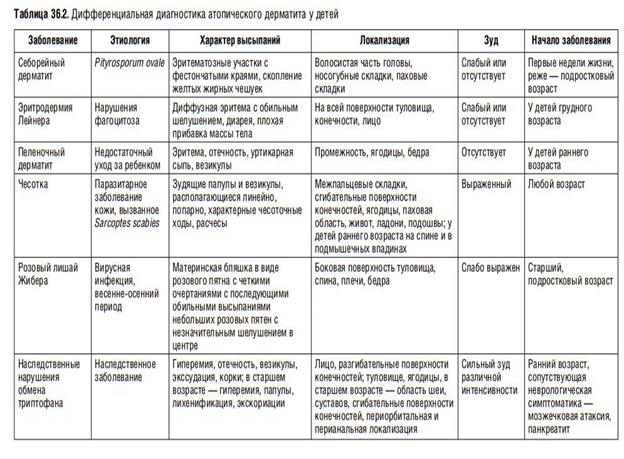
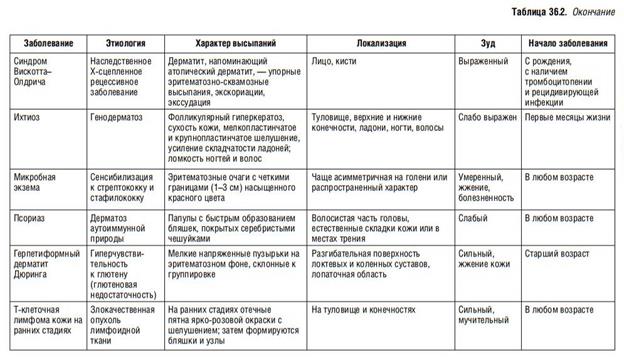
Вопрос 37 Атопический дерматит у детей грудного и раннего возраста. Определение. Дифференциальный диагноз. Профилактика. Диспансерное наблюдение. Атопический дерматит — мультифакториальное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением и возрастными особенностями локализации и морфологии очагов поражения. Атопический дерматит (АтД) в типичных случаях начинается в раннем детском возрасте, может продолжаться или рецидивировать в зрелом возрасте, значительно нарушает качество жизни больного и членов его семьи. В большинстве случаев развивается у лиц с наследственной предрасположенностью и часто сочетается с другими формами аллергической патологии, такими как бронхиальная астма (БА), аллергический ринит (АР), аллергический конъюнктивит, пищевая аллергия (ПА)
Профилактика и диспансерное наблюдение Пациенты детской возрастной категории с АтД должны находиться под постоянным диспансерным наблюдением педиатра, консультации специалистов (аллерголога-иммунолога, дерматолога) в зависимости от состояния и тяжести процесса проводятся 1 раз в 2-6 мес. Комплексное обследование с динамическим контролем состояния, определением изменений спектра и степени сенсибилизации, проводятся детям в зависимости от степени тяжести и характера течения процесса по показаниям амбулаторно / в дневном стационаре. Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирующей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
Вопрос 38 Атопический дерматит у детей грудного и раннего возраста. Определение. Понятие об атопическом марше. Современные подходы к терапии. Прогноз. Атопический марш – это последовательность клинических проявлений аллергии у человека, имеющего генетическую предрасположенность. Первыми признаками являются атопический дерматит и пищевая аллергия, пик которых приходится на первые два года жизни. Далее в возрасте около 3 лет развивается сенсибилизация (чувствительность) к аэро-аллергенам, что совпадает по времени с присоединением респираторных (дыхательных) проявлений аллергии: бронхиальной астмы, аллергического ринита (риноконъюнктивит, поллиноз, сенная лихорадка). Степень чувствительности к аэро-аллергенам продолжает увеличиваться до школьного возраста, к 5-ти годам присоединяется сенсибилизация к бытовым аллергенам. Описанные события являются картиной полной реализации атопической программы – атопическим маршем. Однако не у всех детей программа реализуется полностью, она может быть прервана на любом этапе, в этом заключается смысл лечения и профилактики атопии. Атопическая триада – это три заболевания: атопический дерматит, бронхиальная астма и аллергический ринит (риноконъюнктивит, поллиноз, сенная лихорадка). Эти заболевания составляют триаду, так как связь между ними научно доказана. В их основе лежит последовательность иммунных реакций, обусловленных IgЕ-антителами. Атопическая триада является проявлением общей атопической программы, генетически заложенной у человека. Общие гены, например, найдены для атопического дерматита и астмы. Чаще всего первым проявлением общей атопии является атопический дерматит в раннем детском возрасте, затем к нему могут присоединиться два других проявления: ринит и/или бронхиальная астма (так называемый «атопический марш»). Реже эти заболевания появляются одновременно, или вообще у человека всю жизнь может быть одно из этих заболеваний. Однако никогда нельзя исключать вероятности присоединения остальных проявлений атопии, недаром они и получили названия «триада».
Терапия Лечение, задачи лечения: уменьшение выраженности симптомов болезни; обеспечение длительного контроля над заболеванием, путем предотвращения или снижения тяжести обострения; изменение естественного течения заболевания. Полное излечение пациента в некоторых случаях невозможно.
Схема лечения: Основные направления терапии АД: устранение причинных факторов, вызывающих обострение (диета, гипоаллергенный быт), лечебнокосметический уход за кожей; наружная противовоспалительная терапия, антигистаминные препараты.
Вспомогательное лечение: энтеросорбция, лечебный плазмаферез, фототерапия, цитостатики, антибиотики, витамины, иммуномодуляторы, пробиотики.
Диета при АД должна исключать продукты, роль которых в развитии АД доказана. Для детей первого года жизни оптимальным питанием является грудное молоко. При его отсутствии при легких проявлениях АД используют адаптированные смеси с низкой степенью гидролиза (гипоаллергенные смеси – НаН гипоаллергенный, Хипп ГА, Хумана ГА и др.). При выраженных проявлениях АД показано назначение смесей на основе высокой степени гидролиза белка (Алфаре, Нутрилон Пепти ТСЦ, Нутрамиген и др.). Прикормы детям с АД рекомендует водить на 1 месяц позже, чем здоровым.
Наружная терапия АД включает в себя уход за кожей (увлажнение и смягчение) и использование лекарственных средств, наносящихся на кожу. Наружная терапия АД является обязательной частью лечения. Основными задачами наружной терапии при АД являются: а) купирование зуда и воспаления; б) повышение барьерной функции кожи, восстановление водно-липидного ее слоя; в) проведение адекватного ухода за кожей.
Для наружной терапии АД применяют: топические глюкокортикоиды (ТГК), Пимекролимус (Элидел), традиционные лечебные средства (анилиновые красители, нафталан, деготь, ихтиол, АСД фракция III). В зависимости от остроты воспалительного процесса для лечения применяют: лосьоны, болтушки, кремы, гели, липогели, мази. В настоящее время для наружной терапии применяют или топические глюкокортикостероиды или нестероидные противовоспалительные препараты. Из ГКС наиболее часто применяют Элоком, Адвантан, Локоид. Указанные препараты выпускают в разных формах.
Системная терапия АД представлена антигистаминными препаратами, стабилизаторами тучных клеток.
Антигистаминная терапия – важный этап лечения АД. Антигистаминные препараты I поколения (димедрол, пипольфен, супрастин, тавегил и др.) из-за выраженных побочных явлений для лечения применяются все реже.
Предпочтение при лечении АД следует отдавать препаратам II поколения: Лоратадин, Дезлоратадин, Цетиризин, Фексофенадин. Антибактериальная терапия Местное применение антибактериальных препаратов разумно в очагах, колонизированных staphylococcus aureus. Системное применение антибиотиков может быть оправдано у пациентов с подтвержденной бактериальной инфекцией кожи на больших участках.
Комбинированная терапия: тридерм, фуцирокт, фуцидин Г. Системная иммуномодулирующая терапия применяется в случаях тяжелого
течения АД, рефрактерного к стандартной терапии местными средствами. Системные глюкокортикоиды преднизолон (перорально) или триамцинолон (внутримышечно) можно назначать короткими курсами для купирования тяжелых обострений АД. Исходы. У 60% детей с АД симптомы заболевания со временем полностью исчезают. У остальных детей проявления АД сохраняются и рецидивируют на протяжении всей жизни. АД может быть частью так называемого аллергического марша, когда последовательно после АД развивается бронхиальная астма, а затем поллиноз. Прогноз при АД зависит от возраста детей. Считают, что дети, заболевшие АД на 1-м году жизни имеют лучший прогноз заболевания. С другой стороны, нередко при раннем развитии АД заболевание протекает тяжелее. Неблагоприятное влияние на прогноз оказывают другие сопутствующие заболевания (поллиноз, аллергический ринит).
Вопрос 39. Атопический дерматит у детей грудного возраста. Определение. Особенности питания при атопическом дерматите. - элиминационная диета – исключение продукта, вызывающего атд, - гипоаллергенная диета – даже при отсутствии пищевой сенсибилизации и клинических реакций на пищу, диета способствует уменьшению суммарного действия триггерных факторов, способствующих обострению кожного процесса. Диетотерапия проводится в три этапа: - 1 этап — диагностическая элиминационная диета, когда положительная динамика клинической симптоматики при исключении из питания подозреваемого продукта позволяет подтвердить наличие аллергии к нему; - 2 этап — лечебная элиминационная диета с исключением всех выявленных причиннозначимых пищевых аллергенов и триггерных факторов; - 3 этап — расширение рациона в период ремиссии.
Продукты прикорма ребенку с АтД должны вводиться в рацион по одному, в небольших количествах, предпочтительно в период продолжающегося грудного вскармливания. У детей с аллергией к БКМ прикорм не должен содержать молочных продуктов. В остром периоде АтД новые продукты прикорма не назначаются. Поскольку в настоящее время доказано, что отсроченное введение прикорма не позволяет снизить риск пищевой аллергии, оптимальным сроком для введения прикорма в питание ребенка с аллергией считается возраст от 5 до 6 месяцев. Ребенку формируется индивидуальный элиминационный рацион, максимально сбалансированный по составу макро- и микронутриентов и соответствующий возрастным физиологическим потребностям.
Гипоаллергенные продукты прикорма должны иметь монокомпонентный состав, не содержать молока, глютена, сахара, соли, бульона, а также консервантов, искусственных красителей и ароматизаторов. При наличии таких гастроинтестинальных нарушений, как неустойчивый стул, диарея, колики, а также при сниженной массе тела первыми вводятся каши промышленного производства, при склонности к запорам или избыточной массе тела — овощное пюре. Для организации гипоаллергенного зернового прикорма выбирают моно-компонентные безмолочные и безглютеновые каши (гречневую, рисовую, кукурузную), не содержащие сахар. В качестве гипоаллергенного овощного прикорма используются кабачки, патиссоны, цветная, белокочанная, брюссельская капуста и др. Следует помнить, что у детей с АтД часто встречается сенсибилизация ко многим продуктам: необходим индивидуальный подбор даже гипоаллергенных продуктов прикорма с контролем специфических IgE и/или прик-тестов и клинической переносимости. С целью коррекции белковой части рациона в питание ребенка с 6 месяцев вводят мясное пюре. Рекомендуется использовать специализированные детские консервы из мяса кролика, индейки, конины, ягненка, тощей свинины. Говядина и телятина у детей с аллергией к БКМ не используются. Фруктовые и ягодные соки рекомендуется давать значительно позже, чем здоровым детям, — только к концу первого года жизни. Гипоаллергенный фруктовый прикорм формируется главным образом из яблок зеленой и белой окраски. Тепловая обработка фруктов улучшает их переносимость. Куриное яйцо и рыба как высокоаллергенные продукты не вводятся в рацион детей первого года жизни с АтД. Кисломолочные продукты и творог, как и другие продукты, содержащие коровье молоко, при наличии аллергии на БКМ полностью исключаются из рациона ребенка.
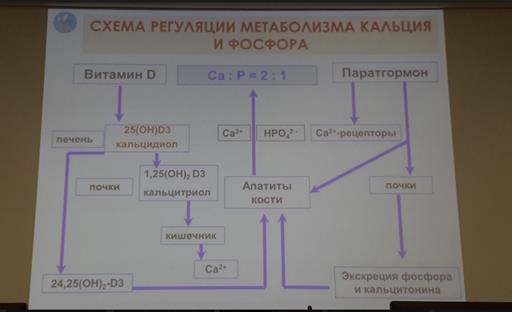
Вопрос 40 Роль фосфора и кальция в организме ребенка. Особенности их обмена, регуляции. Суточная потребность детей раннего возраста в кальции, фосфоре, витамине Д. Факторы, предрасполагающие к рахиту. Фосфор (Р) – биохимический элемент, необходимый для нормального функционирования организма. Соединения фосфора и его производные присутствуют практически в каждой клетке тела и принимают участие во всех физиологических химических реакциях. Биологическая роль фосфора очень велика. Необходимо отметить следующее: · Он входит в состав нуклеиновых кислот, участвующих в процессах роста и деления клеток, хранения и использования генетической информации. · В составе костей скелета содержится примерно 85% от всего фосфора, находящегося в организме. · Фосфор обеспечивает нормальную и здоровую структуру десен и зубов. · Он существенно влияет на правильную работу почек и сердца. · Принимает участие в процессах накопления и освобождения энергии в клетках. · Задействован в передаче нервных импульсов.
· Немаловажное значение фосфора: элемент способствует обмену жиров и крахмалов. В организме фосфор содержится в виде соединений – липидов, неорганических фосфатов, нуклеотидов. Содержание фосфора в организме способствует регулированию паратгормона, кальцитонина и витамина Д. Для правильного функционирования данного элемента требуется достаточное количество кальция и витамина D. При этом важно не столько количество самого фосфора, сколько его соотношение с кальцием.
Вообще фосфору и кальцию отводится особая роль в обмене веществ. Они незаменимы для организма, несмотря на то, что не имеют какой-либо питательной ценности и не несут в себе энергии. Их главнейшей функцией является связь с белками и участие в образовании костной ткани. Это крайне важно для интенсивного роста молодых особей. Кальций является структурным макроэлементом, содержание которого превышает по своему содержанию все остальные элементы в организме (кроме элементов-органогенов). Практически весь (99%) кальций в организме находится в зубах и костях скелета, и только около 1% - во всех остальных органах, тканях и биологических жидкостях. Биологическая роль кальция Прежде всего, кальций является важнейшим структурным компонентом костей и зубов. Также кальций регулирует проницаемость клеточных мембран, а также инициирует ответы клеток на различные внешние стимулы. Присутствие кальция в клетки или во внеклеточной среде обуславливает дифференцировку клетки, а также сокращение мышц, секрецию и перистальтику. Кальций регулирует активность многих ферментов (включая ферменты систем свертывания крови). Кальций регулирует работу некоторых эндокринных желез, обладает десенсибилизирующим и противовоспалительным эффектом. Основные функции кальция в организме: o структурный компонент костей и зубов o участвует в мышечных сокращениях o регулирует проницаемость клеточных мембран o участвует проводимости сигнала по нервным клеткам o регулирует сердечную деятельность o участвует в свертывании крови
Существует два пути всасывания кальция в кишечнике: · активный трансцеллюлярный процесс, который происходит главным образом в двенадцатиперстной кишке и проксимальном отделе тощей кишки (он регулируется витамином D). · пассивный – независим от витамина D и происходит на всем протяжении тонкой кишки. В этом случае количество абсорбируемого кальция зависит от его содержания в рационе. Большая часть абсорбции кальция происходит в подвздошной кишке, где пища остается наиболее длительно. Приблизительно 4% кальция всасывается в толстой кишке. Половина содержащегося в крови кальция связана с белками плазмы (главным образом с альбумином). Связанный с белками плазмы кальций является резервом для сохранения необходимого уровня ионизированного кальция. Кальций экскретируется приблизительно в равных количествах с мочой и кишечным секретом. Выделение кальция и фосфора почками идет параллельно содержанию их в крови. При нормальном содержании кальция его выделение с мочой незначительное, почки фильтруют приблизительно 8,6 г/сут, почти все количество его повторно абсорбируется и лишь от 100 до 200 мг экскретируется с мочой, при гипокальциемии это количество резко уменьшается, гиперкальциемия увеличивает содержание кальция в моче.
Основную квоту фосфата человек получает с мясом, рыбой, яйцами (25-40%), молочными продуктами (20-30%) и хлебными изделиями (12-20%). В физиологических условиях в тонкой кишке всасывается около 70% поступающего с пищей фосфата, обычно в виде свободных ортофосфатов. Метаболитом, ответственным за стимуляцию транспорта фосфатов, является 1,25(ОН)2D, увеличивающий транспорт, как кальция, так и фосфатов. Недостаточность всасывания фосфора в кишечнике редко приводит к отрицательному фосфорному балансу, и поддержание нормального баланса фосфора зависит от эффективности экскреции или задержки его почками. Главным образом, фосфат реабсорбируется в проксимальной части нефрона благодаря активности натрий-фосфатного котранспортера - NPT2a. NPT2a является мишенью двух основных гормонов, которые контролируют почечную реабсорбцию фосфата - ПТГ и FGF-23, уменьшая количество NPT2a в области щелочной каемки. При избытке паратиреоидных гормонов снижается реабсорбция и повышается экскреция фосфатов.
Суточная потребность организма в кальции – 400-1200 мг в зависимости от возраста, (до 1 года - 50 мг на 1 кг массы). Р - до 3 месяцев 300 мг в день До 6 месяцев 400 мг в день До 12 месяцев 500 мг в день
Д – всем детям до 1 года – 400 МЕ Детям старше 1 года и взрослые – 600 МЕ (на ПДБ говорили всем 1000 МЕ)
|
|||||||||
|
Последнее изменение этой страницы: 2021-02-07; просмотров: 157; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.138.85.238 (0.059 с.) |