
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Общий осмотр: оценка состояние питания, мышечной, костной, суставной и лимфатической системыСтр 1 из 55Следующая ⇒
Питание. Ориентировочно упитанность определяется по толщине кожной складки следующим образом: большим и указательным пальцами захватывают кожную складку в области середины плеча, боковой поверхности грудной клетки, в области живота или на передней поверхности бедра больного и измеряют её толщину. В норме толщина кожной складки составляет около 1,5-2 см. При толщине менее 1 см питание считается сниженным, более 2 см – повышенным. Более точно степень упитанности определяют при сопоставлении массы тела и роста и определяется расчётом индекса массы тела.ИМТ рассчитывается делением показателя массы тела (в кг) на показатель роста(в м), возведенный в квадрат: < 18,5-Дефицит массы тела.18,5 – 24,9-Нормальная масса тела.25,0 – 29,0-Избыточная масса тела (предожирение).30,0 – 34,0-Ожирение I степени.35,0 – 39,0-Ожирение II степени.> 40-Ожирение III степени. Развитие подкожной жировой клетчатки может быть: нормальным;повышенным – при избыточном питании, гиподинамии, алкоголизме, нарушении функции эндокринных желёз; пониженным (вплоть до кахексии) – при недоедании, нарушении функции органов пищеварения, хронических инфекциях, эндокринных, онкологических заболеваниях и др. Распределение жировой ткани может быть:равномерное – при ожирении, связанном с перееданием и сниженной физической активностью; неравномерное - (жировые отложения только в определенных областях) – при эндокринной патологии. Различают типы отложения жировой ткани: абдоминальный (верхний);ягодично – бедренный; смешанный. Мышцы. Степень развития мышц: хорошая (значительная) – выпуклости над мышцами резко выражены, конечности толстые, костные выступы не видно; удовлетворительная (средняя) – выпуклости видны отчетливо, конечности достаточно полные, костные выступы мало заметны; слабая – выпуклости в области мышц почти отсутствуют, конечности тонкие, костные выступы рельефные. Пропорциональность развития мышц: Может зависеть от особенностей профессии больного или вида спорта, которым он занимается. Она может нарушаться при болезнях суставов, костей, нервов в связи со снижением нагрузки на определенные группы мышц и развитием атрофий. Для выявления атрофий или гипертрофий мышц сравнивают рельефы частей тела над симметричными мышцами или окружности конечностей путем измерения. Тонус мышц: хороший или удовлетворительный тонус (мышцы умеренно плотные, эластичные) в обычных условиях в норме;повышенный тонус (плотность мышц асимметрично повышена) – при поражениях нервной системы;сниженный тонус (дряблость мышц) – при уменьшении нагрузки на мышцы, нарушении обмена веществ, при болезнях нервов, суставов, костей - часто сочетается с атрофией. Сила мышц: Для определения силы мышц кисти просят больного сжать руки исследующего одновременно обеими руками и сравнивают силу давления. Для исследования силы мышц разгибателей – исследующий пытается согнуть разогнутую в суставе конечность больного, удерживаемую им в таком положении. Для определения силы мышц сгибателей руки или ноги просят больного удерживать конечность в согнутом состоянии, при ютом исследующий пытается её разогнуть. Значительное снижение силы и нарушение функции мышц (парез) или полная утрата функции (паралич) обычно связаны с расстройствами центральной и периферической нервной системы. Болезненность:непораженные мышцы при ощупывании безболезненны. Воспалительные процессы или кровоизлияния сопровождаются появлением болезненности и припухлости. Участки уплотнения – следствие ранее перенесённых воспалений и повреждений. Кости. Определяют пропорциональность развития костей скелета, наличие деформаций костей, искривления. У здорового человека ошупывание костей и постукивание по ним боли не вызывает, поверхность костей гладкая. Позвоночник имеет 4 физиологических изгиба: выпуклостью вперёд (лордоз) – в шейном и поясничном отделах и выпуклостью назад (кифоз) – в грудном отделе и в области кресца и копчика. Асимметричность скелета, укорочение размеров, нарушение формы, костные мозоли, болезненность костей – результат предшествующих травм, переломов. Искривление позвоночника в сторону (сколиоз) – результат неправильного сидения, профессиональной деятельности, перенесённого рахита. Дугообразный кифоз – при атрофии межпозвонковых хрящей (у пожилых). Горб, патологический кифоз, кифосколиоз – при туберкулёзе, травмах. Суставы. При осмотре суставов необходимо определить:форму (конфигурацию) суставов;состояние кожи над ними (цвет, отечность, температуру); болезненность при ощупывании и движении;степень подвижности. У здорового человека суставы нормальной конфигурации, безболезненны при пальпации, кожа над ними обычной окраски, температуры. Движения в суставах в полном объёме. Изменение формы суставов. Дефигурация сустава (или суставов) - это изменение формы сустава за счет воспалительного отека синовиальной оболочки и периартикулярных тканей, выпота в полость сустава, гипертрофии синовиальной оболочки и фиброзно-склеротических изменений околосуставных тканей. Деформация суставов - это стойкое изменение формы суставов за счет костных изменений, развития анкилозов, подвывихов. Изменение кожи над пораженными суставами чаще проявляется в виде гиперемии и гипертермии, что свидетельствует об остром воспалительном процессе в суставе и околосуставных тканях. Подвижность и болезненность суставов. Определяют объём активных и пассивных движений в суставах. Активные движения произвольно выполняет сам больной. Пассивные движения в исследуемых суставах осуществляет врач при полном мышечном расслаблении. Определение болезненности суставов при их ощупывании по ходу суставной щели, болезненность свидетельствует о поражении самого сустава или о наличии внутрисуставной патологии (например разрыв мениска коленного сустава). Определение характера боли, возникающей при движении в суставах.для воспаления синовиальной оболочки характерно появление стрессовой боли при движении. Болезненность при резистивных активных (изометрических) движениях в суставах является важным признаком поражения периартикулярных тканей (мышц, сухожилий, нервов). Лимфоузлы. Исследуются наружные, доступные пальпации, лимфатические узлы в симметричных одноименных точках визуально и ощупыванием в определенной последовательности: подбородочные, подчелюстные, околоушные, затылочные, задние и передние шейные, над- и подключичные, подмышечные,локтевые,паховые,подколенные. При осмотре лимфатических узлов визуально определяют: увеличение лимфатических узлов; изменение кожи в области исследуемых лимфатических узлов (гиперемия, свищи, изъязвления); Пальпируются ли лимфатические узлы, их характеристики: размеры (горошина или боб);форму, характер поверхности;плотность (консистенцию);подвижность (смещаемость) – спаянность между собой и с окружающими тканями; болезненность. Правила пальпации лимфатических узлов: 1. Исследующий стоит перед больным. 2. Пальпацию проводят 2-5 пальцами обеих или одной руки. 3. Пальцы кладут на кожу исследуемой области и скользят ими вместе с кожей по подлежащим плотным тканям (мышцам, костям) продольными или поперечными или круговыми движениями. 4. Если исследующий получает ощущение перекатывания через узелок, то констатирует, что прощупал лимфатический узел и должен определить его характеристики.
2.Эмфизема легких: причины, симптоматология, дополнительные методы диагностики. Эмфизема легких – это анатомическая альтерация легких, характеризующаяся патологическим расширением воздушных пространств, расположенных дистальнее терминальных бронхиол, и сопровождающееся деструктивными изменениями альвеолярных стенок. Выделяют первичную (диффузную) и вторичную, локальную (на фоне предшествующих заболеваний) эмфизему легких. Основной причиной вторичной эмфиземы является ХОБЛ. Причиной формирования первичной эмфиземы легких является врожденный дефицит альфа1-антитрипсина – фермента, синтезируемого печеночными клетками. В ряде случаев наблюдается вторичный дефицит альфа1-антитрипсина при хронической интоксикации алкоголем, продуктами нефтепереработки, хронической дыхательной недостаточности. Данный фермент отвечает за своевременную инактивацию протеолитических ферментов, высвобождаемых нейтрофилами и другими клетками, участвующими в воспалении с поражением бронхиол и паренхимы легких. Неограниченное действие этих ферментов (трипсин, химотрипсин, эластаза, катепсины и др.) приводит к разрушению эластического каркаса легочной ткани. Под действием давления воздуха, повышенного в результате бронхиальной обструкции, происходят разрывы межальвеолярных перегородок. В дальнейшем перестройка легочной ткани заключается в формировании более грубой соединительной ткани с образованием крупных полостей – булл. Нарушение функции внешнего дыхания у больных эмфиземой легких включает механизм раннего экспираторного закрытия бронхиол в фазу выдоха (бронхоклазия). Данный механизм заключается в том, что во время выдоха при участии дыхательной мускулатуры в грудной клетке повышается давление. Повышенное давление воздуха в эмфизематозных буллах, расположенных центрально, приводит к сдавлению бронхиол, стенки которых лишены хрящевой и мышечной оболочек. Возникает препятствие эвакуации воздуха, что создает проблему гипервоздушности легких, вызывает еще большую нагрузку на альвеолярные перегородки. Эмфизема легких может быть преимущественно центролобулярной, панлобулярной или смешанной. Клиническая картина: Одышка с удлиненным выдохом через сомкнутые губы (пыхтение);«Бочкообразная» грудная клетка;Горизонтальное положение ребер;«Выбухание» над- и подключичных ямок;Перкуторно- снижение нижних границ легких нижеVI ребра спереди, исчезновение перкуторных границ сердца, коробочный звук над легкими.При аускультации – ослабленное везикулярное дыхание. Дополнительные методы исследования: Рентгенологически – увеличение прозрачности легких, обеднение легочного рисунка. СПГ – снижение ОФВ1, индекса Тиффно, увеличение общей и остаточной емкости легких.
Билет №5
1. При постоянной лихорадке (febris continua) температура тела обычно высокая, в пределах 39°, держится в течение нескольких дней или недель с колебаниями в пределах 1°. Встречается при острых инфекционных заболеваниях: сыпной тиф, крупозная пневмония и др.
|
|||||||||
|
Последнее изменение этой страницы: 2020-10-24; просмотров: 69; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.191.22 (0.008 с.) |
 3.Мерцание предсердий: причины, патогенез, разновидности, клиническая диагностика, критерии ЭКГ. МП– это хаотичные и нескоординированные возбуждения и сокращения отдельных участков ПС, за которыми следуют хаотичные сокращения Ж. В ПС возникает от 350 до 700 эктопических очагов, каждый из которых передает импульсы на Ж. Поскольку АВ узел не пропустит более 160 – 200 импульсов, то на Ж попадают не все импульсы, а по закону случайной выборки, хаотично. Причины: 1)причиной могут стать поражения сердечой м. при коронарной недостаточности или склерозе коронарных артерий (атеросклеротический миокардиосклероз). При этом МП возникает преимущественно при поражении мелких сосудов; 2)митральный стеноз; 3)тиреотоксикоз. Патогенез: МП возникает при резком повышении возбудимости миокарда и одновременном нарушении проводимости в нем. При этом синусно-предсердный узел теряет свою функцию водителя ритма, а в миокарде предсердий возникает масса эктопических очагов возбуждения, вырабатывающих импульсы с частотой до 600—800 в минуту, что возможно только при резком укорочении рефрактерного периода. Поскольку проведение этих импульсов затруднено, они не распространяются на предсердия в целом, а каждый из них вызывает лишь возбуждение и сокращение отдельных мышечных волокон; в результате появляются мельчайшие фибриллярные сокращения (мерцание предсердий) вместо их полноценной систолы. К желудочкам через предсердно-желудочковый узел проводится лишь часть импульсов. Так как нет никакой закономерности в проведении предсердных импульсов, желудочки сокращаются через неравные промежутки времени, что и обусловливает полную аритмию пульса. Разновидности: тахиаритмическая (желудочки сокращаются с частотой ритма 120—160 в минуту); брадиаритмическая(частота сердечного ритма не превышает 60 в минуту); нормосистолическая(желудочки сокращаются 60—80 раз в минуту). Клиника: при нормосист.- жалоб нет. При тахи или переходе синусового ритма в аритмию- сжимающин боли, сходные со стенокардией, а при большей продолжительности мерцания вследствие ухудшения ф-ии миокарда наблюдаются признак СН. При тахиаритмии I тон усиливается. Пульс неритмичен, пульсовые волны различны по величине (неравномерный пульс), что также обусловлено неодинаковой продолжительностью диастолы и разным количеством крови, выбрасываемым в аорту. При частых сокращениях сердца нередко появляется дефицит пульса. ЭКГ: отсутствие зубца Р; появление волн мерцания с частотой 350-600 в мин, кот-е наиболее отчетливо видны в V1 и II отведениях; нерегулярное возникновение желуд.косплексов.
3.Мерцание предсердий: причины, патогенез, разновидности, клиническая диагностика, критерии ЭКГ. МП– это хаотичные и нескоординированные возбуждения и сокращения отдельных участков ПС, за которыми следуют хаотичные сокращения Ж. В ПС возникает от 350 до 700 эктопических очагов, каждый из которых передает импульсы на Ж. Поскольку АВ узел не пропустит более 160 – 200 импульсов, то на Ж попадают не все импульсы, а по закону случайной выборки, хаотично. Причины: 1)причиной могут стать поражения сердечой м. при коронарной недостаточности или склерозе коронарных артерий (атеросклеротический миокардиосклероз). При этом МП возникает преимущественно при поражении мелких сосудов; 2)митральный стеноз; 3)тиреотоксикоз. Патогенез: МП возникает при резком повышении возбудимости миокарда и одновременном нарушении проводимости в нем. При этом синусно-предсердный узел теряет свою функцию водителя ритма, а в миокарде предсердий возникает масса эктопических очагов возбуждения, вырабатывающих импульсы с частотой до 600—800 в минуту, что возможно только при резком укорочении рефрактерного периода. Поскольку проведение этих импульсов затруднено, они не распространяются на предсердия в целом, а каждый из них вызывает лишь возбуждение и сокращение отдельных мышечных волокон; в результате появляются мельчайшие фибриллярные сокращения (мерцание предсердий) вместо их полноценной систолы. К желудочкам через предсердно-желудочковый узел проводится лишь часть импульсов. Так как нет никакой закономерности в проведении предсердных импульсов, желудочки сокращаются через неравные промежутки времени, что и обусловливает полную аритмию пульса. Разновидности: тахиаритмическая (желудочки сокращаются с частотой ритма 120—160 в минуту); брадиаритмическая(частота сердечного ритма не превышает 60 в минуту); нормосистолическая(желудочки сокращаются 60—80 раз в минуту). Клиника: при нормосист.- жалоб нет. При тахи или переходе синусового ритма в аритмию- сжимающин боли, сходные со стенокардией, а при большей продолжительности мерцания вследствие ухудшения ф-ии миокарда наблюдаются признак СН. При тахиаритмии I тон усиливается. Пульс неритмичен, пульсовые волны различны по величине (неравномерный пульс), что также обусловлено неодинаковой продолжительностью диастолы и разным количеством крови, выбрасываемым в аорту. При частых сокращениях сердца нередко появляется дефицит пульса. ЭКГ: отсутствие зубца Р; появление волн мерцания с частотой 350-600 в мин, кот-е наиболее отчетливо видны в V1 и II отведениях; нерегулярное возникновение желуд.косплексов.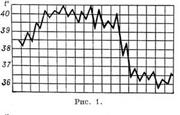 1.Типы температурных кривых: постоянная, гектическая и перемежающаяся лихорадка.
1.Типы температурных кривых: постоянная, гектическая и перемежающаяся лихорадка. 2. Перемежающаяся, или интермиттирующая, лихорадка (febris intermittens) характеризуется резким подъемом температуры тела до 39—40° и больше и спадом в короткий срок до нормальных и даже субнормальных цифр; через 1-3 дня такой же подъем и спад повторяются. Характерна для малярии, туберкулеза, б.печени, септические заболевания.
2. Перемежающаяся, или интермиттирующая, лихорадка (febris intermittens) характеризуется резким подъемом температуры тела до 39—40° и больше и спадом в короткий срок до нормальных и даже субнормальных цифр; через 1-3 дня такой же подъем и спад повторяются. Характерна для малярии, туберкулеза, б.печени, септические заболевания.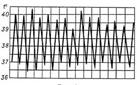 3. Гектическая, или истощающая, лихорадка (febris hectica) характеризуется большими суточными колебаниями температуры тела (3-5°) и резким падением ее до нормальных и субнормальных цифр, причем колебания температуры большие, чем при ремиттирующей лихорадке; наблюдается при септических состояниях и тяжелых формах туберкулеза.
3. Гектическая, или истощающая, лихорадка (febris hectica) характеризуется большими суточными колебаниями температуры тела (3-5°) и резким падением ее до нормальных и субнормальных цифр, причем колебания температуры большие, чем при ремиттирующей лихорадке; наблюдается при септических состояниях и тяжелых формах туберкулеза.


