
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Составлены: ДМН, проф. Н. А. Бородиным
Тюмень – 2017 г. Сокращения: ОА – облитерирующий атеросклероз ОЭ – облитерирущий эндартериит ТЭЛА – тромбоэмболия в легочную артерию ОНМК – острое нарушение мезентериального кровообращения
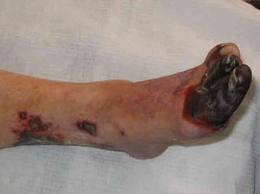 Облитерирующие заболевания сосудов – это системные заболевания артерий конечностей (преимущественно нижних), при которых поражается стенка артериального сосуда, в результате чего возникает частичная, а затем полная облитерация его просвета. Нарушение артериального кровотока приводит к болевому синдрому, затем трофическим изменениям, а в тяжелых случаях заканчивается гангреной конечности. Другое название этой патологии – «Хроническая артериальная непроходимость». Облитерирующие заболевания сосудов – это системные заболевания артерий конечностей (преимущественно нижних), при которых поражается стенка артериального сосуда, в результате чего возникает частичная, а затем полная облитерация его просвета. Нарушение артериального кровотока приводит к болевому синдрому, затем трофическим изменениям, а в тяжелых случаях заканчивается гангреной конечности. Другое название этой патологии – «Хроническая артериальная непроходимость».
Облитерирующие заболевания нижних конечностей установлены у 3% населения России или у 10% лиц в возрасте старше 60 лет, на диспансерном учете находится 5 млн. человек. В США такие заболевания становятся причиной выполнения 2 млн. различных оперативных вмешательств ежегодно. Помимо вмешательств направленных на восстановление кровотока в виде протезирования и шунтирования сосудов у значительной части пациентов выполняются ампутации конечностей. Часто ампутация выполняется у лиц трудоспособного возраста, что приводит к их инвалидности и полной потери социальной адаптации. Кроме того, на фоне хронических сосудистых заболеваний часто возникают тромбозы и эмболии крупных артерий конечностей, которые у 31% больных заканчиваются высокой ампутацией, 34% из оперированных больных умирает. Основными облитерирующими заболеваниями артерий нижних конечностей являются: 1. Облитерирующий атеросклероз (80-85% всех больных с облитерирующими заболеваниями нижних конечностей). Чаще встречается диффузное поражение периферических артерий нижних конечностей, когда все сосуды постепенно заполняются атеросклеротическими бляшками. Но выделяют локальное поражение, когда просвет крупной артерии в каком-то месте перекрывается одной крупной бляшкой. 2. Облитерирующий эндартериит. 3. Облитерирующий тромбангиит (болезнь Бюргера). 4. Болезнь Рейно. 5. Диабетическая ангиопатия (микроангиопатия и макроангиопатия). Помимо хронических и медленно прогрессирующих заболеваний артерий выделяют острое нарушение артериального кровотока нижних конечностей, которое возникает вследствие острого тромбоза магистральных артерий либо их тромбоэмболии, т. е заноса тромба в магистральные артерии (подвздошную, бедренную, подколенную) из сердца или аорты.
Облитерирующий атеросклероз (ОА) сосудов нижних конечностей.
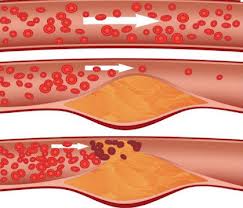 ОА является проявлением общего атеросклероза, поэтому поражение артерий нижних конечностей часто сочетается с ИБС, нарушениями мозгового кровообращения, гипертонической болезнью и прочими сторонами атеросклероза. Между тем в некоторых случаях у больных с атеросклерозом именно поражение артерий нижних конечностей выходит на первый план и даже может стать основной причиной смерти. ОА является проявлением общего атеросклероза, поэтому поражение артерий нижних конечностей часто сочетается с ИБС, нарушениями мозгового кровообращения, гипертонической болезнью и прочими сторонами атеросклероза. Между тем в некоторых случаях у больных с атеросклерозом именно поражение артерий нижних конечностей выходит на первый план и даже может стать основной причиной смерти.
Термин «атеросклероз» возник от греческих слов «athtre» - пшеничная каша и «sclerosis» - твердый. Происхождение заболевания связано с нарушением липидного обмена, в результате чего в стенке сосуда образуются бляшки – основной субстрат атеросклероза. Бляшки состоят из липидов (холестерин), формирующих ядро, и соединительнотканных волокон, формирующих оболочку. Постепенно бляшка в виде округлого образования начинает выступать в просвет артериального сосуда и перекрывает его просвет. Со временем бляшка подвергается различного рода изменениям: фиброзу, изъязвлениям, пристеночным тромбам, которые также подвергаются склерозу и фиброзу и еще сильнее перекрывают кровоток. Кальциноз бляшек – выраженный фиброз бляшек с отложением в них солей кальция. Помимо развития бляшек на фоне изъязвления и истончения стенки возникают мешотчатые аневризмы. В результате в пораженном сосуде участки сужения чередуются с участками мешковидных расширений, в которых образуются тромбы, способные отрываться и мигрировать в дистальные отделы артериального русла, вызывая в них тромбэмболию и полностью перекрывая кровоток.
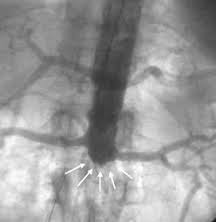  Все бляшки имеют достаточно плотное строение и органически прорастают в стенку сосуда. Единожды образовавшись, бляшки уже никогда не исчезнут и практически не могут быть растворены какими-либо лекарственными и иными средствами. Процесс начинается с крупных артерий, брюшной аорты и постепенно распространяется вниз, поражая подвздошную, бедренную артерии и так далее до стопы. Чаще бляшки возникают в тех местах, где могут возникать повреждения интимы, обычно это место деления (бифуркации) сосуда или отхождения его крупных ветвей. Вначале атеросклероз поражает наиболее крупные сосуды и лишь затем распространяются к периферии. Все бляшки имеют достаточно плотное строение и органически прорастают в стенку сосуда. Единожды образовавшись, бляшки уже никогда не исчезнут и практически не могут быть растворены какими-либо лекарственными и иными средствами. Процесс начинается с крупных артерий, брюшной аорты и постепенно распространяется вниз, поражая подвздошную, бедренную артерии и так далее до стопы. Чаще бляшки возникают в тех местах, где могут возникать повреждения интимы, обычно это место деления (бифуркации) сосуда или отхождения его крупных ветвей. Вначале атеросклероз поражает наиболее крупные сосуды и лишь затем распространяются к периферии.
 Клиническая картина. Клиническая картина.
За исключением некоторых деталей, клиническая картина всех облитерирующих заболеваний очень похожа. Ведущим признаком всех облитерирующих заболеваний, включая и ОА, является синдром перемежающейся хромоты. Обычно больные сами без подсказки хорошо рассказывают все характерные признаки этого синдрома. От врача требуется только их узнать и поставить диагноз. Признак может отличаться по расстоянию, который проходит больной до появления болей, но его общая картина всегда одинакова. Синдром перемежающейся хромоты (в старых руководствах – синдром витрин) Рис.5. Больной проходит определенное расстояние, и у него возникают сильные боли в икроножных мышцах. В начале заболевания это расстояние может составлять 700-800 метров, при прогрессировании заболевания оно сокращается до 200 и менее метров. Больные описывают очень сильные боли в «икрах», как будто «их грызут собаки». Далее человек должен остановиться и «замереть». После того, как он постоит 10-15 минут, боли проходят, и больной вновь начинает двигаться. После прохождения такого же расстояния (700-200 метров) опять возникают боли, и всё повторяется. Постепенно расстояние сокращается, и уже находясь в больнице, пациенты не могут дойти до туалета, чтобы не остановиться 2-3 раза. Кульминацией клинической картины является «вынужденное положение больного». В запущенных случаях больной не может лежать, так как перевод ног в горизонтальное положение вызывает появление резких болей, и он вынужден опустить ноги вниз, так ему становится легче. В итоге больной сидит в постели дни и ночи, и спит он тоже сидя. Такое вынужденное положение не только мучительно для больного, но и является плохим прогностическим признаком. Несмотря на то, что некротические изменения на конечности могут отсутствовать, очень редко удается избавить больного от этого болевого синдрома, и обычно все заканчивается ампутацией.
Другие жалобы – зябкость ног или плохая переносимость холода, которая появляется очень рано практически у всех больных. Парестезии, ползанье мурашек, жжение, онемение, по ночам могут возникать судороги. Иногда появляются боли по ходу нервов вследствие присоединения невритов. В анамнезе нужно обратить внимание на курение в течение длительного времени, работу на севере и иные условия хронического переохлаждения, а также наличие других проявлений атеросклероза (ИБС, гипертония и т.д.), заболевания сосудов у родителей. Объективная клиническая картина. При внешнем осмотре обращают внимание на бледность кожных покровов, особенно если одна конечность отличается по цвету от другой, на наличие трофических расстройств – обычно это гиперкератоз и трещины кожи, выпадение волос, сильное поражение ногтей грибком. Появление некрозов (язв) обычно знаменует крайнюю степень нарушения кровообращения, которая быстро прогрессирует в гангрену конечности. При пальпации конечность холодная, возможно разница температур на правой и левой конечности, так как атеросклероз часто поражает их неравномерно.
Аускультация артерий проводится для определения сосудистых шумов, которые возникают вследствие завихрений крови в магистральных артериях вокруг крупных атеросклеротических бляшек. Обычно сосудистые шумы удается выслушать над крупными сосудами: брюшная аорта, подвздошные и бедренные артерии. Так, одним из основных признаков синдрома Лериша является шум над бифуркацией брюшной аорты. Методы диагностики. В учебниках для студентов, даже самых современных, приводится значительное количество методов инструментальной диагностики заболеваний сосудов, большинство из которых утратило какое-либо практическое значение. В клинической практике уже не используется термография, реовазография, осциллография и многие др. Ангиографию (непосредственное введение контраста в крупные сосуды и выполнение Р-снимков) используют до настоящего времени, но, как правило, в специализированных сосудистых отделениях для решения каких-то конкретных вопросов, например, перед операцией для уточнения места сужения сосуда или аневризмы. Основным методом диагностики заболеваний сосудов, включая артерии и вены, в настоящее время является УЗДГ или ультразвуковая допплерография, а также основанные на этом эффекте дуплексное и триплексное сканирование сосудов.
Наиболее наглядно изменения сосудов можно увидеть при более сложных и комбинированных методах УЗДГ, к которым относятся дуплексное и триплексное сканирование, цветное картирование и др. Термин «дуплекс» означает комбинацию двух УЗ-режимов: В-режима и допплеровского. В В-режиме датчик излучает УЗ-сигнал определенной частоты, который на границе тканей с различной плотностью (стенка сосуда) отражается и возвращается к датчику. Источник излучения работает в импульсном режиме, испуская УЗ через различные промежутки времени, кроме того, датчик посылает эти сигналы под разными углами. В конечном итоге такая система позволяет практически мгновенно сканировать и реконструировать двумерное изображение сосуда. Допплеровский режим, как было отмечено выше, основан на «эффекте Доплера» - при столкновении с движущимся объектом ультразвук не только отражается, но и меняет свою частоту, значение которой прямо пропорционально скорости движения объекта. В исследованиях кровеносных сосудов «движущимся объектом» являются эритроциты. Таким образом измеряется скорость и общая картина кровотока. В сочетании с В-сканированием на экране возникает изображение сосуда, на котором в режиме реального времени можно увидеть сам сосуд и двигающейся через него поток крови. В результате можно визуально оценить анатомию сосудов
Современные системы позволяют выстраивать цветную картограмму потока в сосуде – где цветом кодируется направление и интенсивность кровотока (Рис.7). Этот метод называют цветным допплеровским картированием (ЦДК). Метод позволяет не только оценивать сам кровоток в целом, но и отображать «послойное» его распределение, так как в одном сосуде различные «слои» крови могут иметь разную скорость движения.
Дуплексное сканирование получило самое широкое распространение. В хирургии оно используется для изучения состояния артериального и венозного кровотока, наличия тромбозов и эмболий конечностей. Кроме того, оно используется для изучения деятельности сердца, кровоснабжения мозга, щитовидной железы и других органов. УЗ-методы и сами аппараты непрерывно совершенствуются, растут их диагностические возможности. В современных условиях методы УЗДГ стали общедоступными (по крайне мере в областном центре) и относительно недорогими. К другим современным методом диагностики заболеваний сосудов можно отнести более сложные варианты компьютерной томографии (КТ), например, мультиспиральную (она же многосрезовая) компьютерную томографию (МСКТ) с контрастированием сосудов. Как известно, при обычной КТ используется вращающийся источник Р-излучения и ряд датчиков (детекторов), расположенных на кольце Генри. Точность исследования определяется скоростью вращения источника излучения и регистрации полученного результата, чем выше скорость, тем меньше количество погрешностей, связанных с движением органов. Технический прогресс КТ начался с того, что вместо одного ряда датчиков – односрезовых аппаратов, появились устройства с двумя рядами (двусрезовые или двуспиральные аппараты), затем четырехсрезовые и т.д. В 2007-2010 гг. ведущие производители начали выпуск мультисрезовых (мультиспиральных) компьютерных томографов, число рядов датчиков в которых достигло 320! Одновременно появились другие технические новинки, в частности в разы увеличилась скорость вращения источника излучения и движение его вокруг объекта по спирали. Толщина среза или «шага» каждого следующего изображения в настоящее время сократилась до нескольких десятых доли мм. Кроме того, важным элементом явилось наращивание быстродействия процессоров и скорости математической обработки полученных данных, т.к. определение каждой точки в изображении на КТ есть не что иное, как непрерывное решение математических уравнений. Количество таких уравнений в современном аппарате на одного больного составляет несколько сотен тысяч! В итоге современный аппарат МСКТ способен, с одной стороны, получать целостное, практически 3-х мерное (3D - моделирование) изображение любого человеческого органа, с другой – может отслеживать работу этого органа, например, показывать работу сердца в режиме реального времени.
 Другим перспективным направлением диагностики заболеваний сосудов (хотя в настоящее время с этой целью он используется редко из-за своей сложности) является измерение напряжения кислорода в крови (PaO2). Метод используется не столько для выявления заболеваний, сколько для оценки тяжести ишемии конечности, что позволяет выбрать правильную тактику лечения, объем ампутации, оценить эффективность консервативной терапии. Если в норме этот показатель для артериальной крови равен 100-80 мм.рт.ст., то его снижение до 20-25 мм.рт.ст. и ниже может служить признаком критической ишемии конечности и быть показанием к радикальному оперативному лечению даже при отсутствии визуальных признаков гангрены конечности. Для этих целей в крупных специализированных клиниках используются приборы для неинвазивного, транскутанного (чрескожного) определения напряжения кислорода тканей, данный показатель стал называться tcpO2. Другим перспективным направлением диагностики заболеваний сосудов (хотя в настоящее время с этой целью он используется редко из-за своей сложности) является измерение напряжения кислорода в крови (PaO2). Метод используется не столько для выявления заболеваний, сколько для оценки тяжести ишемии конечности, что позволяет выбрать правильную тактику лечения, объем ампутации, оценить эффективность консервативной терапии. Если в норме этот показатель для артериальной крови равен 100-80 мм.рт.ст., то его снижение до 20-25 мм.рт.ст. и ниже может служить признаком критической ишемии конечности и быть показанием к радикальному оперативному лечению даже при отсутствии визуальных признаков гангрены конечности. Для этих целей в крупных специализированных клиниках используются приборы для неинвазивного, транскутанного (чрескожного) определения напряжения кислорода тканей, данный показатель стал называться tcpO2.
 На рис.10 представлен один из таких приборов. Датчики этого аппарата фиксируются прямо на коже и герметизируются. В датчик встроена специальная система, разогревающая ткани. После достижения температуры 440С монитор начинает выдавать показатели напряжения кислорода в тканях. Это позволяет не только определять степень ишемии конечности, но и отслеживать в режиме реального времени эффективность проводимой терапии. Хотя еще раз надо отметить, что этот метод остается мало распространенным и плохо известен основной массе практических хирургов. На рис.10 представлен один из таких приборов. Датчики этого аппарата фиксируются прямо на коже и герметизируются. В датчик встроена специальная система, разогревающая ткани. После достижения температуры 440С монитор начинает выдавать показатели напряжения кислорода в тканях. Это позволяет не только определять степень ишемии конечности, но и отслеживать в режиме реального времени эффективность проводимой терапии. Хотя еще раз надо отметить, что этот метод остается мало распространенным и плохо известен основной массе практических хирургов.
В соответствии с национальными рекомендациями по ведению больных с сосудистой патологией (академик РАМН Бокерия Л. А.2010), для большинства заболеваний, сопровождающихся хронической артериальной недостаточностью, включая атеросклероз и облитерирующий эндартериит, в настоящее время используют клиническую классификацию по Фонтейну-Покровскому, в которой выделяют 4 стадии: I стадия – симптомная или малосимптомная стадия. Диагноз ставится на основании инструментальных обследований. Боли в конечности могут возникать после длительной ходьбы (более 1 км); II стадия – клинических проявлений артериальной недостаточности, проявляющихся перемежающей хромотой: · II А стадия – появление болей в ноге после прохождения менее 1 км, но более 200 м. (средним шагом со скоростью около 3-х км/час); · II Б стадия – появление болей после прохождения 200 и менее метров; III стадия – артериальная недостаточность покоя, т.е. боль появляется через несколько шагов или в покое, когда больной хочет принять горизонтальном положении. Мучительные боли заставляют больного вновь опускать ногу вниз и занимать вынужденное положение – больной сидит в постели иногда всю ночь. IV стадия – трофических нарушений, некрозы и гангрена пальцев стопы, обычно является показанием к ампутации конечности.
|
||||||||||||||||||||
|
Последнее изменение этой страницы: 2020-11-11; просмотров: 68; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.116.118.198 (0.031 с.) |







