Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
ІІ. Актиномикоз мочевого пузыря
ІІІ. Актиномикоз предстательной железы и урахуса ІV. Актиномикоз полового члена: 1 стадия – стадия инфильтрата 2 стадия – стадия язвообразования 3 стадия – стадия мочевых свищей V. Актиномикоз мошонки: 1 стадия – стадия инфильтрата 2 стадия – стадия абсцедування 3 стадия – стадия гнойных свищей 4 стадия – стадия гнойных и мочевых свищей VI. Актиномикоз яичка и придатка: 1 стадия – стадия инфильтрата 2 стадия – стадия абссцедирования 3 стадия – стадия гнойных свищей. Клинические проявления актиномикоза мочеполовой системы достаточно многообразные и зависят от локализации патологического процесса. По симптоматике это заболевание похоже на туберкулез мочеполовых органов. В почке развиваются очаги казеозного распада, в мочевом пузыре – специфический инфильтрат, который может быть похожим на опухоль; в половых органах – плотный инфильтрат, который распадается с образованием свищей. Диагностика основывается на выявлении в выделении из свищей, или в моче, друз актиномицетов. Подтверждает диагноз позитивная внутрикожная проба с актиномицетным антигеном Борде-Жангу. Гистологическая картина для актиномикоза неспецифическая, если в срез не попадают друзы. В запущенных случаях информативной является реакция связывания комплемента. Важным является рентгенологическое исследование. На экскреторной урограмме обнаруживают характерные изменения, похожие на картину, которая выявляется при туберкулезе. Очень важным дифференциально-диагностическим признаком актиномикоза является полное отсутствие изменений в регионарных лимфатических узлах, в то время как другие неспецифические и специфические воспалительные процессы, как правило сопровождаются увеличением регионарных лимфатических узлов. Лечение актиномикоза является очень актуальной проблемой в связи с тем, что нет препарата, который бы был эффективным во всех случаях. При лечении применяются: 1).йодистые препараты (йодид калия, йодид натрия, раствор Люголя) при локализации воспалительных очагов в поверхностных тканях. Показано назначение йодида калия больным с актиномикозом мочеполовых органов. 2).антибиотики широкого спектра действия и сульфаниламидные препараты. 3).актинолизатотерапия (актинолизат – это ультрафильтрат культур актиномицет, которые лизированы и были выделены от больных актиномикозом) рассчитана на усиление иммунобиологического статуса организма.
4).физиотерапия 5).хирургическое лечение. Оперативное вмешательство проводится с целью вскрытия, кюретажа и дренирования актиномикотических полостей и возобновления адекватного пассажа мочи. тирование) почечной ножки.
Часть VI МОЧЕКАМЕННАЯ БОЛЕЗНЬ Раздел 20 КАМНИ ПОЧКИ И МОЧЕТОЧНИКА Мочекаменная болезнь (уролитиаз)(МКБ) - является одной из основных проблем урологии. Она встречается во всех странах мира и составляет 30-40% всех урологических заболеваний. Как правило, болеют лица наиболее работоспособного возраста. Камни почки и мочеточника по частоте занимают первое место среди заболеваний этих органов, наблюдаются в любом возрасте, но чаще между 25 и 55 годами. Сначала камни образуются в одной почке. Камни обеих почек встречаются приблизительно в 15-20% случаев. По химическому составу камни разделяют на мочекислые, или уратные (из мочевой кислоты и ее солей), оксалатные (из кальциевых солей щавелевой кислоты), фосфатные (из кальциевых солей фосфорной кислоты), карбонатные (из кальциевых солей угольной кислоты). Значительно реже наблюдаются цистиновые, холестериновые, ксантиновые и белковые камни. Состав камней чаще всего смешанный. В таких случаях, когда речь идет об уратных, фосфатных или других камнях, имеется в виду преобладающий минеральный компонент. Э т и о л о г и я и п а т о г е н е з.Генез почечных камней делят на каузальный и формальный. Каузальный рассматривает этиологические факторы МКБ. Формальный рассматривает физико-химические условия образования конкремента (патогенез камнеобразования). МКБ является полиэтиологическим заболеванием. К возникновению камней в почках может привести редко один, чаще несколько факторов при наличии благоприятных патогенетических условий. Моча является сложным раствором многообразных минеральных и органических веществ (продуктов обмена, разных гормонов, токсинов и шлаков). Под воздействием многообразных факторов нарушается стабильность мочевого раствора.
Причины камнеобразования можно разделить на экзогенные (внешние) и эндогенные (внутренние). К внешним причинным факторам относят особенности климата, минерального состава почвы и воды, урбанизацию. Этим объясняется наличие эндемических очагов мочекаменной болезни в Средней Азии, Закавказье и в других местностях. К внутренним причинным факторам относятся – нарушение водно-солевого и других видов обмена в организме: при повышении функции паращитовидных желез, авитаминозах, переломах костей, мочекислом диатезе и т. д.). И те, и другие причины приводят к повышению выделения с мочой некоторых солей – фосфатов (фосфатурия), оксалатов (оксалурия), мочевой кислоты (урикурия) и ее солей (уратурия) и т.д.. В результате моча становится перенасыщенным раствором, из которого кристаллы солей не выпадают лишь благодаря наличию в ней защитных коллоидов. Патогенез камнеобразования является очень сложным процессом, который основывается на нарушении коллоидного равновесия. Защитные коллоиды (мукополисахариды) обеспечивают растворение и дисперсию составных частей перенасыщенного раствора мочи. При недостаточной концентрации защитных коллоидов или при осаждении части коллоидов из раствора выпадает и часть кристаллоидов. Образуется ядро камня. Основой для образования ядра могут составлять: клеточный детрит, сгусток крови, инороднее тело, фибрин, аморфный осадок. Последующий патогенез камнеобразования зависит от рН мочи, вида диатеза, экскреции разных видов минеральных солей или солей мочевой кислоты, аммония и других факторов. Мочевые камни состоят из кристаллов разных солей, которые скреплены белковой субстанцией. Факторами, которые изменяют свойства коллоидов и вызывают их выпадение в осадок, чаще всего является нарушение уродинамики и мочевая инфекция. Значительной является роль наследственного фактора в генезе МКБ. Образование камней наблюдается при следующих наследственных заболеваниях: цистиновый уролитиаз (синдром Абдергальдена-Линьяка), идиопатический ацидоз (синдром Батлера-Олбрайта), врожденная гипероксалурия. Почечный тубулярний ацидоз – общее название двух синдромов: синдром Лайтве и синдром Батлера-Олбрайта. При этом заболевании нарушается секреция ионов водорода, развивается гиперхлоремический ацидоз. Основными признаками его являются: полиурия, гипернатриурия, гиперкальциурия, гипокальциемия. Важную роль в возникновении нефролитиаза играют ферментопатии, при которых поражаются проксимальные и дистальные канальцы, и аномалии развития мочевых путей. Ферментопатии (тубулопатии) – нарушение функции почечных канальцев или обменных процессов в организме вследствие недостаточности или отсутствия определенного фермента. Наиболее распространенными тубулопатиями является уратурия, оксалурия, цистинурия, аминоацидурия, фруктоземия, лактоземия, рахитоподобные заболевания. Уратурия, оксалурия, цистинурия, генерализированная аминоацидурия и нарушение углеводного обмена могут быть врожденными или приобретенными. Они возникают, как правило, в результате заболеваний почек и печени и нарушения их функции. Оксалурия – стойкое выделение с мочой оксалата кальция. Оксалурия является самой частой тубулопатией. Образование оксалатных камней зависит от степени активности воспалительного процесса в почках и от недостаточного количества магния в пищевых продуктах и воде. При оксалатном литиазе рН мочи колеблется в границах 5,0-.5,9.
Аминоацидурия является признаком нарушения функции проксимальных канальцев. Распознают генерализированную аминоацидурию и специфическую почечную аминоацидурию. К специфической почечной аминоацидурии относят цистинурию, глицинурию и т.д.. Цистинурия – это наследственное нарушение реабсорбции цистина, лизина, орнитина, аргинина. Ее делят на: полную (нарушение реабсорбции всех 4-х аминокислот) и неполную (нарушение реабсорбции 3-х аминокислот). Образование фосфатных камней часто связано с развитием гиперфункции паращитовидных желез. Это происходит в результате нарушения реабсорбции фосфатов и образования кристаллов и оксалатов в почечной ткани или развитии воспалительного процесса в почечной ткани. Фосфатурия может быть врожденной и приобретенной. Приобретенная фосфатурия связана с заболеваниями желудка или имеет нейрогенный характер. Необходимо отличать настоящую и ненастоящую фосфатурию. Ненастоящая фосфатурия связана с инфекцией. Уратурия – стойкое выделение с мочой мочевой кислоты и ее солей, которое возникает в результате нарушения синтеза пуриновых нуклеотидов. Мочевая кислота выделяется клубочковой фильтрацией и канальциевой секрецией. В канальцах происходит реабсорбция мочевой кислоты. Уратурия возможна при повышенном синтезе мочевой кислоты и нарушении реабсорбции мочевой кислоты в канальцах почки. Степень уратурии зависит от активности воспалительного процесса. Из врожденных нарушений углеводного обмена чаще всего встречаются галактоземия и фруктоземия. Галактоземия возникает в результате неполного превращения галактозы в глюкозу (недостаточность фермента галактозо-1-фосфатуридилтрансферазы). Появляется галактозурия с потерей аминокислот. Избыточная концентрация галактозы в сыворотке крови приводит к токсичному влиянию на почки, печень, роговицу глаза. Фруктоземия - наследственное заболевание, которое возникает в результате недостаточности фермента фруктозо-1-фосфатальдолазы в почках, печенке, кишке. Возникает фруктозурия с аминоацидцрией, протеинурией. Избыточная концентрация галактозы в крови имеет токсичное влияние.
Среди рахитоподобных заболеваний (изменения кальциево-фосфорного обмена) наибольшее значение имеет наследственная тубулопатия – синдром де Тони-Дебре-Фанкони. При ней наблюдается сочетание нарушения реабсорбции фосфатов, глюкозы и аминокислот. Может нарушаться реабсорбция воды, калия, натрия, белка. Проявляется симптоматикой рахита. При исследованиях HLA-системы обнаружено, что у больных МКБ часто встречаются антигены: HLA-B13, B22, B35. Определенную роль среди общих факторов развития МКБ играют питьевой режим, особенности питания, образ жизни. Развитие изменений в почечных канальцах связано с А- и D-авитаминозами, бактериальной интоксикацией при пиелонефрите и общих инфекциях, интоксикацией паратгормоном при первичном гиперпаратиреоидизме. Первичный гиперпаратиреоидизм обусловлен светоклеточной гиперплазией или аденомой паращитовидных желез. Камнеобразование обусловлено токсичным влиянием на эпителий проксимальных почечных канальцев, которой приводит к дистрофии с последующей адсорбцией кальциевых солей и последующим формированием конкремента. Классическими биохимическими симптомами первичного гиперпаратиреоидизма являются: гиперкальциурия, гиперкальциемия, гипофосфоремия. Вторичный гиперпаратиреоидизм у больных нефритами обусловлен ацидозом, почечной недостаточностью, падением концентрации кальция в сыворотки крови при снижении его реабсорбции. Эти изменения приводят к гиперпродукции паращитовидного гормона и гиперфункции паращитовидной железы. Гиперкальциурия – повышенная (>5 ммоль/сут.) экскреция кальция с мочой. Гиперкальциурия относится к общим этиологическим факторам МКБ. Она может быть симптомом некоторых заболеваний (остеомиелит, туберкулез, саркоидоз, акромегалия), травм (травмы костей и суставов или иметь эссенциальный (самостоятельный) характер. При таких травмах когда больные долго находятся в постели. В таких случаях присоединяется еще один общий фактор МКБ – гиподинамия. Первичная гипероксалурия – наследственное заболевание, которое возникает в результате нарушения метаболизма глиоксиловой кислоты и глицина. Первичную оксалурию делят на два вида: с повышенным и сниженным плазменным клиренсом оксалатов. У больных с оксалурией концентрация щавелевой кислоты в моче в 1,5-2 раза больше чем у здоровых. Наблюдается метаболический ацидоз. Таким образом, образование камней в мочевых путях является полиэтиологическим, сложным, многоэтапным процессом. На фоне нарушений обмена веществ, ферментопатий (этиологический фактор), на процесс камнеобразования влияют многообразные общие и местные, экзогенные и эндогенные факторы патогенеза. Камни почки и мочеточника могут быть одиночными и множественными. Почечные камни располагаются в лоханке или чашечках. Размеры камней разные (до 15 см. и больше). Особенной формой нефролитиаза являются коралловидные камни, которые образуют будто бы слепок чашечно-лоханочной системы. Различают три степени роста коралловидных камней:
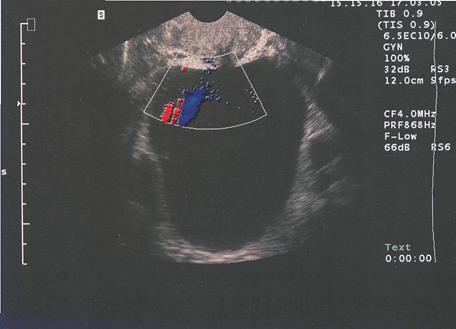
І степень – камень практически полностью находится в почечной лоханке, дает отростки в сторону чашечек; ІІ степень – отростки камня занимают все большие чашечки; ІІІ степень – полностью заполняет почечную лоханку и чашечки, имеются ветви на уровне малых чашечек. В свою очередь камни почек и мочеточников также могут вызывать нарушение оттока мочи из почки и развитие в ней воспалительного процесса. Мочевая инфекция сопровождается нефролитиазом в 60-80% случаев. Развивается калькулезный пиелонефрит, при котором, воспалительный процесс распространяется от мозгового к корковому слою. Воспалительный инфильтрат и нагноения приводят к резким изменениям канальцев и клубочков. Калькулезный пиелонефрит может привести к гнойному расплавлению ткани почки (пионефроз). Отсутствие бактерий в моче не исключает воспалительных изменений в почке. В таких случаях развивается интерстициальный нефрит. При образовании камней, нарушающих отток мочи, развивается сначала расширение почечной лоханки (пиелоэктазия), а затем и атрофия почечной паренхимы (гидронефроз). Камни мочеточников практически всегда являются смещенными камнями почек. Камни, как правило задерживаются в местах физиологичных сужений мочеточника (инрамуральный и юкставезикальный отдел; при перекрестке из подвздошными сосудами; в месте выхода из лоханки). В большинстве случаев камни мочеточников являются одиночными. Редко встречается 2-3 и больше камней в одном мочеточнике. На фоне уменьшения частоты общих причинных факторов мочекаменной болезни, что является равнозначной для лиц любого пола (одинаковые инфекционные болезни, нарушения питания и обмена веществ и т. п.), относительно растет роль местных факторов патогенеза (нарушение уродинамики, мочевая инфекция). С и м п т о м а т и к а. Мочекаменная болезнь проявляется характерными симптомами. Эти симптомы, как правило, обусловлены воспалительными изменениями в мочевых путях, изменениями функции почек, нарушениями уродинамики, Основными симптомами нефролитиаза являются: боль, гематурия отхождение конкрементов, дизурия, анурия. При обструкции мочевых путей и присоединении пиелонефрита может наблюдаться лихорадка. Наиболее частый симптом нефролитиаза – острые и тупые болив области почки. Интенсивность боли и его иррадиация зависят от формы размеров и локализации камней. Камни больших размеров находящиеся в почке, как правило боли, не вызывают. В большинстве случаев периодически повторяются приступы почечной колики. Частота почечной колики при нефролитиазе составляет 50-80 %. Почечная колика, как правило, возникает внезапно. Боль носит нестерпимый характер, локализуется боль в поясничной области с иррадиацией по ходу мочеточника в пах, внешние половые органы, внутреннюю поверхность бедра. Почечная колика может продолжаться от несколько минут до нескольких суток. Часто наблюдается явление пареза кишечника, задержка стула и газов, вздутие живота. Возникает тошнота, рвота, при присоединении инфекции наблюдается лихорадка, озноб, часто присоединяется интоксикация. Стоит помнить, что почечная колика может быть симптомом и других урологических заболеваний. Тупые боли в поясничной области наблюдаются в межприступный период, а также при больших по размерам малоподвижных, особенно коралловидных, камнях почки. В связи с травмированием слизистой оболочки камнем, а также застоем венозной крови в почке в результате нарушенной уродинамики часто наблюдаются гематурия и эритроцитурия. Гематурия наблюдается при мочекаменной болезни достаточно часто. Микрогематурия наблюдается в 80-90% пациентов после почечной колики. Макрогематурия встречается редко в 50% случаев. Дизурические явлениявстречаются достаточно часто у больных с локализацией камней в юкставезикальном и интамуральном отделах мочеточника. Во время почечной колики может наступить даже острая задержка мочи. Лейкоцитурия – является симптомом калькулезного пиелонефрита, пионефроза, цистита, уретрита. Лейкоцитурия диагностируется в 80 –95% больных. Характерным для мочекаменноонуй болезни является появление болей, гематурии и эритроцитурии после ходьбы, тряской езды, физической нагрузки. Типичной является также определенная последовательность появления болей и гематурии при камнях почки: сначала боль, потом гематурия. Основными осложнением мочекаменной болезни является: гидронефротичная трансформация почки, присоединение инфекции, развитие пиелонефрита, почечная недостаточность. При сопутствующем пиелонефрите наблюдается лейкоцитурия и бактериурия. А при прогрессировании пиелонефрита наблюдается его осложнение. Особенно опасными осложнениями являются гнойные осложнения пиелонефрита, развитие уросепсиса, прогрессирование почечной недостаточности. При двухсторонних камнях или камнях одинокой почки может развиться острая или хроническая почечная недостаточность. В отдельных случаях наблюдается безболезненное отхождение конкремента. Д и а г н о с т и к а нефролитиаза основывается на данных анамнеза объективного обследования, лаботорного, ульразвукового, рентгенологического и радиологического исследования. При пальпации можно обнаружить увеличенную, болезненную почку. Наиболее выраженая болезненность наблюдается во время приступа почечной колики. Положительный симптом Пастернацкого может свидетельствовать о наличии камня в почке. Мочеточник безболезненный даже при наличии в нем камня. При присоединении воспалительного процесса (уретерита) может определяться незначительная болезненность в местах физиологичных сужений мочеточника. Проведение общеклинических исследований мочи и крови является обязательным. Может выявляться анемия, которая является проявлением почечной недостаточности почечного генеза. При активной фазе калькулезного пиелонефрита выявляется лейкоцитоз и сдвиг лейкоцитарной формулы влево. Необходимой является оценка рН мочи. Лейкоцитурию определяют по данным общих анализов мочи, по данным проб Нечипоренко, Аддиса-Каковского, Амбурже. Обязательным исследованием является посев мочи на флору и определение чувствительности к антибиотикам. Наличие свежих эритроцитов в моче является патогномоничным для мочекаменной болезни. Многообразные кристаллы солей наблюдаются в анализах мочи, но могут быть эпизодичными и часто зависят от питания. Необходимыми являются исследования функционального состояния почек с помощью определения концентрации креатинина и мочевины сыворотки крови. Функцию почек определяют с помощью радиоизотопной ренографии, динамической реносцинтиграфии, экскреторной урографии, хромоцистоскопии. Биохимические исследования обмена веществ включают в себя: определение концентрации в сыворотке крови и суточной моче кальция, мочевой кислоты, магния, неорганического фосфора; определение в моче аминокислот и оксалатов. Нормальной концентрацией кальция в сыворотке крови является: 2,25-2, 55 ммоль/л. Нормальной концентрацией кальция в суточной моче считают не более 5 ммоль. Гиперкальциемия может наблюдаться при гиподинамии, первичном гиперпаратиреоидизме, травмах костей и суставов, светоклеточном раке почки и т.д. Нормальной концентрацией фосфора в сыворотке крови является: 0,87 –1,4 ммоль/л. Нормальной средней концентрацией фосфора в суточной моче является: 40 –65 ммоль/сутки. Гиперфосфатуриею следует считать концентрацию фосфора в моче более чем 75 ммоль на сутки. Нормальной концентрацией мочевой кислоты в сыворотке крови является не более 0,38 ммоль/л., а в моче не более 5 ммоль/сутки. Решающая роль в распознавании нефролитиаза принадлежит рентгенологическому исследованию. Уже обзорная урография в большинстве случаев позволяет обнаружить камни и определить их количество, размеры и приблизительную локализацию. Однако в 5-10% случаев камни почек либо мочеточников не дают тени на рентгенограмме, так называемые "невидимые" либо рентгеннегативные, или камни – цистиновые, белковые - из мочевой кислоты и уратов. Такие камни обнаруживают при рентгенконтрастных исследованиях: в виде дефектов наполнения на фоне жидкого рентгеноконтрастного вещества или тени на фоне кислорода. Экскреторная урография дает представление не только о функции почек, но и о состоянии мочевых путей, уточняет локализацию камня, обнаруживает рентгеннегативные камни. В неясных случаях применяют ретроградную уретеропиелографию с кислородом (пневмопиелография) или жидким рентгенконтрастным препаратом. Камни почек и мочеточников приходится дифференцировать с камнями желчного пузыря (с помощью экскреторной урографии, ультразвукового исследования), с флеболитами и обызиствленными лимфатическими узлами (с помощью экскреторной урографии, а при резко сниженной функции почки – рентгенографии с введением в мочеточник рентгенконтрастного катетера в разных проекциях, ультразвукового исследования). Важным методом диагностики камней почки стала ультрасонография. Сзади камня на сонограмме образуется тень в результате отображения эхосигналов от камня. Удается установить наличие камней, в том числе рентгеннегативных в чашечках и лоханке почки. Кроме того, ультразвуковое сканирование почки обнаруживает степень расширения чашечки и лоханки и утончения ткани самой почки в результате нарушения оттока мочи. Эти изменения можно расценивать в отдельных случаях как признаки камня мочеточника. Ультразвуковое исследование позволяет оценить состояние других органов. Рентгеновская компьютерная томография является современным методом выявления камней мочевой системы. Она позволяет обнаруживать даже мелкие конкременты, определять соотношение конкрементов в почке, что позволяет правильно определить метод лечения и оценить состояние других органов. В момент почечной колики важным дифференциально-диагностическим методом считается хромоцистоскопия и сонография в режиме енергетического допплера (рис.67). С этой же целью может быть применена радиоизотопная ренография. Радиоизотопные методы исследования дают возможность оценивать функциональное состояние почек и мочеточников, но не могут обнаруживать специфических для данного заболевания изменений. Важным методом диагностики гиперфункционирующих паращитовидных желез является радиоиммунологическое сканирование с селен-75-метеонином. Через 24 часа после введения радиофармпрепарата отмечается значительно (в 2 раза) увеличенное накопление радиоактивного индикатора в зоне гиперфункционирующей паращитовидной железы. В отдельных случаях показана почечная артериография. Необходимым является проведение исследования структуры и состава мочевых камней. С этой целью используют разные методы: кристалооптический метод, рентгеноструктурний анализ камней, эмиссионный спектральный анализ, компьютерная томография.
Рис.69. Изображение мочеточникового выброса мочи при трасректальном исследовании в режиме энергетического допплера.
Рентгеноструктурный анализ основывается на ионизационной регистрации рентгеновских лучей, которые отражаются от раздробленного конкремента. Он дает возможность установления структуры и состава конкрементов на уровне молекул. Данный метод широко применяется в практической работе. В 20-30 % случаев мочекаменная болезнь протекает атипично и может симулировать другие заболевания. Наиболее часто необходимо дифференцировать почечную колику от острого аппендицита, острого холецистита, перфоративной язвы желудка, кишечной непроходимости, панкреатита. При всех сомнительных случаях необходимо проведение урологического обследования (ультразвуковое исследование, обзорная рентгенография органов брюшной полости, экскреторная урография, хромоцистоскопия и другие). Л е ч е н и е. Методы лечения МКБ многообразные, может быть консервативным (медикаментозным), инструментальным или оперативным. Тактика лечения больных МКБ длительное время сводилась к выбору между консервативным и хирургическим методами. Но тот и другой имеют свои недостатки. Следует помнить, что ликвидация конкремента не означает, излечение больного. Потому в большинстве случаев лечение должно быть комплексным. Важной составной частью лечения мочекаменной болезни является диетотерапия и санаторно-курортное лечение. Питание при всех видах должно быть многообразным с исключением острой еды и некоторых ограничений. При оксалатных камнях ограничивают картофель, молоко, салат, щавель, шпинат и назначают препараты магния (карбонат магния по 2 г. ежедневно). При уратных камнях ограничивают мясную еду, рыбу, почки, печень, мясные бульоны. Назначают цитратные растворы под контролем рН мочи (Маргулит, Блемарен, Уралит). При фосфатных камнях ограничивают молочно-растительную еду. Для изменения рН мочи в кислую сторону применяют метионин (0,5 г. 3-4 раза в сутки), цитрат аммония, хлорид аммония. Санаторно-курортное лечение является важным этапом в комплексном лечении МКБ. Минеральные воды изменяют рН мочи, повышают диурез, нормализуют функцию разных органов. При назначении минеральных вод следует учитывать вид нефролитиаза. Медикаментозные литолитические средства используются в основном для камней из мочевой кислоты и ее солей и при этом эффективны не во всех случаях. Потому медикаментозное лечение сводится чаще всего к спазмолитической и диуретической терапии для уменьшения боли, облегчения самостоятельного отхождения конкремента из мочеточника, если размеры камня и тонус мочеточника позволяют на это рассчитывать. 95% камней размерами до 0,5 см отходят самостоятельно. С этой целью рекомендуют водную нагрузку (прием 1,5 л жидкости в течение получаса) со следующим усиленным хождением и прием противоспазматических средств и диуретиков (баралгин, но-шпа, цистенал, ависан, папаверин, платифиллин, фуросемид, уролесан). При камнях мочеточника средних размеров (от 0,5 до 1 см в диаметре) применяют экстракорпоральную ударно-волновую литотрипсию (ЭУВЛ) и инструментальные методы лечения. Наиболее эффективные экстракторы - инструменты в виде петли либо корзинки, которые вводят в мочеточник через цистоскоп, либо уретероскоп, и которыми камень мочеточника можно захватить и переместить в мочевой пузырь. В последние годы, кроме экстракции, применяется интракорпоральное дробление камней мочеточника с помощью введенных у него через уретероскоп специальных электродов. При камнях лоханки и верхнего отдела мочеточника стало возможным дробление или экстракция их сверху, через ход в почку, образованный путем чрезкожной пункции под ультразвуковым или рентгентелевизионным контролем. Сначала выполняют чрезкожную пункционную нефростомию и сразу же, либо через несколько дней (после расширения входа в почку путем его бужирования) выполняют экстракцию камня специальными щипцами через нефроскоп (оптический инструмент для осмотра внутренней поверхности почки), либо дробление его с помощью ультразвукового зонда. Эти методы получили название пиелолитоэкстракции и пиелолитотрипсии. Оперативное лечение применяют при камнях, которые вызывают у больного частые приступы почечной колики или постоянные тупые боли (при условии, что камень не имеет тенденции к самостоятельному отхождению, не может быть удален инструментальным путем, а ЭУВЛ(экстракорпоральная ударно-волновая литотрипсия) неэффективная. Наличие таких камней предопределяет затруднение оттока мочи и нарушения функции почки, поддержки мочевой инфекции, атаки острого пиелонефрита или прогрессирующего хронического пиелонефрита. В большинстве случаев при мочекаменной болезни выполняют органосберегающие операции. Нефрэктомию выполняют лишь при терминальном калькулезном гидронефрозе и пионефрозе. При двухсторонних камнях почки и мочеточника может быть осуществлено одноэтапное оперативное вмешательство, а если состояние больного не позволяет его выполнить, операцию проводят в два этапа. В первую очередь хирургическое вмешательство проводится на той стороне, на которой задержка более опасная. При ургентных состояниях (анурия, апостематозний пиелонефрит, карбункул почки и т.д.) оперативное вмешательство выполняют срочно. При коралловидных камнях почки в настоящее время также применяют активную хирургическую тактику. При неэффективности ЭУВЛ и эндоскопических методов лечения камней почек и мочеточников выполняют открытые оперативные вмешательства. Оперативное лечениебольных с камнями почек и мочеточников может заключаться: 1) в удалении камня – пиелолитотомии, каликолитотомии, нефролитотомии, уретеролитотомии; 2) в нефрэктомии; 3) в резекции почки; 4) в пиелостомии, нефропиелостомии. Известно много разных методик открытых оперативных вмешательств по поводу МКБ (радиарные, поперечные, продольные, секционные, расширенные пиелонефролитотомии, уретеролитотомии, резекция нижнего или верхнего сегмента почки). Существенные недостатки всех упомянутых методов хирургического лечения (операционный риск, кровотечение, большая операционная рана, частое рецидивирование и т.д.) вынудили урологов и исследователей к поискам новых и более безопасных методов лечения. Вопрос эффективного лечения этих больных в большой мере зависит от внедрения в урологическую практику новейших технологий. Экстракорпоральная ударно-волновая литотрипсия и чрезкожная нефролитотомия в корне изменила тактику лечения больных мочекаменной болезнью. На смену открытым операциям на почке, нередко сложным и всегда связанным с риском для больных, пришла процедура дробления камня. Данные методики стали на сегодняшний день основными в лечении больных нефролитиазом. Произошел, в действительности, переворот в лечении мочекаменной болезни. Судя по публикациям последних лет, лишь 5% камней, которые не подлежат контактной литотрипсии или не поддаются ударно-волновому дроблению, приходится удалять с помощью хирургического вмешательства. Подобные методики уже активно внедряются и в практику отечественной медицины. Однако, эндоскопические методы лечения камней почек и мочеточников нуждаются в последующем изучении для установления четких показаний и противопоказаний к их применению. Экстракорпоральная ударно-волновая литотрипсия является методом, который, возможно, в будущем заменит остальные методики симптоматического лечения камней мочевыводящих путей. Она была внедрена в клинической практике в 1980 году в Мюнхене после длящихся с 1972 года опытных работ Chaussy, Eisenberger, Forsmann в сотрудничестве с физиками фирмы Dornier. Почечные камни стали объектом ударно-волновой литотрипсии и результаты этих вмешательств, судя по публикациям, являются обнадеживающими и поражающими. Экстракорпоральная ударно-волновая литотрипсия убедительно показала способность успешно раздроблять почечные камни. Этот новый метод оттеснил удаление камней путем открытых хирургических вмешательств. Электрогидравлические ударно-волновые импульсы впервые в мире применялись для лечения камней мочевого пузыря в СССР. Ю.Г. Единый в 1959 году разработал аппарат для эндовезикальной контактной литотрипсии камней мочевого пузыря («Урат-1»). Открытие электрогидравлического эффекта принадлежит советскому инженеру Л.А.Юткину (1955 год). Немецкие ученые сфокусировали ударные волны эллипсоидом. За счет этого удалось отдалить рабочую зону от электрода и провести дробление камней на расстоянии от электрода. Потому этот метод называется экстракорпоральной (дистанционной) ударно-волновой литотрипсией. В первых аппаратах литотрипсия проводилась в водяной ванне под рентгеннаведением рентгенпозитивных камней до 2,0 см. в диаметре. В каждом литотрипторе формируются и непосредственно проводят дробление камней ударно-волновые импульсы. Поэтому сама литотрипсия не может быть электрогидравлической или пъезоэлектрической. Она всегда является ударно-волновой. Генерация ударных волн основывается на электрогидравлическом («Урат», «Дорнъе», «Сонолит» и другие), пъезоэлектрическом («Эдап», «Пъезолит»), электромагнитном («Дорнъе» У-15, «Литостар» и другие) принципе. Физические факторы обусловливают эффективность ЭУВЛ: размер фокуса; физико-химические свойства камней; локализация и соотношение камня с мочевыми путями, костями и другими органами; длительность импульса ударной волны. Наиболее существенным фактором, который определяет травматичность ударной волны, является длительность ударной волны. Чем меньше длительность импульса ударной волны, тем более слабый травматический эффект. Именно физико-химические свойства камня, а не его размеры обусловливают эффективность литотрипсии. В начале использования метода ЭУВЛ урологи ограничивались лечением маленьких одиночных или чашечных камней. Недавно после широкой дискуссии метод экстракорпоральной ударно-волновой литотрипсии был предложен больным с кораловидными камнями. ЭУВЛ гарантирует лучшее восприятие пациентами, требует меньшей инвазии в организм по сравнению с другими методами и представляет собой самую современную терапевтическую стратегию для лечения коралловидного нефролитиаза. Смертность при ЭУВЛ возникает очень редко и преимущественно обусловлена осложнениями уретеральной обструкции, вызванной нагромождением фрагментов раздробленного камня, размеры которых больше 4 мм, или каменной дорожки "steinstrasse", образованной неинтегрируемыми частицами песка. Если дробится камень почки с большой массой, то фрагменты образуются в таком количестве и таких размеров, которые могут формировать "каменную дорожку". Отхождения фрагментов можно обеспечить, когда перед ЭУВЛ в мочеточник установить стент, что обеспечивает дренирование почки и предотвращает стаз в мочеточнике. Если не прибегать к ЭУВЛ, а установить стент, то позже, в случае развития гидронефроза и пиелонефрита, пациент должен быть излечен с помощью чрезкожной нефростомии. Многие авторы считают, что при дистанционной литотрипсии конкрементов одним из необходимых условий является установление уретерального катетера-стента. Установление такого стента дает возможность уменьшить количество ударно-волновых импульсов, уменьшить срок пребывания пациентов в больнице и снизить количество неудаленных камней. Несмотря на успехи в дистанционной литотрипсии камней, процент остаточных фрагментов является достаточно высоким, как и процент вспомогательных мероприятий, направленных на ликвидацию осложнений. Противопоказания к ЭУВЛ разделяются на технические, общесоматические и урологические.
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-25; просмотров: 216; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.117.184.189 (0.063 с.) |