Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Эпителиальные копчиковые кисты и ходы. Этиология. Клиника. Лечение
Киста копчика – это остаток хорды эмбриона. Копчиковая киста является рудиментарным остатком хвоста, проявляется в качестве атавизма, врожденной патологии у некоторых людей. Причины, обуславливающие развитие воспалительной реакции в эпителиальном копчиковом ходе: -Анатомически ЭКХ расположен таким образом, что его дистальный конец располагается близко к анальному отверстию, в связи с чем появляется дополнительный риск инфицирования кисты копчика условно-патогенной микрофлорой (кишечная палочка, стрептококки, стафилококки и др.), в норме обитающей на коже и в кишечнике человека. Важным фактором является также адекватная гигиена области ануса. -Состояние иммунитета. При снижении собственных защитных сил организма условно-патогенная микрофлора способна проявлять свои патогенные свойства и вызывать развитие инфекционного заболевания. - Сопутствующие заболевания. При некоторых соматических патологиях инфекционно-воспалительные заболевания развиваются чаще и протекают длительнее и тяжелее. К таким патологиям относятся сахарный диабет вне зависимости от его типа, системные заболевания соединительной ткани, аутоиммунные заболевания, врожденные иммунодефициты. Клиника и диагностика Первоначально киста копчика себя никак не проявляет и не имеет никаких клинических симптомов, за исключением обнаружения при внимательном осмотре отверстия чуть выше ануса либо нескольких отверстий по срединной линии или чуть в стороне. Из этого отверстия могут быть видны пучки волос. Размеры отверстий могут варьироваться от 2 до 7 мм. При обтурации входа-выхода ЭКХ продуктами выделения клеток эпителия и сальных и потовых желез развивается стадия инфильтрации. Внешне эта стадия выглядит как плотный малоболезненный тяж длиной до 5 см. Кожа над ним в этот момент не изменена. При попадании инфекции развивается гнойное воспаление, формируется абсцесс. Внешние признаки на этой стадии – болезненность этой зоны при ходьбе, сидении, при надавливании в крестцово-копчиковой области, ограниченное с ровными краями покраснение кожи и отек. Выход гнойного содержимого за пределы копчиковой кисты и формирование свищевого хода происходит при хронизации воспалительного процесса.
Свищ на копчике – канал, который образуется из полости, содержащей гнойное отделяемое, на поверхность кожных покровов. Изнутри он может быть выстлан либо грануляциями, либо эпителием. Самостоятельное заживление свищевого хода происходит редко. Лечение Оперативное. Виды операциий:
Открытый способ ведения применяется при выраженном гнойном процессе, когда полное ушивание способно вызвать прогрессирование воспаления. Однако оставление краев раны приводит к формированию грубых рубцов и требует длительного послеоперациионного периода. В связи с этими недостатками открытого способа было предложено подшивать края ко дну раны. В данном случае остается возможность дренирования гнойной раны (оттока гноя) и уменьшается раневая поверхность.
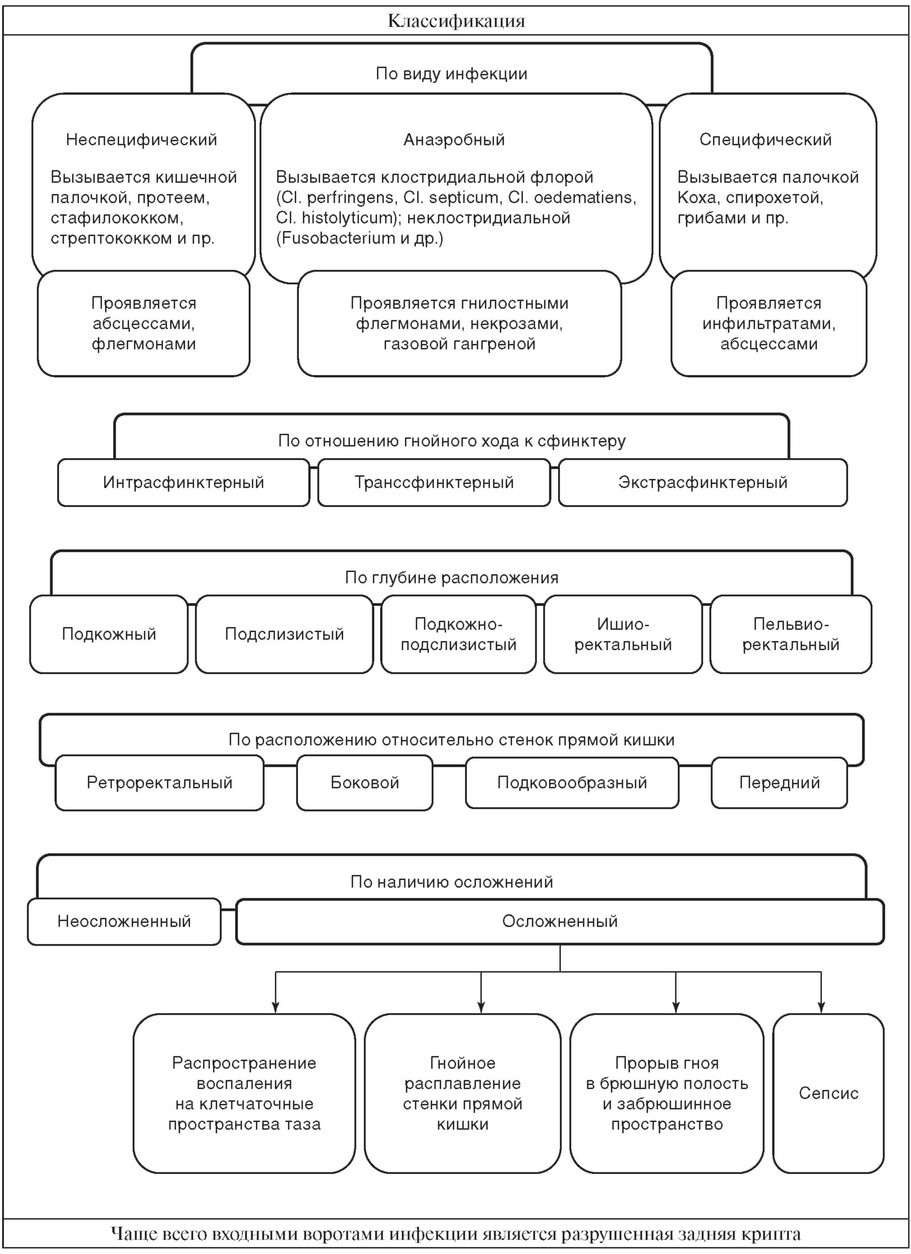
Остальные вопросы написаны из последних сил, НЕНАВИЖУ ХЕРУРГИЮ! 22. Острый парапроктит. Клиника. Диагностика. Лечение. Острый парапроктит - острое гнойное воспаление параректальной клетчатки в виде абсцессов и флегмон, характерным признаком которых является связь с просветом прямой кишки. Крч, если лезть в классификацию и этиологию, то оно вас убьет. Я чисто добавлю чтоб было, но не хошь, не читай.
Клиника и диагностика
Лечение Основные задачи радикальной операции — вскрытие и дренирование гнойника с обязательной ликвидацией поражённой крипты и гнойного хода. Операция выполняется в экстренном порядке под общим обезболиванием. После обезболивания устанавливают локализацию пораженной пазухи (осмотр стенки кишки с помощью ректального зеркала после введения в полость гнойника раствора метиленового синего и раствора перекиси водорода, а Чупахин говорил про зеленку). Лечение подкожного и подкожно-подслизистого парапроктита Гнойник вскрывают полулунным разрезом, разделяют перемычки. Пуговчатым зондом проходят через полость в пораженную крипту и иссекают стенку гнойника с внутренним отверстием, объединяя полость с просветом кишки (операция Габриэля — вскрытие гнойника в просвет кишки). Подслизистый парапроктит вскрывают треугольным иссечением слизистой с удалением внутреннего отверстия. Лечение ишиоректального и пельвиоректального парапроктита Вскрытие таких гнойников в просвет кишки не всегда возможно из-за риска послеоперационной несостоятельности сфинктера. ® Если ход идет интрасфинктерно или транссфинктерно (ишиоректальный абсцесс) через поверхностную часть наружного сфинктера, то его можно рассекать операцией Габриеля. ® Если ход идет через глубокую часть наружного сфинктера (ишиоректальный абсцесс) или экстрасфинктерно (пельвиоректальный абсцесс), то сфинктер одномоментно рассекать нельзя. Рассечение осуществляют с помощью поэтапного затягивания лигатуры (лигатурный способ). Через 6—8 дней после проведения нити ее начинают подтягивать каждые 3—4 дня, и часть волокон сфинктера поэтапно прорезается. Это помогает избежать расхождения циркулярного жома. Таким образом удастся ликвидировать свищ без нарушения замыкательной функции сфинктера. – крч, кто поймет этот способ, напишите мне, а то вот это я не понял.
Вскрытие гнойника без ликвидации гнойного хода и поражённой крипты приводит к формированию свищей прямой кишки в параректальной клетчатке или к рецидиву острого парапроктита. Лечение анаэробного парапроктита (смэрт) Гнилостная флегмона и газовая гангрена параректальной клетчатки подлежат широкому вскрытию с некрэктомией. Необходима интенсивная терапия: антимикробные средства, детоксикация, гипербарическая оксигенация, введение противогангренозной сыворотки. При переходе некроза на прямую кишку выполняется колостомия для ее отключения. 23. Геморрой. Классификация. Клиника. Диагностика Лечение. ИЛИ ИЗВИНИТЕ Я ЗАНЯТ В 3,7 И 11 ЧАСОВ. Геморрой - варикозное расширение кавернозных телец, расположенных под слизистой оболочкой ампулы прямой кишки (внутренний геморрой) и (или) под кожей заднего прохода (наружный геморрой). Этиология, но эт для гребанных пантовщиков
Портальная гипертензия при циррозе печени приводит к нарушению венозного оттока из геморроидальных вен и возникновению вторичного геморроя. Рак прямой кишки также приводит к нарушению венозного оттока вследствие сдавления и прорастания геморроидальных вен и появлению вторичного геморроя.
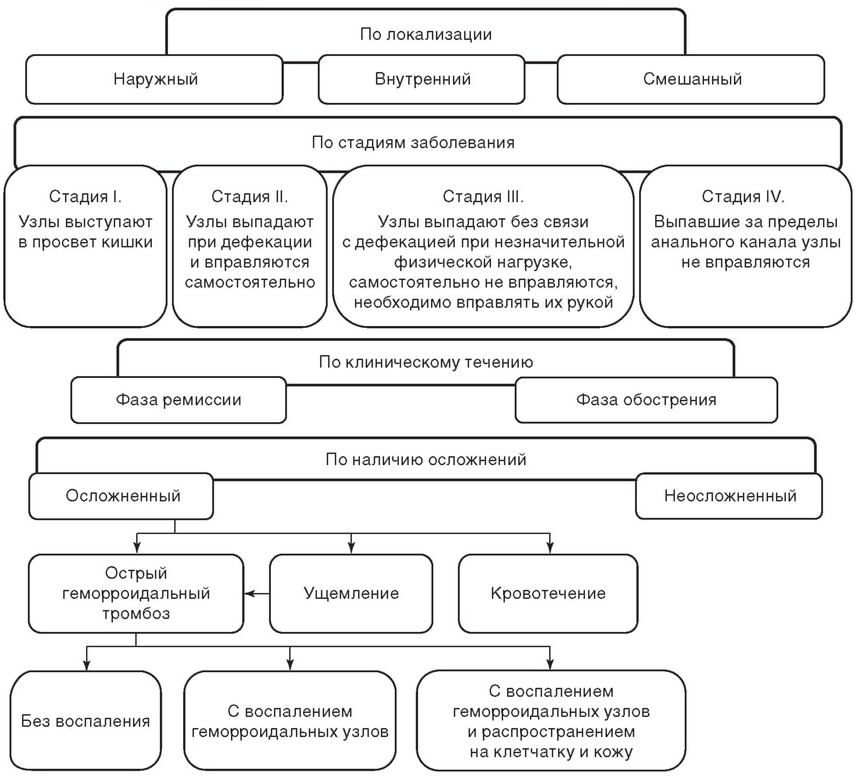
Классификация №666
Клиника и диагностика
Лечение
Общее лечение:
Местное лечение: ´ Противовоспалительные, стимуляторы регенерации, анальгетики в виде свечей (антибиотики, НПВС. Местно в виде мазей, свечей: кортикостероиды (преднизолон), гепарин, проктогливенол, гепатромбин Г, постеризан и др) – для купирования симптомов острого геморроя: снятие болевого синдрома при тромбозе, воспалительных явлений, тромболизис.
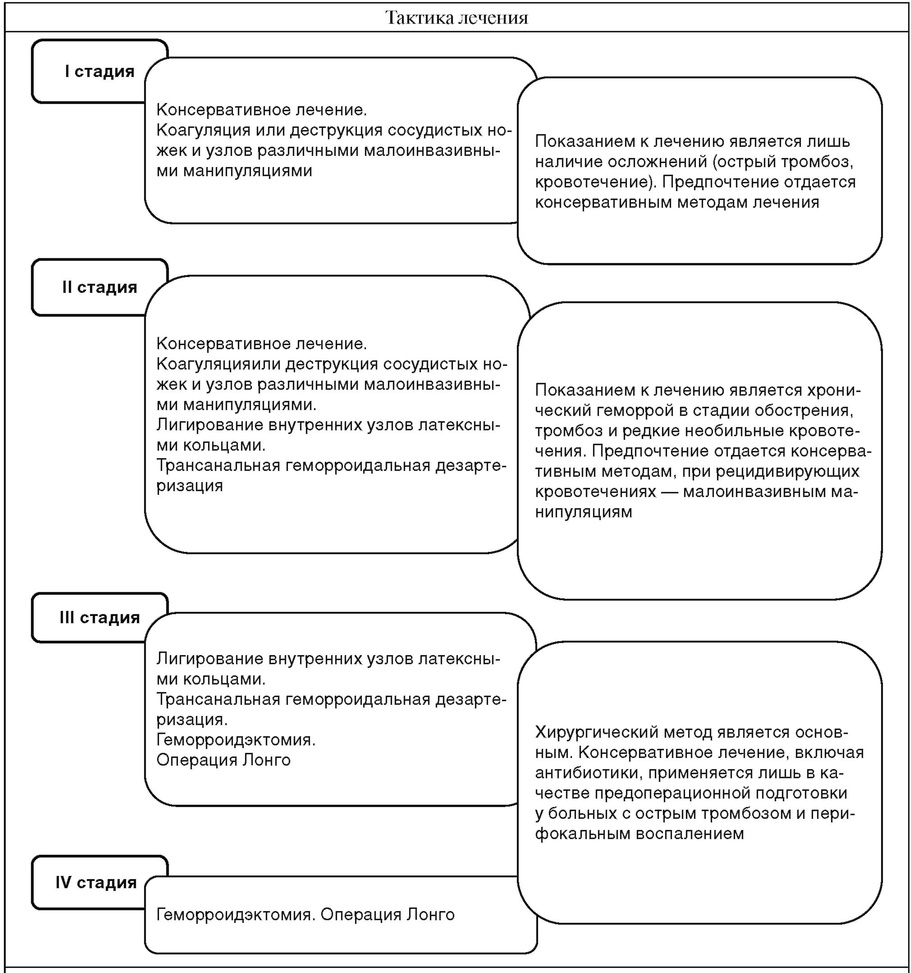
Малоинвазивные манипуляции выполняются, в основном, на ранних стадиях заболевания. Преимуществом их является малотравматичность, возможность выполнения в амбулаторных условиях. Иногда применяются в различных сочетаниях. Вмешательства являются паллиативными.
А. Традиционные - Гемороидэктомия - выполняется иссечение ткани внутреннего геморроидального сплетения вместе со слизистой оболочкой, ушивание раны анального канала (модификация Milligan - Morgan - Ferguson). Возможно подслизистое выделение и иссечение геморроидальных узлов. Недостатком считается длительный реабилитационный период, обусловленный продолжительным заживлением ран анального канала. Б. Малоинвазивные:
Тактика лечения
24. Параректальные свищи. Этиология. Классификация. Клиника. Лечение. Параректальные свищи имеются при хроническом парапроктите - хроническое воспаление анальной крипты и параректальной клетчатки, приводящее к формированию свищевого хода, связанного с просветом прямой кишки. Патогенез
Классификация
® Транссфинктерные ® Интрасфиктерные ® Экстрасфинктерные
· Простые (прямые, без затеков и рубцов) · Сложные (ветвистые длинные ходы, рубцовые изменения в области внутреннего отверстия; гнойные полости по ходу свища)
´ Полные – просвет кишки сообщается я наружным отверстием на коже ´ Неполные - свищ прямой кишки слепо заканчивается в клетчатке, не сообщаясь с кожей Клиника и диагностика Болезнь протекает волнообразно. При закупорке свищевого хода воспаление обостряется, после опорожнения - стихает.
|
|||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-07-19; просмотров: 47; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.139.82.23 (0.041 с.) |
||||||||||||||||||||||||||||||||||||||||||||||