Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Главных лимфатических протоков — грудного и правого лимфатического, впадающих в крупные вены шеи.
Лимфатические капилляры и посткапилляры представляют собой часть лимфатической системы; в них под влиянием изменяющихся градиентов гидростатического и коллоидно-осмотического давлений происходит образование лимфы. Стенки лимфатических капилляров и посткапилляров представлены одним слоем эндотелиальных клеток, прикрепленных с помощью коллагеновых волокон к окружающим тканям. В стенке лимфатических капилляров между эндотелиальными клетками имеется большое количество пор, которые при изменении градиента давления могут открываться и закрываться. Внутри- и внеорганные лимфатические сосуды, лимфатические стволы и протоки выполняют преимущественно транспортную функцию, обеспечивая доставку образовавшейся в лимфатической системе лимфы в систему кровеносных сосудов. Лимфатические сосуды являются системой коллекторов, представляющих собой цепочки лимфангионов. Лимфангион является морфофункциональной единицей лимфатических сосудов и состоит из мышечной «манжетки», представленной спиралеобразно расположенными гладкими мышечными клетками и двух клапанов — дистального и проксимального. Крупные лимфатические сосуды конечностей и внутренних органов сливаются вгрудной и правый лимфатический протоки. Из протоков лимфа поступает через правую и левую подключичную вены в общий кровоток. Лимфообразование. Лимфа — жидкость, возвращаемая в кровоток из тканевых пространств по лимфатической системе. Лимфа образуется из тканевой (интерстициальной) жидкости, накапливающейся в межклеточном пространстве в результате преобладания фильтрации жидкости над реабсорбцией через стенку кровеносных капилляров. Движение жидкости из капилляров и внутрь их определяется соотношением гидростатического и осмотического давлений, действующих через эндотелий капилляров. Осмотические силы стремятся удержать плазму внутри кровеносного капилляра для сохранения равновесия с противоположно направленными гидростатическими силами. Вследствие того что стенка кровеносных капилляров не является полностью непроницаемой для белков, некоторое количество белковых молекул постоянно просачивается через нее в интерстициальное пространство. Накопление белков в тканевой жидкости увеличивает ее осмотическое давление и приводит к нарушению баланса сил, контролирующих обмен жидкости через капиллярную мембрану. В результате концентрация белков в интерстициальной ткани повышается и белки по градиенту концентрации начинают поступать непосредственно в лимфатические капилляры. Кроме того, движение белков внутрь лимфатических капилляров осуществляется посредством пиноцитоза.
течка белков плазмы в тканевую жидкость, а затем в лимфу зависит от органа. Так, в легких она равна 4%, в желудочно-кишечном тракте — 4,1%, сердце — 4,4%, в печени достигает 6,2%. В состав лимфы входят клеточные элементы, белки, липиды, низкомолекулярные органические соединения (аминокислоты, глюкоза, глицерин), электролиты. Клеточный состав лимфы представлен в основном лимфоцитами. В лимфе грудного протока их число достигает 8*109/л. Эритроциты в лимфе в норме встречаются в ограниченном количестве, их число значительно возрастает при травмах тканей, тромбоциты в норме не определяются. Макрофаги и моноциты встречаются редко. Гранулоциты могут проникать в лимфу из очагов инфекции. Ионный состав лимфы не отличается от ионного состава плазмы крови и интерстициальной жидкости. В то же время по содержанию и составу белков и липидов лимфа значительно отличается от плазмы крови. В лимфе человека содержание белков составляет в среднем 2—3% от объема. Концентрация белков в лимфе зависит от скорости ее образования: увеличение поступления жидкости в организм вызывает рост объема образующейся лимфы и уменьшает концентрацию белков в ней. В лимфе в небольшом количестве содержатся все факторы свертывания, антитела и различные ферменты, имеющиеся в плазме. Холестерин и фосфолипиды находятся в лимфе в виде липопротеинов. Содержание свободных жиров, которые находятся в лимфе в виде хиломикронов, зависит от количества жиров, поступивших в лимфу из кишечника. Тотчас после приема пищи в лимфе грудного протока содержится большое количество липопротеинов и липидов, всосавшихся в желудочно-кишечном тракте. Между приемами пищи содержание липидов в грудном протоке минимально.
Движение лимфы. Скорость и объем лимфообразования определяются процессами микроциркуляции и взаимоотношением системной и лимфатической циркуляции. Так, при минутном объеме кровообращения, равном 6 л, через стенки кровеносных капилляров в организме человека фильтруется около 15 мл жидкости. Из этого количества 12 мл жидкости реабсорбируется. В интерстициальном пространстве остается 3 мл жидкости, которая в дальнейшем возвращается в кровь по лимфатическим сосудам. Если учесть, что за час в крупные лимфатические сосуды поступает 150—180 мл лимфы, а за сутки через грудной лимфатический проток проходит до 4 л лимфы, которая в дальнейшем поступает в общий кровоток, то значение возврата лимфы в кровь становится весьма ощутимым. Движение лимфы начинается с момента ее образования в лимфатических капиллярах, поэтому факторы, которые увеличивают скорость фильтрации жидкости из кровеносных капилляров, будут также увеличивать скорость образования и движения лимфы. Факторами, повышающими лимфообразование, являются увеличение гидростатического давления в капиллярах, возрастание общей поверхности функционирующих капилляров (при повышении функциональной активности органов), увеличение проницаемости капилляров, введение гипертонических растворов. Роль лимфообразования в механизме движения лимфы заключается в создании первоначального гидростатического давления, необходимого для перемещения лимфы из лимфатических капилляров и посткапилляров в отводящие лимфатические сосуды. В лимфатических сосудах основной силой, обеспечивающей перемещение лимфы от мест ее образования до впадения протоков в крупные вены шеи, являются ритмические сокращения лимфангионов. Лимфангионы, которые можно рассматривать как трубчатые лимфатические микросердца, имеют в своем составе все необходимые элементы для активного транспорта лимфы: развитую мышечную «манжетку» и клапаны. По мере поступления лимфы из капилляров в мелкие лимфатические сосуды происходит наполнение лимфангионов лимфой и растяжение их стенок, что приводит к возбуждению и сокращению гладких мышечных клеток мышечной «манжетки». Сокращение гладких мышц в стенке лимфангиона повышает внутри него давление до уровня, достаточного для закрытия дистального клапана и открытия проксимального. В результате происходит перемещение лимфы в следующий центрипетальный лимфангион. Заполнение лимфой проксимального лимфангиона приводит к растяжению его стенок, возбуждению и сокращению гладких мышц и перекачиванию лимфы в следующий лимфангион. Таким образом, последовательные сокращения лимфангионов приводят к перемещению порции лимфы по лимфатическим коллекторам до места их впадения в венозную систему. Работа лимфангионов напоминает деятельность сердца. Как в цикле сердца, в цикле лимфангиона имеются систола и диастола. По аналогии с гетерометрической саморегуляцией в сердце, сила сокращения гладких мышц лимфангиона определяется степенью их растяжения лимфой в диастолу. И наконец, как и в сердце, сокращение лимфангиона запускается и управляется одиночным платообразным потенциалом действия. Стенка лимфангионов имеет развитую иннервацию, которая в основном представлена адренергическими волокнами. Роль нервных волокон в стенке лимфангиона заключается не в побуждении их к сокращению, а в модуляции параметров спонтанно возникающих ритмических сокращений. Кроме этого, при общем возбуждении симпатико-адреналовой системы могут происходить тонические сокращения гладких мышц лимфангионов, что приводит к повышению давления во всей системе лимфатических сосудов и быстрому поступлению в кровоток значительного количества лимфы. Гладкие мышечные клетки высокочувствительны к некоторым гормонам и биологически активным веществам. В частности, гистамин, увеличивающий проницаемость кровеносных капилляров и приводящий тем самым к росту лимфообразования, увеличивает частоту и амплитуду сокращений гладких мышц лимфангионов. Миоциты лимфангиона реагируют также на изменения концентрации метаболитов, рО2 и повышение температуры.
В организме, помимо основного механизма, транспорту лимфы по сосудам способствует ряд второстепенных факторов. Во время вдоха усиливается отток лимфы из грудного протока в венозную систему, а при вдохе он уменьшается. Движения диафрагмы влияют на ток лимфы — периодическое сдавление и растяжение диафрагмой цистерны грудного протока усиливает заполнение ее лимфой и способствует продвижению по грудному лимфатическому протоку. Повышение активности периодически сокращающихся мышечных органов (сердце, кишечник, скелетная мускулатура) влияет не только на усиление лимфооттока, но и способствует переходу тканевой жидкости в капилляры. Сокращения мышц, окружающих лимфатические сосуды, повышают внутрилимфатическое давление и выдавливают лимфу в направлении, определяемом клапанами. При иммобилизации конечности отток лимфы ослабевает, а при активных и пассивных ее движениях — увеличивается. Ритмическое растяжение и массаж скелетных мышц способствуют не только механическому перемещению лимфы, но и усиливают собственную сократительную активность лимфангионов в этих мышцах. 38. Гипоталамо-гипофизарная система.
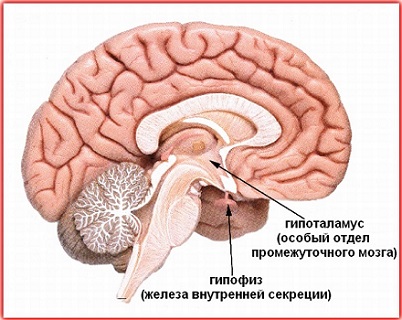
Обмен веществ в организме, системы, которые его осуществляют (эндокринная, выделительная, дыхания, кровообращения), а также обеспечивают рост и размножение, регулируются определенной мозговой структурой. Она носит название «гипоталамо-гипофизарная система», объединяет гипофиз и гипоталамус, совместная физиология которых обусловлена присутствием нейросекреторных клеток, выделяющих гормоны, и специальных нервных волокон.
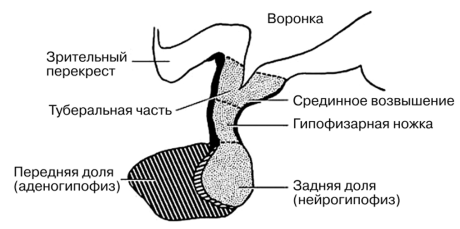
Гипоталамус и гипофиз Содержание 1. Гипоталамус и аденогипофиз2. Гипоталамус и нейрогипофиз3. Влияние на поведение Гипоталамус представляет собой небольшой отдел, который граничит со зрительным перекрестом спереди, сосцевидными телами сзади (подкорковыми центрами обоняния). Сверху проходит гипоталамическая борозда, отделяющая его от таламуса. Снизу отдел представлен серым бугром, вытягивающимся в воронку и переходящим в ножку гипофиза. Гипофиз представляет собой орган овальной формы размерами чуть более горошины. Он заключен в специальную оболочку из соединительной ткани, благодаря которой фиксируется в турецком седле – костной выемке клиновидной кости. Гипоталамус вместе с таламусом (подкорковым центром чувствительности), эпиталамусом (железой внутренней секреции) и метаталамусом (подкорковым центром зрения) входит в состав промежуточного мозга. Установление связи между этими двумя отделами происходит посредством ножки гипофиза и системы кровообращения. Гипофиз состоит из двух частей (третья, промежуточная, является слаборазвитой у человека), каждая из которых выполняет свои определенные функции. Передняя доля (аденогипофиз) продуцирует гормоны под воздействием определенных веществ гипоталамуса: рилизинг-факторы (либерины) стимулируют этот синтез, статины угнетают его. Задняя доля (нейрогипофиз) не производит самостоятельно, но накапливает гипоталамические гормоны. В связи с этим физиология гипоталамуса редко рассматривается отдельно от гипофиза.
Часть промежуточного мозга — гипоталамус — и отходящий от его основания гипофиз анатомически и функционально составляют единое целое — гипоталамо-гипофизарную эндокринную систему (рис. 10.3[1]). Клетки гипоталамуса обладают двойной функцией. Во-первых, они выполняют те же функции, что и любая другая нервная клетка, а во-вторых, обладают способностью секретировать и выделять биологически активные вещества — нейрогормоны (этот процесс называют нейросекрецией). Гипоталамус и передняя доля гипофиза связаны общей сосудистой системой, имеющей двойную капиллярную сеть. Первая располагается в районе срединного возвышения гипоталамуса, а вторая — в передней доле гипофиза. Ее называют воротной системой гипофиза. Нейросекреторные клетки гипоталамуса синтезируют нейропептиды, которые поступают в переднюю и заднюю доли гипофиза. Нейропептиды, влияющие на клетки передней доли гипофиза, называ Рис. 10.3. Анатомические взаимоотношения гипоталамуса и ножки гипофиза Точечная штриховка — срединное возвышение и задняя доля гипофиза (нейрогипофиз); имеют нейральное происхождение и фактически являются частью гипоталамуса; косая штриховка — эпителиальная часть гипофиза (аденогипофиз); развивается из эктодермы ротовой бухты. Роль гипоталамо-гипофизарной системы для эндокринной регуляции функций организма столь велика, что ее иногда называют «президентом эндокринного общества»
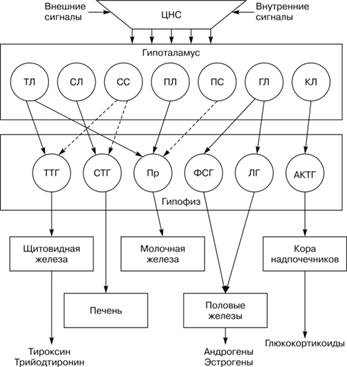
ются рилизинг-факторами, а задней — нейрогормонами (вазопрессин и окситоцин). С функциональной точки зрения рилизинг-факторы разделяют на либерины (рилизинг-факторы, способствующие усилению синтеза и секреции соответствующего гормона в эндокринных клетках передней доли гипофиза) и статины (рилизинг-факторы, подавляющие синтез и секрецию гормонов в клетках-мишенях). К гипоталамическим либеринам относятся соматолиберин, гонадолиберин, тиреолиберин и кортиколиберин, а статины представлены соматоста- тином и пролактиностатином (рис. 10.4[2]). Под действием нервного импульса эти продукты выделяются в первую капиллярную сеть воротной системы и воздействуют на железистые клетки передней доли гипофиза через вторую сеть капилляров. Таким образом, информация из гипоталамуса передается в гипофиз гуморальным путем. Гипоталамо-гипофизарная система — типичный пример тесного взаимодействия нервного и гуморального способов регуляции функций, потому что нейросекреторная клетка способна осуществлять регулирующее влияние, не только посылая другим нейронам обычные нервные импульсы, но и выделяя нейрогормоны. Все железы внутренней секреции функционируют по принципу плюс-минус взаимодействие или по принципу прямой (положительной) и обратной (отрицательной) связи. Физиологическая суть этого взаимодействия заключается в обеспечении возможности саморегуляции и нормализации гормонального баланса организма. Рассмотрим это на рис. 10.5.
Рис. 10.4. Регуляция активности эндокринных желез центральной нервной системой при участии гипоталамуса и гипофиза: ТЛ — тиреолиберин; СЛ — соматолиберин; СС — соматостатин; ПЛ — пролактоли- берин; ПС — пролактостатин; ГЛ — гонадолиберин; КЛ — кортиколиберин; ТТГ — тиреотропный гормон; СТГ — соматотропный гормон (гормон роста); Пр — пролактин; ФСГ — фолликулостимулирующий гормон; ЛГ — лютеинизирующий гормон; АКТГ — адренокортикотропный гормон. Сплошными стрелками обозначено активирующее, пунктирными — ингибирующее влияние
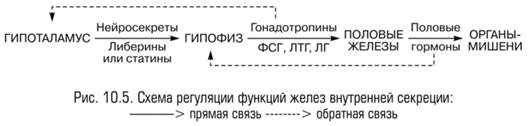
Нейросекреты гипоталамуса, воздействуя на клетки гипофиза, регулируют выделение гонадотропных гормонов (прямая связь). Если ФСГ, ЛГ и ЛТГ выделяются в избыточном количестве, то повышение концентрации гормона в крови тормозит нейросекреторную функцию клеток гипоталамуса (обратная связь). В свою очередь, гонадотропины регулируют выделение половыми железами половых гормонов (прямая связь). При высоком титре половых гормонов (обратная связь) тормозится секреция гонадотропинов.
39. Эпифиз, его значение и функции гормонов. Тимус, его значение и функции гормонов. Эпифиз - это небольшое железистое образование, которое относится к промежуточному мозгу, расположен между передними буграми четверохолмия и при помощи ножки прикрепляется к дорсальной поверхности третьего мозгового желудочка. У человека это образование по форме напоминает сосновую шишку, откуда и получило свое название (греч. epiphysis – шишка, нарост). Масса железы у взрослого человека около 0,2 г. Максимального развития достигает у детей до 7 лет. Тело в виде сосновой шишки изображалось когда-то в тех местах папирусов, где говорилось о вхождении душ покойных в судный зал Осириса. Весьма архаичное значение шишки (а ведь "шишки" бывают важными) - символ вечной жизни, а также восстановления здоровья. Гален считал, что эпифиз является органом для мыслительной деятельности, Декарт - вместилище для души, а Можанди - орган, регулирующий кровообращение в мозгу. В настоящее время установлено, что эпифиз участвует в регуляции процессов, протекающих в организме ритмически или циклически, например овариально-менструального цикла. Ритмические колебания других периодических функций, интенсивность которых закономерно изменяется на протяжении суток, называются циркадными. Циркадные ритмы связаны со сменой дня и ночи (светового и темнового периодов). Зависимость этих ритмов от эпифиза свидетельствует, что гормонообразовательная деятельность определяется его способностью различать смену световых раздражений, получаемых организмом (способен трансформировать нервные импульсы, поступающие от сетчатки глаза, в инкреторный процесс). Гормоны эпифиза. Их функции 1)Серотонин – один из основных нейромедиаторов, образуется из аминокислоты триптофана, является предшественником мелатонина. Ослабляет или угнетает секрецию гонадолиберина гипоталамусом и гонадотропинов передней доли гипофиза. 2)Мелатонин обеспечивает регуляцию биоритмов эндокринных функций и метаболизма для приспособления организма к различным условиям окружающей среды. В сутки синтезируется примерно 30 г мелатонина. Синтез и секреция мелатонина зависят от освещенности — избыток света тормозит его образование. У человека на ночные часы приходится 70 % суточной продукции гормона, причем пик активности приходится на 2 часа ночи. Функции и эффекты: · Регулирует деятельность эндокринной системы. Основной физиологический эффект мелатонина заключается в торможении секреции гонадотропинов как на уровне нейросекреции либеринов гипоталамуса, так и на уровне аденогипофиза. Кроме того, снижается, но в меньшей степени, секреция и других гормонов аденогипофиза — кортикотропина, тиреотропина, соматотропина. Под влиянием мелатонина повышается содержание ГАМК в ЦНС и серотонина в среднем мозге. Снижает уровень секреции лептина. · Влияет на половое созревание. Секреция мелатонина определяет ритмичность гонадотропных эффектов и половой функции, в том числе продолжительность менструального цикла у женщин. Мелатонин замедляет синтез гонадотропных гормонов (фолликулостимулирующего и лютеинизирующего), тем самым задерживает половое созревание. Удаление эпифиза ведет к раннему половому созреванию. При гипофункции эпифиза происходит преждевременное развитие половых органов и вторичных половых признаков. При гиперфункции половые железы недоразвиты. · Регуляция сна. Мелатонин предотвращает нарушение суточного режима организма и биоритма. Введение мелатонина человеку вызывает легкую эйфорию и сон. С возрастом активность эпифиза снижается, количество мелатонина уменьшается, сон становится поверхностным и беспокойным, возможна бессонница. · Замедляет процессы старения. · Усиливает эффективность функционирования иммунной системы. · Обладает антиоксидантными свойствами. Нейтрализует разрушительные последствия окислительных процессов, связывая свободные радикалы, являющиеся продуктами перекисного окисления, экзогенные канцерогены. · Влияет на процессы адаптации при смене часовых поясов. · Противоопухолевый эффект. Механизмы воздействия мелатонина на опухолевый рост многообразны: он может влиять на синтез и секрецию гипофизарных и половых гормонов, способен модулировать иммунный ответ при наличии опухолевых клеток и оказывать прямой цитотоксический эффект. · Участвует в регуляции кровяного давления, функций пищеварительного тракта, работы клеток головного мозга. · Оказывет инсулиноподобный (гипогликемический) и паратиреоподобный эффекты. · Антистрессовый эффект. Способен менять отрицательное эмоциональное состояние, снижать тревожность, которая провоцируется различными стрессорами. Согласно многочисленным наблюдениям гормон стабилизирует деятельность различных эндокринных систем, дезорганизованных стрессом, в том числе ликвидируя избыточный стрессовый адреналовый гиперкортицизм. При недостатке мелатонина ускоряется процесс старения: раньше начинается менопауза, накапливаются свободнорадикальные повреждения клеток, снижается чувствительность к инсулину, развивается ожирение и рак, наблюдается нарушение сна и суточные ритмы. 3)Антигонадотропин ослабляет секрецию лютропина передней доли гипофиза. 4)Гормон, повышающий уровень калия в крови, следовательно, участвующий в регуляции минерального обмена. 5)Регуляторные пептиды (аргинин-вазотоцин, тиролиберин,люлиберин,тиротропин, адреногломерулотропин и др.) Тимусовая железа (тимус, вилочковая железа) является основным органом лимфатической системы. Первое описание тимусовой железы было сделано Беренгарием в 1524 году. Расположена в верхней части грудной клетки. Основная функция - содействие развитию специфических клеток иммунной системы, называемых Т- лимфоцитами. Функция тимуса Как уже было сказано выше, тимус - это первичный орган, ответственный за генерацию иммунокомпетентных Т-клеток, которые имеют разнообразный набор распознавания антигена. Он вырабатывает гормоноподобные белки, которые помогают Т-лимфоцитам созревать и дифференцироваться. Только те клетки, которые должным образом отреагировали на чужеродные антигены, будут выбраны для выживания. Т-клетки, которые не реагируют на антигены, будут умирать от апоптоза у здорового пациента. Гормоны тимуса включают тимпоэитин, тимулин, тимозин и гумуральный фактор тимуса (ТГФ). Тимпоэитин и тимулин индуцируют дифференцировку в Т-лимфоцитах и усиливают функцию Т-клеток. Тимозин увеличивает иммунные ответы. Он также стимулирует определенные гормоны гипофиза (гормон роста, лютеинизирующий гормон, пролактин, гонадотропин-высвобождающий гормон и адренокортикотропный гормон (АКТГ). Тимический гуморальный фактор повышает иммунный ответ на вирусы. Помимо иммунной функции, тимус также вырабатывает гормоны, которые способствуют росту и созреванию. Тимичные гормоны влияют на структуры эндокринной системы, включая гипофиз и надпочечники, для оказания помощи в росте и сексуальном развитии. Гормоны тимуса Характерная особенность всех гормонов тимуса – белковая природа. Они синтезируются из аминокислот. Вилочковая железа известна в эндокринологии около полувека. На сегодняшний день влияние на организм веществ, которые она секретируют, до конца не изучено. Основные гормоны тимуса:
Тимоэптин блокирует кожно-мышечную проводимость. Неблагоприятная экологическая обстановка, возраст, операции по удалению тимуса вызывают снижение уровня этого гормона и развитие состояния иммунного дефицита. До 15 лет тимозин несет ответственность за формирование иммунной защиты. Под воздействием этого гормона происходит интенсивная выработка лимфоцитов. Вещество обеспечивает противоопухолевый иммунитет. Тимулин проявляет биологическую активность при совместном нахождении с катионом цинка. Гипофиз контролирует выработку активного вещества. Самая высокая концентрация тимулина наблюдается в возрасте 10 лет и постепенно снижается. ИФБ-1 считается посредником соматотропина. Концентрация вещества находится под влиянием гормонов половых и щитовидной желез, инсулина. Они способствуют повышению уровня ИФБ-1. Стероидные гормоны, глюкокортикостероиды снижают его содержание. В юношеском возрасте этого гормона больше всего, минимальная концентрация вещества у детей и пожилых людей. Все гормоны вилочковой железы формируют иммунную реакцию организма на чужеродные белки. Эти структуры распознаются, обезвреживаются и выводятся из организма. Тимус связан работой других желез эндокринной системы человека. Всего за 5 лет активной работы орган успевает сформировать и вывести в кровь большое количество Т-лимфоцитов. Запас защитных клеток постепенно расходуется в течение жизни человека. Раннее начало функционирования, биохимия гормонов вилочковой железы – главные особенности органа. Тимус обладает стандартными регуляторными функциями и формирует иммунитет.
40. Щитовидная и паращитовидная железы, биологическая роль их гормонов. Щитовидная железа расположена с обеих сторон трахеи ниже щитовидного хряща, имеет дольчатое строение. Структурной единицей является фолликул, заполненный коллоидом, где находится йодсодержащий белок – тиреоглобулин. Гормоны щитовидной железы делятся на две группы: 1. йодированные – тироксин, трийодтиронин; 2. тиреокальцитонин (кальцитонин). Йодированные гормоны образуются в фолликулах железистой ткани, их образование происходит в три этапа: 1) образование коллоида, синтез тиреоглобулина; 2) йодирование коллоида, поступление йода в организм, всасывание в виде йодидов. Йодиды поглощаются щитовидной железой, окисляются в элементарный йод и включаются в состав тиреоглобулина, процесс стимулируется ферментом – тиреоидпероксиказой; 3) выделение в кровоток происходит после гидролиза тиреоглобулина под действием катепсина, при этом освобождаются активные гормоны – тироксин, трийодтиронин. Основной активный гормон щитовидной железы – тироксин, соотношение тироксина и трийодтиронина составляет 4: 1. Оба гормона находятся в крови в неактивном состоянии, они связаны с белками глобулиновой фракции и альбумином плазмы крови. Тироксин легче связывается с белками крови, поэтому быстрее проникает в клетку и имеет большую биологическую активность. Клетки печени захватывают гормоны, в печени гормоны образуют соединения с глюкуроновой кислотой, которые не обладают гормональной активностью и выводятся с желчью в ЖКТ. Этот процесс называется дезинтоксикацией, он предотвращает чрезмерное насыщение крови гормонами. Роль йодированных гормонов: 1) влияние на функции ЦНС. Гипофункция ведет к резкому снижению двигательной возбудимости, ослаблению активных и оборонительных реакций; 2) влияние на высшую нервную деятельность. Включаются в процесс выработки условных рефлексов, дифференцировки процессов торможения; 3) влияние на рост и развитие. Стимулируют рост и развитие скелета, половых желез; 4) влияние на обмен веществ. Происходит воздействие на обмен белков, жиров, углеводов, минеральный обмен. Усиление энергетических процессов и увеличение окислительных процессов приводят к повышению потребления тканями глюкозы, что заметно снижает запасы жира и гликогена в печени; 5) влияние на вегетативную систему. Увеличивается число сердечных сокращений, дыхательных движений, повышается потоотделение; 6) влияние на свертывающую систему крови. Снижают способность крови к свертыванию (уменьшают образование факторов свертывания крови), повышают ее фибринолитическую активность (увеличивают синтез антикоагулянтов). Тироксин угнетает функциональные свойства тромбоцитов – адгезию и агрегацию. Регуляция образования йодсодержащих гормонов осуществляется: 1) тиреотропином передней доли гипофиза. Влияет на все стадии йодирования, связь между гормонами осуществляется по типу прямых и обратных связей; 2) йодом. Малые дозы стимулируют образование гормона за счет усиления секреции фолликулов, большие – тормозят; 3) ВНС: симпатическая – повышает активность продукции гормона, парасимпатическая – снижает; 4) гипоталамусом. Тиреолиберин гипоталамуса стимулирует тиреотропин гипофиза, который стимулирует продукцию гормонов, связь осуществляется по типу обратных связей; 5) ретикулярной формацией (возбуждение ее структур повышает выработку гормонов); 6) корой ГМ. Декортикация активизирует функцию железы первоначально, значительно снижает с течением времени. Тиреокальцитоцин образуется парафолликулярными клетками щитовидной железы, которые расположены вне железистых фолликул. Он принимает участие в регуляции кальциевого обмена, под его влиянием уровень Ca снижается. Тиреокальцитоцин понижает содержание фосфатов в периферической крови. Тиреокальцитоцин тормозит выделение ионов Ca из костной ткани и увеличивает его отложение в ней. Он блокирует функцию остеокластов, которые разрушают костную ткань, и запускают механизм активации остеобластов, участвующих в образовании костной ткани. Уменьшение содержания ионов Ca и фосфатов в крови обусловлено влиянием гормона на выделительную функцию почек, уменьшая канальцевую реабсорбцию этих ионов. Гормон стимулирует поглощение ионов Ca митохондриями. Регуляция секреции тиреокальцитонина зависит от уровня ионов Ca в крови: повышение его концентрации приводит к дегрануляции парафолликулов. Активная секреция в ответ на гиперкальциемию поддерживает концентрацию ионов Ca на определенном физиологическом уровне. Секреции тиреокальцитонина способствуют некоторые биологически активные вещества: гастрин, глюкагон, холецистокинин. При возбуждении бета-адренорецепторов повышается секреция гормона, и наоборот. Нарушение функции щитовидной железы сопровождается повышением или понижением ее гормонообразующей функции. Недостаточность выработки гормона (гипотиреоз), появляющаяся в детском возрасте, ведет к развитию кретинизма (задерживаются рост, половое развитие, развитие психики, наблюдается нарушение пропорций тела). Недостаточность выработки гормона ведет к развитию микседемы, которая характеризуется резким расстройством процессов возбуждения и торможения в ЦНС, психической заторможенностью, снижением интеллекта, вялостью, сонливостью, нарушением половых функций, угнетением всех видов обмена веществ. При повышении активности щитовидной железы (гипертиреозе) возникает заболевание тиреотоксикоз. Характерные признаки: увеличение размеров щитовидной железы, числа сердечных сокращений, повышение обмена веществ, температуры тела, увеличение потребления пищи, пучеглазие. Наблюдаются повышенная возбудимость и раздражительность, изменяется соотношение тонуса отделов вегетативной нервной системы: преобладает возбуждение симпатического отдела. Отмечаются мышечное дрожание и мышечная слабость. Недостаток в воде йода приводит к снижению функции щитовидной железы со значительным разрастанием ее ткани и образованием зоба. Разрастание ткани – компенсаторный механизм в ответ на снижение содержания йодированных гормонов в крови. Паращитовидные железы – парный орган, они расположены на поверхности щитовидной железы. Гормон паращитовидной железы – паратгормон (паратирин). Паратгормон находится в клетках железы в виде прогормона, превращение прогормона в паратгормон происходит в комплексе Гольджи. Из паращитовидных желез гормон непосредственно поступает в кровь. Паратгормон регулирует обмен Ca в организме и поддерживает его постоянный уровень в крови. В норме содержания Ca в крови составляет 2,25—2,75 ммоль/л (9—11 мг%). Костная ткань скелета – главное депо Ca в организме. Имеется определенная зависимость между уровнем Ca в крови и содержанием его в костной ткани. Паратгормон усиливает рассасывание кости, что приводит к увеличению освобождения ионов Ca, регулирует процессы отложения и выхода солей Ca в костях. Влияя на обмен Са, паратгормон параллельно воздействует на обмен фосфора: уменьшает обратное всасывание фосфатов в дистальных канальцах почек, что приводит к понижению их концентрации в крови. Удаление паращитовидных желез приводит к вялости, рвоте, потере аппетита, к разрозненным сокращениям отдельных групп мышц, которые могут переходить в длительное тетаническое сокращение. Регуляция деятельности паращитовидных желез определяется уровнем Са в крови. Если в крови нарастает концентрация Са, это приводит к снижению функциональной активности паращитовидных желез. При уменьшении уровня Са повышается гормонообразовательная функция желез.
41. Надпочечники. Строение, гормоны и их биологическая роль. Строение надпочечников Надпочечники состоят из двух слоев — мозгового и коркового. В мозговом слое продуцируется адреналин, который участвует в стрессорной реакции и углеводном обмене. Кора разделена на три зоны: клубочковую, пучковую и сетчатую. Верхний, клубочковый слой продуцирует альдостерон, который регулирует давление, водно-солевой обмен. Следующий, пучковый слой продуцирует глюкокортикоиды, влияющие на обмен веществ, стресс и иммунитет. Глюкокортикоидный гормон кортизол, открытый эндокринологом Гансом Селье в 50-е годы ХХ века, участвует в стрессорной реакции и углеводном обмене. Эндокринологи относительно недавно стали заниматься подробным изучением сетчатого слоя. Он продуцирует неактивные андрогены, в частности дегидроэпиандростерон (ДГЭА), участвующий в биосинтезе активных половых стероидов: тестостерона, эстрадиола и эстрона. Как оказалось, он работает и как нейростероид: продуцируется в мозге и регулирует функции нервной системы — например, активность рецепторов гамма-аминомасляной кислоты. Исследования подтверждают влияние ДГЭА на эмбриогенез, половое созревание и продолжительность жизни человека, однако его биологическое значение до конца не ясно.
Гормоны надпочечников Важную роль в организме выполняют надпочечные железы. Мозговой слой надпочечников выделяет норадреналин и адреналин, преимущественно повышающие сосудистый тонус и частоту сердечных сокращений. Адреналин является также контринсулярным гормоном и вследствие активации распада гликогена вызывает повышение уровня глюкозы в крови. В корковом слое надпочечников образуются глюкокортикоиды, минералокортикоиды и половые гормоны.
|
|||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-07-18; просмотров: 73; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.142.197.212 (0.126 с.) |