Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Задержка внутриутробного развития плода. Определение. Причины. Классификация. Клинические проявления. Тактика ведения.
Задержка внутриутробного развития плода (ЗВУР) – синдром, который появляется во внутриутробном периоде и характеризуется замедлением, остановкой или отрицательнойдинамикойразмеров плода и проявляется у новорождённого снижением массы тела на два и более стандартных отклонения (или ниже 10-го центиля) по сравнению с долженствующей для гестационного возраста (т.е. срока беременности, при котором ребёнок родился). Это нарушение развития плода, при котором его органы и системы являются незрелыми для данного срока гестации. ЗВУР происходит тогда, когда плод не получает достаточного количества питательных веществ и кислорода, необходимых для достаточного роста и развития органов и тканей. Она может начаться в любой период беременности. *Таким образом, задержка (замедление) внутриутробного роста и развития диагностируется у детей, имеющих морфологические индексы зрелости (оценка по Боллард, см. вопрос 1) отстающий на 2 и более недель от истинного гестационного возраста. Оценку проводят в первые сутки жизни. Причины ЗВУР Выделяют 4 группы факторов риска, которые могут привести к ЗВУР: 1. МАТЕРИНСКИЕ: • очень низкая масса тела и дистрофиядо и в момент наступления беременности, • юный возраст матери (до 18 лет), • дефекты питания во время беременности • малый набор массы во время беременности (менее 0,9 кг каждые 4 недели), • короткий промежуток между беременностями (менее 2 лет), • многоплодная беременность, • антифосфолипидный синдром (АФС), • гипертоническая болезнь и заболевания сердечно-сосудистой системы с сердечной недостаточностью (чем больше продолжительность и степень гипертонии, тем более выражена ЗВУР плода), • хронические заболевания почек и легких • анемии, гемоглобинопатии, • сахарный диабет I типа с сосудистыми осложнениями, • ожирение, • болезни соединительной ткани, • длительный бесплодный период, • выкидыши, • рождение предыдущих детей в семье с низкой массой, гестозы, • вредные привычки матери – курение (курение снижает вес при рождении на 100-400 г и увеличивает риск ЗВУР в 2,5 раза), алкоголизм, наркомания (степень ЗВУР находится в прямой зависимости от дозы), • инфекции, приведшие к внутриутробному инфицированию плода (цитомегаловирусная инфекция отмечается в 40% случаев ЗВУР), малярия,
• прием некоторых медикаментов (например, антиметаболитов, бета-блокаторов, дифенина, оральных антикоагулянтов, противосудорожных типа фенитоина, вальпроата). 2. ПЛАЦЕНТАРНЫЕ: недостаточная масса и поверхность плаценты (менее 8% массы тела новорожденного), • недостаточность кровообращения в матке и плаценте, • ее структурные аномалии (инфаркты, кальциноз, фиброз, гемангиома, единственная артерия пуповины, тромбозы сосудов, плацентит и др.) и частичная отслойка (все вышеперечисленные факторы могут быть следствием АФС), • аномалии прикрепления (низкое расположение плаценты, предлежание и др.) и пороки развития плаценты. 3. СОЦИАЛЬНО-БИОЛОГИЧЕСКИЕ: • низкий социально-экономический и образовательный уровень матери (часто сопровождается «нездоровым стилем жизни» — курение, употребление спиртных напитков, нерациональное питание (а отсюда частые хронические заболевания желудочно-кишечного тракта), частые инфекции, работа в неблагоприятных условиях, неуравновешенность, «нежелательность» ребенка и др.), • подростковый возраст, • проживание в высокогорной местности, • профессиональные вредности у матери (работа в горячем цехе, вибрация, проникающая радиация, химические факторы и др.). 4. НАСЛЕДСТВЕННЫЕ: материнский и плодовые генотипы (трисомии 13,18,21, синдром Шерешевского-Тернера). 5. ФАКТОРЫ, СВЯЗАННЫЕ С САМИМ ПЛОДОМ: • многоплодная беременность, • инфицирование плода (TORCH-инфекция – токсоплазмоз, краснуха, цитомегалия, герпес), • врожденные аномалии (агенезии/дисгенезии почек – не развитие, неправильное развитие почек; врожденные пороки сердца). У 40% детей выявить причину ЗВУР не удается (идиопатическая ЗВУР). Патогенез ЗВУР Увеличение роста плода наиболее интенсивнее происходит к концу второго триместра, в то время как основная прибавка массы происходит во время третьего триместра. Любая недостаточность в ранние сроки гестации будет выражаться нарушением и роста и массы (низкорослые дети). Наличие неблагоприятного воздействия в третьем триместре оказывается решающим для недостаточного набора массы плоды (худощавые дети).
Если у ребенка, родившегося в срок, имеется лишь малая масса при рождении, то фактор, замедлявший темп его развития, действовал в последние 2-3 месяца беременности (асимметричная задержка развития), такой вариант ЗВУР называют ГИПОТРОФИЧЕСКИМ. Если у ребенка одновременно регистрируются дефицит массы и длины тела (ниже 10% центиля), то неблагоприятные условия для плода возникли во II триместре беременности (симметричная задержка развития), такой вариант ЗВУР называют ГИПОПЛАСТИЧЕСКИМ. ЗВУР может сопровождаться и извращением развития плода – формированием пороков развития, дизэмбриогенетических стигм, нарушением пропорций тела, телосложения. Этот вариант ЗВУР – ДИСПЛАСТИЧЕСКИЙ – бывает у детей с хромосомными и геномными мутациями, генерализованными внутриутробными инфекциями, при профессиональных вредностях у матери, действии тератогенных факторов на плод (мать, страдающая алкоголизмом, наркоманией, токсикоманией, применение во время беременности антиметаболитов, антикоагулянтов - антагонистов витамина К, противосудорожных средств и др.).
Классификация ЗВУР При диагностике ЗВУР выделяют: 1) этиологические факторы и состояния риска (материнские, плацентарные, плодовые, сочетанные); 2) клинический вариант (гипотрофический, гипопластический, диспластический); 3) течение интранатального и неонатального периодов (без осложнений или с осложнениями и сопутствующими состояниями – указать какими).
Степень тяжести диспластического варианта определяется не столько выраженностью дефицита длины тела, сколько наличием и характером пороков развития, количеством и тяжестью стигм дизэмбриогенеза, состоянием ЦНС, характером заболевания, приведшего к ЗВУР.
Клиническая картина ЗВУР Ребенку с ЗВУР, свойственно: отсутствие подкожной клетчатки, серый цвет кожных покровов, неровная (сморщенная) и сухая кожа, тонкая и непрозрачная пуповина (вместо блестящей и полной), взгляд широко открытыми глазами. С учётом степени снижения основных параметров физического развития выделяют три степени ЗВУР у новорождённых: • I степень, лёгкая, характеризуется снижением массы тела на два и более стандартных отклонения (или ниже 10- го центиля), при нормальной или умеренно сниженной длине тела (росте). У 80% таких детей размеры окружности головы не выходят за пределы нормальных колебаний для гестационного возраста. У всех детей наблюдают клинические проявления гипотрофии. • При ЗВУР II степени наблюдают снижение как массы тела, так и длины на 2-3 стандартных отклонения (10-3-й центиль). У 75% детей отмечено аналогичное уменьшение окружности головы. Эти новорождённые имеют вид пропорционально маленьких детей. • III степень ЗВУР наиболее тяжёлая, характеризуется значительным снижением всех параметров физического развития (на 3 и более стандартных отклонения, или <3-го центиля), наличием диспропорций телосложени я, трофических нарушений кожных покровов, стигм дисэмбриогенеза. С учётом клинической характеристики различают три варианта ЗВУР: гипотрофический (отставание массы от длины тела), гипопластический (пропорциональное снижение массы и длины тела) и диспластический (диспропорции телосложения при значительном снижении массы тела).
Гипотрофический вариант ЗВУР (асимметричная ЗВУР): § Обычно дети склонны к большей потере первоначальной массы тела и более медленному ее восстановлению, § длительно держащейся транзиторной желтухе, § медленному заживлению пупочной ранки § После периода гипервозбудимости может возникнуть симптомокомплекс энергетической недостаточности (в крови детей низкие уровни глюкозы, кальция, магния) § Нередко бывают и геморрагические явления, так как из-за низкой белково-синтетической функции печени развивается дефицит витамин К зависимых факторов свертывания крови. § у новорожденных со ЗВУР обнаруживают разной степени выраженности гипоксию, ацидоз. § При нетяжелых ЗВУР по гипотрофическому варианту как проявление компенсаторных реакций возможно повышенное содержание эритроцитов и гемоглобина в крови, высокие уровни кортизола и соматотропного гормона, катехоламинов. § Указанные компенсаторные реакции могут легко истощаться и уже при рождении или в первые дни жизни может быть надпочечниковая и энергетическая недостаточность. § У детей со ЗВУР имеются особенности иммунитета, предрасполагающие к возникновению и тяжеломутечению приобретенной инфекционной патологии. § Для плодов со ЗВУР даже нормальное течение родового акта может быть травматичным, и потому у них часто развиваются асфиксия, родовая травма головного и спинного мозга. § Нарушения функции ЦНС – одно из наиболее частых отклонений от нормы в неонатальном периоде у детей со ЗВУР. § Тяжесть поражений мозга зависит и от варианта и степени ЗВУР. При гипотрофическомвариантегрубых дефектов мозга не бывает. Типичный для таких детей в раннем неонатальном периоде синдром гипервозбудимости обусловлен централизацией кровотока, гиперкатехоламинемией в ответ на внутриутробную гипоксию и метаболическим ацидозом. § Такие дети имеют склонность к развитию ранних неонатальных полицитемий, гипокальциемий, гипербилирубинемий, гипомагниемий, гипонатриемий, гипогликемии, часто рождаются в асфиксии с аспирацией мекония, а отсюда у них часто развиваются синдром «утечки воздуха» (пневмомедиастинум, пневмоторакс) и проявления дефицита витамина К. § Приступы вторичной асфиксии нередко обусловлены аспирацией при склонности детей со ЗВУР к срыгиваниям. § Гипербилирубинемия в пределах 171-267 мкмоль/л уже может привести у детей со ЗВУР к ядерной желтухе из-за гипоальбуминемии, анте- и интранатальных поражений мозга.
Гипопластический вариант (симметричная) ЗВУР. У детей пропорциональное уменьшение всех параметров физического развития – ниже 10% центиля – при соответствующем гестационном возрасте. v Выглядят они пропорционально сложенными, но маленькими. Могут быть единичные стигмы дизэмбриогенеза (не более 3-4). v Соотношение окружностей головы и груди не нарушено. Края швов и родничков могут быть мягкими, податливыми, швы не закрыты. Может отсутствовать точка окостенения в головке бедра. v В раннем неонатальном периоде они склонны к быстрому охлаждению, развитию полицитемического, гипогликемического, гипербилирубинемического синдромов, респираторным расстройствам, наслоению инфекции. Диспластический вариант ЗВУР – обычно проявление наследственной патологии (хромосомные либо геномные аномалии), генерализованных внутриутробных инфекций или тератогенных влияний. Ø Типичными проявлениями ЗВУР этого варианта являются пороки развития, нарушения телосложения, дизэмбриогенетические стигмы (табл. 6). Ø Клиническая картина существенно зависит от этиологии, но, как правило, типичны тяжелые неврологические расстройства, обменные нарушения, часто анемия, признаки инфекции. Таких детей должен обязательно осмотреть и обследовать врач-генетик. Таблица 6. Основные дизэмбриогенетические стигмы (по Л.Т.Журба)
Тактика ведения: 1) Согласно Национальному клиническому протоколу «Маловесный новорожденный ребенок», в родильном доме проводится специальная подготовка к рождению маловесного ребенка: ü температура в родильной комнате должна составлять +28°С; ü Следует подготовить теплые пеленки, шапочку, носки, теплое одеяло, теплый инкубатор. ü Специально обученный персонал с оборудованием для реанимации (включая ларингоскоп и лекарственные препараты) должен находиться в родильном зале. Особое внимание уделяется профилактике гипотермии и инфекций. Оптимальный способ предупреждения гипотермии – обеспечение немедленного контакта «кожа к коже», если ребенок не нуждается в реанимации. Реанимационные мероприятия следует проводить под источником лучистого тепла или в инкубаторе. 2) Уход за маловесным ребенком при рождении. ü Строгое соблюдение универсальных мер предосторожности (соблюдение стандарта мытья рук, использование чистой одежды для новорожденного, ограничение инвазивных процеду р, использование стерильных инструментов). ü Предупреждение гипотермии (обеспечение температуры в родильном зале и в операционной +28°С). При рождении младенца со сроком гестации 34-36 недель, акушерка выкладывает ребенка на грудь или живот матери – контакт «кожа к коже», обтерев теплой пеленкой, затем второй теплой пеленкой накрывает младенца, надевает шапочк у и носочки, укрывает мать и ребенкатеплым одеялом
При рождении глубоконедоношенного младенца со сроком гестации 32-33 недели выкладывание ребенка на контакт «кожа к коже» решается индивидуально. Следует оказать поддержку матери в особенностях ухода и кормления маловесного ребенка, убедить ее в важности раннего начала и необходимости кормления грудью. В родильной комнате должен постоянно находиться квалифицированный медицинский персонал (во время контакта «кожа к коже») для оценки цвета кожных покровов и слизистых, характера и частоты дыхания, частоты сердечных сокращений. Необходимо контролировать дыхание ребенка каждые 15 минут в течение первого час а и каждые 30 минут в течение второго часа в родильной комнате (нормальная частота дыханий составляет 30-60 в минуту), наличие экспираторных шумов, выраженное втяжение грудной клетки, апноэ. Следует избегать проведения ненужных клинических обследований, процедур и отлучения ребенка от матери. Контакт «кожа к коже» проводится не менее 2-х часов при стабильном клиническом состоянии маловесного ребенка. При появлении признаков готовности к грудному вскармливанию (ребенок открывает рот, поворачивает голову, проявляет активные движения) акушерка помогает приложить ребенка к груди матери. При отсутствии признаков готовности к грудному вскармливанию, необходимо приложить ребенка к груди матери для колонизации материнской флорой и стимуляции лактации. Врач педиатр или неонатолог должен информировать мать об особенностях ухода и кормления маловесного ребенка. Через 30 минут после рождения необходимо измерить температуру тела ребенка термометром в подмышечной области и продолжить измерение температуры каждые 30 минут в течение первых 2-х часов после рождения; занести в историю развития новорожденного. В послеродовой период матерей следует обучить измерять температуру ребенка 3 раза в день или выявлять гипотермию прикосновением к его подошвам. Через 1 час, после обработки рук, акушерка проводит профилактику гонобленореи, закладывая 1% тетрациклиновую или 0,5% эритромициновую мазь в глаза ребенка. После завершения контакта «кожа к коже», осмотр новорожденного ребенка проводится врачом педиатром или неонатологом на теплом пеленальном столике под источником лучистого тепла. Ребенок переводится в послеродовое отделение с матерью в контакте «кожа к коже», или в кувезе, или в кроватке с подогревом.
3) Уход за новорожденными с малой массой тела при отсутствии патологических состояний включает следующие основные принципы: 1) обеспечение сохранения тепла; 2) обеспечение адекватного потребления калорий; 3) профилактика и лечение гипогликемии. Температурный режим. Учитывая склонность к быстрому охлаждению детей со ЗВУР, их необходимо сразу же после рождения и в дальнейшем осматривать под лучистым источником тепла. Далее детей помещают в кувез, либо в грелку-кровать, либо согревают другим способом (грелка к ногам, лампа соллюкс). У маловесных новорожденных повышен риск развития гипотермии, поэтому медицинским работникам следует: • последовательно использовать принцип «тепловой цепочки»; • использовать адекватные методы контроля терморегуляции; • постоянно измерять температуру с помощью термометра с делениями для низкой температуры; • согреть ребенка с гипотермией. Профилактика гипотермии у маловесных новорожденных. Наличие настенного термометра для постоянного мониторинга температуры помещения. Маловесный новорожденный нуждается в дополнительном источнике тепла и тщательном температурном мониторинге. Существуют следующие методы поддержания терморегуляции и согревания: 1) непосредственный контакт с телом матери («кожа к коже»); необходимо обеспечить новорожденного распашонками, шапочкой, носочками 2) обогреватели (кувезы, обогревательных аппаратов (инкубатор, столик с подогревом, кроватки с подогревом, лампы для обогревания) 3) кувезы с подогретым воздухом; 4) кроватки с подогревом.
Согревание гипотермичного ребенка. Диагноз гипотермии подтверждается измерением температуры тела с помощью термометра, имеющего деления для низкой температуры. При температуре 32-36°С (умеренная гипотермия), ребенка можно согреть путем: прямого контакта с поверхностью тела матери «кожа к коже»; в теплой комнате; в подогретой кровати; в кувезе. Нельзя использовать грелки для обогревания маловесного новорожденного. Определить уровень глюкозы в крови, при гипогликемии – проводить мероприятия согласно протоколу. Процесс согревания должен продолжаться до тех пор, пока температура тела не достигнет нормального уровня; температуру следует измерять каждые 30 минут, до тех пор пока она будет нормальной в течение часа. При выраженной гипотермии (температура тела ниже 32°С) используется инкубатор. Рекомендуется поднятие температуры тела на 1°С в час. Необходимо раннее начало грудного кормления для восполнения жидкости и калорий, для повышения температуры тела. Обеспечьте кислород во избежание апноэ, обусловленного гипоксемией, и восполнения повышенной потребности в кислороде для терморегуляции младенца. Кормление. При удовлетворительном состоянии и наличии сосательного рефлекса, отсутствии выраженных неврологических изменений и срыгивания ребенка начинают кормить грудью не позднее чем через 1 час после рождения. При невозможности начать энтеральное питание необходима инфузионная терапия 10% раствором глюкозы, которую начинают во второй половине первого часа жизни (помнить о высокой частоте гипогликемии!). Обеспечение достаточного потребления калорий. У маловесных новорожденных трудно наладить питание, т. к. у них слабый сосательный рефлекс. В подобных случаях следует использовать методы альтернативного кормления.(через зонд или из чашечки) Однако следует хотя бы частично использовать грудное вскармливание поскольку сосание стимулирует лактацию. К числу альтернативных методов кормления относятся: кормление из небольшой чашечки или маленькой ложки. В медицинском учреждении используют кормление через желудочный зонд. Основными принципами кормления маловесных новорожденных являются осторожность и постепенность.
Грудное кормление ребенка с низким весом. Маловесный новорожденный нуждается в большом количестве калорий для дальнейшего роста, но имеет малый объем желудка, незрелый пищеварительный тракт и слабый сосательный рефлекс. Поэтому кормление следует проводить частое и малыми порциями. Следует создать для выхаживания маловесного ребенка нейтральную температурную среду – условия, при которых младенец не тратит дополнительных калорий для поддержания нормальной температуры тела, т. е. 26-30°С.
12. Задержка внутриутробного развития плода. Определение. Методы пренатальной и постнатальной диагностики. Прогноз. Задержка внутриутробного развития плода (ЗВУР) – синдром, который появляется во внутриутробном периоде и характеризуется замедлением, остановкой или отрицательнойдинамикойразмеров плода и проявляется у новорождённого снижением массы тела на два и более стандартных отклонения (или ниже 10-го центиля) по сравнению с долженствующей для гестационного возраста (т.е. срока беременности, при котором ребёнок родился). Диагностика: Пренатальная: В акушерской практике при оценке срока беременности принимают во внимание дату последней менструации, ощущение женщиной первых шевелений плода – примерно к 18-й неделе первой беременности (к 16-й неделе – при последующих беременностях), сердцебиения плода (можно выслушать между 19-й и 20-й неделями беременности, определить при помощи доплеровской аппаратуры – к 12-й неделе), достижение дном матки пупка к 20-й неделе и т.д. Особое значение придают ультрасонографическим данным, доплеровскому изучению маточно-плацентарного кровотока. Масса тела не может быть точным критерием гестационного возраста (ГВ), так как приблизительно 1/3 детей с массой тела при рождении менее 2500 г являются доношенными, имеющими ЗВУР. Оценка соответствия сроку гестации новорожденных детей проводится с помощью карт внутриутробного роста, согласно графику веса младенцаотносительно срока беременности матери.
Данный график классифицирует новорожденных в соответствии с весом при рождении и гестационным возрастом. Область между двумя черными линиями показывает нормальное развитие плода. Область под нижней линией показывает недостаточное развитие плода для данного срока гестации. Область над верхней линией показывает чрезмерное развитие плода или крупных для своего гестационного возраста младенцев.
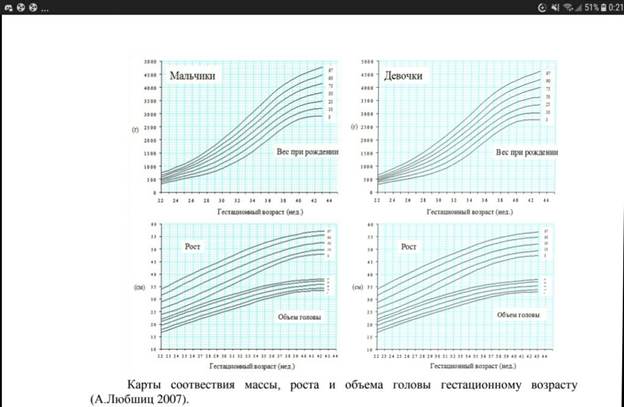
Так же существуют карты соотвествия массы, роста и объема головы гестационному возрасту (А.Любшиц 2007).
Постнатальная: Оценка зрелости новорожденных проводится по 6 признакам физической и 6 признакам нервно-мышечной зрелости шкалы «Ballard» (см. вопрос 1)
Прогноз Прогноз зависит от варианта и степени тяжести ЗВУР. В целом перинатальная заболеваемость и смертность у детей со ЗВУР существенно выше, чем у детей, ее не имеющих. Перинатальная смертность в 4-8 раз выше в случае наличия у плода ЗВУР. При гипотрофическом и гипопластическом варианте I степени дети, не имевшие тяжелых осложнений в анте- и неонатальном периодах, как правило, догоняют своих сверстников по физическому развитию к 6 месяцам жизни, реже во втором полугодии. Психомоторное развитие их может отставать по темпу. Инфекционная заболеваемость не превышает заболеваемости сверстников без ЗВУР. При II степени ЗВУР большинство детей догоняет по физическому развитию сверстников к году, у части из них имеется повышенная инфекционная заболеваемость и отставание психомоторного развития по темпу в первые 2 года жизни. Рано развиваются железодефицитная анемия, рахит, а в дальнейшем наблюдаются признаки легкой мозговой дисфункции (невропатические расстройства, инфантилизм психики, невротические реакции и др.). У детей с III степенью ЗВУР, а также с диспластическим ее вариантом прогноз всегда должен быть осторожным. Отставание физического и психомоторного развития у них может быть более длительным (до 3-4 лет и более), у 10-15% в дальнейшем развиваются признаки органического поражения ЦНС (детский церебральный паралич, эпилепсия, прогрессирующая гидроцефалия, отставание психического развития или даже олигофрения и др.). При III степени ЗВУР очень высока инфекционная заболеваемость уже в неонатальном периоде, сепсис. Показано, что у таких детей гораздо чаще, чем в популяции, отмечается низкий коэффициент интеллектуальности (IQ) в школьном возрасте, неврологические расстройства.
|
|||||||||
|
Последнее изменение этой страницы: 2021-02-07; просмотров: 165; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 13.59.9.236 (0.081 с.) |