
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиническое применение спирографических и пневмотахографических иследований
Спирографические исследования находят широкое применение в клинике. Этому способствует простота и доступность метода, высокая информативность и хорошая воспроизводимость тестов. Показания для спирометрии 1. Оценка симптомов, данных объективного исследования и отклонений результатов лабораторных тестов. - Симптомы: одышка, стридор, ортопное, кашель, отделение мокроты, боль в грудной клетке. - Данные объективного исследования: ослабление дыхания, эмфизема, затруднение выдоха, цианоз, деформация грудной клетки, необъяснимые шумы (потрескивание). - Отклонения в лабораторных тестах: гипоксемия, гиперкапния, полицитемия, изменения на рентгеновских снимках. 2. Определение влияния болезни на легочную функцию. 3. Выявление людей с риском развития легочных заболеваний: - курильщики; - лица, работа которых связана с воздействием вредных веществ. 4. Оценка предоперационного риска. 5. Оценка прогноза (легочный трансплантант и др.). 6. Оценка состояния здоровья перед участием в программах, требующих чрезмерных физических усилий. 7. Проведение мониторинга. 8. Оценка терапевтических вмешательств: - выявление обратимости обструкции и определение эффективности курса терапии бронходилататорами; - оценка эффективности лечения стероидами при астме, интерстициальных болезнях легких; - ведение застойной сердечной недостаточности; - оценка других методов лечения (антибиотики при кистозном фиброзе и др.). 9. Мониторирование показателей для оценки прогрессирования болезни: - при легочных заболеваниях (ХОБЛ, бронхиальная астма, интерстициальные болезни); - при кардиологических заболеваниях (застойная сердечная недостаточность); - при нейро-мышечных болезнях (синдром Гийена-Барре и др.). 10. Наблюдение за лицами, профессиональная деятельность которых связана с повреждающими агентами. 11. Наблюдение за побочными эффектами лекарств с известным токсическим влиянием на легкие. 12. Экспертиза трудоспособности. 13. Оценка функции внешнего дыхания пациента как часть реабилитационной программы: - медицинской; - индустриальной (промышленной); - профессиональной. 14. Эпидемиологические исследования: - сравнение статуса здоровья населения, живущего в разных условиях окружающей среды;
- подтверждение субъективных жалоб при оценке профессионального влияния или влияния окружающей среды. 15. Другие показания, следующие из вышеперечисленных. Прежде всего спирометрическое исследование должно проводиться у больных, предъявляющих жалобы со стороны системы органов дыхания или при выявлении изменений в легких на рентгеновских снимках, нарушениях газового состава крови, полицитемии. Хронический необструктивный бронхит характеризуется отсутствием стойких нарушений ОФВ1, ПОС и ЖЕЛ. У части больных регистрируется снижение потоков второй половины форсированного выдоха (снижается МОС50, МОС75 и СОС25-75). Хронический обструктивный бронхит проявляется синдромом необратимого, как правило, нарушения бронхиальной проходимости со стойким снижением ИТ, ОФВ1 и скоростных показателей форсированного выдоха. Обратимый компонент обструкции значительно менее выражен, чем необратимый, и обусловлен преимущественно холинергическим механизмом (что может быть выявлено при проведении пробы с ипратропиумом бромидом), а также отеком, воспалительной инфильтрацией стенок бронхов, скоплением слизи в дыхательных путях. Бронхолитическая проба с β2-агонистом, как правило, отрицательна и служит важным дифференциально-диагностическим отличием от бронхиальной астмы. Поскольку под хронической бронхиальной обструкцией понимают стойкую генерализованную обструкцию, необратимую даже в результате лечения (включая глюкокортикостероиды), для ее диагностики необходимы повторные функциональные исследования. Бронхиальная обструкция считается хронической, если она регистрируется как минимум 3 раза в течение года, несмотря на проводимую терапию. Необратимый характер обструкции обуславливает прогрессирующее течение патологического процесса. Если у здорового человека в зрелом возрасте отмечается ежегодное падение ОФВ1 в пределах 30 мл в год, то для больных хроническим обструктивным бронхитом эта цифра составляет 50 мл в год. В зависимости от того, какой механизм обструкции преобладает, может регистрироваться бронхитический или эмфизематозный тип нарушений бронхиальной проходимости на кривой «поток-объем».
Бронхиальная астма характеризуется обратимой обструкцией дыхательных путей. Нормализация спирометрических показателей после применения β2-агонистов является кардинальным признаком бронхиальной астмы. Однако на ранних этапах этого заболевания могут регистрироваться и нормальные спирометрические показатели. Отсутствие нарушений бронхиальной проходимости при спирометрическом и пневмотахометрическом исследованиях не исключают диагноз бронхиальной астмы. В этих случаях диагноз может быть подтвержден проведением бронхопровокационных проб и мониторинга ПОС (с помощью пикфлоуметрии). В то же время при прогрессировании и длительном течении болезни при спирографическом обследовании может быть выявлена малая обратимость обструкции и потребуется много недель лечения, пока проявится обратимость. При выявлении обструктивных нарушений при спирометрическом исследовании всегда нужно проводить дифференциальную диагностику уровня поражения. При этом необходимо помнить о ряде патологических процессов, которые, проявляясь обструктивными нарушениями легкой степени, могут угрожать жизни больного. Так объемный процесс, уменьшающий просвет верхних дыхательных путей до 8 мм, будет проявляться только во время физической нагрузки, сужение до 5 мм и более проявляется стридором. Нарушения по рестриктивному типу встречаются как при заболеваниях легких, так и при внелегочных поражениях. Поэтому при выявлении таких нарушений необходимо тщательно проанализировать анамнез больного и клинические данные. Кроме того распространенные интерстициальные процессы в легких, гранулематозные процессы часто сопровождаются снижением ЖЕЛ легкой или умеренной степени при выраженной одышке, кашле, тяжелых нарушениях диффузионной способности легких и газового состава крови. Таким образом, в ряде случаев спирометрического и пневмотахометрического исследований может быть недостаточно. Полное исследование функции внешнего дыхания должно быть проведено, если имеется расхождение клиники и спирометрических данных или необходимо провести углубленное обследование больного, например, перед обширной операцией на грудной клетке или на органах брюшной полости. Ценную информацию может получить врач при повторных обследованиях больного. Повторные исследования помогают подтвердить диагноз, объективно оценить эффект от лечения и в ряде случаев прогноз болезни. Спирографическое и пневмотахографическое исследования широко используются при обследовании и динамическом наблюдении за лицами, работающими во вредных условиях, курильщиками, при обследовании и выявлении дыхательного резерва у спортсменов, а также при проведении эпидемиологических исследований. В этих случаях при выявлении пограничных значений показателей (в пределах условной нормы) врач должен ознакомиться с анамнезом и клиническими данными. Например, такое исследование может расцениваться как вариант нормы при отсутствии жалоб, анамнеза курения или контакта с повреждающими агентами. При этом необходимо иметь в виду, что при одинаковой степени снижения вентиляции легких лица более молодого возраста будут иметь относительно более высокие значения показателей в процентах, чем лица пожилого возраста.
Важную роль играет спирографическое исследование в диагностике дыхательной недостаточности и экспертизе трудоспособности. Однако роль спирографии не должна переоцениваться, степень дыхательной недостаточности необходимо устанавливать по совокупности клинических, спирографических и гематологических показателей, в том числе газового состава крови. Пикфлоуметрия Пикфлоуметр − индивидуальный прибор для самоконтроля при бронхиальной астме, фиксирующий пиковую скорость выдоха (ПСВ), то есть максимальную скорость воздушного потока при форсированном выдохе. Пикфлоуметрия является одним из методов диагностики и контроля над течением бронхиальной астмы. Применяют данный метод при любых обструктивных заболеваниях легких, но особенно он важен при бронхиальной астме. Значение пикфлоуметрии можно сравнить с контролем артериального давления при гипертонической болезни или «сахара» (глюкозы) крови при сахарном диабете. Метод используется для: − установления диагноза и проведения дифференциальной диагностики заболеваний, сопровождающихся обструкцией дыхательных путей; − диагностики профессиональной астмы и установления других провоцирующих факторов; − определения степени тяжести заболевания; − определения степени контроля бронхиальной астмы; − определения эффективности лечения и первых признаков надвигающегося обострения заболевания. Преимущества для пациента при использовании пикфлоуметра: − позволяет контролировать правильность подобранной терапии; − снижает потребность в частых консультациях врача (при правильном истолковании значений); − предупреждает пациента об ухудшении состояния еще до возникновения заметных внешних проявлений заболевания, что позволяет провести своевременную коррекцию терапии. Правила проведения пикфлоуметрии. Итак, каждому больному бронхиальной астмой рекомендована ежедневная пикфлоуметрия. Пикфлоуметрия наиболее информативна при длительным (не менее 3-х недель) и ежедневном применении. На основании эпизодических замеров объективную оценку параметров произвести невозможно. Измерять значение пиковой скорости выдоха (ПСВ) необходимо 2 раза в день. Желательно проводить измерение в одни и те же часы. В случае если пациент не применяет бронходилататоры, измерение проводится утром сразу после сна и вечером перед тем, как лечь спать.
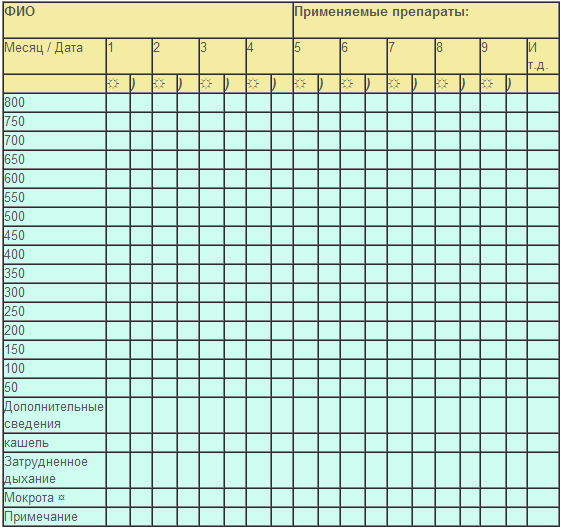
Если пациентом уже используются бронхолитики, то утреннее измерение проводится до использования лекарственного препарата, а вечером через 3-4 часа после его применения. Техника использования пикфлоуметра. Пикфлоуметр − средство индивидуального пользования и должен быть всегда чистым перед использованием. − Пикфлоуметрию проводят в положении стоя; пикфлоуметр держат горизонтально; − Присоедините мундштук к пикфлоуметру; − Перед каждым измерением ставьте указатель на отметку ноль; − Не касайтесь пальцами шкалы и не закрывайте отверстия в торце; − Сделайте глубокий вдох; − Обхватите мундштук прибора губами. Сделайте максимально быстрый и сильный выдох через рот (детям объясните, что выдыхать нужно так, как будто гасишь свечи на праздничном торте праздника). Выдыхаемый воздух оказывает давление на клапан прибора, который перемещает вдоль шкалы стрелку-указатель. Стрелка покажет пиковую скорость выдоха (ПСВ) − Повторите процедуру 3 раза; − Из трех полученных результатов выберите наибольший (наилучший) и отметьте его в дневнике самонаблюдения (рис.).
Рис. Таблица для записи результатов пикфлоуметрии. Примечание: ☼ − утреннее измерение;) − вечернее измерение.
Оценка результатов пикфлоуметрии. Пиковая скорость выдоха (ПСВ) у каждого человека индивидуальна и зависит не только от возраста, пола, веса и роста. Очевидно, что функция легких человека, длительно занимавшегося спортом (плаванием, велоспортом), и функция легких длительно больного бронхиальной астмой будут сильно отличаться друг от друга, даже при условии, что рост, вес, пол и возраст совпадают. В этом случае нужно ориентироваться не на должные (вычисляемые по таблицам среднестатистической нормы) показатели, а на свои лучшие, которые были зафиксированы в процессе лечения. Если у вас бронхиальная астма находится в фазе ремиссии, то есть проявления болезни отсутствуют, то лучший показатель ПСВ определяется в течение 2-3 недель проведения ежедневной пикфлоуметрии в этот период. Для того чтобы помочь пациенту контролировать течение бронхиальной астмы были разработаны специальные зоны (зеленая, желтая, красная). Их можно рассчитать согласно должным значениям ПСВ (на основании специальных таблиц − можете спросить у лечащего врача) или рассчитать самостоятельно, зная свой лучший результат, зафиксированный вне периода обострения (см.выше). В соответствии с этими зонами (зеленая, желтая, красная) врач устанавливает нижние границы значения ПСВ, равные 80% и 60% от должного значения ПСВ (рассчитывается по таблицам) или от лучшего результата (измеряется самостоятельно вне периода обострения).
Расчет границ зон по наилучшему показателю ПСВ (рис). При достижении самых лучших показателей скорости выдоха, приближающихся к нормальным и при отсутствие симптомов астмы, рассчитывают три цветные зоны.
Ваш самый лучший показатель пикфлоуметрии умножьте на 0,8. Например, если у Вас лучшее значение пикфлоуметрии равно 600 л/мин, то 600 умножьте на 0,8. Полученный результат − 480 л/мин. Любое значение выше 480 л/мин будет относиться к так называемой зеленой зоне, что означает − нормальный уровень проходимости бронхов. Для определения границ желтой зоны умножьте Ваш лучший показатель на 0,6. Допустим, 600 * 0,6 = 360 л/мин, что будет нижней границей желтой зоны. А верхнюю границу желтой зоны вы уже знаете (ранее подсчитанное значение). Т.е. желтая зона в нашем примере будет находиться между 360 и 480 л/мин. Красная зона находится ниже уровня нижней границы желтой зоны.
То есть, в нашем случае ниже 360 л/мин. Рис.2. "Зеленая зона" − показатель нормы − астма под контролем. Физическая активность и сон не нарушены, симптомы болезни минимальны или отсутствуют. ПСВ ≥ 80% должных или лучших индивидуальных показателей. Суточный разброс показателей не превышает 20%. Терапия определяется тяжестью течения астмы. "Желтая зона" − сигнал "Внимание". Появляются клинические симптомы астмы в виде кашля, свистящих хрипов, одышки (особенно ночью), тяжести в груди. Снижается активность, нарушается сон. ПСВ составляет 60-80% от должных или лучших индивидуальных значений с суточным разбросом 20-30%. Переход в "желтую зону" указывает на начинающееся или развившееся обострение. Необходим прием препаратов в соответствии с назначениями врача при этой клинической ситуации, при необходимости − усиление терапии. "Красная зона" − зона тревоги. Симптомы астмы присутствуют в покое и при нагрузке. Отмечаются кашель, одышка с участием в дыхании вспомогательной мускулатуры. Значение ПСВ менее 60% от должных или лучших индивидуальных значений с суточным разбросом более 30%. Необходим прием препаратов для экстренной помощи (согласно рекомендованному врачом плану), незамедлительное обращение за медицинской помощью. Переход в "красную зону" свидетельствует о необходимости пересмотра плана медикаментозной терапии в "зеленой зоне". Любое значение пикфлоуметрии в красной зоне должно сопровождаться незамедлительным выполнением действий, согласно инструкции на этот счет вашего лечащего врача (дополнительная ингаляция бронхолитика и прочее), которые вы должны оговорить заранее.
Расчет суточного разброса показателей ПСВ: (ПСВ (веч)− ПСВ(утр))/ 1/2 (ПСВ(веч) + ПСВ(утр)) x 100 Например: ПСВ (веч) = 600 л/мин, ПСВ(утр)=400 л/мин. Расчет: (600-400) / ½ (600+400) x 100% = 40% суточный разброс. Помните, постоянный контроль пиковой скорости выдоха позволяет контролировать течение бронхиальной астмы и своевременно проводить коррекцию терапии.
Бронхоскопия Бронхоскопия - метол исследования трахеи и крупных бронхов, во время которого бронхоскоп помещают в рот, затем проталкивают глубже и с его помощью осматривают трахею. После этого трубку просовывают в один из главных бронхов (левый либо правый). Бронхоскоп - это прямая металлическая трубка с оптической и осветительной системами, позволяющими произвести осмотр нижних дыхательных путей. Сегодня чаще используется не обычный, «жесткий», бронхоскоп, а «гибкий», состоящий из специальных волокон (фибробронхоскоп). Устройство современных приборов таково, что они позволяют проводить ряд дополнительных, кроме осмотра, манипуляций - отсасывание секрета бронхов, биопсию слизистой бронхов и др. Когда необходима бронхоскопия? Существует много причин, по которым пациенту делают бронхоскопию, например, затрудненное дыхание из-за попадания в дыхательные пути инородных тел. Кроме того, если в течение нескольких недель у человека не проходит кашель, то причину этого чаще всего удается установить с помощью бронхоскопии. Бронхоскопию применяют также при наличии в мокроте крови, перед операцией на легких или, в том случае, если в нижние дыхательные пути нужно ввести точную дозу лекарств. Бронхоскопию выполняют и с целью уточнения диагноза, например, бронхогенного рака легких. Для этого во время исследования производится биопсия.
Перед этой диагностической процедурой пациенту запрещается принимать пищу и курить. Если во время бронхоскопии используется твердый металлический бронхоскоп, то процедуру проводят в условиях общей анестезии, если фибробронхоскоп - в условиях местной анестезии. Затем через бронхоскоп врач осматривает нижние дыхательные пути. В зависимости от цели исследования он производит взятие проб для дальнейшего бактериологического, клеточного или тканевого анализа. Он также может осуществить отсос содержимого бронхов или удалить инородные тела небольших размеров. Питье пациенту дают не ранее чем через 2 часа, а пищу по истечении 4 часов после исследования, т. к. следствием наркоза является некоторое нарушение глотания. Преимущества и недостатки бронхоскопии. Бронхоскопия - это сравнительно не опасная диагностическая процедура. Оценка ее результатов позволяет получить сведения о причинах тех болезней, которые не удается диагностировать с помощью других методов исследования. Кроме того, фибробронхоскоп позволяет провести более тщательный осмотр нижних дыхательных путей, т. к. в силу своей эластичности он может намного глубже проникнуть в бронхи. Главным недостатком бронхоскопии является то, что эта процедура малоприятна для пациента. Во время ее проведения возможны повреждение стенки бронха и кровотечение из слизистой оболочки бронхов. Слабая боль или кровотечение после бронхоскопии наблюдаются довольно часто, не следует обращать на эти симптомы много внимания. Однако если эти симптомы усиливаются, то необходимо обратиться к врачу. Сцинтиграфия Что такое сцинтиграфия легких? На сцинтиграмме легких виден моментный снимок легких. Различают два метода сцинтиграфии легких: перфузионный и вентиляционный. Перфузионная сцинтиграфия основана на визуализации кровотока из правого желудочка в легочные артерии и распределении крови в легких. Вентиляционная сцинтиграфия позволяет увидеть, как воздух поступает в отдельные доли легких. Сцинтиграфию легких выполняют после введения в кровеносные сосуды или бронхи радиоактивных веществ. Затем с помощью специальных приборов определяют локализацию поражений. В каких случаях проводят сцинтиграфию легких? Сцинтиграфия легких очень информативна при подозрении на бронхогенный рак легких. Примерно в 70% случаев рака бронхов патологический процесс локализуется в корне легкого. При центральном раке бронхов нарушается кровообращение в легких. На сцинтиграмме можно увидеть то, что нельзя визуализировать на рентгеновском снимке. Сцинтиграфию легких выполняют и при подозрении на тромбоэмболию легочной артерии. Исследование позволяет определить местонахождение эмбола. Как проводят сцинтиграфию легких? Во время перфузионной сцинтиграфии пациенту внутривенно вводят частицы белка, меченные радиоактивными изотопами. Размеры частиц таковы, что они не могут пройти через мельчайшие легочные артериолы и капилляры. Они на некоторое время застревают и начинают испускать гамма-лучи. С помощью специальных камер они превращаются в изображение. Таким образом исследуется перфузия легочных капилляров. По количеству частиц белка, меченных изотопами, которые застряли в местах поражения, можно выявить ослабление или отсутствие кровообращения в легком. При проведении вентиляционной сцинтиграфии пациент вдыхает радиоактивный газ до тех пор, пока в легких не устанавливается равновесие газов. Если при выявлении дефекта перфузии отсутствуют нарушения вентиляции в этой зоне, то диагноз тромбоэмболия легочной артерии высоковероятен. Частицы, отмеченные технецием или другими изотопами, излучают гамма-лучи. Таким образом можно эффективно выявить дефект перфузии легких. Гамма-камера используется для фиксации изображений, полученных с помощью излучения, испускаемого изотопами. Картина распределения и накопления радионуклида дает врачу четкое представление о топографии, форме и размерах легких, а также о наличии в них различных патологических очагов или изменении их функции. В тот момент, когда пациент выдыхает газ, используемый для исследования, выполняется еще несколько снимков легких. Опасна ли сцинтиграфия легких? Болевые ощущения возникают у пациента только при введении иглы в вену. Во время исследования самочувствие пациента стабильно, тошнота и головная боль не наблюдаются. Разовая лучевая нагрузка очень незначительна. Исследование позволяет получить ценную информацию об анатомических изменениях и функциональных нарушениях легких. Правда, действие, которое оказывают радиоактивные вещества на организм, до конца не изучено, поэтому пока нельзя утверждать, что исследование является абсолютно безопасным для здоровья человека. Для фиксирования лучей, испускаемых радиоактивными частицами, нужно специальное оборудование. Сцинтиграфия регистрирует распределение интенсивности излучения радиоактивного препарата после введения его в организм. Гамма-камера позволяет увидеть легкие. Курильщики, страдающие хроническим кашлем, должны обратиться к врачу. Правда, кашель еще не означает наличия рака, однако он является одним из характерных симптомов этой болезни. Сцинтиграфия легких позволяет быстрее обнаружить раковую опухоль. Иногда полученные результаты могут быть интерпретированы двояко. В таких случаях для уточнения диагноза проводится ангиография. Во время этого исследования в кровеносный сосуд малого круга кровообращения вводят контрастное вещество, затем делают рентгеновский снимок. Для уточнения диагноза необходим один, а иногда несколько снимков.
|
||||||||||||
|
Последнее изменение этой страницы: 2021-03-10; просмотров: 195; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.221.239.148 (0.055 с.) |

 Как выполняют бронхоскопию?
Как выполняют бронхоскопию?


