Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Врожденные пороки сердца с пониженным кровотоком в лёгких.
Для стеноза лёгочной артерии характерно обеднение лёгочного рисунка в лёгких, расширение лёгочной артерии вследствие формирования постстенотической аневризмы (за счёт турбулентного движения крови выше места стеноза) и увеличение правого поперечника сердца вследствие гипертрофии правого желудочка. При аномалии Эбштейна (атрезия трехстворчатого клапана, вследствие чего справа получается одна большая камера и деформация клапанов лёгочной артерии) имеется обеднение легочного рисунка и выраженное увеличение поперечника сердца, особенно вправо. Для тетрады Фалло (стеноз лёгочной артерии, гипертрофия правого желудочка, высокий дефект межжелудочковой перегородки и смещение устья аорты вправо – аорта-всадник) характерно обеднение лёгочного рисунка. Правый желудочек увеличен с выходом на левый контур и оттеснением верхушки левого желудочка вверх (что и обусловливает резкое подчеркивание талии сердца при этом пороке), правое предсердие также увеличено. Врожденные пороки сердца с нормальным кровотоком в лёгких. Коарктация аорты (сужение в области перешейка аорты, то есть в месте перехода дуги аорты в нисходящий её отдел) характеризуется аортальной формой сердца за счёт гипертрофии левого желудочка и расширения восходящего отдела аорты. При сужении аорты в области дуги - кровь из правого плечеголовного ствола, через внутреннюю грудную артерию и межреберные артерии, возвращается назад в аорту, ниже места сужения. Это приводит к расширению (обычно правых) межреберных артерий, что вызывает местную атрофию нижних краев задних отрезков ребер от постоянного давления артериями. Синдром треугольной формы сердца характерен для следующих заболеваний: а) заболевания эндокарда (эндокардит), б) заболевания мышцы сердца, в) заболевания перикарда. Заболевания мышцы сердца. Острый миокардит — воспаление миокарда; проявляется признаками нарушения его сократимости, возбудимости и проводимости. Клинические симптомы: кардиалгия, одышка, сердцебиение, общая слабость, быстрая утомляемость, потливость и др. Для миокардита характерно равномерное умеренное увеличение поперечника сердца со сглаженностью всех дуг и заострением кардио-диафрагмальных углов. В лёгких характерно усиление лёгочного рисунка смешанного генеза. При миогенной дилатации полостей сердца в легких наблюдается венозный застой или интерстициальный отёк, сердце имеет выраженное расширение в обе стороны, кардио-диафрагмальные углы тупые за счёт снижения тонуса миокарда и (или) наличия жировых отложений. При дилатационной кардиомиопатии сердце значительно увеличено в обе стороны, но кардио-диафрагмальные углы обычно сохранены.
Заболевания перикарда - экссудативный перикардит. Для экссудативного перикардита характерно увеличение поперечника сердца, иногда очень выраженное, но с преимущественным увеличением вправо и с заострением правого кардио - диафрагмального угла. В случаях дифференциальной диагностики диффузного поражения миокарда от гидроперикарда снимок грудной клетки в ортопозиции дополняют снимком грудной клетки в трохопозиции. При гидроперикарде, в отличие от диффузного поражения миокарда, на снимке в трохопозиции происходит перемещение границ сердца влево, вследствие чего правая граница сердца уменьшается, а левая увеличивается, сглаживается талия сердца и расширяется поперечник тени сосудистого пучка. Однако такая картина характерна для значительных количеств жидкости. Малое количество жидкости на обзорной рентгенограмме обычно не проявляется, и здесь приоритет нужно отдать УЗИ. Жидкость в полости перикарда визуализируется в виде анэхогенной прослойки толщиной от нескольких миллиметров до нескольких сантиметров. При этом четко визуализируется как внутренний контур сердечной сумки, так и контур сердечной мышцы. При наличии адгезий, они визуализируются в виде гиперэхогенных полос, реже - скоплений аморфных масс, либо как участок, где контуры сердечной сумки и мышцы сливаются и совершают синфазные движения при сердечных сокращениях.
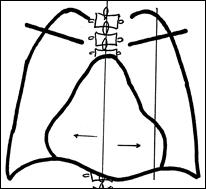
а б Рис. Треугольная форма сердца (схема). А – симметричная; б – асимметричная. Перикардит фибринозный может развиваться как самостоятельное заболевание или быть начальной стадией экссудативного перикардита. Бывает ограниченным и общим. Рентгеновская картина бедная, на рентгенограмме можно обнаружить только утолщение стенки перикарда свыше 2 см, свидетельствующее об отложении фибрина. Рентгеновская компьютерная томография. Визуализации перикарда способствует жировая клетчатка эпикарда и средостения, увеличение толщины перикарда, появление неровностей, спаек с плевральными листками и других изменений указывает на патологическое состояние.
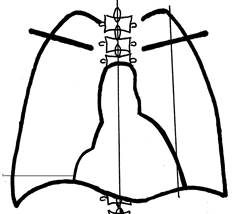
Перикардит констриктивный — хронический спаечный (слипчивый) перикардит. Характеризуется развитием мощных перикардиальных сращений между обоими листками перикарда и между наружным листком перикарда и медиастинальной плеврой.Размеры сердца чаще всего не увеличены или увеличены незначительно. К прямым рентгенологическим признакам относятся неровности, зазубренности, угловатости и другие нарушения очертаний сердечного силуэта, кальциноз перикарда, который чаще всего тонкой полоской окаймляет с боков сердечную тень или отображается на рентгенограмме в виде мелких островков и крупных полосок. Нередко сердце на большом протяжении окружено обызвествленным перикардом (панцирное сердце). Синдром неправильной формы сердца характерен для целомических кист перикарда, аневризмы левого желудочка и опухолей сердца. Целомическая киста перикарда результат врожденного аномального развития целомы. Кисты развиваются из оставшихся и несливающихся эмбриональных лакун мезенхимальной природы, которые в норме, сливаясь, образуют перикардиальный целом. Для неё характерно локальное выбухание обычно на нижних дугах тени сердца, чаще справа, с приданием сердцу несколько необычной формы.
Рис. Целомическая киста перикарда (схема). Аневризма сердца представляет собой ограниченное выбухание его истонченной стенки, развивается вследствие перенесенного инфаркта миокарда. При аневризме сердце характеризуется дилатацией левого желудочка, четвёртая дуга сердечной тени может иметь полигональный контур. При рентгеноскопии грудной клетки отсутствуют пульсации аневризмы сердца, в легких выражены застойные явления. Опухоли сердца – миксомы. По определению ВОЗ, миксома – это опухоль, состоящая из недифференцированных мезенхимальных клеток, варьирующих по форме от звездчатых до округлых и располагающихся в миксоидной строме. МС отличаются характерной аускультативной картиной: выслушивается усиленный расщепленный I тон, обусловленный запаздыванием закрытия митрального клапана, и шум «опухолевого хлопка». Этот шум – функциональный эквивалент диастолического шума при стенозе митрального клапана, и возникает вследствие пролабирования миксомы во время диастолы в атриовентрикулярное отверстие. Основной метод диагностики МС – ультразвуковая эхокардиография, позволяющая визуализировать объемное образование, его размеры, локализацию, эхоструктуру, подвижность, место прикрепления, одновременно оценить внутрисердечную гемодинамику. Стандартные парастернальный и субкостальный подходы не позволяют диагностировать мелкие миксомы размерами менее 1–3 мм. С этой целью применяют чреспищеводную эхокардиографию. Ультразвуковая диагностика МС основывается на обнаружении при проведении ультразвукового исследования (УЗИ) в В-режиме. В одной из полостей сердца (наиболее часто в левом предсердии) образования округлой (либо несколько вытянутой) формы, с четкими, ровными или бугристыми контурами, обладающего высокой эхогенностью за счет внутреннего отражения ультразвука по всему объему образования, что связано с неоднородностью структуры данной опухоли. Звукопоглощение в ткани миксомы сравнительно слабое. Узлы диаметром до 2–3 см не дают отчетливой акустической тени. При хорошем ультразвуковом окне у пациента и использовании датчика с частотой 5 МГц можно заметить мелкие неоднородности по акустической плотности в структуре опухолевого узла при МС. При УЗИ, выполненном в реальном масштабе времени, образование совершает маятникообразные движения, соответственно фазам сердечного цикла, нередко достигающие большой амплитуды, вплоть до перемещения образования из полости предсердия в желудочек и обратно через отверстие клапана. Типичным является расположение образования на стенке предсердия, часто в области межпредсердной перегородки, иногда в области основания одной из створок (и даже на самой створке) митрального или трикуспидального клапанов. Для миксомы характерно расположение образования на тканевой ножке (а не на широком основании) и связанная с этим значительная подвижность опухолевого узла.
Другие методы лучевой диагностики – компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) – определяют распространенность процесса, его злокачественность. Минимальные размеры миксомы, выявляемые с помощью КТ и МРТ, находятся в диапазоне 5–10 мм. Чаще КТ и МРТ проводят в затруднительных для диагностики случаях и при локализации МС в правом предсердии, в особенности при распространении в полые вены. Неотложные состояния в кардиологии: Острый инфаркт миокарда. Основной метод лучевой диагностики: сцинтиграфия миокарда. Отёк лёгких. Основные методы лучевой диагностики: обзорная рентгенография органов грудной полости, КТ. Перикардит. Основные методы лучевой диагностики: УЗИ, обзорная рентгенография органов грудной полости, КТ.
|
|||||||||||||||
|
Последнее изменение этой страницы: 2020-12-19; просмотров: 93; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.147.238.70 (0.01 с.) |