Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Метаболизм железа и особенности эритропоэза в организмеСтр 1 из 4Следующая ⇒
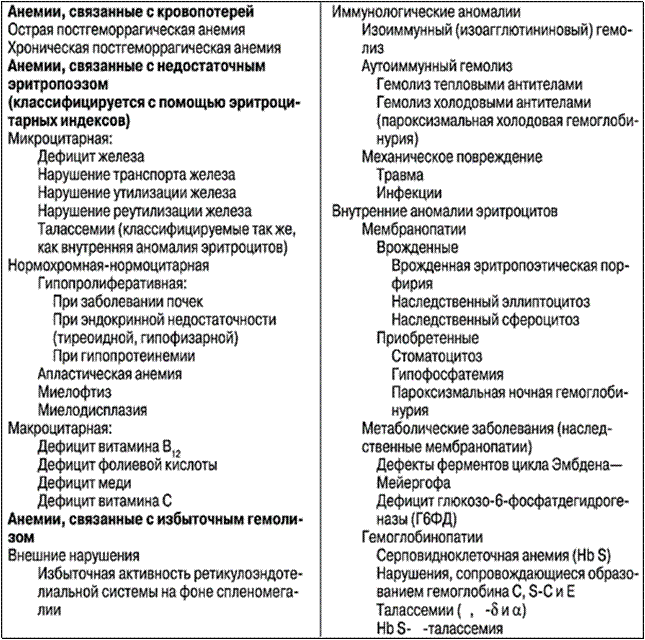
Классификация анемией Классификация анемий (The Merck Manual., под редакцией Марка Х. Бирса, 2011)
Метаболизм железа и особенности эритропоэза в организме Железо — один из важнейших элементов организма человека. Оно обеспечивает перенос кислорода, участвует в окислительных процессах, синтезе иммуноглобулинов, коллагена, порфирина, влияет на количество и функциональные свойства Т-лимфоцитов, входит в состав нервных клеток и т.д. Различают два вида железа в организме: экзогенное (алиментарное), поступающее в организм только с пищей, и эндогенное, содержащееся в гемоглобине, миоглобине, тканевых ферментах, плазме и органах — костном мозге, печени, селезенке. Организм человека содержит от 4 до 5 г железа в форме геминовых и негеминовых соединений. Из геминовых соединений наибольшее количество (примерно 3 г) находится в гемоглобине. Дыхательные ферменты клеток (цитохромы, каталаза, пероксидаза) содержат около 25 мг его. Негеминовое железо в виде ферритина и гемосидерина депонировано в печени, селезенке и костном мозге (примерно 1,5 г). К негеминовому относится и сывороточное железо, предназначенное для пополнения суточных затрат микроэлемента. Основное назначение резервного железа — быть в распоряжении гемопоэза для поддержания концентрации гемоглобина. Депо постоянно пополняется за счет абсорбции экзогенного железа в кишечнике, а также освобождающегося в процессе физиологического гемолиза. Суточная потеря железа составляет примерно 1 мг и связана со слущиванием кишечного эпителия, эпидермиса кожи, волос, ногтей. Малое количество микроэлемента выводится с потом и мочой. У женщин репродуктивного возраста потери железа в 2 раза выше. При необильной менструации (30–50 мл крови) в течение 3–4 дней теряется около 15 мг железа, при гиперполименоррее (свыше 50 мл крови) потери железа достигают 30–70 мг. Во время беременности, родов и лактации теряется до 1700–1800 мг этого микроэлемента. За сутки из пищи при нормальном рационе всасывается не более 2 мг железа. В составе смешанной пищи ежедневно в организм поступает 20–30 мг железа. Это в основном трехвалентное железо, связанное с протеином. Под влиянием различных кислот в желудочно-кишечном тракте происходит трансформация трехвалентного железа в двухвалентное, пригодного для резорбции эпителиальными клетками двенадцатиперстной кишки и верхней части тощей кишки. Однако лишь 10–15% его, связываясь с трансферрином, переходит в кровь, остальная часть остается в эпителиальных клетках кишечника и при слущивании их удаляется из организма.
Основной функцией эритроцитов является транспорт кислорода из легких к тканям и углекислого газа от тканей обратно к легким. Их характерная форма способствует процессу газообмена ввиду большой площади поверхности. Гемоглобин составляет до 30% объема эритроцита и состоит из гема, с которым связан красный цвет крови. Молекула гема помимо белка глобина содержит порфириновое кольцо, в центре которого располагается двухвалентный атом железа. Эритроцит существует примерно 120 дней, затем переваривается макрофагами селезенки, при этом гемоглобин разрушается, и железо связывается с трансферрином. Этот транспортный белок доставляет железо в костный мозг для формирования новых эритроцитов, или в ретикулоэндотелиальную систему печени и селезенки, где оно депонируется. Фракция глобина разрушается до аминокислот, гемовая часть превращается в билирубин и переносится в печень, где метаболизируется в гидрофильную форму и затем выделяется почками и печенью. Этиология и патогенез ЖДА Наиболее частыми причинами развития ЖДА являются: 1. Хронические кровопотери различной локализации: · желудочно-кишечные (гастроэзофагеальная рефлюксная болезнь, эрозивно-язвенные поражения желудка, опухоли желудка и толстого кишечника, терминальный илеит, неспецифический язвенный колит, дивертикулез кишечника, кровоточащий геморрой и др.); · маточные (меноррагии различной этиологии, миома, эндометриоз, внутриматочные контрацептивы); · носовые (наследственная геморрагическая телеангиэктазия и другие геморрагические диатезы); · почечные (IgA-нефропатия, хронический гломерулонефрит, перманентный внутрисосудистый гемолиз); · легочные (идиопатический легочный гемосидероз); · ятрогенные и искусственные кровопотери (частые кровопускания и заборы крови для исследований, лечение гемодиализом, донорство и др.).
Клинические проявления ЖДА Клиническая картина ЖДА обусловлена нарушением внутриклеточного метаболизма, мембранопатией и синдромом регенераторно-пластической клеточной недостаточности с развитием дистрофии, атрофии и склероза тканей. Проявления заболевания зависят от степени дефицита железа, недостаточности гемоглобина и симптомов, вызванных дефицитом железосодержащих ферментов. О тяжести ЖДА судят по уровню гемоглобина: легкая степень характеризуется снижением его до 110–90 г/л, средняя — от 89 до 70 г/л, тяжелая — от 69 г/л и менее. Клинические проявления анемии обычно регистрируются при средней степени выраженности болезни. При латентном дефиците железа, а также при анемии легкой степени пациенты могут не предъявлять жалоб, и объективными признаками болезни будут только лабораторные показатели. Больные ЖДА часто жалуются на одышку и сердцебиение при физической нагрузке. По мере прогрессирования заболевания появляются и нарастают слабость, утомляемость, разбитость, снижение работоспособности, головные боли, головокружения, мелькание мушек перед глазами, обмороки, шум в голове, бессонница. Эти симптомы неспецифичны для ЖДА и могут наблюдаться при анемиях другой этиологии (гемодинамические проявления анемий). Развивающиеся в связи с дефицитом железа тканевая и гемическая гипоксия приводят к значительным трофическим изменениям кожи, которая становится бледной, сухой, на ней появляются трещины, нередко наблюдается желтизна ладоней, стоп и носогубного треугольника вследствие нарушения обмена каротина. Возникают трещины в углах губ (ангулярный стоматит). Развивается также истончение волос, усиленное их выпадение, поседение. Наряду с этим появляется ломкость ногтей, их поперечная исчерченность, зазубренность ногтевого края, искривление и уплощение ногтевой пластинки, вогнутость ногтей с развитием ложкообразной формы (койлонихия). Нередко у больных отмечается «синева» склер, которая объясняется просвечиванием сосудистых сплетений. У больных с дефицитом железа возникает извращение вкуса в виде пристрастия к сырому мясу, тесту, сырым крупам, мелу, глине, зубному порошку и т.п. Больных привлекают резкие запахи — плесени, бензина, керосина, ацетона, лаков, красок и т.п. (picachlorotica). Сидеропения приводит к атрофии слизистой оболочки языка, глосситу, кариесу зубов. При исследовании слизистой оболочки пищевода у таких больных могут наблюдаться участки ороговения, атрофические изменения в слизистой и мышечной оболочке пищевода, что может проявляться сидеропенической дисфагией (симптом Пламмера-Винсона-Бехтерева). Мышечная слабость заставляет пациентов отказываться от привычной, даже нетяжелой, физической работы. Возможно, нарушение функции сфинктеров, в связи с чем нередко наблюдается недержание мочи. Поражение внутренних органов при длительно текущих ЖДА является системным. Все это позволяет выделить анемическую висцеропатию при дефиците железа как особую форму поражения внутренних органов. У больных ЖДА отмечаются различные расстройства со стороны сердечно-сосудистой системы в виде вегетативной дисфункции, миокардиодистрофии, некоронарогенной ишемии с нарушением кровообращения различной степени выраженности. Со стороны нервной системы выявляются вегетососудистые и вестибулярные нарушения, в системе органов пищеварения — неатрофические и атрофические гастропатии и гепатопатия. Указанные нарушения диктуют необходимость раннего распознавания железодефицитных состояний и их адекватного лечения.
Диагностика ЖДА Диагностический поиск при анемических состояниях на начальном этапе предполагает распознавание патогенетического варианта анемии и базируется на данных лабораторного исследования (синдромная диагностика). На следующем этапе диагностического поиска производят выявление причины анемии в каждом случае (нозологическая диагностика). Такой подход позволяет не только проводить патогенетическую терапию анемии, но и воздействовать на основное заболевание, приведшее к развитию анемии. По данным ВОЗ, лабораторными признаками ЖДА являются: уменьшение содержания гемоглобина до 110 г/л и ниже, количества эритроцитов менее 3,5х1012/л, цветового показателя ниже 0,85, гематокрита — ниже 0,33, сывороточного железа — ниже 12,5 ммоль/л. Как правило, изменена морфология эритроцитов: они различной формы (пойкилоцитоз), неодинаковой величины (анизоцитоз). В мазке крови нередко встречаются мелкие эритроциты — микроциты (средний диаметр менее 6,5 мкм, а средний объем — менее 80 мкм3). Короткоживущие формы эритроцитов — пойкилоциты и анизоциты — образуются вследствие нарушения электролитного баланса красных кровяных телец, изменения структуры мембранного белка спектрина. Содержание ретикулоцитов нормальное или несколько повышенное. В костном мозге при ЖДА имеет место раздражение красного ростка костного мозга, число базофильных нормоцитов преобладает над оксифильными, число сидеробластов (эритрокариоциты, содержащие гранулы железа) уменьшается. С учетом требований доказательной медицины основными диагностическими критериями ЖДА являются: · низкий цветовой показатель; · гипохромия эритроцитов, микроцитоз; · снижение уровня сывороточного железа; · повышение общей железосвязывающей способности сыворотки (ОЖСС) или трансферрина (табл.2); · снижение содержания ферритина в сыворотке (табл. 2); · клинические проявления сидеропении (непостоянный признак); · эффективность препаратов железа, на что указывает ретикулоцитарный криз на 10-14 день от начала терапии.
Таблица 2 Лечение ЖДА Целью лечения больных ЖДА является получение полной клинико-гематологической ремиссии, которая достигается возмещением дефицита железа в крови и тканях, и предполагает восстановление эритропоэза, коррекцию висцеральных проявлений сидеропении, а, при возможности, устранение причин формирования дефицита железа. При выявлении причины развития ЖДА основное лечение должно быть направлено на ее устранение. В ряде ситуаций радикальное устранение причины ЖДА невозможно, в этих случаях больным показана комплексная терапия, предполагающая оптимизацию режима питания и назначение лекарственных средств, содержащих железо. При организации питания больного с ЖДА следует иметь в виду, что существует два типа железа, содержащегося в пище: гемовое и негемовое. Гемовое железо является составной частью гемоглобина и миоглобина, содержится в мясе, рыбе и составляет значительную часть всасывающегося железа. Негемовое железо содержится в продуктах растительного происхождения. Пища содержит как гемовое, так и негемовое железо в виде ионов Fe2+ и Fe3+, однако в желудочно-кишечном тракте всасывается лишь гемовое железо и ионы двухвалентного железа. Основными продуктами, содержащими легко всасываемое железо, являются мясо и печень, причем железо усваивается как из сырых, так и из жареных и вареных продуктов. Всасывание железа из различных продуктов неодинаково: из мяса адсорбируется 12–18%, из печени — 5–11%, из яиц, хлеба, салата, бобов — 1–3%. Аскорбиновая кислота способствует всасыванию железа, а танин, находящийся в чае, кофе, наоборот, ингибирует всасывание. Однако при назначении лечения больным ЖДА надеяться только на диету не следует, поскольку из лекарственных препаратов оно всасывается в 15–20 раз быстрее. В настоящее время основным методом лечения больных ЖДА является назначение препаратов железа (ПЖ). Необходимо подчеркнуть, что гемотрансфузия не является патогенетическим методом лечения при ЖДА и должна применяться только по жизненным показаниям. В клинической практике ПЖ применяются внутрь или парентерально. Путь введения их у больных ЖДА определяется конкретной клинической ситуацией. При назначении ПЖ внутрь необходимо руководствоваться следующими основными принципами: · использовать ПЖ с достаточным содержанием двухвалентного железа; · назначать ПЖ, содержащие вещества, усиливающие всасывание железа; · нежелателен одновременный прием пищевых веществ и лекарственных препаратов, уменьшающих всасывание железа; · нецелесообразно одновременное назначение витаминов группы В, цианкобаламина и фолиевой кислоты без специальных показаний; · избегать назначения ПЖ внутрь при наличии признаков нарушения всасывания в кишечнике; · соблюдать достаточную продолжительность насыщающего курса лечения (не менее 1,5-2 месяцев); · необходимость проведения поддерживающей терапии ПЖ после нормализации показателей гемоглобина.
Для адекватного прироста показателей красной крови у больных ЖДА необходимо назначать от 100 до 300 мг двухвалентного железа в сутки. Применение более высоких доз не имеет смысла, поскольку всасывание железа при этом не увеличивается (табл. 3).
Таблица 3 Профилактика ЖДА Профилактика ЖДА должна проводиться в группах лиц, имеющих факторы риска: недоношенные дети, дети от многоплодной беременности, девушки в пубертатном периоде при быстром росте, плохом питании, при интенсивных занятиях спортом, доноры. Развитие ЖДА следует профилактировать у всех женщин с гиперполименорреей, у беременных, особенно когда повторные беременности следуют вскоре за предыдущей, а также у беременных, в прошлом страдавших от ЖДА. Профилактическое лечение должно быть предусмотрено и пациентам с постоянной кровопотерей из желудочно-кишечного тракта, радикальное устранение которой невозможно. При успешном лечении ЖДА после достижения полной клинико-гематологической ремиссии целесообразно проведение поддерживающей терапии при сохраняющемся источнике кровопотери. Например, у женщин с гиперполименорреей в конце менструации рекомендуется прием ПЖ 7–10 дневными курсами в полной дозировке на протяжении 3–4 циклов. При исходно тяжелой степени анемии и длительном ее течении в прошлом, а также при сохранении источника кровопотери необходимо проводить курсы терапии 1 раз в 4–6 месяцев под контролем уровня гемоглобина и показателей метаболизма железа. Динамическое наблюдение за больными ЖДА при сохраняющейся гематологической ремиссии осуществляется не менее 3 лет, так как более раннее снятие с учета, особенно при сохраняющемся факторе риска, приводит к рецидиву заболевания.
Классификация анемией Классификация анемий (The Merck Manual., под редакцией Марка Х. Бирса, 2011)
Метаболизм железа и особенности эритропоэза в организме Железо — один из важнейших элементов организма человека. Оно обеспечивает перенос кислорода, участвует в окислительных процессах, синтезе иммуноглобулинов, коллагена, порфирина, влияет на количество и функциональные свойства Т-лимфоцитов, входит в состав нервных клеток и т.д. Различают два вида железа в организме: экзогенное (алиментарное), поступающее в организм только с пищей, и эндогенное, содержащееся в гемоглобине, миоглобине, тканевых ферментах, плазме и органах — костном мозге, печени, селезенке. Организм человека содержит от 4 до 5 г железа в форме геминовых и негеминовых соединений. Из геминовых соединений наибольшее количество (примерно 3 г) находится в гемоглобине. Дыхательные ферменты клеток (цитохромы, каталаза, пероксидаза) содержат около 25 мг его. Негеминовое железо в виде ферритина и гемосидерина депонировано в печени, селезенке и костном мозге (примерно 1,5 г). К негеминовому относится и сывороточное железо, предназначенное для пополнения суточных затрат микроэлемента. Основное назначение резервного железа — быть в распоряжении гемопоэза для поддержания концентрации гемоглобина. Депо постоянно пополняется за счет абсорбции экзогенного железа в кишечнике, а также освобождающегося в процессе физиологического гемолиза. Суточная потеря железа составляет примерно 1 мг и связана со слущиванием кишечного эпителия, эпидермиса кожи, волос, ногтей. Малое количество микроэлемента выводится с потом и мочой. У женщин репродуктивного возраста потери железа в 2 раза выше. При необильной менструации (30–50 мл крови) в течение 3–4 дней теряется около 15 мг железа, при гиперполименоррее (свыше 50 мл крови) потери железа достигают 30–70 мг. Во время беременности, родов и лактации теряется до 1700–1800 мг этого микроэлемента. За сутки из пищи при нормальном рационе всасывается не более 2 мг железа. В составе смешанной пищи ежедневно в организм поступает 20–30 мг железа. Это в основном трехвалентное железо, связанное с протеином. Под влиянием различных кислот в желудочно-кишечном тракте происходит трансформация трехвалентного железа в двухвалентное, пригодного для резорбции эпителиальными клетками двенадцатиперстной кишки и верхней части тощей кишки. Однако лишь 10–15% его, связываясь с трансферрином, переходит в кровь, остальная часть остается в эпителиальных клетках кишечника и при слущивании их удаляется из организма. Основной функцией эритроцитов является транспорт кислорода из легких к тканям и углекислого газа от тканей обратно к легким. Их характерная форма способствует процессу газообмена ввиду большой площади поверхности. Гемоглобин составляет до 30% объема эритроцита и состоит из гема, с которым связан красный цвет крови. Молекула гема помимо белка глобина содержит порфириновое кольцо, в центре которого располагается двухвалентный атом железа. Эритроцит существует примерно 120 дней, затем переваривается макрофагами селезенки, при этом гемоглобин разрушается, и железо связывается с трансферрином. Этот транспортный белок доставляет железо в костный мозг для формирования новых эритроцитов, или в ретикулоэндотелиальную систему печени и селезенки, где оно депонируется. Фракция глобина разрушается до аминокислот, гемовая часть превращается в билирубин и переносится в печень, где метаболизируется в гидрофильную форму и затем выделяется почками и печенью. Этиология и патогенез ЖДА Наиболее частыми причинами развития ЖДА являются: 1. Хронические кровопотери различной локализации: · желудочно-кишечные (гастроэзофагеальная рефлюксная болезнь, эрозивно-язвенные поражения желудка, опухоли желудка и толстого кишечника, терминальный илеит, неспецифический язвенный колит, дивертикулез кишечника, кровоточащий геморрой и др.); · маточные (меноррагии различной этиологии, миома, эндометриоз, внутриматочные контрацептивы); · носовые (наследственная геморрагическая телеангиэктазия и другие геморрагические диатезы); · почечные (IgA-нефропатия, хронический гломерулонефрит, перманентный внутрисосудистый гемолиз); · легочные (идиопатический легочный гемосидероз); · ятрогенные и искусственные кровопотери (частые кровопускания и заборы крови для исследований, лечение гемодиализом, донорство и др.).
|
|||||||||
|
Последнее изменение этой страницы: 2020-12-17; просмотров: 136; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.139.107.241 (0.039 с.) |