Содержание книги
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Конспект лекції на тему: «догляд за хворими з хірургічними захворюваннями та ушкодженнями органів черевної порожнини»Стр 1 из 3Следующая ⇒
Конспект лекції на тему: «Догляд за хворими з хірургічними захворюваннями та ушкодженнями органів черевної порожнини» Гострий панкреатит Панкреатит – гостре запалення підшлункової залози, яке супроводжується активізацією її ферментів з наступним автолізом її ж тканин. Запальний процес м.б.: ― асептичним (на початку) і ― гнійним (при приєднанні інфекції). 4 – 9% від усіх гострих захворювань органів ЧП. Причини: ― захворювання жовчних шляхів (калькульозний холецистит, холангіт, холедохолітіаз), ― зловживання алкоголем, жирною, гострою їжею), ― підвищення тиску у ДПК (дуоденостаз, порушення ф-ції фатерового сосочка), ― інфікування проток і тканини підшлункової залози (ПЗ), ― травми ПЗ, ― автоімунні процеси в організмі. Патогенез:
Пошкодження ацинозних клітин ПЗ ↓ Виділення клітинного ферменту – цитокінази ↓ Перехід неактивних ферментів у активні (трипсиноген в трипсин, хемотрипсиноген в хемопсин) ↓ Активує ліпазу та амілазу ↓ Автоліз контактних клітин залози ↓ Розвиток ПАНКРЕАТИТУ Класифікація (за О.О.Шалімовим, 1990р.): І. За морфологічними змінами: 1. Набряковий панкреатит: ― серозний, ― серозно-геморагічний. 2. Некротичний панкреатит: ― геморагічний, ― жировий, ― змішаний. 3. Гнійний панкреатит: ― первинно-гнійний, ― вторинно-гнійний, ― загострення хронічного гнійного панкреатиту. ІІ. За ступенем тяжкості: ― легкий, ― середній, ― тяжкий, ― надзвичайно тяжкий (блискавичний). ІІІ. За клінічним перебігом: ― прогресуючий, ― регресуючий, ― рецидивний. ІV. За нявністю ускладнень: ― місцеві ускладнення, ― внутрішньочеревинні, ― ускладнення з боку інших органів і систем.
Клінічна картина: Клініка гострого панкреатиту залежить від фази, локалізації й обсягу патологічних змін, патологічного ступеня активації ферментів і ускладнень. Захворювання може виникати в будь-якому віці, здебільшого в осіб віком понад 30 років, особливо часто в літньому і старечому віці. Звичайно гострий панкреатит розвивається після надмірного приймання жирної їжі, вживання алкоголю, після фізичної або психічної перевтоми. У ряді випадків гострому панкреатиту передують невизначені диспепсичні явища, біль під грудьми і біля пупка.
1. Сильний оперізувальний біль у верхній половині живота, який поширюється на поперекову ділянку, ліву половину грудної клітки. Нерідко іррадіює в ліву лопатку і серце, хребет. 2. Диспепсичні розлади: нудота, повторне, часте, іноді нестримне блювання, спочатку їжею, потім жовчю, іноді у вигляді кавової гущі. Блювання болісне, воно не полегшує стану хворого, викликає знезводнення організму. 3. Гемодинамічні порушення (стан хворих тяжкий, розвиваються симптоми інтоксикації організму): тахікардія, аритмія, гіпотонія, можуть настати колапс і шок (гостра серцева недостатність). 4. Характерними є блідість та ціаноз шкіри і видимих слизових оболонок, у частини хворих – жовтяничність. 5. Температура тіла на початку захворювання нормальна або субфебрильна, в дальшому, при прогресуванні гострого панкреатиту, може підвищуватись до 38-38,5°С. 6. Живіт внаслідок парезу кишок помірно здутий у надчеревній ділянці. Парез кишок супроводиться затримкою випорожнень і газів. Може розвинутись тяжка паралітична непрохідність кишок і перитоніту. 7. Часто можна пальпувати збільшену і болісну печінку. 8. У ряду хворих виявляється випіт у черевній порожнині, спочатку незначний, а потім до 1-3 л геморагічного ексудату. 9. Внаслідок обезводнювання організму виникає різного ступеня олігурія, в тяжких випадках – анурія. 10. При пальпації живота визначаються (зона болісності і резистентності відповідає проекції підшлункової залози в надчеревній ділянці): Симптом Керте – біль і резистентність ЧС на 6-7 см вище пупка. Симптом Мейо - Робсноа – біль при пальпації в лівому реберно-хребтовому куті. Симптом Воскресенського - зникнення пульсації черевної аорти (при пальпації її в надчеревній ділянці у зв'язку з набряком підшлункової залози). Симптом Чухрієнка - виникає біль в епігастрії і дещо зліва під ребром при поштовхоподібних рухах вверх ребром правої долоні, що розташована на 2 см нижче пупка зліва.
11. Ознаки капіляротоксикозу: Симптом Мондора – фіолетові плями на обличчі та тулубі. Симптом Холстеда - Турнера – фіолетові плями на животі. Симптом Кулена – жовтушність у ділянці пупка.
Симптом Грюнвальда – крововиливи в ділянці пупка. 12. Лабораторні методи дослідження: ― високий лейкоцитоз з різким зрушенням лейкоцитарної формули вліво, ― ШОЕ збільшується до 40-55 мм за годину, ― гіперамілаземія, ― гіперглікемія, ― гіпокальціємія, ― гіпопротеїнемія, ― гіпербілірубінемія, ― поява метгемоглобіну, гіпергемоглобінемія (внаслідок зневоднення), ― в сечі – діастазурія (норма 16-64ОД), мікрогематурія. 13. Інструментальні методи дослідження: ― рентген – здуття попереково-ободової кишки, нечіткість контурів лівого поперекового м’яза (симптом Тобіа), обмеження рухомості лівого купола діафрагми, ― УЗД – збільшення ПЗ, неоднорідність її структури, ― КТ – зміни у ПЗ та навколишніх органах, ― Лапароскопія, лапароцентез – перитонеальний випіт, плями жирового некрозу, геморагічна імбібіція за очеревинної клітковини, запальний інфільтр у зоні ДПК та ін. Клінічний перебіг панкреатиту: І період – період гемодинамічних порушень і панкреатогенного шоку: ― триває 2-3 доби, ― порушення центральної гемодинаміки, зменшення ОЦК, розлади мікроциркуляції (причини – ангіоспазм, а потім – внутрішньосудинне згортання). ІІ період – період недостатності паренхіматозних органів: ― початок – з 3 – 7 дня, ― порушення ф-цій органів і систем, ― ознаки серцево-судинної, печінкової і ниркової недостатності, ― наростання порушень дихання, ― можливі ураження ЦНС – розлади психіки, галюцинації, розвиток коми. ІІІ період – період пост некротичних дистрофічних і гнійних ускладнень: ― настає через 1 – 2 тижні, ― прогресування панкреонекрозу, ― дегенеративні зміни, ― парапанкреатичні інфільтрати та кісти, фіброз ПЗ. ― може розвиватись асептична заочеревинна флегмона, яка посилює інтоксикацію, ― при приєднанні інфекції – виникає гнійний панкреатит, ― розвиваються такі ускладнення: арозивні кровотечі, внутрішні чи зовнішні нориці, за очеревинна флегмона.
Тактика медсестри: хворі з гострим панкреатитом або при підозрі на нього мають бути екстренно відправлені в лікарню де є хірургічне відділення. До транспортування або під час транспортування треба зробити: I – спазмолітики: ― 2 мл 2% розчину папаверину; ― 1 мл 0,2% розчину платифіліну; ― 1 мл 2% розчину но-шпи. II – знеболюючі: ― 2 мл 50% розчину анальгіну. III – холод місцево на епігастральну ділянку.
Лікування. 1. Госпіталізація у хірургічне відділення, у тяжких випадках – реанімаційне. 2. При гострому панкреатиті застосовують в основному консервативний метод лікування; у тяжких випадках роблять операцію. Консервативне лікування (до стійкого затихання запального процесу) : ― створення максимального функціонального спокою: ― голод до відновлення ф-ції ШКТ. Хворим призначають голод на 3-4 дні, потім щадну, переважно вуглеводну, дієту із зменшенням білка до 0,5-1 г на 1 кг маси і різким обмеженням жирів, які посилюють панкреатичну секрецію. ― декомпресія шлунка і ДПК за допомогою назо-гастро-дуоденального зонда, ― боротьба з больовим синдромом: ― анальгетики, ― спазмолітики, ― антигістамінні засоби. ― паранефральна, парапанкреатична новокаїнова блокада – 150 – 200 мл 0,25% розчину новокаїну, ― пригнічення панкреатичної секреції: ― гіпотермія (спеціальний зонд і холодна вода),
― атропін, даларгін, сандостатин, ― антиферментна терапія (контрикал, трасилол, гордокс, панкреатична рибонуклеаз), ― цитостатики (5-фторурацил, 5 мг 5% р-ну фторафуру протягом 2-3 діб), ― 5% р-н амінокапронової кислоти (по 100 мл 1 – 2 рази на добу), ― нормалізація водно-сольового, вуглеводного, білкового обміну, ― дезінтоксикаційна терапія: рекомендується парентеральне введення ізотонічного розчину натрію хлориду, 5% розчину глюкози (загалом до 3л), неогемодез, неокомпенсан, форсований діурез, лімфосорбція (дренування грудної лімфатичної протоки на шиї в проекції ніжок лівого грудино-ключично-соскоподібного м’яза), ― антибактеріальна і протизапальна терапія (бутадіон, індометацин, вольтарен), ― при тяжкому шоку призначають: поліглюкін внутрішньовенне (500 мл), мезатон, ефедрину гідрохлорид, серцеві засоби (строфантин, кордіамін, камфора та ін.). ― Велике значення в терапії хворих на тяжкі форми гострого панкреатиту мають кортикостероїди, їх призначають самостійно або в комбінації з кортикотропіном. ― Дієта. Після 3-4 голодних днів показана щадна дієта. Хворим дають рідку їжу (з обмеженням до 1675 кДж, або 400 ккал), що містить 30 г білка і 80 г вуглеводів: слизисті супи з. крупів, картопляне та яблучне пюре, киселі, фруктові соки, солодкий чай. На другому тижні захворювання призначають механічно і хімічно щадну їжу. Дієта вуглеводна, без екстрактивних речовин – до 8374 кДж (2000 ккал) (70 г білка і 500 г вуглеводів): супи, овочі, нежирне м'ясо, овочеві і круп'яні пудинги, цукор, фрукти, чай, кава без молока. У дальшому протягом двох місяців з дієти виключають жирне м'ясо, рибу смажену, гострі й кислі страви та приправи, ковбасу, консерви, сало, масло. Показання до хірургічного лікування: ― погіршення стану, ― відсутність позитивної динаміки від консервативної терапії протягом 24 – 48 год, ― поява симптомів перитоніту, ― розвиток деструктивного панкреатиту.
При виражених деструктивних змінах залози рекомендується: ― Широке оголення її, ― розсічення очеревинного покриву над нею для дренування і тампонування. ― Вводять розчин новокаїну й антибіотики навколо залози. ― Некротичні ділянки видаляють. ― Проводиться максимальне видалення ексудату з черевної порожнини. ― При розлитому перитоніті роблять додаткові розрізи для дренування черевної порожнини в бічних відділах передньої черевної стінки.
Гострий холецистит
Гострий холецистит – гостре запалення жовчного міхура. Друге місце після гострого апендициту серед ГХЗ (12 – 15%). Жінки хворіють частіш у 3 – 5 разів, ніж чоловіки. Некалькульозний холецистит трапляється у 5 – 10% випадків. Частота післяопераційних ускладнень – 10 – 15%, летальність – 4 – 7%. Причини: ― конкременти ЖМ, ― ентерогенне інфікування при явищах застою в ЖВШ, ― гематогенний шлях інфікування – по системі ворітної вени при захворюваннях кишечника, ― лімфогенний шлях – при запаленні у сусідніх органах. Класифікація ГХ (О.О.Шалімов, 1995р.): І. Гострий безкам’яний холецистит: ― катаральний, ― флегмонозний, ― гангренозний, перфоративний. ІІ. Гострий калькульозний холецистит. ІІІ. Гострий холецистит може ускладнюватися: ― водянка ЖМ, ― емпієма, ― панкреатит, ― жовтяниця, ― перитоніт тощо.
Клініка: 1. Початок – гострий, частіше на фоні порушення дієти. 2. Різкий біль у правому підребер’ї з іррадіацією в спину, праву лопатку і ключицю, іноді в праву руку, за грудину, в епігастральну ділянку. 3. Гіркота у роті, нудота, блювання. 4. Об’єктивно: істеричність склер, жовтяничність шкірних покривів. 5. При пальпації: біль у правому підребер’ї, в епігастральній ділянці, напруження м’язів ЧС різної інтенсивності, збільшений, напружений та болючий ЖМ. 6. Патогномонічні симптоми ГХ: Симптом Ортнера – болючість при перкусії в ділянці правої реберної дуги (за рахунок втягнення в запальний процес печінки). Симптом Мерфі – посилення болю при натискуванні на передню ЧС у проекції ЖМ під час глибокого вдиху. Симптом Кера – підсилення болю при пальпації в точці ЖМ. Симптом Мюсі-Георгієвського (френікус-симптом) – різкий біль при натисканні між ніжками правого грудино-ключично-соскоподібного м’яза. 7. Ознаки інфекції і інтоксикації: гіпертермія (від субфебрильної до високої), тахікардія, гіпотонія, язик сухий, обкладений сірим чи білим нальотом. 8. Ускладнення: а) інтравезикальні – прикрита перфорація ЖМ, його обтурація або його протоки з наступним переходом холециститу у водянку або емпієму, б) екстравезикальні – перфорація ЖМ у вільну ЧП з розвитком перитоніту, формуванням паравезикального печінкового інфільтрату і абсцесу, пенетраця в сусідні органи, розвиток сепсису. 9. Лабораторні методи дослідження – лейкоцитоз, зсув ЛФ вліво, зменшення еритроцитів, прискорення ШОЕ, гіпербілірубінемія (з 2-ої доби), збільшення лужної фосфатази, амінотрансфераз. 10. Рентген (холецистографія, холангіографія) – рентгеноконтрастні конкременти (85 – 90%). УЗД (90 – 95%) – конкременти, збільшення ЖМ, набряк його стінки. Лапароскопію застосовують рідко.
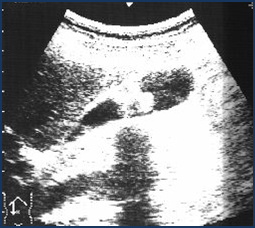
Гострий калькульозний холецистит. Сонограма
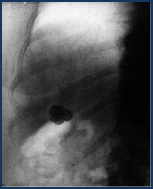
Конкременти жовчного мiхура. Оглядова рентгенограма Лікування. 1. Госпіталізаія в хірургічне відділення. 2. Ліжковий режим. 3. Голод. 4. Холод на праве підреберʼя. 5. Боротьба з болевим синдромом: ― анальгетики: ― 50% анальгін 2 – 4 мл в/м або ― баралгін 5 мл в/м, в/в, ― 1 – 2% промедол 1 мл п/ш, в/в ― спазмолітики:
― 0,1% атропін 1 мл п/ш ― 2,4% еуфілін 5 – 10 мл в/в ― 0,2% платифілін 2 мл п/ш, в/в ― 2% папаверин 2 – 4 мл в/м, в/в ― 0,25 – 0,5% новокаїн 150 – 200 мл в/в ― но-шпа 2 мл п/ш, в/в ― антигістамінні ЛЗ: ― 1% димедрол 1 – 2 мл п/ш ― супрастин 1 – 2 мл п/ш ― 2,5% піпольфен 2 мл в/м ― новокаїнова блокада круглої звʼяки печінки за М.Д.Лорен-Епштейном, блокада заочеревинного простору за Л.Романом. 6. Протизапальна терапія: ― антибіотики ― сульфаніламіди ― кортикостероїди 7. Детоксикаційна терапія: ― 5 – 10% глюкоза 500 – 1000 мл в/в з інсуліном ― Розчин Рінгера-Лока 1000 мл в/в ― 5% вітаміни В, С 5 – 10 мл в/в ― 200 – 400 мл неогемодезу ― форсований діурез 8. Хірургічне лікування: ― вимушені операції – за життєвими показаннями протягом 2 – 3 год (перитоніт), ― термінові операції – через 24 – 72 год після госпіталізації – при погіршенні стану та неефективності консервативного лікування, ― відкладені операції – через 7 – 14 днів після затихання явищ гострого холециститу, нормалізації температури тіла, лейкоцитозу і ШОЕ. ― Операція вибору – ХОЛЕЦИСТЕКТОМІЯ: ― верхньо-серединна лапаротомія або косий доступ в правому підреберʼї, ― огляд, пальпаторна ревізія ЖВШ, ― зондування, манометрія, хол ангіографія, холедохоскопія (при необхідності), ― холецистектомія «від шийки», при інфільтратах, зрощеннях – «від дна», ― перевʼязка та обробка кукси, ― при флегмонозному ГХ – видаляють ЖМ разом з очеревиною, ложе дренують, ― при гнійному процесі – дренування холедоха, ― дренування під печінкового простору, при перитоніті – лаваж (промивання) ЧП, інкубація кишечника. 9. Післяопераційний період: ― відновлення енергетичних затрат – переливання білків, жирів, вуглеводів, ― корекція водно-сольового обміну, ― боротьба з мікрофлорою – АБ, СА, ― покращення коагуляцій них властивостей крові – гепарин, кальцинорин, фраксипарин. Перитонiт. Перитонiт – це гостре або хронiчне запалення очеревини, при якому виникають характернi мiсцевi та загальнi змiни в органiзмi з глибокими порушеннями функцiї органiв i систем органiзму. Летальність – 10 – 40%. Етiологiя i патогенез. Причинами гострого перитонiту здебiльшого є: ― гострi запальнi процеси органiв черевної порожнини (гострий апендицит, холецистит, перфоративна виразка шлунка і ДПК, кишкова непрхідність), ― порушення цiлiсностi або проникливостi їх стiнок, ― проникаючi та закритi травми живота з пошкодженням внутрішніх органiв i подальшою iнфекцiйною агресiєю. Збудниками перитонiту найчастiше бувають: ― кишкова паличка, ― стафiлококи й ентерококи, ― протей, ― стрептококи, ― неклостридiальнi анаероби. Бiльше, нiж у 30% випадкiв спостерiгають поєднання двох i більше збудникiв. Первиннi перитонiти зустрiчаються вкрай рiдко i зумовленi, переважно, пневмококовою, стрептококовою або стафiлококовою iнфекцiєю. Крiм мiкробних перитонiтiв, видiляють також асептичне запалення очеревини, зумовлене дiєю на очеревину рiзних хiмiчних неiнфекцiйних агентiв (кров, сеча, жовч, панкреатичний сiк тощо). Це асептичнi токсико-хiмiчнi перитонiти. Проте з розвитком асептичного запалення бактерiї проривають тканинний бар’єр i проникають у вiльну черевну порожнину. Причиною хронiчного перитонiту здебiльшого є туберкульоз. Класифiкацiя: 1. За характером проникнення мiкрофлори в черевну порожнину: ― первиннi: ― гематогенний, ― лімфогенний, ― криптогенний (невідомого походження), ― вториннi: ― запальний, ― перфоративний, ― посттравматичний, ― післяопераційний, ― випітно-некротичний, ― гінекологічний. 2. За розповсюдженням: ― місцевий: ― обмежений (в одній анатомічній ділянці), ― необмежений, ― дифузний (розлитий) – 2 і більше ділянок ЧП, ― загальний (тотальний) – вся очеревина. 3. За клiнiчним перебiгом: ― гострi й ― хронiчнi. 4. За етiологiчним фактором: ― перитонiти, зумовленi впливом мiкрофлори шлунково-кишкового каналу (кишкова паличка, стафiлококи, стрептококи, ентерококи, протей, анаероби тощо), ― i тi, якi викликанi бактерiями, що не мають прямого вiдношення до цього каналу (гонококи, пневмококи, гемолiтичний стрептокок тощо). 5. За характером ексудату в черевнiй порожнинi: ― серозний, ― серозно-гнійний, ― гнiйний, ― фiбринозний, ― фiбринозно-гнiйний, ― геморагiчний, ― “Peritonitus sicca” (Грекова) (перитонеальний сепсис). 6. За часом від початку захворювання: до 6, 12, 24, 48,72 год. Розвиток перитоніту: Початок – пошкодження очеревини. Інфекція призводить до запалення, ексудації, розширення судин, інтоксикації. Ексудація супроводжується виділенням фібрину з утворенням спайкового процесу. Наприклад, стрептококовий перитоніт – з невеликою ексудацією, з вираженою інтоксикацією і швидким прогресуванням (септичний, блискавичний перитоніт). Своєрідний ексудат при жовчних, перфоративних, панкреатичних перитонітах, наявності кишкової палички, важко перебігають сечові перитоніти. Паралітичний стан кишок – роздуті петлі, наповнені токсичним вмістом («абдомінокомпаратантний синдром»). Парез і параліч кишок підсилює інтоксикацію, погіршує кровообіг в очеревині і органах. Виникає блювання, втрата до 8 – 10 л рідини на добу, до 300 г білка і багато електролітів. Виникає зневоднення, порушення обміну, розлади внутрішніх органів (печінка, нирки…). Ускладнення перитоніту. До специфiчних ускладнень гострого перитонiту вiдносять: ― запальнi iнфiльтрати й абсцеси черевної порожнини (пiддiафрагмальний, пiдпечiнковий, мiжкишковий, тазовий), ― механiчну кишкову непрохiднiсть, ― кишковi норицi, ― нагноєння пiсляоперацiйних ран, ― евентерацiю, ― злукову хворобу очеревини тощо. Рак шлунка Рак шлунка – злоякiсна пухлина, яка розвивається з епiтелiальної тканини слизової шлунка. Серед пухлин органiв травлення ця патологiя займає перше мiсце i є другою, найбiльш частою, причиною смертi вiд злоякiсних новоутворiв у багатьох країнах свiту. Етiологiя i патогенез Сприяючими факторами є: ― хелікобактер пілорі, ― неправильне харчування, ― поліпоз слизової оболонки шлунка та інші. До передракових захворювань шлунка вiдносять: а) хронiчний метапластичний дисрегенераторний гастрит, зумовлений helicobacter pylori; б) вiйчастi полiпи шлунка та хронiчнi виразки; в) vit-В12-дефiцитну (пернiцiозну) анемiю; г) оперований шлунок iз приводу виразки. Метастазування здiйснюється здебiльшого лiмфогенним, гематогенним та iмплантацiйним шляхами. Лiмфогенне метастазування: регiонарнi лiмфовузли, вiддаленi лiмфовузли, лiвий надключичний лiмфовузол (Вiрховський), лiмфовузол аксилярної дiлянки (Iрландський); у пупок (сестри Джозеф), метастаз Шніцлера (дугласів простір), Крукенбергівські метастази (яєчники). Гематогенне метастазування: печiнка, легенi, кiстки, головний мозок. Без пошкодження органів ЧП. З пошкодженням органів ЧП. Серед них найбільше практичне значення мають ушкодження шлунка, тонкої і товстої кишок та паренхіматозних органів (печінки і селезінки). 3. За характером травми: Ізольована травма, Поєднана (з пошкодженням інших органів або частин тіла ), Комбінована ( поднання меанічого пошкодження з термічним, радіаційним і ін. ). Закриті ушкодження стінок живота: ― Причина – удар, падіння, ― Розрізняють – забій стінки і розрив мʼязів живота, Клініка: При забої: ― Біль у ділянці травми, ― Гематома, крововилив у п/ш клітковину, ― М.б. симптоми подразнення очеревини рефлекторного характеру, При розриві мʼязів: ― Дефект мʼязів, ― Гематома (обмежена або розлита), ― М.б. ознаки подразнення очеревини, парез кишок, затримка газів, випорожнень рефлекторного походження. Діагностика: ― Анамнез травми, ― Локальна болючість, ― Гематома. Лікування: ― Холод, ― Болезаспокійливі засоби, ― Розкриття великих гематом, лігатури на судини, ― Зшивання мʼязів.
Відкриті ушкодження стінок живота: ― Причина – холодна і вогнепальна зброя, ― Розрізняють – проникаючі та непроникаючі, Клініка: При непроникаючих: ― Пошкодження ЧС без порушення цілісності очеревини, ― Біль у ділянці рани, кровʼянисті виділення, припухлість навколо рани, При проникаючих: ― Пошкодження ЧС з порушенням цілісності очеревини, і, як правило, внутрішніх органів, ― Біль у ділянці рани, кровʼянисті виділення, припухлість навколо рани, ― Симптоми перитоніту або кровотечі, Діагностика: ― Анамнез травми, ― Клінічне обстеження, ― ПХО і ревізія рани. Лікування: ― При непроникаючих: ― ПХО рани, шви на шкіру. ― При проникаючих: ― Лапаротомія ― ревізія внутрішніх органів.
Лікування. 1. Госпіталізація в хірургічне відділення. 2. Асептична повʼязка (при відкритій травмі). 3. Забороняється при підозрі ушкодження внутрішніх органів – болезаспокійливі, спазмолітини, наркотичні засоби. 4. При випадінні внутрішніх органів (евентерації) – не вправляють, обкладають стерильними серветками. 5. При пошкодженні внутрішніх органів ЧП – невідкладне оперативне втручання. 6. Перед операцією – протишокова терапія, нормалізація гемодинамічних розладів, порушень дихання. 7. Ревізія рани, серединна лапаротомія, потім в залежності від пошкодження. 8. Профілактика правця. 9. Перитонеальний лаваж і оптимальне дренування ЧП. 10. Назо-гастро-інтестинальна інкубація кишечника. Євентерація Петлі кишок, що випали, покривають стерильними вологими серветками, змоченими розчином фурациліну, фізрозчином, обкладають їх ватно – марлевим валиком, щоб не стиснути їх при бинтуванні. ― Боротьба з шоком. ― Боротьба з внутрішньою кровотечею. ― Якщо діагноз ясний, особливо при евентерації – ввести знеболюючі засоби. ― Термінове транспортування в хірургічне відділення для негайного оперативного лікування. Конспект лекції на тему: «Догляд за хворими з хірургічними захворюваннями та ушкодженнями органів черевної порожнини» Гострий панкреатит Панкреатит – гостре запалення підшлункової залози, яке супроводжується активізацією її ферментів з наступним автолізом її ж тканин. Запальний процес м.б.: ― асептичним (на початку) і ― гнійним (при приєднанні інфекції). 4 – 9% від усіх гострих захворювань органів ЧП. Причини: ― захворювання жовчних шляхів (калькульозний холецистит, холангіт, холедохолітіаз), ― зловживання алкоголем, жирною, гострою їжею), ― підвищення тиску у ДПК (дуоденостаз, порушення ф-ції фатерового сосочка), ― інфікування проток і тканини підшлункової залози (ПЗ), ― травми ПЗ, ― автоімунні процеси в організмі. Патогенез:
Пошкодження ацинозних клітин ПЗ ↓ Виділення клітинного ферменту – цитокінази ↓ Перехід неактивних ферментів у активні (трипсиноген в трипсин, хемотрипсиноген в хемопсин) ↓ Активує ліпазу та амілазу ↓ Автоліз контактних клітин залози ↓ Розвиток ПАНКРЕАТИТУ Класифікація (за О.О.Шалімовим, 1990р.): І. За морфологічними змінами: 1. Набряковий панкреатит: ― серозний, ― серозно-геморагічний. 2. Некротичний панкреатит: ― геморагічний, ― жировий, ― змішаний. 3. Гнійний панкреатит: ― первинно-гнійний, ― вторинно-гнійний, ― загострення хронічного гнійного панкреатиту. ІІ. За ступенем тяжкості: ― легкий, ― середній, ― тяжкий, ― надзвичайно тяжкий (блискавичний). ІІІ. За клінічним перебігом: ― прогресуючий, ― регресуючий, ― рецидивний. ІV. За нявністю ускладнень: ― місцеві ускладнення, ― внутрішньочеревинні, ― ускладнення з боку інших органів і систем.
Клінічна картина: Клініка гострого панкреатиту залежить від фази, локалізації й обсягу патологічних змін, патологічного ступеня активації ферментів і ускладнень. Захворювання може виникати в будь-якому віці, здебільшого в осіб віком понад 30 років, особливо часто в літньому і старечому віці. Звичайно гострий панкреатит розвивається після надмірного приймання жирної їжі, вживання алкоголю, після фізичної або психічної перевтоми. У ряді випадків гострому панкреатиту передують невизначені диспепсичні явища, біль під грудьми і біля пупка. 1. Сильний оперізувальний біль у верхній половині живота, який поширюється на поперекову ділянку, ліву половину грудної клітки. Нерідко іррадіює в ліву лопатку і серце, хребет. 2. Диспепсичні розлади: нудота, повторне, часте, іноді нестримне блювання, спочатку їжею, потім жовчю, іноді у вигляді кавової гущі. Блювання болісне, воно не полегшує стану хворого, викликає знезводнення організму. 3. Гемодинамічні порушення (стан хворих тяжкий, розвиваються симптоми інтоксикації організму): тахікардія, аритмія, гіпотонія, можуть настати колапс і шок (гостра серцева недостатність). 4. Характерними є блідість та ціаноз шкіри і видимих слизових оболонок, у частини хворих – жовтяничність. 5. Температура тіла на початку захворювання нормальна або субфебрильна, в дальшому, при прогресуванні гострого панкреатиту, може підвищуватись до 38-38,5°С. 6. Живіт внаслідок парезу кишок помірно здутий у надчеревній ділянці. Парез кишок супроводиться затримкою випорожнень і газів. Може розвинутись тяжка паралітична непрохідність кишок і перитоніту. 7. Часто можна пальпувати збільшену і болісну печінку. 8. У ряду хворих виявляється випіт у черевній порожнині, спочатку незначний, а потім до 1-3 л геморагічного ексудату. 9. Внаслідок обезводнювання організму виникає різного ступеня олігурія, в тяжких випадках – анурія. 10. При пальпації живота визначаються (зона болісності і резистентності відповідає проекції підшлункової залози в надчеревній ділянці): Симптом Керте – біль і резистентність ЧС на 6-7 см вище пупка. Симптом Мейо - Робсноа – біль при пальпації в лівому реберно-хребтовому куті. Симптом Воскресенського - зникнення пульсації черевної аорти (при пальпації її в надчеревній ділянці у зв'язку з набряком підшлункової залози). Симптом Чухрієнка - виникає біль в епігастрії і дещо зліва під ребром при поштовхоподібних рухах вверх ребром правої долоні, що розташована на 2 см нижче пупка зліва.
11. Ознаки капіляротоксикозу: Симптом Мондора – фіолетові плями на обличчі та тулубі. Симптом Холстеда - Турнера – фіолетові плями на животі. Симптом Кулена – жовтушність у ділянці пупка. Симптом Грюнвальда – крововиливи в ділянці пупка. 12. Лабораторні методи дослідження: ― високий лейкоцитоз з різким зрушенням лейкоцитарної формули вліво, ― ШОЕ збільшується до 40-55 мм за годину, ― гіперамілаземія, ― гіперглікемія, ― гіпокальціємія, ― гіпопротеїнемія, ― гіпербілірубінемія, ― поява метгемоглобіну, гіпергемоглобінемія (внаслідок зневоднення), ― в сечі – діастазурія (норма 16-64ОД), мікрогематурія. 13. Інструментальні методи дослідження: ― рентген – здуття попереково-ободової кишки, нечіткість контурів лівого поперекового м’яза (симптом Тобіа), обмеження рухомості лівого купола діафрагми, ― УЗД – збільшення ПЗ, неоднорідність її структури, ― КТ – зміни у ПЗ та навколишніх органах, ― Лапароскопія, лапароцентез – перитонеальний випіт, плями жирового некрозу, геморагічна імбібіція за очеревинної клітковини, запальний інфільтр у зоні ДПК та ін. Клінічний перебіг панкреатиту: І період – період гемодинамічних порушень і панкреатогенного шоку: ― триває 2-3 доби, ― порушення центральної гемодинаміки, зменшення ОЦК, розлади мікроциркуляції (причини – ангіоспазм, а потім – внутрішньосудинне згортання). ІІ період – період недостатності паренхіматозних органів: ― початок – з 3 – 7 дня, ― порушення ф-цій органів і систем, ― ознаки серцево-судинної, печінкової і ниркової недостатності, ― наростання порушень дихання, ― можливі ураження ЦНС – розлади психіки, галюцинації, розвиток коми. ІІІ період – період пост некротичних дистрофічних і гнійних ускладнень: ― настає через 1 – 2 тижні, ― прогресування панкреонекрозу, ― дегенеративні зміни, ― парапанкреатичні інфільтрати та кісти, фіброз ПЗ. ― може розвиватись асептична заочеревинна флегмона, яка посилює інтоксикацію, ― при приєднанні інфекції – виникає гнійний панкреатит, ― розвиваються такі ускладнення: арозивні кровотечі, внутрішні чи зовнішні нориці, за очеревинна флегмона.
Тактика медсестри: хворі з гострим панкреатитом або при підозрі на нього мають бути екстренно відправлені в лікарню де є хірургічне відділення. До транспортування або під час транспортування треба зробити: I – спазмолітики: ― 2 мл 2% розчину папаверину; ― 1 мл 0,2% розчину платифіліну; ― 1 мл 2% розчину но-шпи. II – знеболюючі: ― 2 мл 50% розчину анальгіну. III – холод місцево на епігастральну ділянку.
Лікування. 1. Госпіталізація у хірургічне відділення, у тяжких випадках – реанімаційне. 2. При гострому панкреатиті застосовують в основному консервативний метод лікування; у тяжких випадках роблять операцію. Консервативне лікування (до стійкого затихання запального процесу) : ― створення максимального функціонального спокою: ― голод до відновлення ф-ції ШКТ. Хворим призначають голод на 3-4 дні, потім щадну, переважно вуглеводну, дієту із зменшенням білка до 0,5-1 г на 1 кг маси і різким обмеженням жирів, які посилюють панкреатичну секрецію. ― декомпресія шлунка і ДПК за допомогою назо-гастро-дуоденального зонда, ― боротьба з больовим синдромом: ― анальгетики, ― спазмолітики, ― антигістамінні засоби. ― паранефральна, парапанкреатична новокаїнова блокада – 150 – 200 мл 0,25% розчину новокаїну, ― пригнічення панкреатичної секреції: ― гіпотермія (спеціальний зонд і холодна вода), ― атропін, даларгін, сандостатин, ― антиферментна терапія (контрикал, трасилол, гордокс, панкреатична рибонуклеаз), ― цитостатики (5-фторурацил, 5 мг 5% р-ну фторафуру протягом 2-3 діб), ― 5% р-н амінокапронової кислоти (по 100 мл 1 – 2 рази на добу), ― нормалізація водно-сольового, вуглеводного, білкового обміну, ― дезінтоксикаційна терапія: рекомендується парентеральне введення ізотонічного розчину натрію хлориду, 5% розчину глюкози (загалом до 3л), неогемодез, неокомпенсан, форсований діурез, лімфосорбція (дренування грудної лімфатичної протоки на шиї в проекції ніжок лівого грудино-ключично-соскоподібного м’яза), ― антибактеріальна і протизапальна терапія (бутадіон, індометацин, вольтарен), ― при тяжкому шоку призначають: поліглюкін внутрішньовенне (500 мл), мезатон, ефедрину гідрохлорид, серцеві засоби (строфантин, кордіамін, камфора та ін.). ― Велике значення в терапії хворих на тяжкі форми гострого панкреатиту мають кортикостероїди, їх призначають самостійно або в комбінації з кортикотропіном. ― Дієта. Після 3-4 голодних днів показана щадна дієта. Хворим дають рідку їжу (з обмеженням до 1675 кДж, або 400 ккал), що містить 30 г білка і 80 г вуглеводів: слизисті супи з. крупів, картопляне та яблучне пюре, киселі, фруктові соки, солодкий чай. На другому тижні захворювання призначають механічно і хімічно щадну їжу. Дієта вуглеводна, без екстрактивних речовин – до 8374 кДж (2000 ккал) (70 г білка і 500 г вуглеводів): супи, овочі, нежирне м'ясо, овочеві і круп'яні пудинги, цукор, фрукти, чай, кава без молока. У дальшому протягом двох місяців з дієти виключають жирне м'ясо, рибу смажену, го
|
|||||||||
|
Последнее изменение этой страницы: 2017-02-05; просмотров: 235; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.14.135.107 (0.015 с.) |