Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Поражение лимфатических узлов шеи метастазами злокачественных опухолейСтр 1 из 18Следующая ⇒
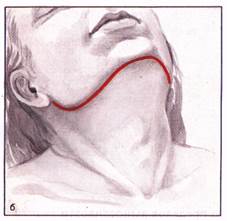
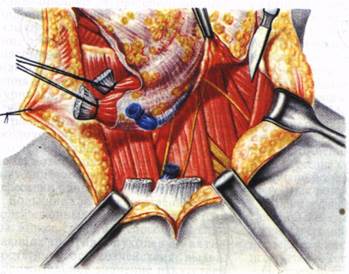
Границы иссекаемых тканей при операции Крайла. вого треугольника шеи создают надключичный пояс лимфатических узлов (см. рис. 61), являющийся вторым барьером для опухолей многих органов головы и шеи. Хирургическое лечение метастазов требует четких представлений об особенностях метастазирования той или иной опухоли, лимфообращения и фас-циального строения шеи. В начале развития метастатическая опухоль оказывается внутри одного фасциального футляра и может быть удалена вместе с ним наиболее абластично. Футлярность дает возможность использовать методику операции, при которой препарат выделяется за пределами анатомического футляра, содержащего опухоль. При прорастании опухоли в стенку футляра оперативное вмешательство должно быть расширено. В хирургическом лечении метастазов могут быть использованы несколько вариантов операций. 1. Операция Крайла, описанная G. Crile в 1906 г., широко применяется. Она основана на принципе одномоментного иссечения шейной клетчатки в границах: средняя линия шеи, ключица, передний край трапециевидной мышцы, нижний полюс околоушной слюнной железы, нижний край нижней челюсти (рис. 62). В блок удаляемых тка-
Разрезы кожи при фасциально-футлярном Иссечении шейной клетчатки. Поперечный разрез на 2 см ниже нижнего края нижней челюсти от наружного края грудиноключично-сосцевидной мышцы до подбородочной области. Вертикальный разрез: от угла нижней челюсти к наружной ножке грудиноключично-сосцевидной мышцы (aj. После мобилизации кожных лоскутов образуется операционное поле, покрытое подкожной мышцей шеи, в следующих границах: задний край грудиноключично -сосцевидной мышцы, средняя линия шеи, ключица, нижний край нижней челюсти (б) (красной линией показаны разрезы фасций). Перед рассечением фасций пересекают и перевязывают кетгутом наружную яремную вену (в).
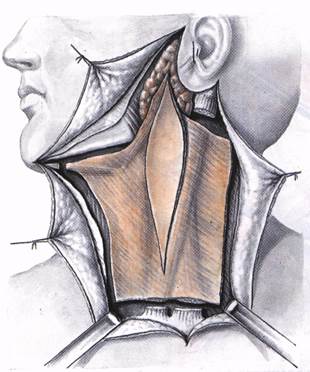
Рассекают подкожную мышцу, вторую И третью фасции шеи над Грудиноключично-сосцевидной мышцей От сосцевидного отростка до ключицы. Подкожную мышцу выделяют Из фасциалыюго ложа и максимально Отодвигают. очень тяжело, возможны серьезные осложнения. Учитывая это, некоторые хирурги во время проведения операции отступают от классической методики и выполняют тот или другой вариант, называя его операцией типа Крайла (обычно это отступление заключается в сохранении внутренней яремной вены или грудиноключично-сосцевидной мышцы). При этом иногда нарушаются основные принципы абластичности. Сам G. Crile никаких вариантов и типов операции не описывал и не предлагал.
По нашим данным, операция Крайла показана при множественных метас- тазах в глубоких лимфатических узлах шеи или при метастазах, спаянных с внутренней яремной веной, грудиноключично-сосцевидной мышцей или со стенками фасциальных футляров. Фасциально-футлярное иссечение шейной клетчатки. Выполняется в основном при метастазах в лимфатических узлах шеи. Показанием к ней являются профилактическое иссечение лимфатических узлов и шейной клетчатки при подозрении на метастазы, наличие одиночных или нескольких небольших подвижных метастатических узлов. При иссечении шей-
По средней линии шеи рассекают поверхностную, вторую и третью фасции шеи. Фасции сдвигают и обнажают грудино-подъязычную мышцу. ной клетчатки не удаляют внутреннюю яремную вену, грудиноключично-сосце-видную мышцу и добавочный нерв. Такое оперативное вмешательство, названное нами фасциально-футлярным иссечением шейной клетчатки, при указанных состояниях совершенно не уступает по радикализму операции Крайла. Техника операции фасциально-фут-лярного иссечения шейной клетчатки показана на рис. 67-74. Удаляют фас-циальные футляры определенных областей шеи в границах анатомических зон, включающих лимфатические сосуды и узлы. Операция при показаниях может быть проведена под местным обезболиванием. В большинстве случаев мы производим ее под интратрахеальным наркозом. Фасциально-футлярное иссечение шейной клетчатки не вызывает тех серьезных нарушений и деформаций которые свойственны операции Крайла. Она может быть произведена одномоментно с двух сторон. Выполняя фасциально-футлярное иссечение шейной клетчатки, необходимо соблюдать несколько условий 1. При мобилизации кожных лоскутоЕ нужно стремиться, чтобы наружной стенкой удаляемого препарата былг
Максимально оттягивают грудиноключично-сосцевидную мышцу. Обнажается фасция, прикрывающая шейную клетчатку вместе с лимфатическими сосудами и узлами шеи. Над ключицей в поперечном направлении рассекают фасции шеи до внутренней яремной вены; ее обнажают и освобождают от окружающей клетчатки (а); вместе с этой клетчаткой в едином блоке удаляют клетчатку из бокового треугольника шеи (б).
Максимально оттягивают Выделяют добавочный нерв, Лимфатическим узлам. VI Данным). Метастазирование в регионарные лимфатические узлы: 1 - подчелюстные (52 %); 2 - подбородочные (8 %); 3 - подчелюстные, подбородочные (15 %); 4 - околоушные (3 %); 5 - глубокие
хорошо разработана Н. А. Тищенко. На рис. 93 показана зона тканей, которую мы обычно удаляем при типичной операции Банаха (только при раке нижней губы I стадии). Лечение рака губы II стадии в большинстве случаев проводят лучевыми методами. При локализации очага ближе к углу рта показана глубокая, ближе к середине - близкофокусная рентгенотерапия. При отсутствии аппарата для близкофокусной рентгенотерапии можно использовать близкофокусные гамма-терапевтические установки. Через 2-3 нед после окончания лучевого лечения первичного очага производят верхнее фасциально-футлярное иссечение шейной клетчатки: удаляют клетчатку подбородочной и подчелюстных областей и одновременно иссекают глубокие шейные узлы в области развилки общей сонной артерии и лимфатических узлов нижнего полюса околоушной слюнной железы. Такую операцию следует проводить очень тщательно. К ней можно приступать после излечения первичной опухоли. При раке губы III стадии лечение первичной опухоли проводят сочетанным лучевым методом. При этом обычно используют облучение на гамма-терапевтических установках, заряженных радионуклидом кобальта(бОСо). При отсутствии указанного аппарата можно применить близкофокусную рентгенотерапию (генерирование напряжения трубки 70-120 кВ) в сочетании с контактным облучением остатка опухоли. Если размер опухоли сильно уменьшился, но опухоль не подверглась полной регрессии, то показано внедрение в ложе опухоли радиоактивных препаратов. Остатки неизлеченной опухоли удаляют путем квадратной резекции губы. Однако очень часто трудно установить сроки иссечения остатков неизлеченной опухоли после окончания облучения. Обычно эти сроки составляют 3-6 нед, но иногда реакция тканей губы не позволяет даже по прошествии 1,5 мес определить срок оперативного вмешательства. Вопрос о сроках операции должен решаться в процессе динамического наблюдения, когда полностью реализован лучевой эффект в тканях: стихли реактивные явления и закончилась регрессия опухоли. Второй этап лечения - удаление шейной клетчатки - осуществляется после полной регрессии первичной опухоли. Если до лучевого лечения имелся рак III стадии, то следует произвести фас-циально-футлярное иссечение шейной клетчатки с обеих сторон одномоментно при центральном расположении первичной опухоли. У пожилых и ослабленных больных эту операцию можно сделать сначала с одной стороны, а через 2-3 нед - с другой. При наличии в регионарных лимфатических узлах ограниченно смещаемых метастазов операции предшествует дистанционная гамма-терапия, которая должна осуществляться параллельно с лучевой терапией первичной опухоли. Дистанционное гамма-облучение на область метастазов способствует уменьшению метастатических узлов и развитию в них дистрофических изменений (суммарная очаговая доза 30-40 Гр). При множественном метастатическом поражении или спаянии метастазов с внутренней яремной веной показано иссечение шейной клетчатки по Крайлу.
Исключительно сложно лечить мес-тнораспространенную форму рака губы (IV стадия). В отдельных случаях в сочетании с противовоспалительным лечением может быть проведена близко-фокусная гамма-терапия. Некоторые радиологи в таких случаях предлагают перед облучением перевязывать наружные сонные артерии, что якобы повышает эффект лучевого воздействия. После облучения при показаниях иногда может быть осуществлена широкая электроэксцизия опухоли с резекцией нижней челюсти. В последующем производят пластические операции для восстановления губы, подбородка, щеки. Проведение и правильная оценка лучевого лечения местнораспространенных форм рака губы, широкие оперативные вмешательства и последующие восстановительные операции - все эти сложные волосы могут решаться только при совместной работе нескольких высококвалифицированных специалистов. Использование регионарной и системной химиотерапии показало (по данным нашей клиники), что современные противоопухолевые препараты при раке губы малоэффективны, не имеют самостоятельного значения и не получили широкого практического применения. Лишь метотрексат и блеомицин в отдельных случаях оказались полезными при лечении преимущественно первичного очага рака губы. Метастазы в регионарных лимфатических узлах малочувствительны к метотрексату и бле-омицину, однако крайне редко они подвергаются частичной регрессии. По данным литературы, сочетание метотрекса-та с лучевой терапией позволяет улучшить результаты лечения. В последние годы изучается действие препаратов сочетания платины и 5-фторурацила. При рецидиве рака губы лечение зависит от размеров опухоли, формы роста и состояния окружающих опухоль здоровых тканей. При небольших опухолях после лучевой терапии производят электроэксцизию губы в пределах здоровых тканей с последующей пластикой местными тканями. При больших дефектах используют различные методики восстановления губы (рис. 94). При больших опухолях и отсутствии опухолевых изменений кожи может быть проведена дистанционная гамма-терапия. Рецидив рака губы можно лечить также методом внутритканевой бета-гамма-терапии полых нитей (метод разработан А. С. Павловым). Лечить рецидивы (вторичные метастазы) чрезвычайно трудно. Такие метастазы резистентны к лучевому воздействию, поэтому при одиночных подвижных метастазах показано их удаление, при множественных и малосмещаемых -паллиативная гамма-терапия, иногда
Трапециевидная резекция нижней губы при раке и хейлопластика по Н. Н. Блохину.
Зона иссекаемых тканей подбородочной и подчелюстных областей при подозрении на метастазирование рака губы I стадии (а); б - линия разреза кожи. ,-
Разрез кожи, Применяемый при выполнении Воспринимающих площадок для трансплантации кости по поводу Варианты (I-VI) строения лицевого нерва (по Davis и соав i.): 1 - височная ветвь; 2 - скуловая ветвь; 3 - щечная ветвь;
4 - краевая нижнечелюстная ветвь; 5 - шейная ветвь. Цифры - частота
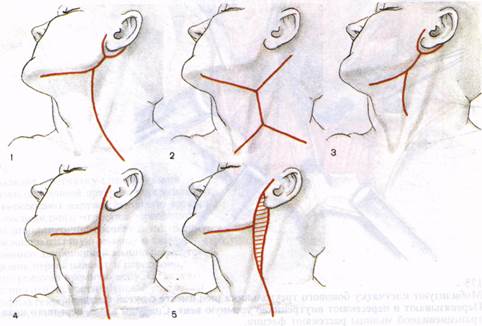
Варианты разрезов кожи при хирургическом лечении смешанных опухолей околоушной слюнной железы. 1 - по Редону; 2 - по Ковту-новичу; 3 - по Мартину; 4 - по Систрунку; 5 - вариант, принятый в ОНЦ РАМН.
Рассечение околоушной фасции у заднего края и нижнего полюса железы.
Резекция околоушной слюнной железы.
Паротидэктомия Нерва. После иссечения поверхностной части околоушной слюнной железы поднимают ветви лицевого нерва и удаляют глубокую часть железы.
Поверхностная и глоточная части околоушной слюнной железы и окружающие ее анатомические отделы в норме (а) и при росте опухоли в глоточной части (б).
1 - ветвь нижней челюсти; 2 - поверхностная часть околоушной
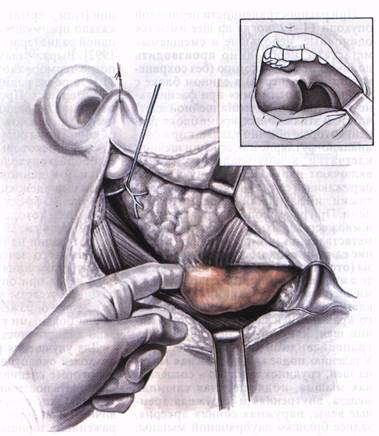
Удаление полиморфной аденомы глоточного отростка околоушной слюнной железы после предварительного удаления подчелюстной слюнной железы. нии лечение завершается паротидэкто-мией с сохранением ветвей лицевого нерва, при злокачественном течении лечение проводят по методу, описанному ниже. Комбинированному методу лечения подлежат также аденокарцинома, эпи-дермоидная и недифференцированная карцинома, рак из «смешанной» опухоли. Лечение лучше начинать с предоперационной дальнодистанционной гамма-терапии на аппарате ГУТ-Со - 400 - 1 или на более мощных установках. Гамма-терапию следует проводить с очаговой суммарной поглощенной дозой 50- 60 Гр. Облучать регионарные лимфатические узлы необходимо в том случае, если имеются или подозреваются метастазы. Под влиянием облучения опухоль часто значительно уменьшается.
После облучения производят операцию (примерно через 3 нед). Оперативное вмешательство может считаться радикальным, если околоушную слюнную железу, пораженную опухолью, удаляют в едином блоке с регионарными лимфатическими узлами с учетом особенностей лимфообращения шеи. Проводить послеоперационное облучение после радикальных операций нет необходимости. При распространенности первичной опухоли Т1-Т2, когда на шее имеются одиночные, небольшие и смещаемые метастазы, необходимо производить полную паротидэктомию (без сохранения лицевого нерва) в едином блоке с тканями, «уносимыми» при фасциаль-но-футлярном иссечении шейной клетчатки. В этих случаях, кроме блока тканей, которые обычно удаляют при фас-циально-футлярном иссечении шейной клетчатки, в зону удаляемых тканей включают наружную яремную вену с окружающей ее клетчаткой, поверхностными лимфатическими узлами и сосудами. При раке околоушной железы ТЗ и множественных или малосмещаемых метастазах на шее производят удаление единым блоком околоушной железы (отступя на 1-2 см от ее краев) вместе с лицевым нервом и мягкими тканями шеи по методу Крайла. Шейную клетчатку иссекают в границах нижнего края нижней челюсти, средней линии шеи, ключицы и переднего края трапециевидной мышцы (рис. 172). Удалению подлежат подкожная мышца шеи, грудиноключично - сосцевидная мышца, подчелюстная слюнная железа, внутренняя и наружная яремные вены, наружная сонная артерия, заднее брюшко двубрюшной мышцы, шилоподъязычная и лопаточно-под-ъязычная мышцы. Техника этой операции, основанная на многочисленных анатомических исследованиях, многие годы остается предметом нашего изучения и неоднократно описывалась в журналах и книгах. На рис. 173-177 изображены главные этапы проведения радикальной операции по поводу рака околоушной слюнной железы. После иссечения указанных тканей необходимо по возможности осуществить пластику лицевого нерва, например, путем пересадки одного из нервов шеи. Большинство злокачественных опухолей слюнных желез радиорезистентны. Поиск средств и способов, усиливающих противоопухолевую активность лучевого воздействия, выявил положительное значение искусственной гипертермии [Светицкий П. В., 1986; Ткачев С. И., 1994]. Изучение в нашей клинике роли терморадиотера- пии (гипертермия + радиотерапия) показало преимущества последней перед одной радиотерапией [Амралиев Н. М., 1992]. Выраженная регрессия опухоли после терморадиотерапии отмечена у 71 %, а после радиотерапии - только у 40 % больных. Проведение терморадиотерапии по радикальной программе при значительном эффекте предоперационной дозы облучения позволяет получить у некоторых больных полную резорбцию опухоли. Наиболее чувствительной к данному способу лечения оказалась аденокистозная карцинома. Хороший эффект зарегистрирован у больных, у которых размер опухоли не превышал 4 см. Использование терморадиотерапии на первом этапе комбинированного лечения позволило расширить показания к сохранению лицевого нерва при опухолях околоушной слюнной железы в случае отсутствия признаков поражения нерва. Наблюдение за больными в течение 2 лет показало абластичность таких операций. Для улучшения результатов лечения опухолей околоушной слюнной железы некоторые специалисты рекомендуют проводить послеоперационную лучевую терапию электронами 10215 МэВ на первичный очаг и регионарные зоны с пораженной стороны в СОД 50-76 Гр: 5-летняя выживаемость при таком способе лечения составляет 69 %. В литературе описан положительный опыт комбинированного лечения злокачественных опухолей околоушной слюнной железы с использованием интраоперационного облучения ложа железы и при показаниях - шеи. М. Moushmov (1992) отмечает хорошие результаты лечения: 90 % 5-летняя выживаемость и отсутствие серьезных осложнений. В нашей клинике начато изучение комбинированного метода с использованием внутритканевого облучения ложа околоушной железы. Полиморфные аденомы подчелюстной слюнной железы лечат обычно хирургически. Операции не представляют трудностей, так как подчелюстной футляр иссекается вместе с подчелюстной слюнной железой. Смешанные опухоли подъязычной и малых слюнных желез органов полости рта удаляют с сохранением капсулы. '
Границы иссекаемых Тканей при радикальной Операции по поводу рака Околоушной слюнной Железы. Разрезы кожи, Используемые нами при Операциях по поводу рака Околоушной слюнной Железы. 1 - по Кларку; 2 - по Мартину; 3 - по Пьетрантони; 4 - по Брауну; 5 - по Нанесу: в блок с сопровождающими лимфатическими сосудами.
После мобилизации кожных лоскутов и рассечения фасций по средней линии шеи разрезают на уровне верхнего края ключицы от грудины до трапециевидной мышцы поверхностную мышцу шеи, вторую фасцию и ножки грудиноключично-сосцевидной мышцы.
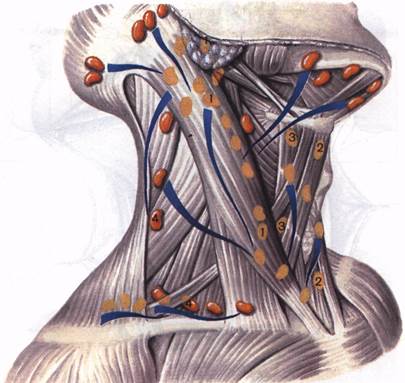
ПОРАЖЕНИЕ ЛИМФАТИЧЕСКИХ УЗЛОВ ШЕИ МЕТАСТАЗАМИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ Поражение лимфатических узлов шеи метастазами злокачественных опухолей головы и шеи, их частота, локализация, закономерности метастазирования изложены в разделах, посвященных первичным опухолям. Здесь мы остановимся только на варианте метастазов в лимфатические узлы шеи при невыявленной первичной опухоли. Этому вопросу в отечественной и зарубежной литературе в последние годы посвящен ряд работ. Так, С. П. Федотенко (ОНЦ РАМН) проанализировал 224 случаев метастазов в лимфатических узлах шеи без выявленной первичной опухоли, а В. М. Медведев (Институт медицинской радиологии РАМН) - 120 случаев. По отношению к внеорганным опухолям шеи указанная группа составляет 10 %. В этих случаях при морфологическом исследовании преобладают плоскоклеточные и железистые формы рака, а также недифференцированные формы. Железистые формы чаще относятся к скрыто протекающим первичным опухолям щитовидной железы, желудочно-кишечного тракта и яичников. Выявляемость первичной опухоли в ранние сроки после распознавания метастазов, преимущественно в течение первого года наблюдения, составляет 62-67 %. Наиболее частой локализацией первичных опухолей является область головы и шеи. Нередко при этом первичная злокачественная опухоль небольших размеров локализуется в носоглотке, она не определяется, прощупывают- ся лишь метастазы на шее. В таких случаях для дифференциальной диагностики важное значение имеют результаты серологического определения вируса Эпштейна - Барр. При первично не выявляемом раке носоглотки вирусы всегда определяются при серологическом исследовании крови. Однако в других более чем в 30 % случаях первичная опухоль остается не выявленной. Заслуживают внимания результаты лечения таких больных. По данным С. П. Федотенко, 3-летняя выживаемость больных с выявленной первичной опухолью в органах головы и шеи составила 64,5 %, а при первичной опухоли в органах, расположенных ниже ключицы, 6,2 %. При невыявленной первичной опухоли данный показатель составил 22 %. Таким образом, больных с метастазами в лимфатических узлах шеи при невыявленной первичной опухоли требуется целенаправленно обследовать и применять у них индивидуальное лечение. Лечение. Основным методом лечения больных с метастазами в лимфатических узлах шеи является хирургический. Общность методики операций при различных локализациях первичных опухолей позволяет изложить ее в данной главе, избегая повторения в каждом разделе. Хирургическое лечение метастазов в лимфатических узлах шеи основано на топографоанатомических данных о фасциальных листках и футлярах шеи, особенностях лимфатической системы и закономерностях метастазирования при различных формах и локализациях злокачественных опухолей головы и шеи. Сведения о топографии фасциальных листков и футляров приводятся в руководствах по анатомии. Что касается лимфатических узлов, укажем что на шее выделяются поверхностные и глубокие узлы. Из первой группы лимфатических узлов хирургу чаще приходится иметь дело с боковыми, расположенными вдоль наружной яремной вены. Группа передних поверхностных узлов вдоль передней яремной вены в опухолевый процесс вовлекается редко. Чаще метастазами поражаются глубокие лимфатические узлы шеи, залегающие кнутри от поверхностной фасции (рис. 61). Основной группой глубоких лимфатических узлов являются узлы вдоль внутренней яремной
Глубокие лимфатические узлы шеи. 1 - верхние, средние и нижние узлы вдоль яремной вены; 2 - передние околоорганные: предгортанные, предщитовидные, предтрахеальные; 3 - боковые околоорганные; 4 - узлы бокового треугольника шеи: верхние (вдоль добавочного нерва) и нижние (вдоль ветвей надключичной артерии). вены. Они подразделяются на верхние (под основанием черепа), средние, или «главные узлы шеи» (от уровня впадения общей лицевой вены во внутреннюю яремную до уровня пересечения этой вены с лопаточно-подъязычной мышцей), и нижние (от уровня пересечения внутренней яремной вены с лопаточно-подъязычной мышцей до ключицы. Другие глубокие лимфатические узлы шеи располагаются впереди и ниже подъязычной кости и представлены околоорганными узлами, являясь регионарными для глотки, гортани, щитовидной железы. Различают передние (предгортанные, пре-щитовидные) и боковые, расположенные по бокам указанных органов околоорганные лимфатические узлы. Важную роль в определении тактики оперативных вмешательств играют и лимфатические узлы бокового треугольника шеи, располагающиеся вдоль добавочного нерва (частая локализация метастазов) и узлы вдоль ветвей подключичной артерии (надключичная группа). Последняя группа располагается по ходу поперечной артерии шеи между ветвями нервов шейного сплетения. Передние околоорганные узлы, нижние яремные и нижние узлы боко-
|
|||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-24; просмотров: 1077; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.17.150.163 (0.069 с.) |