Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Желчекаменная болезнь. Факторы риска. Клиника. Диагностика дифференциальный диагноз. Осложнения. Лечение. Прогноз. Профилактика.
ЖКБ (за рубежом применяют термин «холелитиаз») - обменное заболевание гепатобилиарной системы, характеризующееся образованием камней в печеночных желчных протоках, общем желчном протоке, ж.п. Факторы риска. Особенности ЖКБ у детей: -последние годы характеризуются омоложением этой патологии; -высокая частота наследственной предрасположенности; -чаще болеют девочки (связь с эндокринной перестройкой); -часто на фоне –ожирения, аномалий ЖВП, сопутствующих заболеваний ЖКТ; -часто (у 1/3) сочетается с дисметаболической нефропатией; -чаще выявляются билирубиновые камни, а холестериновые с подросткового возраста; -более чем у 50% локализации в области дна жп; -связь с инфекцией. Классификация ЖКБ I стадия –начальная или предкаменная: - густая неоднородная желчь; - формирование билиарного сладжа. II стадия - формирование желчных камней: - по локализации:ж.п., холедокус, печеночный проток; - по количеству конкрементов: одиночные, множественные; - по составу: пигментные, холестериновые, смешанные; - по клиническому течению: латентное, болевая форма с типичными желчными коликами, диспепсическое, под маской других болезней. III стадия - хронический рецидивирующий холецистит. IV стадия - осложнения. Клиника. Диагностика У детей во многом напоминает картину обострения хронического холецистита. Кардинальным синдромом является болевой, с типичной локализацией и иррадиацией по типу желчной (печеночной) колики. Типичный болевой синдром встречается у девочек пре-и пубертатного возраста, у детей младшего возраста боли могут локализоваться в эпигастрии, пилородуоденальной зоне, либо по всему животу, без иррадиации. -Провоцирующими факторами в развитии колики является погрешность в питании, чрезмерные физические нагрузки, эмоциональное напряжение. -Желчная колика, как правило, сопровождается и диспепсическими явлениями. -При осмотре определяются (+) пузырные симптомы, зоны гиперестезии в области 9-11 грудного позвонков -На фоне желчной колики у части детей возможны кожный зуд, потемнение мочи и осветление кала -В б/х ан крови может быть повышение билирубина, холестерина, желчных кислот, щелочной фосфатазы УЗИ диагностика: -наличие плотных эхоструктур
-УЗ –тень позади камня -подвижность камня -КТ (определяются только Са содержащие камни) У детей проводятся, главным образом для дифференциальной диагностики с опухолями, дивертикулом, водянкой ж.п., абсцессом печени. Дифференциальный диагноз. С ДЖВП, холециститом. Лечение. -Стол № 5 или 5 а -При латентном течении достаточно выполнять диетические рекомендации. В пищевой рацион следует добавлять свежие овощи, фрукты, пшеничные отруби и другие продукты, содержащие пищевые волокна -Литолитическая терапия: 1) препараты хенодезоксихолевой кислоты (хенофальк) 2) урсодезоксихолевой к-ты (урсофальк, урсосан) капс. 250 мг 10 мг/кг 1 или 2 раза в сутки У детей использование этого препарата ограничено в связи с высокой частотой аномалией развития ж.п., преобладанием билирубиновых камней, что значительно снижает возможность литолитиаза (эффективность лечения 3-5 %). Продолжительность литолитической терапии от 6 мес до 2-х лет. Существует ряд противопоказаний к литолитической терапии: R Ō –картина камня с d › 1 см, нефункционирующий ж.п, о.холецистит, хронический панкреатит и другие. Если через 6-12 мес. размер камней не уменьшается, лечение прекращают. -Литолитическую терапию следует сочетать с 1) гепатопротекторами (силимарин, гепатофальк, эссенциале), 2) спазмолитиками (но-шпа, папаверин, селективный спазмолитик –либеверин) и 3) мягкими желчегонными (куркума). Применение других желчегонных при ЖКБ противопоказано. Лечение желчной коликипредусматривает: 1) в/м или в/в введение препаратов со спазмолитическим действием: 1% рр атропина 0,2% рр платифиллина 2% рр папаверина 4% рр но-шпы 2,4% рр эуфиллина можно использовать Одестон 2) анальгетики анальгин баралгин 3) нейролептики дроперидол Профилактика связана с улучшением социально-экономического статуса, рациональное редуцирование массы тема, индивидуализация медикаментозного лечения ряда заболеваний. Обогащение рациона продуктами. Содержащими пищевые волокна, увеличение в пище полиненасыщенных жирных кислот, как минимум трехразовый прием пищи. В медицинском отношении - выделение групп риска по развитию холелитиаза на основании сочетания факторов риска, в том числе патогенетических факторов формирования болезни.
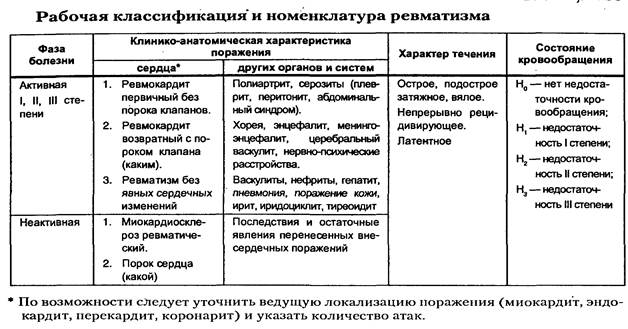
Прогноз - благоприятный. Острая ревматическая лихорадка. Этиология и патогенез. Особенности патоморфологии у детей. Классификация. Р евматизм, или острая ревматическая лихорадка – системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся в связи с острой стрептококковой инфекцией у предрасположенных к нему лиц, главным образом в возрасте 7–15 лет. Этиология и патогенез. Развитие ревматизма тесно связано с предшествующей острой или хронической носоглоточной инфекцией, вызванной бета-гемолитическим стрептококком группы А. Особая роль отводится М-протеину, входящему в состав клеточной стенки стрептококка. Из более чем 80 известных разновидностей М-протеина так называемыми ревматогенными считают М-5, М-6, М-18 и М-24. При этом определяется устойчивый гипериммунный ответ на различные антигены стрептококка с формированием антител – антистрептолизина О (АСЛ-О), антистрептогиалуронидазы (АСГ), антидезоксирибонуклеазы и др. Немаловажную роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом. О значении генетических факторов в определенной мере свидетельствуют результаты изучения ассоциации антигенов гистосовместимости, выявившие, в частности, частую встречаемость Dr5–Dr7, Cw2–Cw3 и ряда других у больных с разными формами ревматизма. Генетическим маркером данного заболевания по мнению ряда исследователей, является аллоантиген В-лимфоцитов, определяемый с помощью моноклональных антител D8/17, с большой частотой обнаруживаемый как у больных ревматизмом, так и у их ближайших родственников. С ним связывают гипериммунный ответ на стрептококковый антиген. В патогенезе ревматизма немаловажное значение имеет прямое или опосредованное повреждающее воздействие компонентов стрептококка, его токсинов на организм с развитием иммунного воспаления. За избирательное поражение клапанов сердца и миокарда с развитием иммунного асептического воспаления ответственны противострептококковые антитела, перекрестно реагирующие с тканями сердца (молекулярная мимикрия). Особенности патоморфологии у детей.Морфологические изменения отражают системную дезорганизацию соединительной ткани, особенно сердечно-сосудистой системы со специфическими некротически-пролиферативными реакциями (гранулемы Ашоффа-Талалаева) и неспецифическими экссудативными проявлениями. Последние более отчетливы в детском возрасте, что определяет большую (по сравнению со взрослыми) остроту и активность процесса, выраженность кардита и других проявлений ревматизма. Классификация.
|
||||||
|
Последнее изменение этой страницы: 2016-08-16; просмотров: 440; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.156.250 (0.009 с.) |