Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Классификация нервных волокон. Распространения возбуждения по безмиелиновым и миелиновым нервным волокнам. Характеристика их возбудимости и лабильности. Законы проведения возбуждения по нерву.
Механизм проведения возбуждения по нервным волокнам зависит от их типа. Существуют два типа нервных волокон: миелиновые и безмиелиновые. Процессы метаболизма в безмиелиновых волокнах не обеспечивают быструю компенсацию расхода энергии. Распространение возбуждения будет идти с постепенным затуханием – с декрементом. Декрементное поведение возбуждения характерно для низкоорганизованной нервной системы. Возбуждение распространяется за счет малых круговых токов, которые возникают внутрь волокна или в окружающую его жидкость. Между возбужденными и невозбужденными участками возникает разность потенциалов, которая способствует возникновению круговых токов. Ток будет распространяться от «+» заряда к «—». В месте выхода кругового тока повышается проницаемость плазматической мембраны для ионов Na, в результате чего происходит деполяризация мембраны. Между вновь возбужденным участком и соседним невозбужденным вновь возникает разность потенциалов, что приводит к возникновению круговых токов. Возбуждение постепенно охватывает соседние участки осевого цилиндра и так распространяется до конца аксона. В миелиновых волокнах благодаря совершенству метаболизма возбуждение проходит, не затухая, без декремента. За счет большого радиуса нервного волокна, обусловленного миелиновой оболочкой, электрический ток может входить и выходить из волокна только в области перехвата. При нанесения раздражения возникает деполяризация в области перехвата А, соседний перехват В в это время поляризован. Между перехватами возникает разность потенциалов, и появляются круговые токи. За счет круговых токов возбуждаются другие перехваты, при этом возбуждение распространяется сальтаторно, скачкообразно от одного перехвата к другому. Сальтаторный способ распространения возбуждения экономичен, и скорость распространения возбуждения гораздо выше (70—120 м/с), чем по безмиелиновым нервным волокнам (0,5–2 м/с). Существует три закона проведения раздражения по нервному волокну. Закон анатомо-физиологической целостности. Проведение импульсов по нервному волокну возможно лишь в том случае, если не нарушена его целостность. При нарушении физиологических свойств нервного волокна путем охлаждения, применения различных наркотических средств, сдавливания, а также порезами и повреждениями анатомической целостности проведение нервного импульса по нему будет невозможно.
Закон изолированного проведения возбуждения. Существует ряд особенностей распространения возбуждения в периферических, мякотных и безмякотных нервных волокнах. В периферических нервных волокнах возбуждение передается только вдоль нервного волокна, но не передается на соседние, которые находятся в одном и том же нервном стволе. В мякотных нервных волокнах роль изолятора выполняет миелиновая оболочка. За счет миелина увеличивается удельное сопротивление и происходит уменьшение электрической емкости оболочки. В безмякотных нервных волокнах возбуждение передается изолированно. Это объясняется тем, что сопротивление жидкости, которая заполняет межклеточные щели, значительно ниже сопротивления мембраны нервных волокон. Поэтому ток, возникающий между деполяризованным участком и неполяризованным, проходит по межклеточным щелям и не заходит при этом в соседние нервные волокна. Закон двустороннего проведения возбуждения. Нервное волокно проводит нервные импульсы в двух направлениях – центростремительно и центробежно. В живом организме возбуждение проводится только в одном направлении. Двусторонняя проводимость нервного волокна ограничена в организме местом возникновения импульса и клапанным свойством синапсов, которое заключается в возможности проведения возбуждения только в одном направлении. 73. Давление крови в различных участках сосудистой системы. Среднее давление в аорте поддерживается на высоком уровне (примерно 100 мм рт. ст.), поскольку сердце непрестанно перекачивает кровь в аорту. С другой стороны, артериальное давление меняется от систолического уровня 120 мм рт. ст. до диастолического уровня 80 мм рт. ст., поскольку сердце перекачивает кровь в аорту периодически, только во время систолы. По мере продвижения крови в большом круге кровообращения среднее давление неуклонно снижается, и в месте впадения полых вен в правое предсердие оно составляет 0 мм рт. ст. Давление в капиллярах большого круга кровообращения снижается от 35 мм рт. ст. в артериальном конце капилляра до 10 мм рт. ст. в венозном конце капилляра. В среднем «функциональное» давление в большинстве капиллярных сетей составляет 17 мм рт. ст. Этого давления достаточно для перехода небольшого количества плазмы через мелкие поры в капиллярной стенке, в то время как питательные вещества легко диффундируют через эти поры к клеткам близлежащих тканей. В правой части рисунке показано изменение давления в различных участках малого (легочного) круга кровообращения. В легочных артериях видны пульсовые изменения давления, как и в аорте, однако уровень давления значительно ниже: систолическое давление в легочной артерии — в среднем 25 мм рт. ст., а диастоли-ческое — 8 мм рт. ст. Таким образом, среднее давление в легочной артерии составляет всего 16 мм рт. ст., а среднее давление в легочных капиллярах равно примерно 7 мм рт. ст. В то же время общий объем крови, проходящий через легкие за минуту, — такой же, как и в большом круге кровообращения. Низкое давление в системе легочных капилляров необходимо для выполнения газообменной функции легких.
Артериальное давление — это давление крови в крупных артериях человека. Различают два показателя артериального давления: Систолическое (верхнее) артериальное давление — это уровень давления крови в момент максимального сокращения сердца. Диастолическое (нижнее) артериальное давление — это уровень давления крови в момент максимального расслабления сердца. Артериальное давление измеряется в миллиметрах ртутного столба, сокращенно мм рт. ст. Значение величины артериального давления 120/80 означает, что величина систолического (верхнего) давления равна 120 мм рт. ст., а величина диастолического (нижнего) артериального давления равна 80 мм рт. ст. Давление в правом предсердии регулируется соотношением двух факторов: (1) способности сердца перекачивать кровь из правого предсердия и правого желудочка в малый круг кровообращения; (2) поступления крови из периферических вен в правое предсердие. Если сокращения правых отделов сердца усиливаются, давление в правом предсердии уменьшается. С другой стороны, любые факторы, которые ускоряют приток крови в правое предсердие из периферических вен, вызывают повышение давления в правом предсердии. Такими факторами могут быть: (1) увеличение общего объема крови; (2) увеличение тонуса крупных вен всех сосудистых областей организма и повышение периферического венозного давления; (3) расширение артериол, которое приводит к понижению периферического сопротивления и обеспечивает быстрый отток крови из артерий в вены. Все факторы, которые регулируют давление в правом предсердии, регулируют также и сердечный выброс, т.к. количество крови, которое перекачивает сердце, зависит как от сократительной функции сердца, так и от поступления крови к сердцу из периферических вен, поэтому мы подробно обсуждаем регуляцию давления в правом предсердии, которая посвящена регуляции сердечного выброса. В норме давление в правом предсердии равно 0 мм рт. ст. (т.е. равно атмосферному давлению). В патологических случаях оно может увеличиваться до 20-30 мм рт. ст., например: (1) при сердечной недостаточности; (2) в результате массивного переливания крови, которое приводит к увеличению общего объема крови в организме и к избыточному поступлению крови к сердцу из периферических вен. Нижний предел давления в правом предсердии — примерно от -3 до -5 мм рт. ст., что ниже уровня атмосферного давления. Таким же отрицательным является давление в грудной полости вокруг сердца. Давление в правом предсердии достигает такого низкого уровня, когда сердце усиленно перекачивает кровь, или когда приток крови к сердцу уменьшен в результате большой кровопотери.
85. Спинальный шок Когда спинной мозг внезапно пересекается в верхней части шеи, сначала практически все функции спинного мозга, включая спинномозговые рефлексы, мгновенно подавляются, вплоть до полного их выключения. Эту реакцию называют спинальным шоком. Причиной такой реакции является то, что нормальная активность спинальных нейронов зависит в большой степени от постоянного тонического возбуждения спинного мозга под действием импульсов, поступающих к нему по нисходящим нервным волокнам от высших центров, особенно по ретикулоспинальным, вестибулоспинальным и кортикоспинальным трактам. В течение нескольких часов или недель возбудимость спинальных нейронов постепенно восстанавливается. По-видимому, это общее естественное свойство нейронов повсюду в нервной системе, т.е. после потери источника облегчающих импульсов нейроны увеличивают собственную естественную степень возбудимости, чтобы компенсировать потерю хотя бы частично. Большинству неприматов, чтобы возвратить к норме возбудимость центров спинного мозга, требуется от нескольких часов до нескольких суток. Однако у человека восстановление часто задерживается на несколько недель, а иногда полного восстановления совсем не происходит. В других случаях, наоборот, происходит чрезмерное восстановление с результирующей повышенной возбудимостью некоторых или всех функций спинного мозга. Далее перечислены некоторые из спинальных функций, особенно страдающих во время или после спинального шока. 1. В начале спинального шока сразу и очень значительно падает артериальное давление, иногда опускаясь ниже 40 мм рт. ст., что свидетельствует о практически полной блокаде активности симпатической нервной системы. Давление обычно возвращается к норме в течение нескольких дней (даже у человека). 2. Все рефлексы скелетных мышц, интегрированные в спинном мозге, во время первых стадий шока блокируются. Животным для восстановления этих рефлексов до нормы требуется от нескольких часов до нескольких дней; людям — от 2 нед до нескольких месяцев. И у животных, и у человека некоторые рефлексы могут в итоге стать чрезмерно возбудимыми, особенно в тех случаях, когда на фоне пересечения основной части путей между головным и спинным мозгом некоторые облегчающие пути сохраняются. Первыми восстанавливаются рефлексы на растяжение, в дальнейшем постепенно восстанавливаются более сложные рефлексы в соответствующем порядке: сгибательные, антигравитационные позные и частично шагательные. 3. Рефлексы крестцового отдела спинного мозга, контролирующие опорожнение мочевого пузыря и прямой кишки, подавлены у человека в течение первых недель после пересечения спинного мозга, но в большинстве случаев они в итоге восстанавливаются.
Синдром Броун-Секара Синдром Броун-Секара - синдром половинного поперечного поражения спинного мозга, проявляющийся параличом, утратой суставно-мышечной чувствительности и утратой вибрационной чувствительности на противоположной стороне. Иногда гемипарез сочетается с ипсилатеральной потерей проприоцептивной чувствительности и контралатеральным выпадением болевой чувствительности и контралатеральным выпадением температурной чувствительности. Синдром Броун-Секара возникает при повреждении половины поперечника спинного мозга и характеризуется парезом (повреждение кортикоспинального пути) и утратой проприоцептивной чувствительности (повреждение задних канатиков) на стороне поражения, а утратой болевой и температурной чувствительности (спиноталамический путь) - на противоположной стороне (на 1-2 сегмента ниже уровня поражения). Все нарушения развиваются ниже уровня поражения. Сегментарные расстройства (корешковая боль, атрофия мышц или утрата сухожильных рефлексов) выявляются не всегда и бывают односторонними. Классический синдром Броун-Секара встречается редко. Чаще наблюдается частичный синдром или полное поперечное повреждение спинного мозга. При повреждении одного из задних квадрантов спинного мозга утрачивается вибрационная и проприоцептивная чувствительность на стороне поражения, одного из передних квадрантов - возникает ипсилатеральный парез и контралатеральное нарушение болевой и температурной чувствительности.
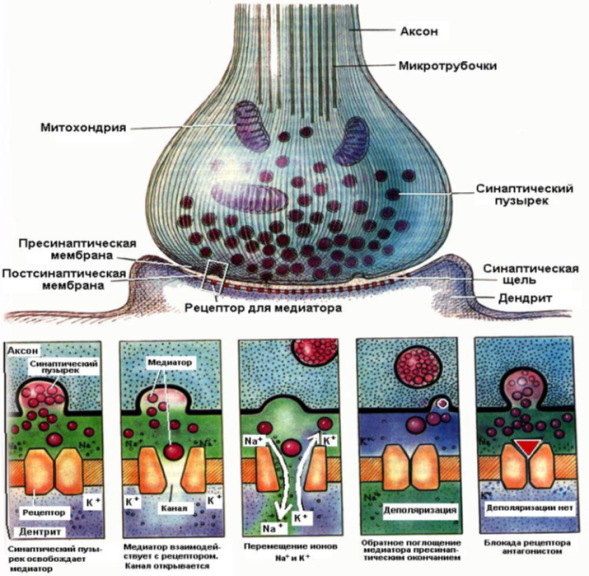
Билет 10 23) Строение, классификация и функциональные свойства синапсов. Морфо-функциональные особенности электрических и химических синапсов. Синапс —специализированная зона контакта между нейронами или нейронами и другими возбудимыми образованиями, обеспечивающая передачу сигналов с сохранением, изменением или исчезновением ее информационного значения. Если иннервируемая клетка нервная, то синапс называется межнейронным, кроме межнейронных синапсов по месту расположения выделяют: 1. нейроэффекторные (иннервируемая клетка мышечная или железистая)
2. нейрорецепторные (контакт между нейроном и вторично-чувствующей рецепторной клеткой). • Межнейронные синапсы делятся на: 1. аксосоматические 2. аксодендритические 3. аксо-аксональные в зависимости от того, с какой частью иннервируемой клетки контактирует аксон –соответственно с телом клетки, дендритом, аксоном. Есть также дендро-дендритические, дендросоматические и сомато-соматические синапсы, но они встречаются редко и функция их не выяснена. Нейроэффекторные синапсы в зависимости от органа-эффектора бывают нейромышечные, нейрососудистые, нейросекреторные. • По действию на иннервируемую клетку синапсы делят на: 1.возбуждающие 2. тормозные. • По механизму передачи существуют 1. химические 2. электрические 3. смешанные. Структура и механизм действие синапса
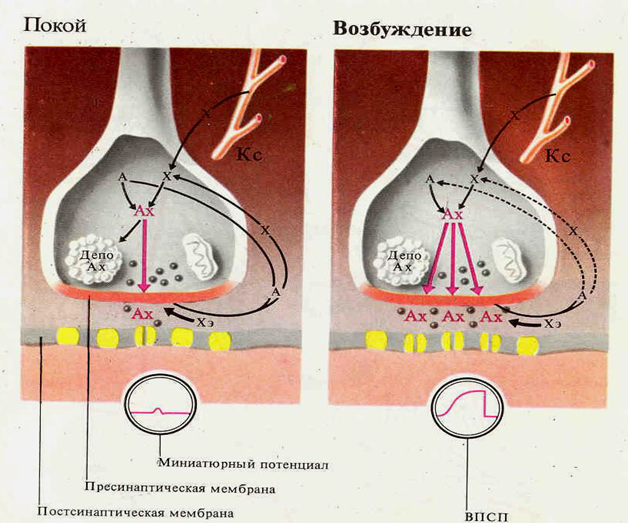
Синаптические процессы в возбуждённом и невозбуждённом синапсе
Контактное взаимодействие обусловлено специфическими контактами мембран нейронов, которые образуют так называемые электрические и химические синапсы. Электрические синапсы. Морфологически представляют собой слияние, или сближение, участков мембран. В последнем случае синаптическая щель не сплошная, а прерывается мостиками полного контакта. Эти мостики образуют повторяющуюся ячеистую структуру синапса, причем ячейки ограничены участками сближенных мембран, расстояние между которыми в синапсах млекопитающих 0,15—0,20 нм. В участках слияния мембран находятся каналы, через которые клетки могут обмениваться некоторыми продуктами. Кроме описанных ячеистых синапсов, среди электрических синапсов различают другие — в форме сплошной щели; площадь каждого из них достигает 1000 мкм, как, например, между нейронами ресничного ганглия. Электрические синапсы обладают односторонним проведением возбуждения. Это легко доказать при регистрировании электрического потенциала на синапсе: при раздражении афферентных путей мембрана синапса деполяризуется, а при раздражении эфферентных волокон — гиперполяризуется. Оказалось, что синапсы нейронов с одинаковой функцией обладают двусторонним проведением возбуждения (например, синапсы между двумя чувствительными клетками), а синапсы между разнофункциональными нейронами (сенсорные и моторные) обладают односторонним проведением. Функции электрических синапсов заключаются прежде всего в обеспечении срочных реакций организма. Этим, видимо, объясняется расположение их у животных в структурах, обеспечивающих реакцию бегства, спасения от опасности и т. д. Электрический синапс сравнительно мало утомляем, устойчив к изменениям внешней и внутренней среды. Видимо, эти качества наряду с быстродействием обеспечивают высокую надежность его работы. Химические синапсы. Структурно представлены пресинаптической частью, синаптической щелью и постсинаптической частью. Пресинаптическая часть химического синапса образуется расширением аксона по его ходу или окончания (рис. 2.19). В пресинаптической части имеются агранулярные и гранулярные пузырьки. Пузырьки (кванты) содержат медиатор. В пресинаптическом расширении находятся митохондрии, обеспечивающие синтез медиатора, гранулы гликогена и др. При многократном раздражении пресинаптического окончания запасы медиатора в синаптических пузырьках истощаются. Считают, что мелкие гранулярные пузырьки содержат норадреналин, крупные — другие катехоламины. Агранулярные пузырьки содержат ацетилхолин. Медиаторами возбуждения могут быть также производные глутаминовой и аспарагиновой кислот. Для синапсов с химическим способом передачи возбуждения характерны синоптическая задержка проведения возбуждения, длящаяся около 0,5 мс, и развитие постсинаптического потенциала (ПСП) в ответ на пресинаптический импульс. Этот потенциал при возбуждении проявляется в деполяризации постсинаптической мембраны, а при торможении — в гиперполяризации ее, в результате чего развивается тормозной постсинаптический потенциал (ТПСП). При возбуждении проводимость постсинаптической мембраны увеличивается. ВПСП возникает в нейронах при действии в синапсах ацетил холина, норадреналина, дофамина, серотонина, глутаминовой кислоты, вещества Р. ТПСП возникает при действии в синапсах глицина, гамма-аминомасляной кислоты. ТПСП может развиваться и под действием медиаторов, вызывающих ВПСП, но в этих случаях медиатор вызывает пе-реход постсинаптической мембраны в состояние гиперполяризации. Для распространения возбуждения через химический синапс важно, что нервный импульс, идущий по пресинаптической части, полностью гасится в синаптической щели. Однако нервный импульс вызывает физиологические изменения в пресинаптической части мембраны. В результате у ее поверхности скапливаются синаптические пузырьки, изливающие медиатор в синаптическую щель.
|
|||||||||
|
Последнее изменение этой страницы: 2016-08-01; просмотров: 1035; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.147.65.65 (0.026 с.) |