Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клинические проявления у человека
Чума. Инкубационный период заболевания — 3-6 суток (при эпидемиях или септических формах сокращается до 1-2 дней). Заболевание начинается внезапным подъемом температуры тела с головной болью и чувством разбитости; характерен налет на языке («натертый мелом язык»), его отек, в результате чего речь становится невнятной; в более тяжелых случаях развивается галлюцинаторное состояние. Наиболее часто возбудитель внедряется через кожные покровы, но только в 3-4% случаев отмечают местную реакцию в виде высокоинфекционных пустулы и карбункула (кожная чума). Чаще чумная палочка не вызывает воспалительных изменений кожи и мигрирует в ближайший лимфатический узел. В течение 2-6 дней в лимфатическом узле развивается серозно-геморрагическое воспаление, и формируется резко болезненный бубон. Нередко наблюдают присоединение регионарного бубона к кожной чуме, что дает кожно-бубонную форму чумы. Патогенетически различают первичные (всегда связаны с местом входных ворот инфекции) и вторичные бубоны (возникают лимфогенно). По клиническим проявлениям выделяют преимущественно локальные формы (кожная, кожно-бубонная и бубонная), генерализованные или внутренне-септические формы (первично- и вторичносептическая), внешне диссеминированные формы (первичная и вторичная легочная, кишечная). Бубонная чума. При данной форме заболевания кардинальный признак — бубон (чаще подмышечный или паховый), ранний признак — ощущение сильной боли в месте будущего бубона (часто больной вынужден принимать неестественные позы). Увеличиваясь до 10 см в диаметре, бубон размягчается, может нагноиться и спонтанно дренироваться. В случае развития геморрагического некроза лимфатического узла и утраты барьерной функции в кровоток поступает большое количество бактерий, что ведет к вторичной чумной пневмонии и/или генерализованному чумному сепсису. Вторичная легочная чума (как осложнение) составляет 5-10% бубонных поражений и резко утяжеляет состояние больного; регистрируемый иногда (вследствие генерализации) вторичный чумной менингит, как правило, заканчивается смертью больного. Смертность без лечения при бубонной чуме достигает 75%. Первично-легочная чума — молниеносная и чрезвычайно контагиозная форма чумы; распространяется воздушно-капельным путем и эпидемически наиболее опасна. Больной выделяет с мокротой большое число чумных микробов; при этом объем мокроты может достигать огромных количеств (целыми тазами). Смертность без лечения близка к 100%. Смерть наступает через 2-6 суток после первичного аэрогенного контакта с инфекцией.
Кишечная чума проявляется профузной диареей с обильным выделением крови и слизи, сильными болями в эпигастральной области; обычно заканчивается смертью больного. Первично-септическая чума характеризуется многочисленными кровоизлияниями в коже и слизистых оболочках; в тяжелых случаях наблюдают массивные кровотечения из почек, кишечника и кровавую рвоту. Генерализация процесса возникает без предшествующих местных явлений, типичны исключительно быстрое диссеминирование возбудителя в организме, массивные интоксикация и бактериемия. Заболевание быстро заканчивается смертью больного. Кишечный иерсиниоз. Сопутствующая регионарная лимфаденопатия имитирует приступ аппендицита. Диарея обусловлена действием термостабильного энтеротоксина, стимулирующего синтез гуанилатциклазы. Реактивный артрит. Кишечная инфекция может трансформироваться в септицемию с поражением внутренних органов и тяжелыми артритами; поражения обычно возникают через 1-14 суток от начала болезни. Патогенез суставной патологии связан со способностью компонентов клеточной стенки взаимодействовать с молекулами II класса HLA, образуя суперантигены, что активирует Т-клетки и стимулирует их пролиферацию. Аналогичные механизмы лежат в основе реактивных артритов, вызываемых стафилококками. Анкилозирующий спондилит. Способность Y.enterocolitica вызывать реактивные артриты рассматривается рядом авторов как основание считать их этиологическим агентом ряда форм анкилозирующего спондилита, тем более, что бактерии часто выделяют от подобных больных. Псевдотуберкулез. Y. pseudotuberculosis вызывает энтероколиты. Однако более характерно воспаление брыжеечных лимфатических узлов в илеоцекальной области, часто не отличимое от аппендицита. Диссеминирование по кровеносным или лимфатическим сосудам наблюдают редко.
Лабораторная диагностика Наиболее достоверный результат, подтверждающий диагноз, получают выделением иерсиний из патологического материала. Данные бактериологических исследований не менее важны для дифференциальной диагностики заболеваний, протекающих с лихорадкой, лимфаденопатиями и энтероколитами.
Рисунок 16. Схема бактериологического выделения возбудителя чумы Исследуемый материал. У больного с подозрением на чуму исследуют отделяемое бубона (при бубонной форме), содержимое язвы или других кожных поражений (кожная форма), мокроту и слизь из зева (легочная форма), кровь (все формы), фекалии и СМЖ (при поражениях кишечника или мозговых оболочек). Материал следует получить до начала антибиотикотерапии. Выделение Y.pestis проводят по стандартной схеме (рис. 16).
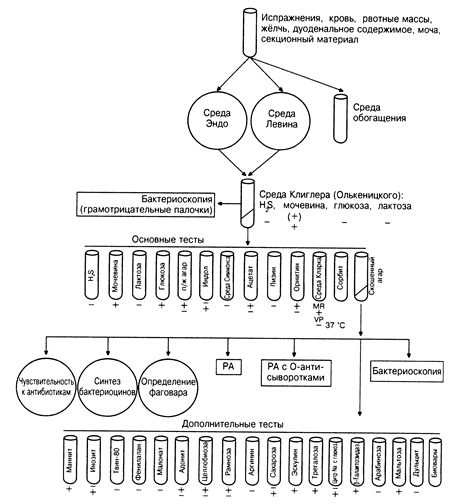
Рисунок 17. Схема бактериологического выделения возбудителя иерсиниозов Возбудитель кишечного иерсиниоза может быть выделен из крови (Y.enterocolitica) и из кала (Y. pseudotuberculosis и Y. enterocolitica) по стандартной (рис. 17) и по оригинальной схеме, предложенной Д.А. Васильевым, Д.А. Померанцевым. Схема бактериологического выделения и идентификации Yersinia enterocolitica. (Д.А. Васильев, Д.А. Померанцев). Общие положения. Иерсиниоз – острое инфекционное заболевание из группы зооантропонозов, характеризующееся полиморфностью клинического проявления, в первую очередь как пищевая инфекция людей с тенденцией к генерализации, септикопиемии, а также поражению различных органов и систем жизнедеятельности у людей и животных. Иерсиниоз относится к числу широко распространенных в мире инфекций, что обусловленно выраженной адаптационной способностью возбудителя. Исследования последнего десятилетия позволили сформулировать заключение о повсеместном распространении данной инфекции в России. Так как по международной классификации кишечный иерсиниоз входит в число четырех наиболее распространенных пищевых инфекций, опережая по некоторым показателям сальмонеллез, то основным путем заражения людей являются пищевые продукты, и в частности мясопродукты. Материалы для исследования В бактериологическую лабораторию направляют не менее 200 г исследуемого субстрата, упакованного в водонепроницаемую тару и желательно в первые 1-3 часа после отбора. Если время доставки образцов свыше указанного срока, то материал допускается направлять в замороженном виде в термосе со льдом.
|
||||||
|
Последнее изменение этой страницы: 2016-04-23; просмотров: 302; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.128.30.77 (0.007 с.) |