Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Влияние кортизола на метаболизм углеводов
Кортизол активизирует глюконеогенез в печени (образование глюкозы из белков). Это обеспечивается двумя влияниями кортизола: 1. Увеличение количества ферментов, необходимых для превращения аминокислот в глюкозу в клетках печени. 2. Мобилизация аминокислот из внепеченочных тканей, например, из скелетной мускулатуры. Как и мобилизацию аминокислот из мышц, мобилизацию жирных кислот из жировой ткани кортизол осуществляет сходным образом. Увеличение концентрации свободных жирных кислот в крови повышает их использование для энергетических целей. То есть, в качестве источника энергии при голодании и других стрессах под действием кортизола происходит сдвиг метаболических систем в клетке в сторону использования жирных кислот вместо глюкозы. Кортизол противостоит воспалительным процессам и стрессу Нейрогенный и физический стресс вызывает быстрое увеличение синтеза АКТГ аденогипофиза, приводящее в течение нескольких минут к резкому увеличению продукции кортизола. Это приводит к быстрому высвобождению жиров и аминокислот из клеток, своевременно обеспечивая необходимый уровень глюкозы в крови. Также, кортизол предупреждает развитие воспаления следующим образом: 1. Стабилизирует мембраны лизосом. Таким образом, медиатор воспаления – гистамин остается «запертым» в лизосоме и не имеет возможности выполнить свою главную функцию – расширить сосуд. 2. Снижает проницаемость капилляров. Это противодействует выходу плазмы в ткани и предупреждает развитие отека. 3. Уменьшает миграцию лейкоцитов в очаг воспаления и фагоцитоз поврежденных клеток. 4. Угнетает иммунитет, уменьшая продукцию лейкоцитов, особенно Т-лимфоцитов. Эта функция глюкокортикоидов может использоваться для предотвращения иммунного отторжения трансплантатов почек, сердца и других органов. 5. Подавляет высвобождение интерлейкина-1 из белых клеток крови, снижая жар. Интерлейкин-1 является одним из главных активаторов центра терморегуляции гипоталамуса.
При избыточной выработке кортизола возникает синдром Иценко-Кушинга, который характеризуется мобилизацией жира из нижних частей тела с сочетанным отложением избытка жира на груди и в верхней области живота («бычий торс»). Также, увеличенная секреция стероидов ведет к появлению отечности на лице, при этом лицо приобретает лунообразный вид.
Синдром Иценко-Кушинга. Пациентка до и после оперативного лечения Половые гормоны коры надпочечников Половые гормоны сетчатой зоны коркового вещества надпочечников — эстрогены и андрогены — играют важную роль на том этапе онтогенеза, когда внутрисекреторная функция половых желез еще слабо выражена. То есть, они принимают участие в развитии половых органов в детском возрасте. У человека после достижения половой зрелости (пубертатный период, 11-16 лет) роль половых гормонов сетчатой зоны коры надпочечников невелика. Но в старческом возрасте, после прекращения внутрисекреторной функции половых желез, кора надпочечников становится вновь единственным источником секреции эстрогенов и андрогенов. Андрогенная активность гормонов приводит иногда к развитию акне (патологические изменения на коже, где расположено наибольшее количество сальных желез) и гирсутизма (избыточному росту волос на лице).
Адреногенитальный синдром
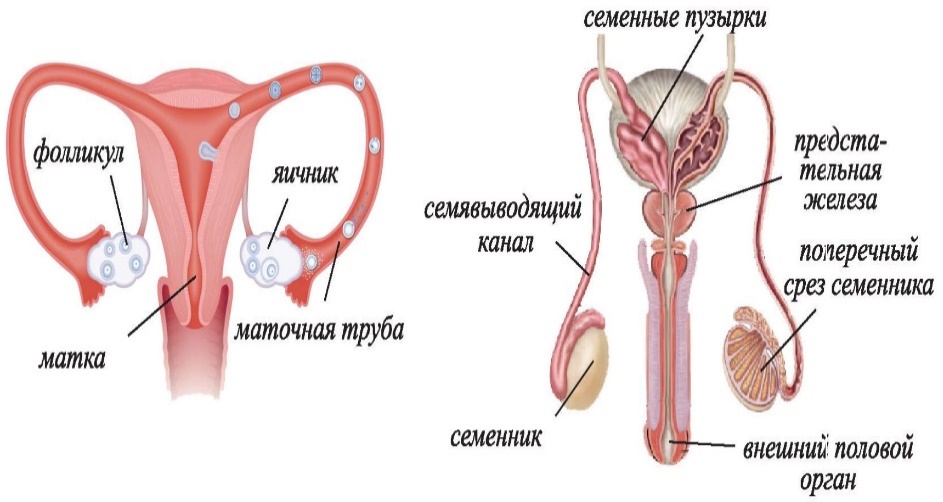
ПОЛОВЫЕ ЖЕЛЕЗЫ
Половые железы (яичники у женщин и семенники у мужчин) относят к железам со смешанной функцией: 1.В половых железах образуются женские и мужские половые клетки – яйцеклетки и сперматозоиды 2.Внутрисекреторная функция половых желез – образование и секреция женских (эстрогенов) и мужских (андрогенов) половых гормонов. Половое развитие и созревание определяет развитие половых желез и поступление из них в кровь половых гормонов. Половое созревание (пубертатный период) у человека характеризуется полным развитием первичных и появлением вторичных половых признаков и происходит в возрасте 11-16 лет.
Первичные половые признаки: 1) Половые железы (яичники, семенники, предстательная железа) 2) Половые органы (влагалище, матка, яйцеводы, половой член) Первичные половые признаки определяют возможность осуществления полового акта и деторождения Вторичные половые признаки: 1) У мужчин – растительность на лице, волосяной покров на теле, низкий тембр голоса. 2) У женщин – развитие молочных желез, развитие особенностей телосложения.
Мужские половые гормоны Функции тестостерона (главный мужской андроген) 1) Вызывает увеличение размеров полового члена, мошонки и семенников. 2) Обеспечивает рост волос по мужскому типу: на лобке, вдоль белой линии живота, на лице, на груди, реже – на других поверхностях туловища. 3) Уменьшает рост волос на голове, преимущественно на макушке. Поэтому у мужчин со сниженной функцией семенников облысение наблюдается редко. 4) Вызывает гипертрофию слизистой гортани, наряду с изменением ее размеров, что в пубертатном периоде приводит к «ломке» голоса, а затем к низкому звучанию. 5) Увеличивает толщину кожи. 6) Увеличивает образование белков, что способствует развитию мышц, и, следовательно, мышечной силы. При применении анаболических стероидов для спортивных достижений может увеличить физическую производительность у мужчин и особенно у женщин. Однако эти препараты значительно увеличивают риск сердечно-сосудистых поражений, поскольку часто вызывают гипертензию, что способствует сердечным приступам и инсультам. Кроме того, у мужчин это ведет к снижению тестикулярной функции, включая уменьшение формирования спермы и снижение секреции собственного тестостерона, что в некоторых случаях может привести к импотенции. У женщин могут развиваться более тяжелые эффекты, поскольку они не адаптированы к мужским половым гомонам: появление волос на лице, снижение тембра голоса, покраснение кожи и прекращение менструаций. 7) Способствует задержке кальция и увеличению поступления белка в кости, что увеличивает массу и прочность костей. 8) Повышает основной обмен.
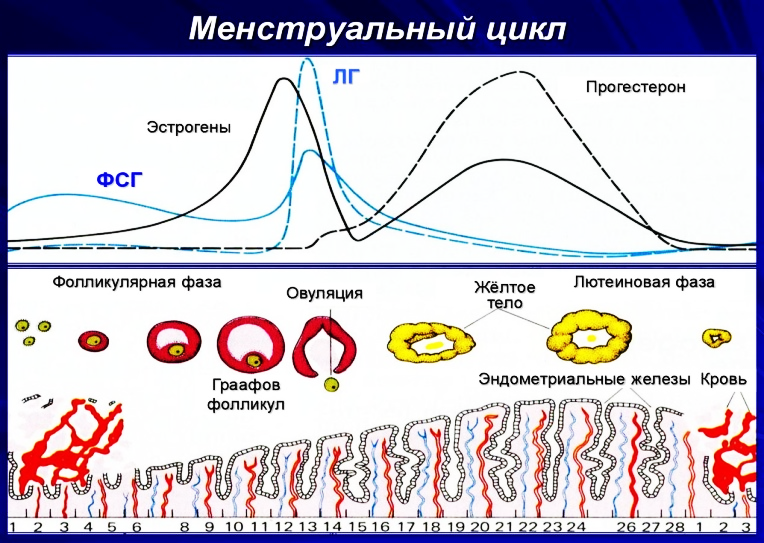
Женские половые гормоны Уровень половых гормонов на протяжении месячного женского полового цикла непостоянен. Скорость и объем их секреции меняются в соответствии с фазами менструального цикла. Продолжительность женского цикла составляет 28 дней (нормой также считается продолжительность цикла от 20 до 40 дней). С первого дня менструального цикла начинает повышаться уровень фолликулостимулирующего гормона, который, воздействуя на яичники, приводит к созреванию фолликула и яйцеклетки. Приблизительно за 2 дня до овуляции возрастает скорость секреции ЛГ (лютропин). Под воздействием ЛГ, фолликул лопается, что сопровождается выходом яйцеклетки в маточную трубу. Этот процесс называется овуляцией. Итак, овуляция наступает на 14 день после начала менструации. На месте лопнувшего фолликула образуется желтое тело, которое увеличивается в диаметре (до 1,5см) и наполняется липидом, что и придает этому образованию желтый цвет. Желтое тело вырабатывает эстрогены и, самое главное, – прогестерон, что, в свою очередь, снижает продукцию ФСГ (фоллитропин) и ЛГ (лютропин).
Инволюция желтого тела начинается на 7-8 день после овуляции, при этом оно утрачивает желтый цвет и на 12 день после овуляции его называют белым телом (приблизительно за 2 дня до начала следующей менструации). В это время резко прекращается продукция эстрогенов и прогестерона, что ведет к активации секреции аденогипофизом ФСГ и ЛГ по принципу отрицательной обратной связи, что инициирует начало нового менструального цикла в яичнике (схема №4). Низкий уровень эстрогена и прогестерона в этот период ведет к началу выделения маткой менструальной крови (в случае не наступления беременности). В течение последующих нескольких недель белое тело инволюционирует, замещается соединительной тканью и еще через месяц рассасывается.
Схема №4 Менструальный цикл Функции эстрогенов 1) Рост и развитие женских половых органов 2) Развитие молочных желез 3) Подавление активности остеокластов, что ведет к росту скелета, но также эстрогены влияют на быстрое закрытие зон эпифизарного роста трубчатых костей. 4) Инициация поступления и отложения жиров в женском организме, в результате представленность жировой ткани у женщины гораздо больше, чем у мужчины. Эстрогены формируют характерные признаки женской фигуры, влияя на отложение жира в молочных железах, на ягодицах и бедрах. 5) Эстрогены сообщают коже женщины характерные мягкость и гладкость, обусловливают высокую васкуляризированность женской кожи. Функции прогестерона 1) Во время второй половины месячного полового цикла прогестерон вызывает секреторные изменения в эндометрии матки, которые подготавливают орган к имплантации оплодотворенной яйцеклетки. 2) Прогестерон исключает влияние окситоцина на матку, уменьшая частоту и интенсивность ее сокращений, что предупреждает выкидыш. 3) Прогестерон увеличивает секрецию слизистой фаллопиевых труб, что служит питательной средой для оплодотворенной яйцеклетки, продвигающейся по трубам прежде, чем наступит ее имплантация в матке. 4) Принимает участие в подготовке молочных желез к кормлению ребенка, развивая в них дольки и альвеолярные ходы.
APUD-система АПУД-система, диффузная нейроэндокринная система — система клеток, обладающих способностью синтезировать, накапливать и секретировать пептидные гормоны и/или амины.
Аббревиатура APUD образована из первых букв английских слов:
- А — amines — амины; - P — precursor — предшественник; - U — uptake — усвоение, поглощение; - D — decarboxylation — декарбоксилирование.
Идентифицировано около 60 типов клеток APUD-системы (апудоциты), которые встречаются в: симпатической нервной системе; в центральной нервной системе — гипоталамусе, мозжечке; в железах внутренней секреции — аденогипофизе, эпифизе, тимусе; щитовидной железе, островках поджелудочной железы, яичниках, надпочечниках; эпителии дыхательных путей и легких, желудочно-кишечном тракте; коже; мочевых путях; почках; плаценте. Установлено, что биологически активные вещества, образующиеся клетками данной системы, выполняют эндокринную, нейрокринную, и нейроэндокринную, а также паракринную функции. Некоторые соединения (нейротензин, вазоактивный интестинальный пептид и др.) высвобождаются не только из клеток APUD-системы, но и из нервных окончаний. Этот факт и широкое представительство в отделах головного мозга, а также дифференцировка клеток данной системы из нервного гребешка и их расположение в тканях эндокринных желез, связанных с головным мозгом (гипофиз, шишковидная железа и т.д.) приводит к выводу, что эта система является специфическим звеном, ответственным за поддержание гомеостаза. Наиболее изученной является АПУД-система желудочно-кишечного тракта и поджелудочной железы, объединяемая в отдельную гастроэнтеропанкреатическую эндокринную систему. Клетки данной АПУД-системы могут быть экзокринными клетками открытого типа (их апикальные концы достигают просвета желудочно-кишечного тракта), реагирующими на пищевые раздражители и изменения рН содержимого желудочно-кишечного тракта количественным и качественным изменением секреции. Клетки гастроэнтеропанкреатической системы, являющиеся клетками закрытого типа, не имеют выхода в просвет желудочно-кишечного тракта и реагируют на физические (растяжение органа, давление, температура) и химические факторы. Примером могут служить эндокринные клетки поджелудочной железы. Среди апудоцитов поджелудочной железы выделяют: · α-клетки (клетки закрытого типа) содержатся в эндокринной части поджелудочной железы и слизистой оболочке желудка, выделяют глюкагон, эндорфины, гастроингибирующий пептид (ГИП) и холицистокинин (ХЦК); · β-клетки (клетки закрытого типа) располагаются в эндокринной части поджелудочной железы и выделяют инсулин; · D-клетки (клетки закрытого типа) находятся в панкреатических островках, слизистой оболочке желудка, тонкой и толстой кишки. Они секретируют соматостатин; · D1-клетки содержатся в поджелудочной железе, желудке, тонкой и толстой кишке. Они выделяют ВИП; · EC-клетки (клетки открытого типа) встречаются в поджелудочной железе, слизистой оболочке желудочно-кишечного тракта, воздухоносных путях и легких. Эти клетки секретируют серотонин и субстанцию Р; · РР-клетки содержатся в поджелудочной железе, слизистой оболочке пилорического отдела желудка, тонкой и толстой кишки. Выделяют панкреатический полипептид.
Все гормоны APUD-системы являются пролиферотропными веществами, при этом часть из них функционирует как активаторы, часть — как ингибиторы клеточной пролиферации — в зависимости от их концентрации и других причин. ЭНДОКРИННАЯ ФУНКЦИЯ ПОЧЕК Наряду с метаболической и экскреторной функциями почки выполняют важные эндокринные функции. Почки принимают активное участие в образовании гормона ангиотензина, секретируя фермент ренин, а также являются местом образования эритропоэтина и кальцитриола: 1. Кальцитриол - это производное стероидного гормона. Он контролирует обмен кальция в организме. 2. Эритропоэтин — полипептидный гормон, в основном образуется в почках и печени. Этот гормон контролирует дифференцировку стволовых клеток костного мозга. Секреция эритропоэтина стимулируется при гипоксии. Эритропоэтин обеспечивает превращение недифференцированных клеток костного мозга в эритроциты и концентрация эритроцитов в крови увеличивается. Нарушение функции почек ведет к снижению секреции эритропоэтина и заболеванию анемией. 3. Ренин - протеолитический фермент, являющийся компонентом ренин-ангиотензин-альдостероновой системы, основная функция которой заключается в регуляции кровяного давления. Продукция ренина происходит при снижении артериального давления. Под действием ренина ангиотензиноген трансформируется в биологически неактивный ангиотензиноген I, который в свою очередь преобразуется в активный ангиотензиноген II. Данный гормон вызывает спазм кровеносных сосудов и участвует в выработке альдостерона, способствующего повышению артериального давления и поддержанию нормального уровня натрия и калия в организме. ЭНДОКРИННАЯ ФУНКЦИЯ СЕРДЦА Миоциты предсердий продуцируют атриопептид (натрийуретический гормон). Секрецию этого гормона стимулируют: 1. Изменение уровня натрия в крови 2. Растяжение предсердий притекающим объемом крови 3. Содержание в крови вазопрессина 4. Влияния экстракардиальных нервов. Натрийуретический гормон повышает экскрецию почками ионов Na+ и Сl- подавляя их реабсорбцию в канальцах нефронов. Натрийуретический гормон подавляет секрецию ренина, ингибирует эффекты ангиотензина II и альдостерона. Таким образом, этот гормон расслабляет гладкие мышечные клетки мелких сосудов, способствуя снижению артериального давления, а также расслабляет гладкую мускулатуру кишечника.
|
||||||||||
|
Последнее изменение этой страницы: 2022-09-03; просмотров: 27; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.147.66.149 (0.031 с.) |