
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Глава 1. Теоретическая часть. Анемия в детском возрастеСтр 1 из 4Следующая ⇒
Курсовая работа ТЕМА: ПРОФЕССИОНАЛЬНАЯ ДЕЯТЕЛЬНОСТЬ МЕДИЦИНСКОЙ СЕСТРЫ В ПРОФИЛАКТИКЕ АНЕМИИ У ДЕТЕЙ.
Ф.И.О. студента: Тимофеева Елизавета Денисовна
Специальность, группа: Сестринское дело, 419 группа
Руководитель: Зайнулина Юлия Андреевна, преподаватель ГАПОУ НСО «Куйбышевский медицинский техникум»
г. Куйбышев, 2021 г. ОГЛАВЛЕНИЕ Введение………………………………………………………………………........3 Глава 1. Теоретическая часть. Анемия в детском возрасте…………………......6 1.1 Этиология и патогенез анемии………………………….…………...6 1.2 Классификация анемий......................................................................10 1.3 Группы риска………………………………………………………...12 1.4 Клиническая картина………………………………………………..13 1.5 Диагностика анемии………………………………………………....15 1.6 Осложнения анемии…………………………………………………20 1.7 Лечение анемии ……………………………………………………..21 1.8 Профилактика анемии………………………………………………26 1.9 Реабилитация……………………………………………………..… 27 Глава 2. Сестринский процесс при анемии …………………………………….29 2.1 Организация сестринского процесса …………………………………….....29
Заключение………………………………………………………………….……34 Список использованной литературы …………………………………..………37
Введение Железодефицитная анемия - достаточно распространенное состояние. По данным Министерства здравоохранения российской Федерации различные виды анемий выявляются в России в среднем у 10-20% населения. Не являясь заболеванием, анемия, тем не менее, может способствовать нарушениям в развитии, выступать в качестве симптомов более тяжелых состояний и заболеваний и провоцировать их, ухудшать качество жизни человека. Анемия возникает во все периоды жизни человека, не только при различных заболеваниях, но и при некоторых физиологических состояниях. Важное социальное значение имеет проблема анемий у детей. В раннем возрасте анемия может привести к нарушениям физического развития и обмена железа. Второй этап в развитии детей, требующий пристального внимания к состоянию крови пациента - пубертатный период, когда развитие анемии может быть связано с гормональными нарушениями, характером питания, заболеваниями пищеварительного тракта, печени, почек, нарушением всасывания, аутоиммунными состояниями.
Анемии широко распространены в детской популяции. Среди всех анемий в детском возрасте наиболее часто встречается железодефицитная ее форма. По оценке ВОЗ не менее чем у 2 млрд. чел., т.е. около 30% населения планеты, в той или иной степени выявляется железодефицитная анемия. В детской популяции распространенность дефицита железа составляет от 17,5% а у школьников она даже возрастет, составляя от 30 до 60%. В ходе проведенного практического исследования, где цель - изучить и проанализировать частоту возникновения анемии у детей, был применен метод исследования статистических данных из педиатрического отделения Куйбышевской ЦРБ, где дети проходили лечение по поводу заболевания. Данные по количеству детей, заболевших анемией приведены на диаграмме (Рис. 1).
Рис. 1. Количество детей, заболевших анемией Вывод: по представленным данным на диаграмме, отчетливо видно, что болезни крови у детей, остаются довольно на высоком уровне. После чего, был проведен анализ, возраста детей, заболевших анемией. Возрастная группа была разделена на детей в возрасте от 0 до 4 лет и от 5 до 9 лет. Полученные данные преобразованы в диаграмму для наилучшего сравнения результатов.
Рис. 2. Возраст детей, заболевших анемией На приведенной диаграмме (Рис. 2), видно, что наиболее часто анемии встречаются у детей от 0-4 года – 337 детей (86%), 5-9 лет– 54 пациента (14%), это связано с тем, что анемии наиболее часто возникают уже во внутриутробном развитии. Уменьшение количества железа в организме (в тканевых депо, в сыворотке крови и костном мозге) приводит к нарушению образования гемоглобина и снижению темпов его синтеза, накоплению свободных протопорфиринов в эритроцитах, развитию гипохромной анемии и трофических расстройств в различных органах и тканях. Клинически дефицит железа сопровождается задержкой умственного и моторного развития, снижением активности иммунной системы. Все эти обстоятельства обуславливают актуальность изучения подходов к организации сестринского процесса при лечении анемий у детей.
Объектом изучения в работе выступает сестринский процесс. Предмет - статистические данные по теме. Цель исследования - показать значение медицинской сестры в уходе за больными детьми с анемией и акцентировать внимание на ее роли в профилактике данного заболевания.
Задачи: - изучить этиологию и патогенез анемии; - охарактеризовать клинические проявления анемии; - рассмотреть подходы к лечению и профилактике анемий; - проанализировать распространенность анемий у детей младшего и среднего школьного возраста; - дать характеристику основных этапов сестринского процесса при лечении детей у которых выявлена анемия; - разработать план сестринского вмешательства при уходе за детьми, страдающими анемией в условиях стационара. Классификация анемий I. Классификация анемий по МКБ-10 (международная классификации болезней 10 пересмотра). Класс III. Болезни крови. 1. Анемии, связанные с питанием • D50 ЖДА • D51 Витамин-В12-дефицитная анемия • D52 Фолиеводефицитная анемия 2. Гемолитические анемии • D55 Анемия вследствие ферментных нарушений • D55.0 Анемия вследствие недостаточности глюкозо-6- фосфатдегидрогеназы (Г-6-ФДГ) • D56 Талассемия • D57 Серповидно-клеточные нарушения • D58 Другие наследственные гемолитические анемии • D59 Приобретенная гемолитическая анемия 3. Апластические и другие анемии • D60 Приобретенная чистая красноклеточная аплазия • D61 Другие апластические анемии • D62 Острая постгеморрагическая анемия
Группы риска
В группу риска по развитию ЖДА входят: недоношенные новорожденные, маловесные дети, а также родившиеся с массой тела более 4 кг или от многоплодной беременности, дети от матерей, страдающих анемией, находящиеся на раннем искусственном вскармливании (с 1 месяца), дети, рожденные от беременности, которая наступила ранее, чем через 1 год от конца предыдущей. ЖДА занимает ведущее место среди анемий в общей популяции населения, однако распространенность ЖДА значительно варьирует в зависимости от возраста и пола. До 6 месячного возраста ЖДА встречается крайне редко, за исключением недоношенных новорожденных, у которых риск ЖДА существенно повышается после удвоения массы тела, отмеченной при рождении. В таблице 1 представлены основные причины и группы риска по развитию ЖДА у детей до 3 лет и подростков. Таблица 1. Группы детей и подростков с высоким риском развития ЖДА
Клиническая картина Пациенты с АС встречаются в практике врача любой специальности, нередко обращаясь с неспецифичными, «общими» жалобами. Клинические проявления анемий обусловлены развитием гипоксии тканей и компенсаторными реакциями, прежде всего со стороны сердечно-сосудистой, дыхательной и центральной нервной систем.
Наиболее характерными симптомами являются слабость, утомляемость, снижение работоспособности. Пациентов беспокоят головокружения, шум в ушах, мелькание «мушек перед глазами», могут наблюдаться предобморочные и обморочные состояния, а также сердцебиения, возникающие или усиливающиеся при физической нагрузке, одышка при физической нагрузке. При осмотре определяются бледность кожных покровов и слизистых оболочек. При некоторых видах анемии отмечаются характерные симптомы со стороны кожи и слизистых оболочек (геморрагии, желтушность). Пациенты могут предъявлять жалобы со стороны сердечно-сосудистой системы (кардиалгии, тахикардия, аритмии). При аускультации у больных с анемией любого генеза обычно определяется ослабление первого тона на верхушке сердца, систолический шум изгнания, наиболее четко выслушивающийся на верхушке и в точке проекции легочной артерии, шум «волчка» на яремных венах. При электрокардиографии часто обнаруживаются депрессия сегмента ST, сглаженный или инвертированный зубец Т, могут наблюдаться нарушения сердечного ритма и проводимости. В ряде случаев, особенно у пожилых пациентов, развивается мерцательная аритмия. При некоторых видах анемии, например, гемолитической, может выявляться спленомегалия. Инструментальные исследования органов брюшной полости часто позволяют выявить причины развития железодефицитной анемии (язва желудка или двенадцатиперстной кишки, рак желудка, язвенный колит). При офтальмоскопии определяется бледность сетчатки, нередко —кровоизлияния и отек соска зрительного нерва. При сборе анамнеза необходимо уточнить характер АС (наследственный или приобретенный), особенности питания (малобелковая диета, вегетарианство), профессиональные вредности (воздействие ионизирующей радиации, химических веществ), наличие возможной кровопотери (мелена, мено- и метроррагии, патология гемостаза), сопутствующие заболевания ЖКТ печени, почек, соединительной ткани; прием медикаментов. Клиническая картина железодефицитная анемия включает 2 синдрома. 1. Сидеропенический, обусловленный дефицитом железа и нарушением его роли в организме: • дистрофические изменения кожи и придатков (ногтей, волос), слизистых оболочек; • диспептические расстройства, нарушение всасывания в кишечнике, одно из характерных проявлений - извращение вкуса и обоняния ( Pica chlorotica);
• мышечные боли и мышечная гипотония снижение факторов неспецифической защиты (лизоцим и другие) и бактерицидной активности что обусловливает частые респираторные и кишечные инфекции. 2. Анемический: • бледность кожи и слизистых оболочек; • изменения со стороны нервной системы - характерны астеновегетативные расстройства, отставание в психомоторном развитии, плаксивость, плохой контакт со сверстниками; у детей старшего возраста снижены память, внимание; • изменения со стороны сердечно-сосудистой системы (тахикардия, приглушение тонов сердца, грубый систолический шум на сосудах - «шум волчка»), повышенная утомляемость, снижение артериального давления. Диагностика анемии
Лабораторная диагностика. Диагностика ЖДА и ЛДЖ основана на анализе данных клинических и лабораторных исследований. • Периферическая кровь. Общий анализ крови с определением количества тромбоцитов и ретикулоцитов, а также определение: среднего объема эритроцита - MCV (mean corpuscular volume -N 75-95мкм3), среднего содержания гемоглобина в эритроцитах -MCH (mean corpuscular hemoglobin- N 24-33пг), средней концентрации гемоглобина в эритроцитах - MCHC (mean corpuscular hemoglobin concentration - N 30-38%), гистограммы объема эритроцитов, оценивает степень анизоцитоза - RDW (red cell distribution width). (Смотреть таблицу 1, 3, 4) • Биохимические исследования. Определение железа в сыворотке крови, общей способности сыворотки крови, насыщения железом трансферрина, содержание трансферрина, ферритина в сыворотке крови, Десфераловый тест. • Костный мозг. Вычисление показателей миелограмы, определение костномозговых индексов, количества сидеробластов. • Исследование свободного протопорфирина в эритроцитах. В начале заболевания количество эритроцитов не уменьшается, но они уменьшены по размерам (микроциты) и недостаточно насыщены гемоглобином (гипохромия). Уровень уменьшения гемоглобина опережает уменьшение эритроцитов. Наблюдается низкий цветной показатель (0,7-0,5) и уменьшение MCHС. В мазках крови преобладают небольшие гипохромные эритроциты, анулоциты (эритроциты с отсутствующим гемоглобином в центре в виде колец), неодинакового размера и формы (анизоцитоз, пойкилоцитоз). При тяжелой анемии могут появляться эритробласты. Количество ретикулоцитов не меняется. Но если анемия вызвана острым кровотечением, непосредственно после нее уровень ретикулоцитов повышается, что является важным признаком кровотечения. Осмотическая резистентность эритроцитов мало изменяется или несколько повышена. Количество лейкоцитов имеет нерезко выраженную тенденцию к снижению, но лейкоцитарная формула не меняется. Уровень тромбоцитов не меняется, только при кровотечениях несколько повышается. Уровень ферритина сыворотки крови определенный радиоимунным методом, уменьшается уже на прелатентной стадии ЖДА. В норме его содержание составляет 85-130 мкг / л у мужчин и 58-150 мкг / л у женщин. Уровень железа в сыворотке крови здоровых людей, определяемый по методу Henry, составляет 0,7-1,7 мг / л, или 12,5-30,4 мкмоль/л, при ЖДА он уменьшается до 1,8-5,4 мкмоль / л. Общая железосвязывающая способность плазмы крови (или общий трансферрин сыворотки) увеличивается (N- 1,7-4,7 мг/л, или 30,6 -84,6 мкмоль/л). Около трети (30-35%) всего трансферрина сыворотки крови связано с железом (показатель насыщения трансферрина железом). У больных ЖДА процент насыщения трансферрином уменьшается до 10-20, при этом увеличивается скрытая железосвязывающая способность плазмы.
В костном мозге - эритробластиеская реакция с задержкой созревания и гемоглобинизации эритробластов на уровне полихроматофильных нормоцитов (количество последних увеличивается). Количество сидеробластов резко уменьшается < 20% (в N 20-50%), сидероциты отсутствуют. Увеличивается соотношение клеток белого и красного ростков (N-3: 1), количество последних преобладает. В большинстве эритробластов появляются дегенеративные изменения в виде вакуолинизации цитоплазмы, пикноз ядра, отсутствие цитоплазмы (голые ядра). Для лейкопоэза характерно некоторое увеличение количества незрелых гранулоцитов Больным ЖДА проводят Десфераловый тест - определяют количество железа, которое выделяется с мочой после внутривенного введения 500 мг Десферала (комплексон, продукт жизнедеятельности актиномицетов, связывающего железо). Этот тест позволяет определить депо железа в организме. У здоровых лиц с мочой после введения Десферала выделяется 0,8-1,8 мг железа в сутки. У больных ЖДА этот показатель уменьшается до 0,4 мг и меньше уже на прелатентной стадии дефицита железа. Если же показатель остается нормальным при наличии клинических признаков ЖДА, скорее всего причиной патологического состояния может быть инфекционный или иной воспалительный процесс в организме. Увеличение количества выделенного железа с мочой при наличии анемии свидетельствует о наличии железа в депо без его реутилизации (гемосидероз внутренних органов).
Для установления причин и факторов ЖДА необходимо провести дополнительное обследование: • исследование кислотности желудочного сока (рН-метрия); • исследование кала на наличие паразитов; • исследование кала на скрытую кровь; • рентгенологические и эндоскопическое (ФЭГДС, при необходимости - ирригоскопия,ректороманоскопия,колоноскопия)исследование пищеварительного тракта; • гинекологическое и урологическое обследование больных.
Критерии диагностики: • наличие анемического и сидеропенического синдромов; • низкий цветной показатель (<0,85); • гипохромия эритроцитов; • уменьшение средней концентрации Hb в эритроците; • уменьшение содержания железа в сыворотке крови; • увеличение общей способности сыворотки увеличение ненасыщенной • способности сыворотки крови; • уменьшение количества сидеробластов в костном мозге.
На этапе лабораторной диагностики очень высока роль среднего медицинского персонала, поскольку от того насколько качественно будет произведен забор материала на исследование на столько и качественно будет произведен анализ. Таблица 2. Параметры, характеризующие состояние эритроцитов
Примечание. * ЦП эмпирически вычисляется путем умножения гемоглобина пациента (г/л) на 3 и разделения на первые 3 цифры эритроцитов (при этом запятая опускается) [ЦП = (Hb х 3): Эр]. Таблица 3. Классификация анемий в зависимости от уровня MCH и цветового показателя
Таблица 4. Классификация анемий в зависимости от объема эритроцитов
Осложнения анемии
Осложнения возникают при длительном течении анемии без лечения и снижают качество жизни пациента. Больные анемией отмечают влияние ряда симптомов на их повседневную активность. Хроническая усталость. Последствием анемии может быть постоянная общая слабость, сонливость, упадок сил, рассеянность, невозможность полноценно и регулярно заниматься спортом. Иммунная система. По результатам исследований доказано, что анемия влияет на иммунитет, делая человека более восприимчивым к хроническим и инфекционным болезням. Тяжёлая анемия увеличивает риск развития осложнений, направленных на сердечно-сосудистую систему или дыхательную. Могут появиться тахикардия (учащённое сердцебиение) и сердечная недостаточность (недостаточная эффективность кровоснабжения организма). Беременность. Тяжёлые анемии у беременных женщин увеличивают риск ухудшения внутриутробного питания плода, осложнений во время родов и послеродовом периоде. Также такие пациентки более подвержены послеродовой депрессии. Ряд исследований показал, что дети, рождённые от женщин с анемией во время беременности, с высокой вероятностью: • рождены недоношенными (до 37 недели беременности); • при рождении имеют массу тела ниже нормы; • имеют сниженный уровень железа в организме; • медленнее развиваются и имеют сниженные умственные способности. Синдром беспокойных ног. Появление синдрома беспокойных ног на фоне анемии называется вторичным синдромом беспокойных ног. Синдром беспокойных ног очень распространён, поражает нервную систему и вызывает непреодолимое желание постоянно шевелить ногами. Появляются неприятные ощущения в бёдрах, икрах и ступнях. Синдром беспокойных ног, причиной которого является анемия, лечится железосодержащими препаратами до нормализации запасов железа в организме. А так же:функциональные систолические шумы;обострение коронарной недостаточности; миокардиодистрофия с увеличением размера сердца; развитие паранойи.
Лечение анемии Целью лечения железодефицитных состояний является устранение дефицита железа и восстановление его запасов в организме. Лечение ЖДА у детей раннего возраста должно быть комплексным и базироваться на четырех принципах: · нормализация режима и питания ребенка; · возможная коррекция причины железодефицита; · назначение препаратов железа; · сопутствующая терапия.
Важнейшим фактором коррекции железодефицита является сбалансированное питание, и в первую очередь грудное вскармливание. Грудное молоко не только содержит железо в высокобиодоступной форме, но и повышает абсорбцию железа из других продуктов, употребляемых одновременно с ним. Однако интенсивные обменные процессы у грудных детей приводят к тому, что к 5-6 мес. жизни антенатальные запасы железа истощаются даже у детей с благополучным перинатальным анамнезом и малышей, вскармливаемых грудным молоком. До 4 - 6 месяцев младенцев необходимо кормить только грудным молоком (не вводя никаких жидкостей, смесей и пищи). Когда кормление грудью прекращается, необходимо ввести добавку железа (приблизительно 1 миллиграмм на килограмм массы тела в день), предпочтительно получать железо из пищи. Для младенцев младше 12 месяцев, которые находятся на частичном грудном вскармливании либо совсем его не получают, рекомендуются только железосодержащие детские смеси. Рекомендовано кормить детей, находящихся на частичном грудном вскармливании, смесями с низким содержанием железа. Если ребенок получает грудное вскармливание и к 6 месяцам получает недостаточно железа из смесей (менее 1 мг на килограмм массы тела в день), рекомендуется ежедневно давать ребенку железосодержащие капли (1 мг железа на килограмм массы тела в день). Целесообразно использовать добавки с железом для ребенка только в том случае, если по анализам крови диагностирована анемия. Для приготовления детской пищи (например, детской каши) рекомендуется использовать только грудное молоко и молочные смеси с железом и не использовать бедное железом молоко (коровье, козье, соевое молоко). В возрасте от 7 до 9 месяцев нужно начинать приучать ребенка к простой каше с добавками железа. В этом возрасте потребности ребенка в железе восполнят две-три порции такой каши в день. Рекомендуется в возрасте 6 месяцев начать давать ребенку раз в день пищу, богатую витамином С (фрукты, овощи, сок), чтобы способствовать всасыванию железа (предпочтительно с пищей). Рекомендуется после 6 месяцев (или тогда, когда ребенок способен есть такую пищу) начать вводить простое мясное пюре. Важно при лечении железодефицитных анемий у детей предусматривать организацию правильного режима, достаточное пребывание ребенка на свежем воздухе, массаж, гимнастику, рациональное, сбалансированное питание с включением продуктов, богатых витаминами и железом. Медикаментозная терапия включает в себя назначение препаратов железа и ряда витаминов. При легких и среднетяжелых формах анемий препараты железа дают внутрь, при тяжелых формах их можно назначить парентерально. Чтобы препараты железа лучше усваивались и меньше раздражали слизистую желудочно-кишечного тракта, их рекомендуется принимать через час после еды. Курс лечения препаратами железа должен быть длительным (3 - 4 недели), до достижения отчетливого терапевтического эффекта. После ликвидации железодефицитной анемии детям раннего возраста в течение 2 - 3 мес. назначают профилактические дозы препаратов железа. Для лучшего всасывания железа рекомендуется принимать его в сочетании с аскорбиновой кислотой, препаратами меди, сорбитом. Не следует запивать прием железа молоком, кофе, неразбавленными фруктовыми соками, так как в этих продуктах содержится кальций, фосфор, которые образуют с железом комплексы, выпадающие в осадок. При плохой переносимости препарата целесообразно заменить его другим и начинать прием с малых доз, постепенно их повышая. При лечении тяжелых железодефицитных анемий препараты железа иногда назначаются парентерально. Показанием к такому назначению является невозможность приема препаратов железа внутрь (язвенная болезнь, непереносимость, синдром мальабсорбции) или отсутствие при этом достаточного эффекта.
Неотъемлемыми частями терапии являются:
1. Диетотерапия. В рацион ребенка включаются продукты, обогащенные железом. Предпочтение следует отдавать продуктам питания животного происхождения (Fe2+- связаное с белком), в частности мясо теленка, кролика. Всасывание железа, входящего в состав гемосодержащих продуктов, гораздо выше (15-18 %), чем из продуктов, где оно входит в состав ферритина (печень).Усвояемость железа из продуктов растительного происхождения очень низка.
2. Ферротерапия. При лечении больных с ЖДА необходимо помнить: -возместить дефицит железа без лекарственных железосодержащих препаратов невозможно; -терапия должна проводиться препаратами железа для перорального приема; -терапия не должна прекращаться после нормализации уровня гемоглобина; -гемотрансфузии должны проводиться только по строгим жизненным показаниям. В настоящее время для перорального приема используют препараты железа, в основном, в виде двухвалентных солей, так как они всасываются гораздо активнее солей, содержащих трехвалентное железо (гемофер, ферроград, железа глюконат, ферронал, железа фурамат, ферронат). Детям раннего возраста предпочтительно назначение железосодержащих препаратов в жидкой форме (капли, сироп). Хороши для детей этой возрастной группы гемофер, мальтофер, актиферрин. Для детей подросткового возраста лучше всего назначать тардиферон, ферроградумент. В состав некоторых препаратов входит аскорбиновая и фолиевая кислота (сорбифердурулес, ферроград С, ферроплекс, ферроплект, ферроградфолик, фефол). Препараты железа целесообразно назначать за 1-2 часа до или при болях в животе через 1 - 2 часа после еды, однако, при плохой переносимости - можно принимать их и во время еды. Следует помнить, что нельзя запивать препараты железа чаем, молоком. Это будет снижать эффективность усвоения препараты из желудочно-кишечного тракта.
Суточные терапевтические дозы: -у детей до 3 лет - 5 - 8 мг/кг в сутки; -у детей до 7 лет - 100 мг в сутки; -у детей старше 7 лет - до 200 мг в сутки.
Стартовое лечение ЖДА с Ѕ - ј терапевтической дозы и постепенное ее увеличение уменьшает риск развития побочных эффектов ферротерапии. Ферротерапию целесообразно продолжать после достижения нормальных уровней гемоглобина ещё в течение 2-3 месяцев. Суточная доза элементарного железа при этом должна соответствовать Ѕ терапевтической дозе. У недоношенных детей курс лечения продолжается до конца 2-го года жизни. Для парентерального введения используются препараты феррум-лек, феррлецит. Они вводятся глубоко в мышцу, с интервалом в 1-2 дня. Парентеральные препараты при лечении железодефицитной анемии должны использоваться только по строгим показаниям.
Показания к парентеральному введению препаратов железа: 1. состояния после резекции желудка, тонкого кишечника; 2. синдром нарушенного кишечного всасывания; 3. неспецифический язвенный колит; 4. хронический энтероколит.
Наряду с препаратами железа для лечения анемии назначаются 1% раствор меди сульфата, витамины группы В, А, С, Е.
Контроль эффективности лечения железодефицитной анемии препаратами железа: · ретикулоцитарная реакция на 10 - 12 день; · лечение эффективно, если прирост Нв составляет в месяц 10 г/л и более; · улучшение самочувствия на 2-3 неделе; · исчезновение клинических проявлений заболевания через 1 - 2 месяца; · преодоление тканевой сидеропении через 2 - 3 месяца (ферритин). Профилактика анемии Профилактика должна начинаться в антенатальном периоде (борьба с невынашиванием беременности, лечение гестозов, санация очагов инфекции, соблюдение режима дня, рациональное питание). Во второй половине беременности рекомендуется назначение препаратов железа или прием поливитаминов, обогащенных железом. В постнатальной профилактике ведущую роль играет естественное вскармливание, своевременные коррекция питания и введение прикорма, предупреждение заболеваний, диспансерное наблюдение за детьми раннего возраста с регулярным лабораторным исследованием крови, профилактическое введение препаратов железа детям из группы риска (недоношенным, родившимся от многоплодной беременности, с крупной массой тела или высоким темпом роста, страдающим лимфатико - гипопластическим диатезом). Профилактика железодефицитной анемии у доношенных детей - доношенные дети с нормальной массой тела, находящиеся на естественном (и смешанном) вскармливании, должны получать профилактическую дозу железа 1 мг/кг ежедневно до введения мясного прикорма. Доношенные дети, находящиеся на искусственном вскармливании смесями, обогащёнными железом, не требуют дополнительного назначения препаратов железа. Профилактика железодефицитной анемии у недоношенных детей: с 2-х месяцев до 1 года ежедневно в дозе, зависящей от веса при рождении - при естественном вскармливании. При искусственном вскармливании- кормление смесями, обогащенными железом. Реабилитация
Ранняя реабилитация пациентов, с анемиями, предусматривает: · успешную медикаментозную терапию заболевания; · сбалансированное питание; · соответствующий режим. Поздняя реабилитация пациентов, с анемиями, предусматривает:режим с достаточной двигательной активностью; достаточное пребывание на свежем воздухе; рациональное питание; массаж; гимнастику; санацию очагов хронической инфекции; лечение заболеваний, связанных с нарушением кишечного всасывания. Основная роль в реабилитации принадлежит физической реабилитации (метод физического воздействия на организм). В период санаторного лечения проводят физическую реабилитацию с использованием утренней гигиенической и лечебной гимнастики, дозированной ходьбы, подвижных игр, элементов спортивных игр. Применяют комплекс лечебно-восстановительных средств, которые обладают реабилитирующим эффектом: физические упражнения; различные виды массажа; трудотерапия; занятия на тренажерах; психотерапия; аутотренинг; физиотерапия; различные ортопедические приспособления. Назначают активный режим, с максимальным пребыванием на свежем воздухе. Комплексная терапия также включает в себя: соблюдение режима труда и отдыха; лечебную физкультуру и водные процедуры, незначительные физические нагрузки (ходьба, гребля, лыжи); санаторно-курортное лечение, которое включает в себя горный и морской климат, морские грязи и морскую соль, водоросли и железистые воды. Показан при анемии, также массаж живота, рук и спины. Применяют поглаживание, растирание и разминание. Неприемлемы ударные приёмы и выжимания. Используют активизацию дыхания - сдавливание грудной клетки при выдохе пациента. Продолжительность сеанса -15-20 минут.
Заключение Железодефицитная анемия является одной из ведущих медико-социальных проблем. Согласно данным ВОЗ, дефицит железа выявлен у 3,6 млрд. человек, наиболее подвержены анемии дети до 3 лет. Лечение данного заболевания должно быть комплексным, направленным на устранение причины, вызвавшей заболевание, и включать адекватное поступление в организм микроэлементов, витаминов, белков и коррекцию дефицита железа.
Основаниями для профилактики железодефицитной анемии являются: • ЖДА приводит к снижению умственного развития почти у 40% младенцев в мире; • ЖДА приводит к нарушению здоровья и снижению работоспособности приблизительно у 500 млн. женщин; • ЖДА ответственна более чем за 60 000 смертей новорождённых в мире ежегодно;
А также: дефицит железа является одним из самых распространённых среди дефицитов микроэлементов, и встречается у 1/6 части населения земного шара. Предрасположенность к дефициту железа в организме наиболее высока: • у детей первых двух лет жизни, вследствие анатомо-физиологических особенностей метаболизма железа; • у детей подростков, вследствие более высоких весо-ростовых прибавок в препубертатном и пубертатном возрасте (железо высоко востребовано в мышечной ткани - в миоглобине, в костной ткани), у девочек также за счёт появившихся физиологических (а тем более, патологических) кровопотерь.
Факторы, предрасполагающие к ЖДС у детей раннего возраста: • быстрые темпы роста массы тела - высокие внекостномозговые потребности в железе; • истощение пренатальных запасов железа во втором полугодии жизни; • ограниченные возможности поступления, обусловленные особенностями возрастной диететики; • возрастание гемопоэтической потребности в железе во втором полугодии жизни в связи с активизацией эритропоэза после периода физиологической депрессии (физиологический минимум в 3 месяца - нежелезодефицитное состояние).
Поэтому, именно у детей раннего возраста достаточно минимальных дополнительных потерь железа (при нарушениях питания, острых заболеваниях, интоксикациях, дистрофиях, избыточном весе, рахите) для развития у них железодефицитной анемии. Латентный дефицит железа имеется у всех детей, рождённых с низкой массой тела, недоношенных,
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2022-09-03; просмотров: 383; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.141.27.244 (0.137 с.) |
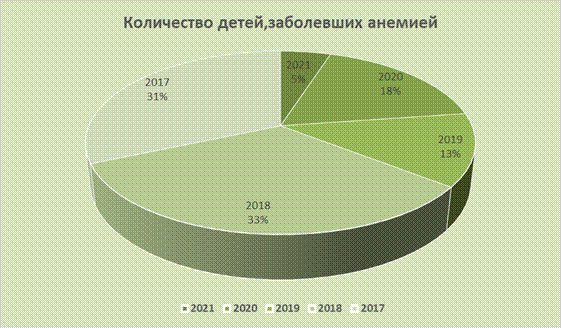
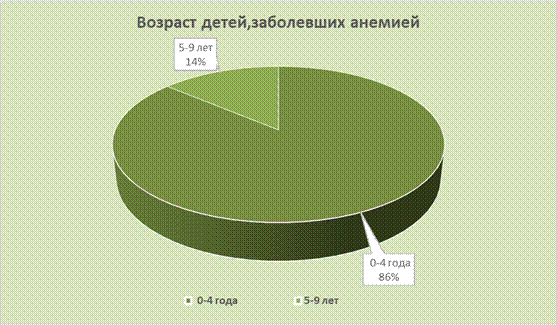


 Таблица 5. Лабораторные критерии железодефицитных состояний у детей
Таблица 5. Лабораторные критерии железодефицитных состояний у детей


