Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Неостеогенные и неодонтогенные Доброкачественные
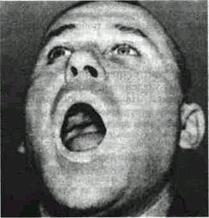
ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ К неостеогенной группе опухолей челюстей можно отнести: гемангиомы, гемангиоэндоте-лиомы, фибромы, неврофибромы, невролеммо-мы, миксомы, хондромы. В разряд неостеоген-ных опухолеподобных образований можно отнести холестеатому ГЕМАНГИОМА Общие сведения Изолированные гемангиомы челюстей встречаются сравнительно редко. Чаще имеет место сочетание гемангиомы мягких тканей лица или полости рта с гемангиомой челюсти. В таких случаях слизистая оболочка десен и неба бывает ярко-красного или сине-багрового цвета, что облегчает постановку диагноза. Значительно труднее установить диагноз гемангиомы челюсти в тех случаях, когда окружающие мягкие ткани не вовлечены в поражение. Такие изолированные гемангиомы челюстей могут проявляться повышенной «беспричинной» кровоточивостью десен; при лечении пульпитов и периодонтитов возникает упорная кровоточивость из корневых каналов. Серьезным осложнением является мощное артериальное кровотечение из гемангиомы челюсти в том случае, когда поставлен неправильный диагноз (остеобластокластома, остеодисплазия, остеофиброма и т п.) и производится биопсия или удаление расположенного в зоне гемангиомы резко расшатанного зуба Такое внезапно возникшее кровотечение может оказаться смертельным, особенно в случае возникновения его в условиях поликлиники, на приеме у неопытного врача Однако чаще всего больные с гемангиомой челюсти обращаются в клинику по поводу повышенной кровоточивости из десен или из канала зуба. Клиника Клиника зависит от локализации, степени распространения опухоли и ее гистологического строения. Гемангиома челюсти может быть ограниченной и распространенной, капиллярной и кавернозной. Распространяясь на кортикальную часть челюсти, она может обусловить симптом целлулоидной игрушки или симптом флюктуации, истончив или полностью разрушив на определенном участке спонгиозную и кортикальную ткань челюсти. При этом возможно разрушение альвеолярного отростка и связанное с этим прогрессивное усиление симптома расшатанности зубов, вздутия кости (рис. 97), в связи с чем больной может явиться к врачу с Часть V. Доброкачественные новообразования челюстно-лицевои области
Рис. 97. Вздутие верхней челюсти, пораженной гемангиомой. просьбой удалить такой препятствующий жеванию зуб или даже группу зубов. Прорастая из надкостницы в слизистую оболочку десны, гемангиома челюсти становится заметной по своему синюшному цвету; зубы при этом едва удерживаются в мягких тканях. В таких случаях больные обращаются к врачу по поводу неоднократно повторяющихся упорных кровотечений из десны, из полости разрушенного зуба или из носа. Значительной асимметрии лица при гемангиоме обычно не отмечается, так как чрезмерного разрушения челюсти не происходит из-за кровотечений. На рентгенограмме гемангиома челюсти проявляется вздутием кости, мелко- или средне-ячеистым рисунком, иногда имеют место пе-риостальные наслоения. Патологическая анатомия. Внугрикостные геман-гиомы челюстей бывают, как правило, кавернозными, ветвистыми или сочетаются с капиллярными. Реже они представляют собой сплетение ветвистых аневризм либо сплетение расширенных крупных сосудов. В еще более редких случаях гистологическая картина представляет преимущественно капиллярную форму гемангиомы. Диагноз Диагностика гемангиом челюстей представляет значительные трудности тогда, когда отсутствуют жалобы на кровоточивость десен и опухоль не приблизилась к слизистой оболочке десны. В таких случаях приходится дифференцировать гемангиому от остеобластокластомы (гл. XXIV), адамантиномы, миксомы (см. ниже). Пункция гемангиомы почти всегда является достаточным ориентиром. Однако отсутствие крови в шприце еще не дает полного основания отвергнуть диагноз гемангиомы. Поэтому в таком случае следует повторить пункцию с другого полюса опухоли, а полученный пунктат при пер вой пункции подвергнуть цитологическому исследованию. Большим подспорьем в неясных случаях является биопсия. Однако, решившись на взятие кусочка подозреваемой гемангиомы, хирург должен быть готов к тому, что во время биопсии появится сильное кровотечение, которое необходимо будет срочно остановить и произвести восполнение кровопотери.
Желательно до хирургического вмешательства произвести ангиографию лицевого скелета, благодаря которой можно установить источник гемангиомы, а также обширность ее распространения к основанию черепа (при локализации на верхней челюсти). Ангиографию должен производить специально подготовленный рентгенолог. Наконец, нужно отметить, что каждый больной с гемангиомой лица должен быть тщательно обследован для выявления у него гемангиомы челюсти. Раннее выявление ее способствует раннему применению консервативных способов лечения. Лечение Небольшие костные гемангиомы можно ликвидировать повторными инъекциями в опухоль 1-2 мл 95% этилового спирта или 2% раствора салициловой кислоты на 80% спирте, раствора хинина гидрохлорида с уретаном и др. Последний раствор выписывают по прописи: уретана — 6.5, хинина гидрохлорида — 12.5, дистиллированной воды — 100.0. Количество одноразово вводимого хининуретанового раствора — от 3 до 5 мл. вводят его с интервалами в 3-5 дней до 12-20 раз (в зависимости от размеров опухоли). В результате введения склерозирующих растворов происходит свертывание крови в полостях гемангиомы, фибротизация и запустение их. В нашей.клинике при костных гемангиомах челюстей у детей костная полость пломбируется с помощью полимерного адгезива КЛ-3, характеризующегося высокой эластичностью; он является полиуретаном, который имеет определенное соотношение открытых и закрытых пор. Вводится КЛ-3 через иглу с помощью шприца. Метод обладает следующими преимуществами: 1) удается добиться остановки кровотечения из костной полости за счет большой поверхности полимера; 2) постепенно рассасываясь, адгезив замещается соединительной тканью, а затем костью; 3)способ атравматичен и быстро осуществляется технически; 4) метод высокоэффективен (Л. В. Харьков и соавт., 1995). Наиболее обширные гемангиомы челюсти обычно подвергаются хирургическому лечению. Если гемангиома локализуется на верхней челюсти, производят резекцию ее. При локализации гемангиомы в толще тела нижней челюсти можно произвести (через экстраоральный доступ) резекцию наружной кортикальной пластинки Ю И Вернадский. Основы челюстно-лицевой хирургии и хирургической стоматологии челюсти, при этом широко раскрыть гемангио-му, перевязать приводящие к ней сосуды, за-тампонировать дно костной раны лоскутом жевательной мышцы. После этого наружную рану сообщить с полостью рта (путем разреза по переходной складке), на наружную рану наложить послойные швы, а со стороны полости рта рану тампонировать йодоформной марлей на 7-10 дней Еще до начала операции необходимо в гемостатических целях произвести двустороннюю перевязку наружных сонных артерий, а во время операции следить за адекватным восполнением кровопотери. При наличии противопоказаний к операции необходимо провести курс глубокой рентгенотерапии Прогноз благоприятный лишь при условии раннего выявления и лечения гемангиомы в челюсти В противном случае возможны переломы кости, обильные профузные кровотечения ГЕМАНГИОЭНДОТЕЛИОМА Общие сведения Эта опухоль встречается в челюстных костях исключительно редко. А А Колосовым (1964) отмечено лишь 2 случая из 1034 опухолей челюстей
Патогенез Опухоль исходит из эндотелия кровеносных сосудов челюсти По степени зрелости занимает промежуточное положение между гемангиомой и гемангиосаркомой. Клиника Наблюдается, главным образом, у детей. Отличается от ангиом более быстрым ростом с инфильтрацией и прорастанием в окружающие ткани; чаще вызывает кровотечение и изъязвления слизистого покрова десны Локализуясь за нижним зубом мудрости, ге-мангиоэндотелиома способна прорастать кзади и кнутри — в толщу мягкого неба; при этом экстраоссальная часть опухоли приобретает бугристый рельеф, она слегка болезненна, имеет мягко-эластическую консистенцию Регионар-ные лимфатические узлы при этой опухоли не увеличены. Если происходит перерождение опухоли в гемангиосаркому, при этом на рентгенограмме определяется обширная зона деструкции челюстной кости. Патологическая анатомия. Макроскопически опухоль имеет вид довольно плотных узлов, на разрезе — пористая, красновато-серого цвета. Возможно наличие в ней мелких полостей. Микроскопически гсмангиоэндотелио-ма сходна с гемангиомой, но отличается от нее тем, что пролиферирующий эндотелий сосудов характеризуется резким полиморфизмом и может расти сплошной кле точной массой, затушевывая сосудистый рисунок опухоли Разрастания эндотелия кровеносных сосудов мо гут иметь также вид тяжей и трубок, заполненных кро вью Лечение Глубокая рентгенотерапия с последующим радикальным удалением опухоли в пределах здоровых тканей Некоторые хирурги предпринимают только хирургическое радикальное уда ление опухоли, что вряд ли можно считать оправданным. Прогноз благоприятный лишь при условии раннего выявления и комплексного лечения ФИБРОМА Общие сведения Фибромы челюстей встречаются, по данным А. А Колесова (1964), у 2% больных, госпитализированных в челюстно-лицевую клинику по поводу первичных опухолей и опухолеподобных образований челюстей. Чаще (в 3 раза) встречаются они у лиц женского пола, в возрасте 10-60 лет, локализуясь главным образом на нижней челюсти и твердом небе. Клиника Развиваясь вначале медленно и безболезненно, опухоль может быть обнаружена случайно, после появления парестезии губы или незначительной боли в нижней челюсти (результат сдавливания нижнечелюстного нерва в канале челюсти). По данным литературы и нашим наблюдениям, следует различать три варианта возможного клинического течения фибромы нижней челюсти: 1) когда опухоль локализуется в толще кости, благодаря чему кость веретенообразно утолщается; при этом опухоль не прорастает в окружающие ткани; 2) когда, наоборот, тело че-
Рис 98. Фиброма твердого неба Часть V. Доброкачественные новообразования челюстно-лицевой области люсти разрушается опухолью, локализующейся на внутренней поверхности ее и в толще мягких тканей дна полости рта; 3) когда исходит из небных отростков верхней челюсти и выпячивается над поверхностью твердого неба (рис. 98). Гистологически возможно выделить три формы внут-рикостных фибром челюстей: простая, пстрифицирую-щая и одонтогенная (А. А. Колосов, 1964). Простая фиброма состоит из грубо-волокнистой соединительной ткани со значительным количеством кол-лагеновых волокон и небольшим количеством кровеносных сосудов Иногда встречаются миксоматозные гнезда с наличием слизеподобного вещества. Петрифицирующая фиброма характеризуется тем, что отдельные участки опухоли пропитываются солями кальция, хотя здесь и не определяются признаки кости. Одонтогенная фиброма содержит элементы, похожие на эмбриональную ткань зубного сосочка Эти фибромы отличаются от мягкой одонтомы отсутствием эпителиальных включений. Диагноз Рентгенологически при наличии внутриче-люстной фибромы определяется четко очерченный, округлый или овальный очаг разрушения кости. Иногда он локализуется в теле челюсти, иногда — в альвеолярном отростке и распространяется на тело челюсти. В последнем случае клинически на десне можно обнаружить выбу-хающие в рот 1-2 узла опухоли. Если имеется фиброма петрифицирующая, на рентгенограмме определяются плотные участки, а при наличии миксоматозных включений видны очаги разрежения. Дифференциальный диагноз Дифференциальный диагноз нужно проводить с учетом сходных симптомов саркомы (у детей), кисты резцового канала и хондромы (при локализации фибромы в переднем отделе верхней челюсти); в других случаях — симптомов остеобластокластомы, фиброзной дисплазии и адамантиномы. Лечение Фиброму, локализующуюся в толще нижней челюсти, нужно вылущить через трепанацион-ное отверстие, которое создают по переходной складке или у края нижней челюсти. Последний путь используется, как правило, и при фибромах, локализующихся на внутренней поверхности тела нижней челюсти. При наличии фибро-миксомы необходима операция по типу резекции челюсти в пределах здоровых тканей, так как возможен рецидив опухоли. Лучевая терапия при фибромах челюстей неэффективна. Прогноз после хирургического лечения благоприятный. НЕЙРОФИБРОМА (НЕВРИЛЕММОМА) Общие сведения Нейрофиброма, или неврилеммома, встречается очень редко в толще челюстных костей. Например, А. А. Колесов из 1034 случаев опухолей в челюстях отметил нейрофиброму лишь 6 раз. Подробная характеристика строения этой опухоли представлена в гл. XXIII.
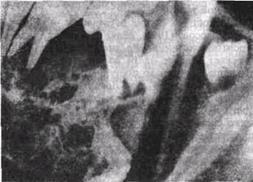
Патогенез Нейрофиброма развивается на нижней челюсти из заложенного здесь нижнелуиочкового нерва, а на верхней челюсти — из разветвлений верхнелуночкового нерва. Опухоль может достигать размеров сливы; постепенно нарастающие боли сменяются парестезией или анестезией половины нижней губы или соответствующих зубов верхней челюсти. Клиника Клиническая картина не имеет специфических симптомов, поэтому диагноз устанавливается только после операции при гистологическом исследовании. Лечение Лечение хирургическое: необходимо полностью удалить опухоль. Лучевая терапия неэффективна. Прогноз благоприятный. МИКСОМА Общие сведения Миксома (глухота от греч, myxa — слизь) занимает промежуточное место между новообразованиями из волокнистой соединительной ткани и опухолями из хряща, кости и жира. Некоторые исследователи считают миксому опухолью, развивающейся из эмбриональной мезен-химальной ткани. В челюстных костях встречается, по данным А. А. Колосова (1964), редко (1.2%); клинически и рентгенологически не диагностируется. Чаще поражает возраст от 14 до 30 лет. Продолжительность болезни до поступления в клинику — от 3 месяцев до 4 лет. Локализуется главным образом в передне-боковом отделе нижней челюсти и боковом отделе верхней челюсти. Нередко сочетается с другими опухолями, потому приобретает двойное название — миксохондро-ма, фибромиксома, миксолипома, миксосарко-ма и др. Ю И Вернадский Основы челюстно-лицевой хирургии и хирургической стоматологии Патогенез Миксома растет из-под надкостницы, из слизистых сумок вблизи сустава, слизистой оболочки верхнечелюстной пазухи Патологическая анатомия Макроскопически выглядит как однородная, желеподобная бледно-сероватого или молочного цвета масса По данным А А Колесова (1964), она не имеет оболочек, а по другим (Е В Рыжков и др, I960) — каждый узел миксомы покрыт тонкой фиброзной капсулой На разрезе ткань опухоли сочная, влажная, цвет опухоли варьирует от белого до серо-красного Микроскопически состоит из прозрачного основного вещества, содержащего муцин, в котором видны характерные для слизистой ткани звездчатые миксобласты — треугольные, веретенообразные и паукообразные клетки с нитевидными отростками, соединяющимися между собой и образующими сложную сеть Клиника Миксома растет медленно, безболезненно, прорастая в окружающую кость в виде бухтооб-разных углублений Достигнув значительных размеров, она приводит к деформации челюсти в виде плотного безболезненного гладкого выпячивания Врастая в альвеолярный отросток, вызывает смещение зубов в деформацию зубного ряда, локализуясь в области ветви челюсти, может симулировать болезнь околоушной слюнной железы или жевательной мышцы (киста, миома) Диагноз Рентгенографическая картина довольно типичная (рис 99) на фоне разрежения костной ткани видны четко определяемые ячейки, опухоль не имеет четких границ и пограничного склероза кости, отмечается тенденция вызывать рассасывание корней зубов Однако аналогичное ячеистое строение может быть при остеобла-стокластоме, фиброзной дисплазш и кистозной адамантиноме Поэтому окончательный диагноз устанавливается обычно на основании пункции
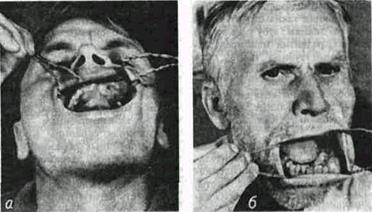
Рис 99 Миксома или гистологического исследования, разрешающих сомнения Лечение Лечение хирургическое, оперативное вмешательство заключается в удалении опухоли в пределах заведомо здоровой кости Ограничиваться одним лишь выскабливанием нельзя, так как бух-тообразность контуров опухоли исключает радикальность такой операции Лучевая терапия неэффективна Daieff с со-авт. (1974) успешно лечил быстро развивающуюся фибромиксому нижней челюсти с помощью резекции нижней челюсти с опухолью в пределах от 7 до 5 зубов с одномоментной пластикой образовавшегося дефекта костным трансплантатом Перфорированная шина по Пери использовалась в целях дополнительной фиксации костных фрагментов и трансплантата Мы рекомендуем прибегать к более простой операции резецировать пораженный участок кости субпериостально, проварить его в кипящем физиологическом растворе натрия хлорида, убрать веретенообразные вздутия и реплантиро-вать в периостальное ложе, закрепив в прежнем положении спицами Киршнера либо накостным проволочным швом (см рис 106) Можно также прибегнуть и к остеопластике лиофилизирован-ной аллокостью по методу Н А Плотникова, если такой материал доступен хирургу. Прогноз благоприятный ХОНДРОМА Общие сведения Хондромы (chondroma) челюстей составляют, по данным А А Колесова, 1 3% всех первичных опухолей и опухолеподобных образований челюстных костей В нашей клинике хондромы обнаружены у 1 24% больных, поступивших на лечение по поводу доброкачественных новообразований лица и челюстей. Встречается у больных любого возраста — от 11 до 69 лет, чаще у женщин Клиника Локализуется хондрома обычно в переднем отделе верхней челюсти по ходу срединного шва (рис. 100 а), реже встречается в области суставного и альвеолярного отростков нижней челюсти (рис 100 б) Следует различать экхондромы и энхондро-мы. Растут они медленно- продолжительность болезни до поступления больных в клинику с экхондромами достигает 2-6 лет, а с энхондро-мами — от 3 месяцев до 20-40 лет Экхондрома проявляется в форме круглой или овальной плотной, а иногда — плотно- Часть V Доброкачественные новообразования челюстно-лицевои области эластичной опухоли. Поверхность ее может быть гладкой или дольчатой и бугристой. Опухоль имеет широкое основание, располагается на вестибулярной поверхности верхней челюсти или охватывает в виде седла ее альвеолярный отросток с обеих стари Верхняя губа при этом приподнята и оттеснена вперед; ротовая щель при большой экхондроме может не смыкаться Слизистая оболочка, покрывающая опухоль, анемична Опухоль безболезненна, спаяна с костью, возможно прорастание ее в носовую полость, верхнечелюстную пазуху и орбиту, в связи с чем отмечается иногда невралгическая боль и парестезии Рентгенографическая картина экхондромы типичная, на передней стенке верхней челюсти определяется образование, внутри которого — участки обызвествления Они разные по форме и размерам Наружные контуры опухоли на рентгенограмме определяются с трудом, если в ней мало очагов обызвествления Дифференцировать экхондрому легко, при этом нужно иметь в виду фиброзную дисплазию кости, плотную фиброму, обызвествленный эпулид Гистологическое исследование позволяет уточнить окончательный диагноз Экхондромы, особенно обызвествленные во многих местах, очень склонны к рецидивам после операций Энхондромы локализуются как в верхней, так и в нижней челюсти Растет опухоль обычно медленно (до 20-40 лет), ничем не проявляя себя Первыми признаками бывают' боль, подвижность и смещение зубов в зоне опухоли Затем появляется выпячивание — плотное, неподвижное, спаянное с костью, часто болезненное при пальпации, иногда с симптомом пергаментного хруста Рентгенографически выглядит как киста, в которую обращены рассасывающиеся корни зубов В других случаях убыль костного вещества почти не улавливается, так как опухоль обызве-ствлена или оссифицирована. Дифференцировать энхондрому нужно с кистой, фиброзной дисплазией, центральной фибромой. Окончательный диагноз устанавливается на основе патогистологического исследования Патологическая анатомия Макроскопически хон дрома имеет перламутровый блеск или бледно желтоватую окраску, она покрыта тонкой фиброзной капсулой. Хондромиксома на разрезе иногда имеет кис-тозные пространства, наполненные вязким прозрачным веществом Микроскопически хондрома обычно состоит из гиа липового хряща с прослойками соединительной ткани, содержащими сосуды Слагается опухоль из основного вещества, в котором могут быть очаги ослизнения, обызвествления или окостенения, а также хрящевых клеток В соответствии со структурными особенностями различают хондромиксомы, петрифицирующие хондромы, остеохондромы Выраженное обызвествление явля ется предвестником возможного злокачественного пере рождения хондромы в хондросаркому, неблагоприятно протекают хондромиксомы Лечение Лечение — радикальное удаление методом экономной (возможно — частичной) резекции челюсти, но в пределах явно здоровых тканей После нерадикального удаления возможны рецидивы с перерождением опухоли в хондросаркому. Лучевая терапия при любом виде хондромы неэффективна. Прогноз Прогноз благоприятный при условии радикального хирургического лечения в ранней стадии заболевания ХОЛЕСТЕАТОМА Холестеатому (cholesteatoma, жемчужная опу-
Рис 100 Хондрома верхней (а) и нижней (6) челючи Ю И Вернадский. Основы челюстно-лицееой хирургии и хирургической стоматологии холь) челюсти мы относим к числу неостеоген-ных опухолеподобных образований, а не к истинным опухолям, так как это действительно лишь опухалеподобное образование, содержащее роговые массы и кристаллы холестерина. Развиваются холестеатомы в результате ди-зонтогенеза (так называемые истинные, или врожденные, холестеатомы) либо вследствие травматического или другого хронического воспалительного процесса (так называемые ложные холестеатомы). Холестеатомы челюстей — редкое заболевание. В. К. Беккер в 1947 г. обнаружил описание лишь 16 случаев ее (8 на верхней и 8 на нижней челюсти). После этого появлялись описания отдельных наблюдений. Большей частью холестеатомы описываются оториноларингологами, так как эта опухоль обычно локализуется в зоне формирования среднего уха и гайморовых полостей Патологическая анатомия. Холестеатомы челюстей бывают двух видов: 1) эпидермоид, не содержащий зуба, и 2) околозубная (фолликулярная) киста, окружающая коронку непрорезавшегося зуба, но содержащая холе-стеатомные массы. В последнем случае, в отличие от фолликулярной кисты, внутренняя выстилка холестеатомы больше соответствует эпителию кожного покрова с присущими ему элементами рогового слоя, чем эпителию слизистой оболочки полости рта. Поэтому внутри холестеатомной полости всегда содержится масса, имеющая перламутровый, напоминающий жемчуг, блеск (этот блеск быстро исчезает после вскрытия холестеатомы под влиянием контакта ее с внешней средой) Жемчужный блеск холестеатомы обусловлен наличием в ней концентрически наслоенных друг на друга клеточных агрегатов из ороговевшего эпителия, что дало Cruvielhier (1829) повод назвать холестеатому жемчужной опухолью. Наличие в ней холестерина, придающего опухоли салшый, стеариновый вид (после исчезновения жемчужного блеска), послужило для Muller (I838) основанием назвать эту опухоль тлестеатамой. Капсула холестеатомы состоит из наружного — соединительно-тканного и внутреннего — эпидермоидного слоев; внутренний образован многослойным плоским эпителием, идентичным эпидермису кожи, но с меньшим количеством слоев эпителиальных клеток. Клиника и диагностика Холестеатома челюстей почти ничем не отличается от одонтогенных кист, а иногда может напоминать 2-3-камерную кистозную адаманта-ному. Поэтому точный диагноз.холестеатомы обычно устанавливается лишь на основании совокупности рентгенографических и гистологических исследований. При помощи пункции (обязательно широкой иглой) можно получить материал для гистологического и биохимического исследований. В пунктате можно обнаружить, в частности, до 160-180 мг% холестерина. Лечение Лечение состоит в полной экстирпации холестеатомной кисты или цистотомии. Предпочтительно произвести экстирпацию и заполнить костную полость алло- или ксенотранспланта-том из губчатой части костной ткани. Прогноз благоприятный.
|
||||||||||||||
|
Последнее изменение этой страницы: 2016-04-08; просмотров: 999; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.135.185.194 (0.223 с.) |